Nội dung toàn văn Quyết định 2355/QĐ-BYT 2022 phòng lây nhiễm SARSCOV2 trong cơ sở khám chữa bệnh
|
BỘ Y TẾ |
CỘNG HÒA XÃ
HỘI CHỦ NGHĨA VIỆT NAM |
|
Số: 2355/QĐ-BYT |
Hà Nội, ngày 30 tháng 08 năm 2022 |
QUYẾT ĐỊNH
BAN HÀNH HƯỚNG DẪN PHÒNG VÀ KIỂM SOÁT LÂY NHIỄM SARS-COV-2 TRONG CƠ SỞ KHÁM BỆNH, CHỮA BỆNH
BỘ TRƯỞNG BỘ Y TẾ
Căn cứ Luật Phòng chống bệnh truyền nhiễm năm 2007;
Căn cứ Luật Khám bệnh, chữa bệnh năm 2009;
Căn cứ Nghị định số 75/2017/NĐ-CP ngày 20/6/2017 của Chính phủ quy định chức năng, nhiệm vụ, quyền hạn về cơ cấu tổ chức của Bộ Y tế;
Căn cứ Nghị quyết số 38/NQ-CP ngày 17/3/2022 của Chính phủ ban hành Chương trình phòng, chống dịch COVID-19;
Theo đề nghị của Cục trưởng Cục Ouàn lý Khám, chữa bệnh, Bộ Y tế.
QUYẾT ĐỊNH:
Điều 1. Ban hành kèm theo Quyết định này “Hướng dẫn phòng và kiểm soát lây nhiễm SARS-COV-2 trong cơ sở khám bệnh, chữa bệnh” thay thế “Hướng dẫn phòng và kiểm soát lây nhiễm SARS-CoV-2 trong các cơ sở khám bệnh, chữa bệnh” ban hành kèm theo Quyết định số 5188/QĐ-BYT ngày 14/12/2020 của Bộ trưởng Bộ Y tế.
Điều 2. Quyết định này có hiệu lực kể từ ngày ký, ban hành.
Điều 3. Các Ông, Bà: Chánh Văn phòng Bộ; Chánh Thanh tra Bộ; Vụ trưởng, Cục trưởng các Vụ, Cục thuộc Bộ Y tế; Giám đốc các Bệnh viện, Viện trực thuộc Bộ Y tế; Giám đốc Sở Y tế các tỉnh, thành phố trực thuộc Trung ương; Thủ trưởng Y tế Ngành chịu trách nhiệm thi hành Quyết định này./.
|
|
KT. BỘ TRƯỞNG |
DANH SÁCH BAN BIÊN SOẠN
(Ban hành kèm theo Quyết định số 2355/QĐ-BYT ngày 30 tháng 08 năm 2022 của Bộ Y tế)
|
Chỉ đạo biên soạn: |
|
|
PGS.TS. Nguyễn Trường Sơn |
Thứ trưởng Bộ Y tế |
|
Chủ biên: |
|
|
PGS.TS. Lương Ngọc Khuê |
Cục trưởng Cục Quản lý Khám, chữa bệnh, Bộ Y tế |
|
Tham gia biên soạn và thẩm định: |
|
|
TS. Nguyễn Trọng Khoa |
Phó Cục trưởng Cục Quản lý Khám, chữa bệnh, Bộ Y tế |
|
ThS. Hà Thị Kim Phượng |
Trưởng Phòng Điều dưỡng - Dinh dưỡng - Kiểm soát nhiễm khuẩn, Cục Quản lý Khám, chữa bệnh, Bộ Y tế |
|
PGS. TS. Lê Thị Anh Thư |
Chủ tịch Hội Kiểm soát nhiễm khuẩn Việt Nam |
|
PGS. TS. Nguyễn Việt Hùng |
Phó Chủ tịch Hội Kiểm soát nhiễm khuẩn Việt Nam |
|
TS. Nguyễn Thị Thanh Hà |
Phó Chủ tịch Hội Kiểm soát nhiễm khuẩn Việt Nam |
|
ThS. Trần Hữu Luyện |
Phó Chủ tịch Hội Kiểm soát nhiễm khuẩn Việt Nam |
|
TS. Huỳnh Minh Tuấn |
Trưởng khoa KSNK, BV Đại học Y Dược TP. Hồ Chí Minh |
|
TS. Trương Anh Thư |
Trưởng khoa Kiểm soát nhiễm khuẩn, Bệnh viện Bạch Mai |
|
BS. CK2. Nguyễn Thành Huy |
Trưởng khoa Kiểm soát nhiễm khuẩn, BV Trung ương Huế |
|
TS. Phùng Mạnh Thắng |
Trưởng khoa KSNK, Bệnh viện Chợ Rẫy |
|
TS. Lê Kiến Ngãi |
Trưởng khoa Kiểm soát nhiễm khuẩn, BV Nhi Trung ương |
|
TS. Nguyễn Thị Kim Phương |
Trưởng khoa Kiểm soát nhiễm khuẩn, BV TƯ Quân đội 108 |
|
ThS. Lê Thị Thanh Thủy |
Trưởng khoa Kiểm soát nhiễm khuẩn, Bệnh viện Nhi đồng 1 |
|
TS. Vũ Quang Hiếu |
Nhóm bệnh truyền nhiễm, Văn phòng WHO tại Việt Nam |
|
TS. Bùi Thị Thu Hiền |
Trưởng nhóm Xét nghiệm, CDC Hoa Kì tại Việt Nam |
|
TS. Bùi Khánh Chi |
Chuyên viên KSNK, CDC Hoa Kì tại Việt Nam |
|
Thư ký biên soạn: |
|
|
ThS. Trần Ninh |
Hiệp Hội các phòng xét nghiệm y tế công cộng Hoa Kỳ |
|
ThS. Đoàn Quỳnh Anh |
Cục Quản lý Khám, chữa bệnh, Bộ Y tế |
|
BSCKI. Đoàn Quang Hiệt |
Cục Quản lý Khám, chữa bệnh, Bộ Y tế |
HƯỚNG DẪN
PHÒNG
VÀ KIỂM SOÁT LÂY NHIỄM SARS-COV-2 TRONG CƠ SỞ KHÁM BỆNH, CHỮA BỆNH
(Ban
hành theo Quyết định số 2355/QĐ-BYT ngày 30/08/2022 của Bộ
trưởng Bộ Y tế)
MỤC LỤC
CÁC TỪ VIẾT TẮT
GIẢI THÍCH TỪ NGỮ
NGUYÊN TẮC VÀ BIỆN PHÁP KIỂM SOÁT LÂY NHIỄM SARS-CoV-2
SÀNG LỌC VÀ CÁCH LY NGƯỜI XÁC ĐỊNH NHIỄM HOẶC NGHI NGỜ NHIỄM SARS-COV-2
SỬ DỤNG PHƯƠNG TIỆN PHÒNG HỘ CÁ NHÂN
VỆ SINH TAY
XỬ LÝ DỤNG CỤ
XỬ LÝ ĐỒ VẢI
VỆ SINH KHỬ KHUẨN BỀ MẶT MÔI TRƯỜNG
VỆ SINH KHỬ KHUẨN PHƯƠNG TIỆN VẬN CHUYỂN NGƯỜI XÁC ĐỊNH NHIỄM HOẶC NGHI NGỜ NHIỄM SARS-COV-2
LẤY, BẢO QUẢN, ĐÓNG GÓI VÀ VẬN CHUYỂN BỆNH PHẨM
PHÒNG NGỪA LÂY NHIỄM SARS-COV-2 TẠI KHOA VI SINH, KHOA XÉT NGHIỆM
PHÒNG VÀ KIỂM SOÁT LÂY NHIỄM SARS-CoV-2 Ở NB THẬN NHÂN TẠO
PHÒNG NGỪA VÀ KIỂM SOÁT LÂY NHIỄM SARS-COV-2 KHI THỰC HIỆN THỦ THUẬT, PHẪU THUẬT
XỬ LÝ THI HÀI NGƯỜI NHIỄM HOẶC NGHI NGỜ NHIỄM SARS-CoV-2
HƯỚNG DẪN PHÒNG NGỪA LÂY NHIỄM SARS-COV-2 CHO NGƯỜI NHÀ VÀ KHÁCH THĂM
QUẢN LÝ NHÂN VIÊN Y TẾ PHƠI NHIỄM VỚI SARS-COV-2
KIỂM SOÁT THÔNG KHÍ TẠI KHU VỰC THĂM KHÁM, ĐIỀU TRỊ NB COVID-19
XỬ LÝ CHẤT THẢI
PHÒNG NGỪA LÂY NHIỄM SARS-COV-2 TRONG CHẨN ĐOÁN HÌNH ẢNH VÀ THĂM DÒ CHỨC NĂNG
PHỤ LỤC
CÁC TỪ VIẾT TẮT
|
COVID-19: |
Bệnh viêm đường hô hấp cấp do SARS-CoV-2 |
|
HEPA: |
Bộ lọc khí hiệu quả cao (High efficiency particulate air filter) |
|
KBCB: |
Khám bệnh, chữa bệnh |
|
KSNK: |
Kiểm soát nhiễm khuẩn |
|
NB: |
Người bệnh |
|
NVYT: |
Nhân viên y tế |
|
Pa: |
Pascal |
|
PHCN: |
Phòng hộ cá nhân |
|
PNC: |
Phòng ngừa chuẩn |
|
UVC |
Tia cực tím C |
|
VST: |
Vệ sinh tay |
|
XN: |
Xét nghiệm |
GIẢI THÍCH TỪ NGỮ
Trong phạm vi của Hướng dẫn này, các từ ngữ dưới đây được hiểu như sau:
Buồng đệm (Anteroom): là buồng nhỏ nằm giữa hành lang và buồng cách ly, là nơi chuẩn bị các phương tiện cần thiết cho buồng cách ly.
Nhân viên y tế (Health care worker): là tất cả công chức, viên chức, người lao động trong cơ sở khám bệnh, chữa bệnh (KBCB) có liên quan đến khám, điều trị, chăm sóc người bệnh (NB) như bác sĩ, điều dưỡng, kỹ thuật y, nhân viên vật lý trị liệu, nhân viên xã hội, tâm lý, dược sĩ, nhân viên vệ sinh....
Lây truyền qua đường tiếp xúc (Contact transmission): là phương thức lây truyền phổ biến nhất. Lây truyền qua đường tiếp xúc chia thành 2 nhóm:
- Lây truyền qua tiếp xúc trực tiếp: vi sinh vật được truyền từ người này sang người khác do sự tiếp xúc trực tiếp giữa mô hoặc tổ chức của cơ thể (gồm cả da và niêm mạc) người này với da, niêm mạc người khác mà không thông qua vật trung gian hoặc người trung gian bị nhiễm.
- Lây truyền qua tiếp xúc gián tiếp thông qua các vật dụng, bàn tay bị ô nhiễm.
Lây truyền qua đường tiếp xúc là đường lây truyền chủ yếu nhất làm lan truyền vi sinh vật từ NB này sang NB khác hay từ nhân viên y tế (NVYT) sang NB và ngược lại. NVYT có những hoạt động tiếp xúc trực tiếp hoặc gián tiếp với NB, với máu hoặc dịch cơ thể từ NB có nguy cơ nhiễm bệnh hoặc làm lan truyền bệnh trong cơ sở KBCB.
Lây truyền qua đường giọt bắn (Droplet transmission): lây truyền qua đường giọt bắn xảy ra khi niêm mạc của người nhận (niêm mạc mũi, kết mạc và ít gặp hơn là niêm mạc miệng) gặp phải những giọt bắn mang tác nhân gây bệnh có kích thước ≥ 5μm. Các hạt này chứa các vi sinh vật gây bệnh tạo ra khi ho, hắt hơi, nói chuyện hoặc khi thực hiện một số thủ thuật (hút, đặt nội khí quản, vật lý trị liệu lồng ngực, hồi sức tim phổi...). Lây truyền qua giọt bắn khi có tiếp xúc gần (< 2 mét giữa NB và người tiếp xúc gần). Các tác nhân gây bệnh lây truyền theo giọt bắn thường gặp như: vi sinh vật gây viêm phổi, ho gà, bạch hầu, cúm, SARS, quai bị, Ebola, SARS-CoV-2...
Lây truyền qua đường không khí (Airborne transmission): là lây nhiễm qua các tiểu phần không khí hay qua các giọt dịch siêu nhỏ lơ lửng trong không khí (aerosol) có kích thước <5 μm xảy ra khi người lành hít phải các tiểu phần khí hoặc các giọt dịch siêu nhỏ chứa vi-rút hoặc vi khuẩn phát tán lơ lửng trong không khí. Hình thức lây nhiễm này có thể xảy ra ở các bệnh như cúm mùa, cúm H1N1, cúm H5N1, COVID-19... khi thực hiện các thủ thuật chẩn đoán, chăm sóc đường thở có tạo khí dung ở người nhiễm bệnh.
Phòng ngừa chuẩn (Standard precaution): là tập hợp các biện pháp phòng ngừa cơ bản áp dụng cho tất cả NB trong các cơ sở KBCB không phụ thuộc vào chẩn đoán, tình trạng nhiễm trùng và thời điểm chăm sóc dựa trên nguyên tắc coi tất cả máu, chất tiết, chất bài tiết (trừ mồ hôi) đều có nguy cơ lây truyền bệnh. Phòng ngừa chuẩn (PNC) cần được áp dụng khi chăm sóc, điều trị cho tất cả NB trong cơ sở KBCB, không phụ thuộc vào chẩn đoán và tình trạng nhiễm trùng của NB.
Phòng ngừa dựa trên đường lây truyền (Transmission-based precaution): là các biện pháp phòng ngừa lây nhiễm qua 3 đường chính trong quá trình khám bệnh, chữa bệnh gồm: qua đường tiếp xúc, đường giọt bắn và đường không khí.
Phương tiện phòng hộ cá nhân (Personal Protective Equipment): là những phương tiện cần mang để bảo vệ NVYT khỏi bị nhiễm bệnh khi tiếp xúc gần với NB. Phương tiện phòng hộ cá nhân (PHCN) cũng có thể bảo vệ NB không bị nhiễm các vi sinh vật thường trú và vãng lai từ NVYT. Các phương tiện PHCN thường được sử dụng gồm: găng tay, khẩu trang các loại, áo choàng, tạp dề chống thấm, mũ, kính bảo hộ, tấm che mặt và ủng hay bao giày... Tùy theo đường lây truyền của bệnh nguyên mà lựa chọn phương tiện PHCN phù hợp.
Vệ sinh tay: Vệ sinh tay (VST) bao gồm các kỹ thuật rửa tay bằng xà phòng với nước sạch hoặc chà tay với các dung dịch có chứa cồn hoặc dung dịch có chứa cồn và chất khử khuẩn.
Thủ thuật tạo khí dung: là những thủ thuật trong khám bệnh, chữa bệnh có thể làm cho dịch đường hô hấp của người bệnh trở thành các hạt khí dung nhu nội soi phế quản, đặt nội khí quản, mở khí quản, hồi sức tim phổi, thông khí không xâm lấn.... Các hạt khí dung này có khả năng tồn tại trong môi trường không khí.
Số lần luân chuyển khí/giờ (Air change per hour - ACH): là số lần tổng thể tích không khí của một khu vực nhất định (thường là một phòng, một khu vực giới hạn) được luân chuyển thay thế bằng không khí mới trong một giờ.
Khẩu trang y tế (Medical mask hoặc Surgical mask): Khẩu trang được NVYT sử dụng hàng ngày trong các cơ sở KBCB, khi làm thủ thuật, phẫu thuật hoặc khi tiếp xúc với NB có thể lây truyền qua giọt bắn, hô hấp. Khẩu trang y tế (Medical mask) còn có thể gọi là khẩu trang ngoại khoa (Surgical mask) hay khẩu trang phẫu thuật. Tại Việt Nam, tiêu chuẩn khẩu trang y tế được quy định theo tiêu chuẩn TCVN 8389-2010.
Khẩu trang có hiệu lực lọc cao (Respirator mask): trong hướng dẫn này, khẩu trang có hiệu lực lọc cao được hiểu là loại khẩu trang đạt chứng nhận N95 theo tiêu chuẩn của Viện an toàn và sức khỏe nghề nghiệp quốc gia Hoa Kỳ (NIOSH) hoặc tiêu chuẩn FFP2 của Liên minh châu Âu (EU) hoặc tương đương (trong hướng dẫn này gọi chung là khẩu trang N95).
NGUYÊN TẮC VÀ BIỆN PHÁP KIỂM SOÁT LÂY NHIỄM SARS-CoV-2
1. Đại cương về SARS-CoV-2 và COVID-19
Vi rút Corona (CoV) là một họ vi rút lớn gồm nhiều chủng khác nhau. Một số chủng gây bệnh khi xâm nhiễm từ động vật sang người, số khác chỉ xâm nhiễm và tồn tại ở các loài động vật bao gồm lạc đà, mèo và dơi. Đôi khi virus Corona từ động vật tiến hóa để lây sang người để rồi sau đó lây từ người sang người như Hội chứng Hô hấp Trung Đông (MERS) và hội chứng hô hấp cấp nặng (SARS). Chủng vi rút Corona được xác định năm 2019 (SARS-CoV-2) là chủng mới, chưa từng xuất hiện ở người. SARS-CoV-2 có khả năng lây từ người sang người và đã gây đại dịch đường hô hấp được gọi là dịch COVID-19.
Tính đến tháng thời điểm cuối tháng 8 năm 2022, sau hơn 2 năm gây dịch ở 230 quốc gia và vùng lãnh thổ, toàn thế giới có trên 596 triệu ca COVID-19, trong đó trên 6,4 triệu người tử vong1, số ca tử vong đã giảm đi đáng kể ở nhiều quốc gia sau khi triển khai chiến dịch tiêm chủng vắc xin phòng COVID-19 tuy nhiên số mắc mới hàng ngày vẫn đang có xu hướng tăng tại một số quốc gia. Tại Việt Nam, đến cuối tháng 8 năm 2022 đã có gần 11,4 triệu người xác định nhiễm SARS-COV-2, trong đó có 43.110 ca tử vong2.
Các bằng chứng hiện tại cho thấy vi rút lây truyền qua 3 đường sau:
- Lây truyền qua không khí: Vi rút có thể lây lan từ các tiểu phần dịch hô hấp nhỏ (hạt khí dung) phát tán ra từ miệng hoặc mũi của người bị bệnh khi họ ho, hắt hơi, nói, hát hoặc thở. Sau đó, một người khác có thể bị nhiễm vi rút khi hít phải hạt khí dung chứa SARS-CoV-2 đi qua không khí ở khoảng cách gần, ví dụ khoảng cách hội thoại hay còn gọi là lây truyền qua khí dung hoặc không khí trong phạm vi gần. Vi rút cũng có thể lây lan ở những nơi thông gió kém và /hoặc ở nơi đông người do các giọt khí dung mang virus SARS-CoV-2 lơ lửng trong không khí và có thể phát tán trong phạm vi rộng (xa hơn khoảng cách hội thoại) hay còn gọi là lây truyền qua không khí trong phạm vi rộng.
- Lây truyền qua giọt bắn: Vi rút có thể lây lan từ các tiểu phần dịch phát tán ra từ miệng hoặc mũi của người bị bệnh khi họ ho, hắt hơi, nói, hát hoặc thở. Sau đó, một người khác có thể bị nhiễm vi rút khi các tiểu phần dịch tiếp xúc trực tiếp với mắt, mũi, hoặc miệng.
- Lây truyền qua tiếp xúc: Lây nhiễm cũng có thể xảy ra khi tay ô nhiễm do tiếp xúc với các bề mặt ô nhiễm vi rút sau đó động chạm vào các vị trí nhạy cảm (mắt, mũi, miệng).
2. Các định nghĩa ca bệnh3
2.1. Ca bệnh giám sát (ca bệnh nghi ngờ) là một trong số các trường hợp sau:
a) Là người có yếu tố dịch tễ và có biểu hiện triệu chứng:
- Sốt và ho; hoặc
- Có ít nhất 3 trong số các triệu chứng sau: sốt; ho; đau người, mệt mỏi, ớn lạnh; đau, nhức đầu; đau họng; chảy nước mũi, nghẹt mũi; giảm hoặc mất khứu giác; giảm hoặc mất vị giác; buồn nôn; nôn; tiêu chảy; khó thở.
b) Là người có kết quả xét nghiệm kháng nguyên dương tính với vi rút SARS-CoV-2 (trừ trường hợp nêu tại điểm b, c của mục 2.2).
c) Là trường hợp viêm đường hô hấp cấp tính nặng (SARI), viêm phổi nặng nghi do vi rút (SVP) có chỉ định nhập viện.
Người có yếu tố dịch tễ: bao gồm người tiếp xúc gần với ca bệnh xác định, người có mặt trên cùng phương tiện giao thông hoặc cùng địa điểm, sự kiện, nơi làm việc, lớp học... với ca bệnh xác định đang trong thời kỳ lây truyền.
2.2. Ca bệnh xác định là một trong số các trường hợp sau:
a) Là người có kết quả xét nghiệm dương tính với vi rút SARS-CoV-2 bằng phương pháp phát hiện vật liệu di truyền của vi rút (Realtime RT-PCR).
b) Là người có triệu chứng lâm sàng (nêu tại điểm a, điểm c của mục 2.1) và có kết quả xét nghiệm kháng nguyên dương tính với vi rút SARS-CoV-2.
c) Là người có yếu tố dịch tễ và có kết quả xét nghiệm kháng nguyên dương tính với vi rút SARS-CoV-2.
2.3. Người tiếp xúc gần là một trong số các trường hợp sau:
- Người có tiếp xúc cơ thể trực tiếp (bắt tay, ôm, hôn, tiếp xúc trực tiếp với da, cơ thể...) với ca bệnh xác định trong thời kỳ lây truyền của ca bệnh xác định.
- Người đeo khẩu trang có tiếp xúc, giao tiếp trong vòng 1 mét hoặc trong cùng không gian hẹp, kín và tối thiểu trong thời gian 15 phút với ca bệnh xác định khi đang trong thời kỳ lây truyền của ca bệnh xác định.
- Người không đeo khẩu trang có tiếp xúc, giao tiếp gần trong vòng 1 mét hoặc ở trong cùng không gian hẹp, kín với ca bệnh xác định trong thời kỳ lây truyền của ca bệnh xác định.
- Người trực tiếp chăm sóc, khám và điều trị ca bệnh xác định khi đang trong thời kỳ lây truyền của ca bệnh xác định mà không sử dụng Phương tiện phòng hộ cá nhân theo quy định.
Thời kỳ lây truyền của ca bệnh xác định:
- Đối với ca bệnh xác định có triệu chứng: thời kỳ lây truyền tính từ 2 ngày trước và 10 ngày sau khởi phát và thêm ít nhất 3 ngày sau khi hết triệu chứng (sốt và các triệu chứng đường hô hấp).
- Đối với ca bệnh xác định không có triệu chứng: thời kỳ lây truyền tính từ 2 ngày trước và 10 ngày sau khi lấy mẫu có kết quả dương tính với vi rút SARS-CoV-2.
3. Nguyên tắc phòng ngừa lây nhiễm trong cơ sở khám bệnh, chữa bệnh
- Thực hiện phòng ngừa chuẩn (PNC) kết hợp với phòng ngừa qua đường không khí, đường tiếp xúc và đường giọt bắn trong thăm khám, điều trị, chăm sóc người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
4. Các biện pháp kiểm soát lây nhiễm trong cơ sở khám bệnh, chữa bệnh
4.1. Phòng ngừa chuẩn
Phòng ngừa chuẩn bao gồm các biện pháp sau:
- Vệ sinh tay theo 5 thời điểm VST và theo kỹ thuật VST 6 bước.
- Sử dụng phương tiện PHCN phù hợp tùy theo tình huống như khi xử lý máu, dịch tiết, chất tiết hay khi dự kiến sẽ tiếp xúc với máu, dịch tiết, chất tiết.
- Thực hiện quy tắc vệ sinh hô hấp khi ho, hắt hơi.
- Thực hiện dự phòng tổn thương do vật sắc nhọn trong khi chăm sóc NB.
- Xử lý dụng cụ chăm sóc NB tái sử dụng đúng quy trình.
- Thu gom, vận chuyển, xử lý đồ vải bẩn, an toàn.
- Vệ sinh môi trường chăm sóc NB. Kiểm soát môi trường là biện pháp quan trọng trong phòng ngừa lây nhiễm SARS-CoV-2. Các bề mặt môi trường cần phải được khử khuẩn bằng hóa chất khử khuẩn bề mặt được cấp phép lưu hành của Bộ Y tế.
- Xử lý chất thải đúng quy định.
- Sắp xếp NB an toàn.
+ Xếp NB nhiễm SARS-CoV-2 có tình trạng bệnh nặng vào phòng cấp cứu khu cách ly hoặc phòng cách ly có đầy đủ phương tiện cấp cứu riêng biệt.
+ Xếp NB không có biểu hiện nặng vào buồng riêng hoặc có thể sắp xếp theo nhóm cùng bệnh chung buồng.
+ Không xếp người có xét nghiệm SARS-CoV-2 (+) với những người nghi ngờ nhiễm SARS-CoV-2.
4.2. Phòng ngừa dựa theo đường lây truyền
- Phòng ngừa lây truyền qua đường không khí (Airbome Precautions)
Những biện pháp phòng ngừa lây truyền qua đường không khí bao gồm:
+ Xếp NB nằm phòng cách ly riêng. Trường hợp không thể bố trí phòng riêng cần sắp xếp NB cùng nhóm đã xác định nhiễm chung phòng.
+ Đảm bảo thông khí an toàn: thông khí tự nhiên, thông khí cơ học hoặc phối hợp nhưng số lần luân chuyển khí/giờ phải đạt ≥12 luồng khí/giờ. Có thể dùng hệ thống hút khí ra ngoài (thấp bên dưới, cách nền nhà 10-15cm) ra khu vực không có người qua lại và tránh cho không khí đã ô nhiễm tái lưu thông vào khu vực buồng bệnh.
+ Mang khẩu trang N95 khi thực hiện phẫu thuật, thủ thuật tạo khí dung (thở máy, đặt nội khí quản, thở máy không xâm nhập v.v) hoặc những nơi không đảm bảo hoặc không đánh giá được tình trạng thông khí.
+ Hạn chế vận chuyển NB. Chỉ vận chuyển trong những trường hợp hết sức cần thiết. Mang khẩu trang y tế cho NB khi ra khỏi phòng.
+ Tiến hành thủ thuật trong phòng riêng với cửa ra vào phải đóng kín, thông khí an toàn và cách xa những NB khác.
+ Lựa chọn dụng cụ và phương pháp hút đờm kín cho NB có thông khí hỗ trợ nếu có chỉ định hút đờm.
- Phòng ngừa lây truyền qua đường tiếp xúc (Contact Precautions)
Phòng ngừa lây truyền qua đường tiếp xúc chú ý các điểm:
+ Các loại phương tiện PHCN cần mang khi vào phòng cách ly (áo choàng, găng tay). Trong quá trình chăm sóc NB cần thay găng sau khi tiếp xúc với vật dụng có khả năng chứa nồng độ vi rút, vi khuẩn cao (phân, dịch dẫn lưu, dịch tiết...). Trường hợp cần phẫu thuật, thủ thuật vô khuẩn thì mang áo choàng dùng 1 lần vô khuẩn để thực hiện phẫu thuật thủ thuật (xem chi tiết tại phần Hướng dẫn lựa chọn và sử dụng phương tiện PHCN).
+ Mang phương tiện PHCN khi vào phòng NB và cởi bỏ trước khi ra khỏi phòng đệm, lưu ý không để phương tiện PHCN chạm vào bề mặt môi trường hay những vật dụng khác khi cởi bỏ. Sau khi đã tháo găng và VST, không được chạm vào bất cứ bề mặt môi trường hay vật dụng nào trong phòng đệm.
+ Hạn chế tối đa việc vận chuyển NB ra ngoài buồng cách ly. Cố gắng sử dụng các kỹ thuật thăm khám, điều trị, chăm sóc tại giường (X-quang, siêu âm...), nếu cần phải vận chuyển thì phải thông báo trước với nơi sẽ chuyển đến, cho NB mang khẩu trang y tế trong quá trình vận chuyển, trong trường hợp có tổn thương da phải che phủ tránh phát tán nguồn nhiễm, sử dụng các lối đi vận chuyển riêng được xác định trước để giảm thiểu phơi nhiễm cho NVYT, NB khác và người khác.
+ Dụng cụ, thiết bị dùng trong khám, chẩn đoán, điều trị và chăm sóc NB: Nên sử dụng một lần cho từng NB riêng biệt, có dụng cụ dùng riêng cho mỗi NB thì dụng cụ cần làm sạch, khử khuẩn/tiệt khuẩn trước khi sử dụng cho NB khác.
- Phòng ngừa lây truyền qua đường giọt bắn (Droplet Precautions)
Phòng ngừa lây truyền qua đường giọt bắn cần chú ý các điểm sau:
+ Mang khẩu khẩu trang N95, áo choàng, găng tay khi chăm sóc người xác định nhiễm hoặc nghi ngờ nhiễm mà không có thực hiện các thủ thuật xâm lấn, thủ thuật có thể tạo khí dung. Mang khẩu trang N95, áo choàng, găng tay, kính bảo vệ mắt hoặc tấm che mặt khi thực hiện phẫu thuật, thủ thuật xâm lấn, thủ thuật tạo khí dung trên NB nghi ngờ nhiễm hoặc xác định nhiễm SARS-CoV- 2 (xem chi tiết tại phần Hướng dẫn lựa chọn và sử dụng phương tiện PHCN).
+ Hạn chế tối đa vận chuyển NB ra ngoài buồng cách ly, nếu cần phải vận chuyển thì phải cho NB mang khẩu trang y tế, sử dụng lối đi riêng để vận chuyển người bệnh nhằm tránh lây nhiễm cho NVYT, NB khác và người khác.
5. Trách nhiệm thực hiện
- Ban Giám đốc, lãnh đạo các khoa/phòng và cá nhân có liên quan chịu trách nhiệm cụ thể các nội dung hoạt động phòng lây nhiễm SARS-CoV-2 tại các cơ sở KBCB. Nội dung kiểm soát lây nhiễm phải được thể hiện trong kế hoạch phòng chống COVID-19 của cơ sở KBCB.
- Giám đốc cơ sở KBCB chịu trách nhiệm bố trí ngân sách, nhân viên chuyên môn cho hoạt động thường xuyên về kiểm soát nhiễm khuẩn (KSNK), trang bị đủ cơ sở vật chất, mua sắm thiết bị, vật tu, hóa chất, phương tiện cần thiết phục vụ công tác phòng chống lây nhiễm. Bố trí khu vực cách ly tại địa điểm thích hợp. Có kế hoạch cải tạo, nâng cấp, xây mới khu cách ly theo đúng hướng dẫn. Củng cố và thực hiện nghiêm các quy định về các biện pháp phòng và kiểm soát lây nhiễm dịch bệnh đã ban hành, khắc phục ngay các vấn đề tồn tại khi phát hiện các nguy cơ không an toàn trong công tác phòng chống dịch.
- Cơ sở KBCB phải xây dựng kế hoạch và tổ chức các khóa huấn luyện, đào tạo cho tất cả các NVYT trong cơ sở về kiểm soát lây nhiễm SARS-CoV-2. Khoa KSNK chịu trách nhiệm về nội dung, chương trình, tài liệu, phương tiện để hướng dẫn về lý thuyết và thực hành cho NVYT theo tài liệu của Bộ Y tế.
SÀNG LỌC VÀ CÁCH LY NGƯỜI XÁC ĐỊNH NHIỄM HOẶC NGHI NGỜ NHIỄM SARS-COV-2
1. Mục đích
Phân luồng, sàng lọc NB, người nhà NB, khách thăm, NVYT nhằm phát hiện và cách ly sớm người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2, qua đó ngăn ngừa nguy cơ lây nhiễm SARS-CoV-2 cho NVYT, NB khác và cộng đồng.
2. Nguyên tắc thực hiện
- Cơ sở KBCB cần xây dựng kế hoạch, tổ chức sàng lọc và quản lý người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 ngay khi đến khám bệnh. Người có triệu chứng chỉ điểm viêm đường hô hấp (ho, sốt, chảy mũi, đau họng, tức ngực, khó thở, đau mỏi người...) cần được hướng dẫn, sàng lọc và khám riêng. Cần thiết lập quy trình đón tiếp, sàng lọc, khám bệnh, phân loại, cách ly, chuyển viện hoặc chuyển vào khu điều trị COVID-19 cho người có triệu chứng viêm đường hô hấp ngay từ khi vào cơ sở KBCB.
- Cơ sở KBCB cần xây dựng kế hoạch và tổ chức giám sát, phát hiện sớm COVID-19 ở NB đang nằm viện, người nhà, khách thăm và NVYT.
- Thực hiện các biện pháp phòng ngừa và KSNK nghiêm ngặt (phòng ngừa chuẩn và phòng dựa theo đường lây truyền) khi điều trị, chăm sóc người nhiễm SARS-CoV-2.
3. Phạm vi áp dụng: Tất cả cơ sở KBCB.
4. Chuẩn bị cơ sở hạ tầng, phương tiện
- Bố trí phòng khám sàng lọc:
+ Các cơ sở KBCB cần bố trí phòng khám sàng lọc riêng cho người xác định nhiễm hoặc nghi ngờ nhiễm COVID-19 tại cả khoa khám bệnh và khoa cấp cứu và phòng, khu vực cách ly tạm thời NB sau khi sàng lọc có nghi ngờ hoặc xác định nhiễm SARS-CoV-2.
+ Tại khu vực phòng khám sàng lọc, cần bố trí khu vực chờ bảo đảm thoáng khí, giữ khoảng cách tối thiểu 1 mét đối với NB, người nhà NB.
+ Khu vực chờ, phòng khám, phòng làm thủ thuật cho người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 phải đảm bảo thông khí tối thiểu 12 luồng khí luân chuyển mỗi giờ (ACH). Có thể sử dụng thông khí tự nhiên (mở toàn bộ cửa sổ, cửa ra vào) hoặc thông khí cơ học (sử dụng quạt đẩy và hút khí theo 1 chiều từ nơi có không khí sạch, thải ra khu vực không có người) hoặc thông khí kết hợp giữa thông khí tự nhiên và thông khí cơ học. Cơ sở KBCB cần thường xuyên kiểm tra, đánh giá mức độ thông khí tại khu vực này.
- Cung cấp đầy đủ:
+ Phương tiện PHCN cho NVYT và khẩu trang cho NB (Xem phần Hướng dẫn lựa chọn và sử dụng phương tiện PHCN trong phòng chống dịch COVID- 19).
+ Phương tiện VST đầy đủ ở tất cả khu vực tiếp nhận NB đến khu vực sàng lọc, khám và điều trị.
+ Các dụng cụ, thiết bị và hóa chất khử khuẩn thiết yếu dùng trong chăm sóc, điều trị NB.
+ Các phương tiện vệ sinh bề mặt môi trường, thu gom và xử lý chất thải, dụng cụ, đồ vải.
5. Sàng lọc
Thực hiện XN test nhanh kháng nguyên hoặc PCR đối với các đối tượng cần sàng lọc như sau:
5.1. Tập trung vào các nhóm
- NB ngoại trú có triệu chứng của COVID-19 (chủ động khai bệnh khi đến khám hoặc bác sỹ tại các buồng khám ngoại trú khai thác, phát hiện).
- NB nội trú và người chăm nuôi NB nghi ngờ hoặc có triệu chứng biểu hiện bệnh lý liên quan SARS-CoV-2.
5.2. Tại khoa khám bệnh, khoa cấp cứu và các đơn vị điều trị trong ngày
- Đối với trường hợp cấp cứu: Ưu tiên can thiệp cấp cứu → sau đó xem xét chỉ định test nhanh kháng nguyên nếu có triệu chứng nghi ngờ.
- Tại khu vực điều trị nội trú và các khoa, phòng khác:
+ Tăng cường giám sát, chỉ định xét nghiệm sớm SARS-CoV-2 đối với NB nội trú, người chăm nuôi NB có biểu hiện nghi ngờ để phát hiện sớm và thực hiện cách ly kịp thời. Thực hiện giám sát tuân thủ các quy định về phòng và kiểm soát lây nhiễm bệnh của NB, người hỗ trợ chăm sóc.
+ Thực hiện XN RT-PCR mẫu đơn cho trường hợp viêm phổi tiến triển nặng, suy hô hấp không giải thích được, kể cả những NB nội trú trên 14 ngày có diễn biến nhanh, nặng không giải thích được về lâm sàng, NB lọc máu.
6. Tổ chức thu dung và cách ly người nhiễm COVID-19
6.1. Các khu vực cách ly cần có tại cơ sở KBCB trong giai đoạn hiện nay
Tùy theo đặc thù của mỗi cơ sở KBCB và tình hình dịch COVID-19 của mỗi địa phương, lãnh đạo bệnh viện có thể điều chỉnh chiến lược cách ly người nhiễm COVID-19 phù hợp:
- Tại khu vực khoa khám bệnh: mỗi cơ sở KBCB cần phải có phòng/buồng khám sàng lọc và cách ly tạm thời các trường hợp xác định nhiễm COVID-19 trong khi chờ chuyển đi điều trị tại khoa điều trị COVID-19 của bệnh viện, các cơ sở thu dung theo tuyến hay cách ly tại nhà.
Phòng/buồng khám sàng lọc chỉ tiếp nhận XN các trường hợp có triệu chứng, hay có yếu tố dịch tễ rõ ràng tiếp xúc với COVID-19 hoặc các trường hợp COVID-19 theo dõi cần XN lại.
- Tại khu vực cấp cứu:
+ Khu vực cấp cứu của các cơ sở KBCB cần có một khu vực để làm XN và cách ly tạm thời các NB cần nhập viện cấp cứu.
+ NB sau khi phân loại nếu bị COVID-19 thì điều trị theo chuyên khoa COVID-19 trừ trường hợp bệnh chuyên khoa là chính, tình trạng nhiễm COVID- 19 ở mức độ nhẹ hoặc vừa thì điều trị và theo dõi theo chuyên khoa. Nếu XN COVID-19 âm tính thì điều trị theo chuyên khoa bệnh thường.
- Khu cách ly điều trị COVID-19 của cơ sở KBCB:
Các đơn vị cần thiết lập một đơn vị điều trị COVID-19 với số giường COVID-19 theo sự phân công địa phương.
- Khu cách ly tại các khoa lâm sàng:
+ Các khoa lâm sàng của cơ sở KBCB sẵn sàng ít nhất một phòng cách ly để điều trị các trường hợp nhiễm COVID-19 mức độ nhẹ hoặc vừa mà kèm theo bệnh chuyên khoa cần phải điều trị tại khoa. Tùy theo tình hình dịch bệnh có thể tăng số phòng cách ly điều trị người nhiễm COVID-19 tại khoa lâm sàng.
+ Bệnh viện cũng có thể thiết lập phòng hoặc khu vực cách ly người nhiễm COVID-19 chung cho cụm một vài khoa lâm sàng ở cùng một khu vực phù hợp với tính chất với chuyên môn của các khoa.
6.2. Thiết kế khu cách ly điều trị COVID-19 của bệnh viện
- Khu cách ly cần được chia thành 3 vùng theo nguy cơ lây nhiễm:
+ Vùng có nguy cơ lây nhiễm thấp: Khu vực hành chính, nơi làm việc của NVYT. Khu vực này để biển báo màu xanh và hạn chế người qua lại. NVYT cần mang khẩu trang y tế.
+ Vùng có nguy cơ lây nhiễm trung bình: Khu vực hành lang, buồng đệm để phương tiện chăm sóc và điều trị NB. Khu vực này để biển báo màu vàng. Chỉ có NVYT vào buồng cách ly mới được có mặt ở khu vực này và phải mang phương tiện PHCN đầy đủ, phù hợp với tình huống tiếp xúc.
+ Vùng có nguy cơ lây nhiễm cao: Buồng tiếp nhận, cấp cứu, điều trị NB, nhà vệ sinh, buồng xử lý dụng cụ. Khu vực này để biển báo màu đỏ. NVYT phải mang tối đa phương tiện PHCN theo hướng dẫn và thực hiện VST sau mỗi khi tiếp xúc với NB, với bề mặt môi trường và trước khi ra khỏi khu vực cách ly.
- Thiết kế khu cách ly
+ Sàn nhà và tường (chiều cao từ sàn tối thiểu 2 m) cần ốp, lát bằng các vật liệu dễ vệ sinh và khử khuẩn.
+ Góc tường nhà và sàn nhà nên thiết kế góc tù hoặc bo tròn, tránh góc cạnh để dễ vệ sinh, không đọng bẩn.
+ Cửa sổ làm bằng vật liệu dễ vệ sinh (kính, ít chi tiết, dễ lau rửa).
- Sắp xếp giường bệnh trong khu cách ly
+ Tốt nhất bố trí mỗi người nhiễm SARS-CoV-2 vào một buồng cách ly riêng.
+ Nếu không có điều kiện, đảm bảo khoảng cách giữa các giường tối thiểu 1 mét.
- Hệ thống thông khí
+ Cần bảo đảm thông khí đầy đủ, hạn chế lây lan sang khu vực khác.
+ Tốt nhất là hệ thống khí áp lực âm tại các buồng cách ly với áp lực tối thiểu -3Pa và ít nhất 12 lần luân chuyển khí mỗi giờ (ACH).
+ Nếu không thể, nên áp dụng thông khí tự nhiên. Buồng bệnh có 2 cửa đối diện nhau, mở toàn bộ 2 cửa sẽ đảm bảo thông khí trong buồng bệnh tối thiểu 12 ACH. Buồng bệnh khi sử dụng thông khí tự nhiên nên ở cuối hành lang, nơi ít người qua lại, cuối hướng gió chính, có cửa sổ đối lưu 2 chiều, cửa sổ mở hướng ra khu vực không có người qua lại.
+ Nếu thông khí tự nhiên không đủ, cần tạo thông khí kết hợp, đưa luồng khí cưỡng bức đi từ khu vực ít nguy cơ nhất đến khu vực có nguy cơ cao nhất (từ vùng xanh tới vùng đỏ) bằng quạt hút sao số lần luân chuyển khí tối thiểu 12 lần/giờ.
+ Khí thoát ra từ khu cách ly cần được khử khuẩn bằng UVC hoặc kết hợp khử khuẩn và lọc HEPA.
- Phương tiện cần có tại khu, phòng cách ly
+ Các phương tiện PHCN cần phải luôn có sẵn trong khu cách ly, được để trên xe hoặc tủ trước buồng cách ly hoặc buồng mang phương tiện PHCN.
+ NVYT các khoa phòng, đơn vị có liên quan (như vệ sinh môi trường, xử lý chất thải, vận chuyển NB...) đến chăm sóc và điều trị người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 cần phải mang đầy đủ phương tiện PHCN phù hợp với các hoạt động (ủng cao su, tạp dề, khẩu trang, tấm che mặt...).
+ Danh mục các dụng cụ, phương tiện PHCN phải luôn có sẵn ngay tại khu vực cách ly và phải được kiểm tra, bổ sung đủ hàng ngày. Lưu ý có đủ kích cỡ cho người sử dụng và cơ số tối thiểu phải có luôn sẵn sàng.
- Hồ sơ bệnh án tại khu vực cách ly
+ Tối ưu là sử dụng hồ sơ bệnh án điện tử hoặc các thiết bị điện tử để ghi lại thông tin khám, chẩn đoán, XN, điều trị chăm sóc và theo dõi NB hàng ngày.
+ Trong trường hợp chưa có bệnh án điện tử, các bệnh án giấy được để tại phòng hành chính của khu cách ly, không được để tại khu vực buồng bệnh.
+ Không được mang hồ sơ bệnh án từ khu cách ly ra khu vực bên ngoài, khi cần hội chẩn, khoa chụp hồ sơ bệnh án cần thiết và gửi qua thiết bị điện tử (qua email...) ra bên ngoài để hội chẩn (hội chẩn trực tuyến).
+ Khi cần chỉ định làm xét nghiệm: chụp XQ, siêu âm, xét nghiệm sinh hóa, mọi phiếu đề nghị được gửi đến các đơn vị các yêu cầu của nhà lâm sàng và kết quả xét nghiệm được trả qua mạng sau đó in ra tại khu cách ly và dán vào hồ sơ bệnh án NB để lưu lại.
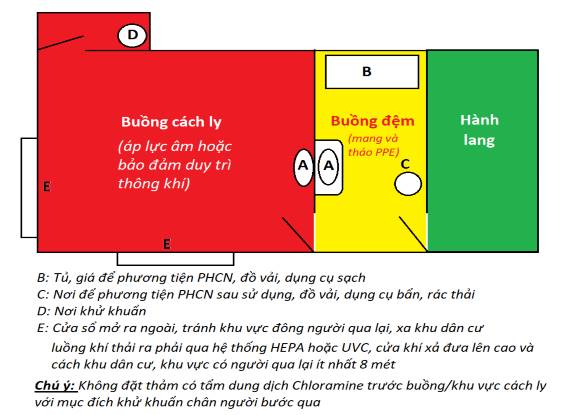
Hình 1. Sơ đồ buồng cách ly người nhiễm SARS-CoV-2
SỬ DỤNG PHƯƠNG TIỆN PHÒNG HỘ CÁ NHÂN
1. Tiêu chuẩn của Phương tiện phòng hộ cá nhân
Phương tiện PHCN sử dụng trong phòng, chống bệnh dịch COVID-19 phải đáp ứng được các yêu cầu về tiêu chuẩn phòng, chống lây nhiễm SARS-CoV-2. Cơ sở KBCB lựa chọn phương tiện PHCN cho nhân viên y tế đạt tiêu chí chất lượng sau:
1.1. Găng tay y tế: Găng tay sử dụng một lần đạt các tiêu chuẩn: TCVN: 13415-1:2021, 13415-2:2021, 13415-3:2021 và 13415-4:2021 hoặc BS EN 455-1:2020, 455-2:2020, 455-3:2020 và 455-4:2020 hoặc ASTM D6319, D3578, D5250 và D6977 hoặc TCVN 6343-1:2007 .
1.2. Khẩu trang y tế: Khẩu trang sử dụng một lần đạt tiêu chuẩn TCVN 13408:2021 hoặc BS EN 14683:2019 hoặc ASTM F2100.
1.3. Khẩu trang hiệu suất lọc cao (sau đây gọi tắt là khẩu trang N95): Đạt tiêu chuẩn TCVN 13409:2021 hoặc BS EN 149:2001+A1:2009 hoặc NIOSH 42 CFR part 84.
1.4. Áo choàng:
- Áo choàng sử dụng một lần: đạt tiêu chuẩn TCVN 13411:2021 hoặc BS EN 14126:2003 hoặc AAMI PB70 và ASTM F3352.
- Áo choàng sử dụng lại: với những đơn vị có nguồn lực hạn chế, nhân viên y tế có thể sử dụng áo choàng được sản xuất từ vật liệu có thể giặt khử khuẩn (như vải polyester hoặc polyester-cotton) khi thực hiện các quy trình kỹ thuật thăm khám, chăm sóc không có nguy cơ văng bắn máu, dịch cơ thể NB COVID-19 tới thân mình và phải giặt khử khuẩn theo đúng quy định trước khi dùng lại.
- Áo choàng có thiết kế dài tay bao phủ toàn thân từ cổ đến đầu gối. Cổ áo choàng tối thiểu phải che kín đến khớp ức đòn, có dây buộc hoặc khuy cố định áo sau lưng.
1.5. Tấm che mặt hoặc kính bảo hộ: Loại dùng một lần hoặc loại làm sạch và khử trùng được trước khi sử dụng lại, bảo đảm trường nhìn, không làm biến dạng hình ảnh, chống mờ do hơi nước và chống xước.
2. Chỉ định sử dụng Phương tiện phòng hộ cá nhân tối thiểu theo nguy cơ lây nhiễm SARS-CoV-2
2.1. Đối với nhân viên y tế:
Chủng loại phương tiện PHCN tối thiểu cho các hoạt động phòng, chống bệnh dịch COVID-19 của NVYT tế tại cơ sở KBCB như sau:
Bảng 1: Lựa chọn thương tiện PHCN theo vị trí làm việc
|
Nguy cơ lây nhiễm |
Khu vực/hoạt động |
Khẩu trang y tế |
Khẩu trang N95 |
Áo choàng |
Găng tay y tế |
Tấm che mặt hoặc kính bảo hộ |
|
Thấp |
Khu vực lâm sàng, cận lâm sàng không có NB COVID-19 |
+ |
|
|
+/- |
|
|
Trung bình |
Tiếp đón |
+ |
|
|
|
|
|
Lái xe cứu thương vận chuyển NB COVID-19, buồng lái có vách ngăn với khoang NB và không tiếp xúc trực tiếp với NB |
+ |
|
|
|
|
|
|
Tiêm vắc xin COVID-19 |
+ |
|
|
+/- |
|
|
|
Khu vực khám bệnh bệnh thông thường |
+ |
|
|
+/- |
|
|
|
Bảo quản, vận chuyển mẫu bệnh phẩm hô hấp liên quan COVID-19 đóng gói theo quy định |
+ |
|
|
+/- |
|
|
|
Xử lý mẫu, xét nghiệm mẫu bệnh phẩm hô hấp COVID-19 trong tủ an toàn sinh học cấp 2 trở lên |
+ |
|
+ |
+ |
+/- |
|
|
Vận chuyển và xử lý dụng cụ, đồ vải liên quan đến COVID-19 |
+ |
|
+ |
+ |
+/- |
|
|
Hộ tống, vận chuyển và có tiếp xúc thi hài NB nhiễm, nghi nhiễm SARS-CoV-2 |
+ |
|
+ |
+ |
|
|
|
Cao |
Tiếp xúc trực tiếp với NB COVID-19 không có can thiệp hô hấp, thủ thuật xâm lấn, tạo khí dung |
|
+ |
+ |
+ |
|
|
Thu gom dụng cụ, chất thải, đồ vải, vệ sinh bề mặt môi trường khu vực cách ly liên quan đến COVID-191,2 |
|
+ |
+ |
+ |
|
|
|
Hộ tống, vận chuyển và có tiếp xúc người nhiễm, nghi nhiễm SARS-CoV-2 |
|
+ |
+ |
+ |
|
|
|
Rất cao |
Lấy mẫu bệnh phẩm hô hấp của người nhiễm, nghi nhiễm SARS-CoV-2 hoặc thực hiện xét nghiệm nhanh kháng nguyên |
|
+ |
+ |
+ |
+ |
|
Khâm liệm, giải phẫu thi hài người nhiễm, nghi nhiễm SARS-CoV-2 |
|
+ |
+ |
+ |
+ |
|
|
Thực hiện can thiệp hô hấp, thủ thuật tạo khí dung hoặc phẫu thuật trên người nhiễm, nghi nhiễm SARS-CoV-21 |
|
+ |
+ |
+ |
+ |
Ghi chú: -(+): Sử dụng
- (+/-): Có thể sử dụng hoặc không tùy theo tình huống cụ thể
- (1): Có thể sử dụng tạp dề chống thấm nếu có nguy cơ văng bắn nước, dịch
- (2): Có thể sử dụng găng bảo hộ dày (găng vệ sinh) tùy tình huống cụ thể
2.2. Đối với NB, người nhà NB:
NB, người nhà NB phải mang khẩu trang khi vào cơ sở KBCB.
3. Sử dụng Phương tiện phòng hộ cá nhân
3.1. Mang và tháo khẩu trang:
3.1.1. Khẩu trang y tế
- Kỹ thuật mang khẩu trang:
+ Vệ sinh tay.
+ Lấy khẩu trang, một tay cầm vào một cạnh bên.
+ Đặt khẩu trang lên mặt, mặt chống thấm (màu xanh hoặc màu đậm) quay ra ngoài, mặt thấm hút (màu trắng hoặc màu nhạt) quay vào trong. Một tay giữ mặt trước khẩu trang cố định trên mặt, một tay luồn một bên dây đeo qua tai sau đó làm ngược lại với bên kia.
+ Dùng ngón trỏ và ngón giữa của hai tay ấn chỉnh thanh kim loại trên mũi sao cho ôm sát sống mũi và mặt.
+ Dùng hai ngón tay cầm mép dưới của khẩu trang kéo nhẹ xuống dưới, đưa vào trong để khẩu trang bám sát vào mặt dưới cằm.
- Kỹ thuật tháo khẩu trang:
+ Vệ sinh tay
+ Dùng hai tay cầm phần dây đeo từ sau hai tai, tháo khỏi tai, giữ tay cầm dây đeo đưa khẩu trang ra phía trước và bỏ vào thùng chất thải đúng quy định.
Lưu ý: Tháo khẩu trang bằng cách chỉ chạm vào dây đeo. Không chạm vào phần trước của khẩu trang.
+ Vệ sinh tay.
3.1.2. Khẩu trang N95
- Kỹ thuật mang khẩu trang:
+ Vệ sinh tay.
+ Lấy khẩu trang, đặt khẩu trang vào lòng bàn tay, úp khẩu trang vào sống mũi, miệng, phần có miếng kim loại ở phía trên mũi, để dây đeo thả tự do dưới bàn tay.
+ Kéo dây đeo trên vòng qua đầu, để giữ ở phía trên tai. Kéo dây đeo dưới vòng qua đầu, để giữ ở phía dưới tai. Lưu ý không để hai dây bắt chéo nhau ở sau đầu.
+ Kiểm tra và chỉnh lại dây đeo nếu bị xoắn, vặn.
+ Dùng ngón trỏ và ngón giữa của hai tay đặt tại đỉnh sống mũi, ấn thanh kim loại sao cho vừa khít vùng mũi.
+ Kiểm tra độ kín của khẩu trang:
* Úp nhẹ hai tay vào bề mặt ngoài của khẩu trang.
* Thử nghiệm hít vào: hít vào từ từ, nếu khẩu trang ôm kín mặt, áp lực âm làm cho khẩu trang bám sát vào khuôn mặt, khẩu trang kín sẽ hơi xẹp và không có luồng khí lọt qua. Nếu khẩu trang không ôm kín mặt, không khí sẽ qua khe hở giữa khẩu trang và mặt, cần điều chỉnh lại độ căng của dây đeo và làm lại thử nghiệm hít vào.
* Thử nghiệm thở ra: thở ra mạnh, nếu khẩu trang ôm kín mặt, áp lực dương làm cho khẩu trang hơi phồng ra và không có luồng khí lọt vào. Nếu khẩu trang không ôm kín mặt, không khí sẽ qua khe hở giữa khẩu trang và mặt, cần điều chỉnh lại độ căng của dây đeo và làm lại thử nghiệm thở ra.
- Kỹ thuật tháo khẩu trang:
+ Vệ sinh tay.
+ Tháo dây dưới bằng cách cầm vào phần dây sau đầu và nhấc qua khỏi đầu, sau đó tháo dây trên qua khỏi đỉnh đầu, nhẹ nhàng đưa khẩu trang khỏi mặt.
Lưu ý: tránh để khẩu trang úp vào mặt và tránh tay chạm vào mặt trước khẩu trang khi tháo.
+ Vệ sinh tay.
3.1.3. Những lưu ý khi mang và tháo khẩu trang
- Mang khẩu trang đúng chiều trên, dưới.
- Mang khẩu trang đúng mặt trong, ngoài.
- Không chạm tay vào mặt trong khẩu trang khi mang.
- Đặt khẩu trang cẩn thận để che kín miệng và mũi.
- Chỉnh gọng mũi và dây đeo để bảo đảm khẩu trang ôm sát sống mũi và khuôn mặt, không để không khí đi vào/ra qua khe hở giữa khẩu trang và mặt.
- Tay không chạm vào mặt trước khẩu trang khi loại bỏ khẩu trang.
- Sau khi loại bỏ hoặc bất cứ khi nào vô tình chạm vào khẩu trang đã sử dụng, cần làm sạch tay bằng dung dịch vệ sinh tay có chứa cồn hoặc rửa tay bằng xà phòng và nước.
- Thay khẩu trang ngay khi thấy khẩu trang bị nhiễm bẩn hoặc bị ẩm/ướt, sau mỗi khi thực hiện thủ thuật sạch/vô khuẩn hoặc sau mỗi ca làm việc.
- Không sử dụng lại khẩu trang đã qua sử dụng.
- Khi lấy khẩu trang mới: Kiểm tra để không có lỗi, lỗ hổng hoặc vết bẩn.
3.2. Sử dụng Phương tiện phòng hộ cá nhân
- Mang Phương tiện phòng hộ cá nhân: Trước khi mang phương tiện PHCN cần kiểm tra số lượng, loại, kích cỡ phù hợp với người mang; kiểm tra chất lượng (đúng tiêu chuẩn quy định, không rách, thủng, hết hạn,...), sau đó lần lượt tiến hành các bước:
Bước 1: Vệ sinh tay.
Bước 2: Mặc áo choàng.
Bước 3: Vệ sinh tay.
Bước 4: Mang khẩu trang theo tình huống (khẩu trang y tế hoặc N95).
Bước 5: Mang kính bảo hộ hoặc tấm che mặt.
Bước 6: Mang găng theo chỉ định.
- Tháo bỏ Phương tiện phòng hộ cá nhân
Bước 1: Tháo găng. Khi tháo cuộn mặt trong găng ra ngoài, bỏ vào thùng đựng chất thải.
Bước 2: Vệ sinh tay.
Bước 3: Tháo dây buộc/khuy cài và tháo bỏ áo choàng, cuộn lại sao cho mặt trong của áo choàng lộn ra ngoài và bỏ vào thùng chất thải.
Bước 4: Vệ sinh tay.
Bước 5: Tháo tấm che mặt hoặc kính bảo hộ.
Bước 6: Vệ sinh tay.
Bước 7: Tháo khẩu trang (cầm vào phần dây đeo phía sau đầu hoặc sau tai).
Bước 8: Vệ sinh tay.
3.3. Lưu ý khi tháo bỏ Phương tiện phòng hộ cá nhân
- Các phương tiện PHCN được tháo bỏ tại phòng đệm và cho ngay vào thùng chất thải lây nhiễm sau khi tháo bỏ. Luôn vệ sinh tay khi tháo bỏ từng phương tiện PHCN.
- Khu vực mặc và tháo bỏ phương tiện PHCN phải là hai khu vực riêng biệt.
- Bộ quần áo mặc trong áo choàng được thay và giặt tập trung sau mỗi ca làm việc.
3.4. Một số lưu ý khi sử dụng Phương tiện phòng hộ cá nhân
- Phương tiện PHCN chỉ hiệu quả khi áp dụng cùng với những biện pháp phòng ngừa lây nhiễm và kiểm soát nhiễm khuẩn khác.
- Luôn có sẵn phương tiện PHCN và được bảo quản đúng quy định. Có kiểm tra số lượng hằng ngày để bảo đảm không thiếu phương tiện PHCN ngay cả trong tình huống khẩn cấp.
- Nhân viên y tế phải được đào tạo kỹ về sử dụng phương tiện PHCN trước khi làm việc. Nội dung đào tạo bao gồm cả mang và tháo bỏ phương tiện PHCN.
- Lựa chọn đúng chủng loại phương tiện PHCN theo từng tình huống công việc, kích cỡ phù hợp với người sử dụng.
- Tuân thủ tuyệt đối quy trình mang và tháo bỏ phương tiện PHCN.
- Tuyệt đối không mang trang phục PHCN trong ngủ, nghỉ, sinh hoạt, ăn uống.
- Tuyệt đối không phun hóa chất khử khuẩn lên bề mặt trang phục PHCN trong bất kỳ tình huống nào và chỉ tái sử dụng phương tiện PHCN theo khuyến cáo của nhà sản xuất.
- Không mặc bộ trang phục PHCN cho NB, người nhà NB trong bất kỳ tình huống nào.
- Phương tiện PHCN sau sử dụng là chất thải lây nhiễm, phải được thu gom và xử lý như chất thải lây nhiễm.
- Đối với áo choàng sử dụng lại (quy định trong mục 1.4) phải được thay ngay sau khi ra khỏi khu vực cách ly và được thu gom xử lý đúng quy định. Khu vực mang và tháo bỏ phương tiện PHCN là riêng biệt. Xử lý tập trung bộ quần áo mặc trong áo choàng.
4. Kiểm tra, giám sát
- Khoa/Bộ phận kiểm soát nhiễm khuẩn chịu trách nhiệm đào tạo và kiểm tra, giám sát việc sử dụng phương tiện PHCN tại cơ sở khám bệnh, chữa bệnh.
- Nội dung giám sát:
+ Luôn có sẵn phương tiện PHCN cho nhân viên y tế sử dụng khi cần.
+ Nhân viên y tế sử dụng đủ và đúng phương tiện PHCN theo chỉ định.
+ Nhân viên y tế thực hiện đúng quy trình mang và tháo bỏ phương tiện PHCN.
+ Phân loại, thu gom, xử lý phương tiện PHCN đã qua sử dụng.
- Phương pháp giám sát: bằng quan sát trực tiếp và ghi phiếu giám sát, hoặc phần mềm được thiết lập cho điện thoại.
VỆ SINH TAY
1. Trang bị phương tiện vệ sinh tay
Tăng cường bổ sung đầy đủ phương tiện VST tại tất cả các khu vực có người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
1.1. Phương tiện vệ sinh tay với xà phòng và nước sạch
- Các bồn VST phải được bố trí trong buồng cách ly, buồng đệm, buồng hành chính, nơi pha chế dịch, thuốc, buồng xét nghiệm, buồng dinh dưỡng, nơi xử lý chất thải, đồ vải bẩn, nhà đại thể thuận tiện cho NB và NVYT sử dụng.
- Các bồn VST có đầy đủ dung dịch xà phòng, nước sạch, thùng đựng khăn lau tay (bằng vải hoặc giấy) dùng một lần.
1.2. Phương tiện vệ sinh tay có chứa cồn hoặc cồn trong chlorhexidin
- Trang bị lọ (chai) dung dịch khử khuẩn tay có chứa cồn (1 hoặc kết hợp ≥ 2 loại trong số các loại cồn: ethanol, propanol, isopropanol) hoặc cồn trong chlorhexidin ở tất cả những khu vực chăm sóc NB: mỗi đầu giường NB nặng; NB cấp cứu; trên các xe tiêm; xe thay băng; bàn khám bệnh, trên tường ngay cạnh lối (cửa) vào buồng bệnh; phòng đệm; phòng cách ly; trước cửa thang máy; hành lang... nơi có nguy có phơi nhiễm với máu, dịch cơ thể NB.
2. Chỉ định vệ sinh tay
2.1. Vệ sinh tay với xà phòng và nước sạch
- Bất cứ khi nào bàn tay có dính máu và dịch cơ thể có thể nhìn thấy được bằng mắt, trong quá trình chăm sóc, điều trị NB (làm thủ thuật xâm lấn, chăm sóc vệ sinh thân thể NB, xử lý dụng cụ bẩn, chất thải,...) mặc dù có mang găng tay và nghi ngờ thủng găng tay hoặc tháo bất cẩn làm tiếp xúc với nguồn nhiễm.
- Vệ sinh tay bằng xà phòng và nước cũng cần được thực hiện trước và sau buổi làm việc, sau khi đi vệ sinh, sau thu gom đồ vải, dụng cụ, chất thải...
2.2. Vệ sinh tay với dung dịch có chứa cồn
- Chỉ VST với dung dịch có chứa cồn khi bàn tay khô, không dính máu và dịch cơ thể, trong chăm sóc, điều trị, sau khi tháo bỏ phương tiện PHCN.
- Tại những nơi không thể lắp đặt bồn rửa tay.
- Thời điểm và quy trình vệ sinh VST: theo Hướng dẫn thực hành vệ sinh tay trong các cơ sở khám bệnh, chữa bệnh ban hành theo Quyết định số 3916/QĐ-BYT ngày 28/8/2017 của Bộ trưởng Bộ Y tế .
- Ngoài ra cần phải VST trong một số trường hợp: trong quy trình mặc và tháo phương tiện PHCN, trước khi mang và ngay sau khi tháo găng tay, khi chuyển chăm sóc từ nơi nhiễm sang nơi sạch trên cùng NB, trước khi kết thúc công việc tại khu vực cách ly đi ra bên ngoài và trước khi trở về gia đình.
XỬ LÝ DỤNG CỤ
1. Mục đích
Giúp NVYT nhận biết được nguy cơ lây nhiễm do dụng cụ và thực hiện nghiêm ngặt các bước trong quy trình xử lý dụng cụ sau khi đã sử dụng trên những NB nghi nhiễm/nhiễm SARS-CoV-2 đảm bảo an toàn cho NB, NVYT và cộng đồng.
2. Nguyên tắc
- Dụng cụ sau sử dụng cho NB phải được xử lý theo đúng quy định.
- Tất cả các thiết bị và dụng cụ y tế dùng một lần nếu muốn sử dụng lại cần phải được tái xử lý theo đúng hướng dẫn của nhà sản xuất và quy định của BYT.
- Thiết bị và dụng cụ y tế chuyên dụng được xử lý khử khuẩn và tiệt khuẩn đúng quy trình và đảm bảo chức năng hoạt động.
- Quy trình hướng dẫn khử, tiệt khuẩn dụng cụ và phương tiện chăm sóc NB luôn có đủ tại nơi xử lý dụng cụ.
- Phương tiện, hóa chất, vật tư tiêu hao, phương tiện PHCN phải luôn có đủ và sẵn sàng cho người sử dụng.
- Nhân viên làm công tác khử khuẩn, tiệt khuẩn phải được huấn luyện, có chứng chỉ đào tạo về khử khuẩn, tiệt khuẩn.
- Kiểm tra, giám sát chất lượng tất cả các loại dụng cụ phải được thực hiện nghiêm ngặt ở tất cả các khâu của quá trình xử lý dụng cụ.
- Thống kê, báo cáo việc xử lý, cung cấp các dụng cụ chăm sóc và điều trị người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Người tham gia xử lý dụng cụ phải được đánh giá nguy cơ, hướng dẫn phòng ngừa lây nhiễm theo quy định.
3. Đối tượng và phạm vi áp dụng
3.1. Đối tượng áp dụng
- Nhân viên xử lý dụng cụ (tại khu vực cách ly, đơn vị lâm sàng, cận lâm sàng liên quan tới chăm sóc người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 và đơn vị tiệt khuẩn trung tâm).
- NVYT trực tiếp chăm sóc tại các đơn vị chăm sóc điều trị người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
3.2. Phạm vi áp dụng
- Khu/phòng cách ly, bệnh viện chuyên khoa, dã chiến điều trị COVID-19.
- Đơn vị tiệt khuẩn trung tâm/khoa Kiểm soát nhiễm khuẩn.
- Khu vực tiếp nhận, phân loại, thăm khám người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
4. Phương tiện
4.1. Phương tiện khử khuẩn, tiệt khuẩn
- Phương tiện PHCN theo tiêu chuẩn cấp độ 3: (1) khẩu trang, (2) găng tay cao su loại dài đến khuỷu tay, độ dài khoảng 450 cm - 500 cm, (3) bộ trang phục phòng hộ phù hợp bao gồm mũ, áo, quần, (4) tấm kính che mặt, (5) bao giầy, (6) ủng, tạp dề chống thấm (những vùng có chỉ định).
- Thùng ngâm dụng cụ có nắp đậy, có dung tích phù hợp với các loại dụng cụ (quy định mã màu và nhãn riêng có ghi thùng đựng dụng cụ nghi ngờ có chứa SARS-CoV-2).
- Bồn rửa dụng cụ (làm bằng vật liệu dễ làm sạch và khử khuẩn).
- Máy rửa dụng cụ.
- Máy tiệt khuẩn hơi nước, tủ sấy khô.
- Máy tiệt khuẩn nhiệt độ thấp (EO, Plasma...).
- Thùng/hộp/túi đóng gói chuyên dụng.
- Nguồn nước.
4.2. Hóa chất
- Dung dịch làm sạch: các chất tẩy rửa/khử khuẩn có chứa en-zym hoặc các loại hóa chất làm sạch khác.
- Dung dịch khử khuẩn mức độ trung bình:
+ Các hợp chất Chlorine: Presept, Javel, Chloramin B...
+ Họp chất chứa Alkylamine.
+ Cồn 70° (tráng ống nội soi sau khi hoàn tất quy trình).
+ Hoặc các loại hóa chất khử khuẩn mức độ trung bình khác.
- Dung dịch khử khuẩn mức độ cao: Glutaraldehyde ≥ 2%, Orthophthaldehyde 0,55%, Peracetic acid 0,2-0,35%, Hydrogen peroxide 7,35%+0,23% Peracetic acid... hoặc các loại hóa chất khử khuẩn mức độ cao khác (Xem thêm Quyết định số 3916/QĐ-BYT đã được Bộ Y tế ban hành ngày 28/8/2017).
4.3. Nước: Nước sạch, nước vô khuẩn
5. Thực hiện xử lý cho từng nhóm dụng cụ
5.1. Biện pháp chung
- Chuyển tất cả dụng cụ về khu xử lý tập trung của cơ sở y tế sau khi xử lý ban đầu tại nơi phát sinh dụng cụ, không nên tổ chức xử lý tại khu cách ly vì việc thiết lập một khu vực xử lý khử khuẩn mức độ cao đòi hỏi thời gian và sự đầu tư vào nhân sự, hạ tầng cũng như nhiều loại trang thiết bị và phương tiện khác nhau.
- Trường hợp không thể vận chuyển ngay dụng cụ sau khi sử dụng, đặt dụng cụ vào thùng kín, có nắp đậy và có thể phun dung dịch en-zym+ khử nhiễm để tránh cho dụng cụ bị khô và đông vón/bám dính chất hữu cơ trước khi vận chuyển về khu vực xử lý tập trung.
- Tại khu vực cách ly cần bố trí một buồng/vùng riêng có đủ phương tiện cần thiết để tập trung và đóng gói dụng cụ trước khi vận chuyển.
- Có thể đóng gói 2 lớp, bên ngoài gói dán nhãn “Dụng cụ có nguy cơ nhiễm SARS-CoV-2” trước khi bỏ vào thùng vận chuyển đến đơn vị xử lý tập trung.
- Khu vực cách ly cần bố trí một vùng đệm có chức năng giao - nhận dụng cụ (bao gồm đồ vải bẩn, chất thải, phương tiện PHCN) cần đem xử lý.
- Người thực hiện cần được huấn luyện, đào tạo về các bước xử lý, đóng gói, vận chuyển an toàn dụng cụ, sử dụng phương tiện PHCN, đường lây truyền và các biện pháp phòng ngừa lây truyền SARS-CoV-2.
- Dụng cụ từ khu cách ly được vận chuyển về khu xử lý tập trung theo một lộ trình cố định đã được thiết lập trước theo nguyên tắc phòng ngừa lây truyền SARS-CoV-2 (riêng biệt, có dấu hiệu cảnh báo); bằng các phương tiện vận chuyển kín, có dán nhãn; bởi các nhân viên đã được huấn luyện, đào tạo (nên là nhân viên đặc trách của đơn vị xử lý dụng cụ tập trung).
- Đơn vị xử lý dụng cụ trung tâm cần bố trí nhân sự, khu vực, trang thiết bị và phương tiện riêng để tiếp nhận và xử lý các dụng cụ đã sử dụng từ khu vực cách ly.
Trước khi vận chuyển dụng cụ từ khu vực phát sinh dụng cụ bẩn, cần phải thông báo trước cho đơn vị xử lý tập trung (gọi điện thoại) giúp phối hợp tốt trong việc giao - nhận tại khu vực cách ly, vận chuyển và giao - nhận tại khu vực xử lý tập trung.
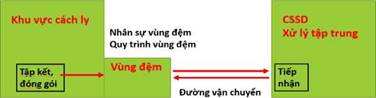
Hình 2. Sơ đồ các vị trí trong chu trình xử lý dụng cụ từ khu vực cách ly
5.2. Dụng cụ bán thiết yếu
Dụng cụ bán thiết yếu tập trung 02 nhóm chính: (1) nhóm dụng cụ nội soi chẩn đoán và (2) nhóm dụng cụ hỗ trợ hô hấp - Đối với nhóm dụng cụ hỗ trợ hô hấp:
+ Ưu tiên sử dụng một lần, dụng cụ sau sử dụng được thải bỏ theo đúng quy định
+ Nếu sử dụng lại: cần phải tuân thủ nghiêm ngặt quy trình theo đúng khuyến cáo của BYT (xem hướng dẫn khử khuẩn, tiệt khuẩn dụng cụ trong các cơ sở KBCB ban hành theo quyết định số 3671/QĐ-BYT ngày 27/9/2012 của Bộ Y tế).
- Đối với nhóm dụng cụ nội soi chẩn đoán: cần phải tuân thủ nghiêm ngặt quy trình theo đúng khuyến cáo của nhà sản xuất và BYT đã ban hành (xem Quyết định số 3916/QĐ-BYT ngày 28/8/2017).
- Hóa chất sử dụng:
+ Hóa chất làm sạch: các chất tẩy rửa chứa hoạt chất enzyme
+ Hóa chất khử khuẩn mức độ cao: Glutaraldehyde ≥ 2%, Orthophthaldehyde 0,55%, Peracetic acid 0,2-0,35%, Hydrogen peroxide 7,35%+0,23% Peracetic acid.
Lưu ý: đối với hóa chất sử dụng, cần tuân thủ theo đúng quy định và hướng dẫn của nhà sản xuất về nồng độ, thời gian ngâm, nhiệt độ nước sử dụng, công thức sử dụng (có hoạt hóa hay không), thời gian sử dụng sau khi đã hoạt hóa/mở nắp, tính tương thích với dụng cụ và các tác dụng phụ nếu có. Mỗi ngày cần phải thực hiện test đánh giá hiệu lực diệt khuẩn của dung dịch hóa chất khử khuẩn mức độ cao.
5.3. Dụng cụ thiết yếu
- Dụng cụ làm thủ thuật, phẫu thuật tại các khoa lâm sàng và phẫu thuật khi thực hiện cho NB nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Các dụng cụ này đi vào khoang vô khuẩn nên cần phải tiệt khuẩn tại đơn vị khử khuẩn tiệt khuẩn tập trung và xử lý ban đầu tại nơi phát sinh dụng cụ và sau đó được vận chuyển an toàn đến nơi xử lý.
- Cần tuân thủ quy trình xử lý dụng cụ theo hướng dẫn của nhà sản xuất và Bộ Y tế đã ban hành (xem hướng dẫn khử khuẩn, tiệt khuẩn dụng cụ trong các cơ sở KBCB ban hành theo quyết định số 3671/QĐ-BYT ngày 27/9/2012 của Bộ Y tế).
- Thực hiện làm sạch và khử khuẩn tại khoa theo quy trình.
+ Làm sạch ban đầu với En-zym.
+ Sau đó ngâm dụng cụ trong dung dịch khử khuẩn mức độ trung bình.
- Sau khi dụng cụ được làm sạch khử khuẩn tại khoa/đơn vị dụng cụ được để khô đóng gói chuyển về đơn vị xử lý tập trung.
5.4. Dụng cụ không thiết yếu tại các khoa/đơn vị
- Là nhóm dụng cụ tiếp xúc với da lành, không tiếp xúc với niêm mạc và da tổn thương, nguy cơ lây nhiễm thấp, yêu cầu khử khuẩn mức độ thấp cần thực hiện sau mỗi lần sử dụng theo Hướng dẫn khử khuẩn, tiệt khuẩn dụng cụ trong các cơ sở KBCB ban hành theo quyết định số 3671/QĐ-BYT ngày 27/9/2012 của Bộ Y tế.
6. Tổ chức thực hiện
6.1. Tại khu vực, buồng cách ly
6.1.1. Chuẩn bị
- Nhân viên mang đầy đủ phương tiện PHCN: (1) khẩu trang, (2) găng tay cao su loại dài đến khuỷu tay, độ dài khoảng 450 - 500 cm, (3) bộ trang phục phòng chống dịch bao gồm mũ, áo, quần, (4) kính tấm che mặt, (5) bao giầy, (6) ủng (những vùng có chỉ định) trước khi xử lý dụng cụ.
- Chuẩn bị đủ dụng cụ, phương tiện:
+ Vật tư, phương tiện dùng cho việc đóng gói dụng cụ.
+ Hóa chất en-zym dạng bình xịt.
+ Vật tư, phương tiện dùng cho việc dán nhãn.
+ Xe, thùng vận chuyển.
6.1.2. Quy trình thực hiện
- Dụng cụ sau sử dụng cho NB được làm sạch ban đầu với các hóa chất làm sạch và khử khuẩn ban đầu, sau đó được bỏ vào bao/thùng đựng dụng cụ có nắp sạch và dán nhãn “Dụng cụ có nguy cơ lây nhiễm SARS-CoV-2”, khi chuyển ra bên ngoài sẽ được bỏ vào bao thứ 2/thùng thứ 2 để vận chuyển xuống đơn vị xử lý tập trung.
- Trong trường hợp không có khu vực xử lý ban đầu tại nơi phát sinh dụng cụ như buồng khám sàng lọc, buồng thủ thuật, phẫu thuật có thể thực hiện như sau:
+ Phun hóa chất En-zym trên dụng cụ.
+ Đóng gói 2 lớp, lớp bên ngoài màu vàng. Hoặc 1 lớp bên trong có dán nhãn “Dụng cụ có nguy cơ lây nhiễm SARS-CoV-2” và 1 thùng bên ngoài trước khi vận chuyển.
6.2. Tại trung tâm tiệt khuẩn
6.2.1. Chuẩn bị phương tiện
- Bố trí phương tiện và người xử lý riêng dụng cụ của người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 tại khu vực cách ly nếu có thể được.
- Phương tiện PHCN trước khi xử lý dụng cụ: (1) khẩu trang, (2) găng tay cao su loại dài đến khuỷu tay, độ dài khoảng 45 cm - 50 cm, (3) bộ trang phục phòng chống dịch bao gồm mũ, áo, quần, (4) kính bảo hộ hoặc tấm che mặt, (5) bao giầy, (6) ủng (những vùng có chỉ định).
- Bồn làm sạch dụng cụ /máy làm sạch dụng cụ.
- Hóa chất.
- Dụng cụ làm sạch (cọ, bàn chải, cây làm sạch các lòng ống...).
- Nguồn nước.
- Máy rửa, làm sạch và khử khuẩn dụng cụ đa năng (có thể rửa nhiều loại dụng cụ kim loại và dụng cụ nhựa hỗ trợ đường thở).
- Máy tiệt khuẩn nhiệt độ cao cho dụng cụ chịu nhiệt.
- Máy tiệt khuẩn nhiệt độ thấp cho dụng cụ không chịu nhiệt.
6.2.2. Quy trình thực hiện
- Trường hợp làm sạch và khử khuẩn bằng tay (không có máy rửa và khử khuẩn dụng cụ):
+ Dụng cụ cần tháo rời được mở các khớp, chỗ nối và cho vào các khay, giá để dụng cụ theo đúng quy định của nhà sản xuất.
+ Pha hóa chất khử khuẩn theo đúng quy định.
+ Ngâm ngập ngay dụng cụ vào dung dịch làm sạch đã được pha theo đúng nồng độ và thời gian quy định.
+ Làm sạch dụng cụ bằng bàn chải, chổi chuyên dụng.
+ Chà lòng ống, các khe, kẽ của dụng cụ.
+ Rửa sạch dưới vòi nước chảy (lần 1).
+ Ngâm ngập dụng cụ vào dung dịch khử khuẩn đã được pha theo đúng nồng độ và thời gian quy định.
+ Cọ rửa và làm sạch dụng cụ dưới mặt nước của bồn ngâm dụng cụ đánh chải nhẹ tay tránh văng bắn.
+ Rửa sạch dưới vòi nước chảy (lần 2).
+ Làm khô dụng cụ (tủ sấy, lau khô).
+ Chuyển các dụng cụ sang khu vực đóng gói thực hiện các bước tiếp theo của quy trình: Kiểm tra, xịt dầu bôi trơn, dán nhãn (tên bộ dụng cụ, người đóng gói, ngày đóng gói, hạn sử dụng), test kiểm chuẩn (chỉ thị kiểm soát tiếp xúc, kiểm soát gói) và chuyển tiệt khuẩn.
- Làm sạch và khử khuẩn bằng máy chuyên dụng:
+ Dụng cụ cần tháo rời được mở các khớp, chỗ nối và cho vào các khay, giá để dụng cụ theo đúng quy định của nhà sản xuất.
+ Cài đặt chương trình rửa của máy (dụng cụ chịu nhiệt và không chịu nhiệt).
+ Cho máy hoạt động theo chương trình đã cài đặt.
+ Kết thúc chu trình, lấy dụng cụ ra khỏi máy đóng gói theo quy định.
+ Trong trường hợp máy rửa không có chế độ làm khô: đưa dụng cụ vào máy sấy khô hoặc làm khô bằng lau tay với các tấm vải khô, sạch trước khi đóng gói.
- Tiến hành quy trình tiệt khuẩn (Tùy theo phương pháp áp dụng: nhiệt độ cao/nhiệt độ thấp).
- Dụng cụ sau tiệt khuẩn phải được lưu trữ và cấp phát theo yêu cầu hàng ngày như những dụng cụ thông thường khác.
Chú ý:
- Sau khi kết thúc công việc, nhân viên xử lý dụng cụ ở mỗi vùng phải cởi bỏ phương tiện PHCN và VST mới được đi sang khu vực khác.
- Vệ sinh khu vực xử lý dụng cụ mỗi cuối ca/ngày làm việc.
7. Kiểm tra giám sát
- Trưởng khoa, điều dưỡng trưởng khoa; khoa KSNK thường xuyên kiểm tra giám sát, đặc biệt chú ý đến các nội dung:
+ NVYT có đầy đủ phương tiện, vật tư tiêu hao, hóa chất và phương tiện BVCN khi xử lý dụng cụ.
+ Giám sát quy trình làm sạch, khử, tiệt khuẩn ngay tại khu vực phát sinh dụng cụ bẩn (phòng khám, cách ly, xét nghiệm..).
+ Giám sát việc tuân thủ nghiêm ngặt quy trình xử lý dụng cụ tại đơn vị tiệt khuẩn tập trung.
+ Giám sát quy trình mặc/loại bỏ phương tiện BVCN của NVYT làm việc tại khu vực có liên quan đến những NB này.
- Lưu danh sách NVYT làm việc xử lý dụng cụ, thường xuyên theo dõi và giám sát phát hiện những dấu hiệu lây nhiễm.
XỬ LÝ ĐỒ VẢI
1. Mục đích
- Nhân viên y tế tuân thủ đúng quy trình xử lý đồ vải của người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Bảo đảm an toàn cho NB, NVYT, người nhà NB, khách thăm và cộng đồng.
2. Các nguyên tắc và quy định chung
- Thu gom toàn bộ đồ vải tại nơi phát sinh đồ vải bẩn. Không rũ, đổ, đếm đồ vải thu gom từ quá trình chăm sóc và điều trị người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 tại nơi thải bỏ đồ vải.
- Đồ vải sau khi thu gom tại khu vực cách ly, sàng lọc, điều trị, thăm khám, thăm dò chẩn đoán liên quan đến COVID-19 đựng trong túi 2 lớp, đảm bảo gói kín, không rách, không thủng và không thấm nước có nhãn ghi dấu hiệu “ĐÔ VẢI CÓ NGUY CƠ CHỨA SARS-CoV-2”, vận chuyển ngay đến nhà giặt bằng phương tiện riêng và phải được giặt ngay, giặt riêng, không ngâm, không lưu đồ vải bẩn, không kiểm đếm phân loại đồ vải bẩn. Túi được xử lý như rác thải có nguy cơ lây nhiễm.
- Nhân viên thu gom, vận chuyển và xử lý đồ vải bẩn phải tuân thủ việc mang và tháo bỏ phương tiện phòng hộ theo đúng hướng dẫn hiện hành. Luôn tuân thủ VST, loại bỏ găng ngay sau khi vận chuyển đồ vải bẩn.
- Giặt đồ vải bằng máy với chế độ nhiệt cao (khoảng 60-70°C) và hóa chất khử khuẩn có hợp chất Clo. Trong trường hợp không có máy giặt, phải giặt bằng tay đồ vải cần được ngâm hóa chất khử khuẩn trước khi giặt với nồng độ Clo hoạt tính 0,01%- 0,1% tùy thuộc vào mức độ ô nhiễm máu và dịch tiết.
- Giặt, sấy hoặc phơi khô theo đúng quy trình xử lý đồ vải lây nhiễm.
- Nhà giặt phải bảo đảm các yêu cầu phòng ngừa lây nhiễm SARS-CoV-2 như:
+ Một chiều.
+ Có hệ thống xử lý nước thải.
+ Nhân viên phải được đào tạo.
+ Có đầy đủ phương tiện PHCN đạt chuẩn.
- Trường hợp cơ sở KBCB sử dụng đơn vị cung cấp dịch vụ bên ngoài: phải bảo đảm đơn vị cung cấp dịch vụ đủ điều kiện xử lý đồ vải lây nhiễm, có tư cách pháp nhân và được cơ quan nhà nước có thẩm quyền thẩm định cấp phép hoạt động dịch vụ giặt là đủ điều kiện an toàn phòng ngừa kiểm soát lây nhiễm SARS- CoV-2.
3. Đối tượng và phạm vi áp dụng
3.1. Đối tượng áp dụng
- Nhân viên nhà giặt/công ty dịch vụ giặt là, thu gom vận chuyển đồ vải.
- Nhân viên tại các buồng thủ thuật, phẫu thuật, khu cách ly hoặc buồng cách ly, nơi tiếp nhận NB liên quan COVID-19.
3.2. Phạm vi áp dụng
- Buồng thủ thuật, kỹ thuật, buồng bệnh, phòng cách ly, khu vực cách ly sàng lọc COVID-19.
- Nhà giặt xử lý đồ vải liên quan đến COVID-19.
- Khu vực khác có liên quan đến đồ vải của người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
4. Phương tiện
- Máy giặt có chế độ giặt nhiệt độ 60°C-70°C, máy sấy khô duy trì nhiệt độ khoảng 80-90°C.
- Túi màu vàng loại không thủng, có dây buộc và ký hiệu đồ vải lây nhiễm nguy cơ cao (đồ vải NB COVID-19), thùng màu vàng, xe chuyên chở đồ vải lây nhiễm riêng.
- Phương tiện PHCN cho nhân viên thu gom, vận chuyển và giặt.
- Hóa chất giặt: Xà phòng, chất tẩy, chất khử khuẩn (Javel, Cloramin B... ).
- Phương tiện vận chuyển đồ vải sạch, bẩn.
5. Thực hiện
5.1. Tại buồng bệnh/khu cách ly/phòng thủ thuật/phòng kỹ thuật
- Nhân viên thu gom đồ vải bẩn phải mang đầy đủ phương tiện PHCN theo quy định trước khi thực hiện và VST, loại bỏ găng trang phục phòng hộ đúng quy trình sau khi kết thúc công việc.
- Đồ vải trong phòng mổ, phòng sinh, phòng thủ thuật, phòng bệnh/khu vực cách ly phải được thu gom vào túi màu vàng chống thấm đặt trong thùng có nắp đậy kín và buộc kín trước khi chuyển đến nhà giặt.
- Đồ vải dùng một lần: Áo choàng, mũ, khẩu trang, bao giầy đều được bỏ vào túi màu vàng và cho vào thùng có nắp đậy và buộc chặt miệng túi khi chuyển xuống nhà lưu giữ chất thải y tế lây nhiễm để thiêu hủy.
- Tất cả túi đựng đồ vải khi chuyển ra ngoài phải cho lồng vào một bao khác rồi chuyển nhà giặt, bao ghi nhãn “ĐỒ VẢI CÓ NGUY CƠ CHỨA SARS-CoV- 2”.
- Nhân viên thu gom đồ vải theo giờ quy định hoặc khi cần đột xuất theo yêu cầu.
Các cơ sở KBCB thu dung, điều trị NB COVID-19 phải đảm bảo đủ điều kiện an toàn các dịch vụ giặt là phục vụ cho hoạt động KBCB.
5.2. Tại nhà giặt
- Đồ vải sau khi thu gom về nhà giặt được cho ngay vào máy giặt và giặt theo chế độ giặt hóa chất hoặc xà phòng với nhiệt độ 60°C-70°C. Ngâm đồ vải của người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 đã sử dụng vào dung dịch hóa chất chứa 0,01%-0,1% Clo hoạt tính tùy mức độ ô nhiễm của đồ vải trong tối thiểu 10 phút trước khi giặt (ngâm trong máy). Làm khô đồ vải bằng sấy hoặc phơi tại nơi riêng có nhiều ánh nắng, là khô.
- Thu gom đồ vải theo thứ tự từ khu/buồng bệnh COVID-19 (-) đến khu/buồng cách ly điều trị COVID-19 (+), cho vào túi đựng đồ vải chuyên dụng vận chuyển đến nơi giặt là ngay. Không kiểm đếm phân loại đồ vải bẩn tại nơi thải ra đồ vải bẩn của NB cách ly điều trị COVID-19.
- Đồ vải sau khi làm khô phải được là phẳng để vào tủ kín, khô ráo, cấp phát theo quy định cho NB sử dụng.
Lưu ý: Những nơi chưa trang bị máy giặt, nhân viên thực hiện quy trình giặt tay phải tuân thủ nghiêm ngặt mang trang phục PHCN trong suốt quá trình giặt và sau khi kết thúc tháo bỏ phương tiện PHCN và VST.
Giao nhận đồ vải bẩn tại buồng đệm, tại hành lang bẩn của các khu phẫu thuật, thủ thuật.
5.3. Bảo quản và cấp phát đồ vải
- Đồ vải dùng cho người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 phải được bảo quản trong tủ kín hoặc để vào kệ sạch trong kho, sử dụng theo số lượng và chủng loại theo nhu cầu NB và hoạt động chuyên môn y tế.
- Phòng mổ, phòng sinh, phòng thủ thuật, khu vực cách ly, buồng khám người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 phải lên danh mục, cơ số đồ vải và báo trước cho nhà giặt.
- Một cơ số đồ vải sạch (ít nhất là cơ số gấp 3) được bảo quản tại khu cách ly để tiện cho việc sử dụng hàng ngày.
6. Kiểm tra và giám sát
- Khoa KSNK, phòng Điều dưỡng, trưởng khoa và điều dưỡng trưởng khoa liên quan có nhiệm vụ huấn luyện, kiểm tra giám sát và đôn đốc việc thực hiện nghiêm túc quy trình thực hiện xử lý đồ vải bẩn (từ phân loại, thu gom, vận chuyển, xử lý).
- Các cơ sở KBCB thuê dịch vụ giặt là phục vụ cho hoạt động khám chữa bệnh SARS-CoV-2 phải chịu trách nhiệm giám sát hoạt động giặt là và chịu trách nhiệm trước pháp luật về phòng ngừa kiểm soát lây nhiễm tại cơ sở dịch vụ giặt là theo quy định hiện hành.
VỆ SINH KHỬ KHUẨN BỀ MẶT MÔI TRƯỜNG
1. Mục đích
- Nhân viên thực hiện vệ sinh môi trường hiểu rõ các hướng dẫn, quy định, quy trình hướng dẫn VSMT trong khu vực tiếp nhận, sàng lọc và cách ly người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Tuân thủ nghiêm ngặt quy trình vệ sinh môi trường khu vực tiếp nhận, điều trị người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Cắt đứt đường lây truyền qua đường tiếp xúc của SARS-CoV-2.
- Đảm bảo an toàn cho NB, NVYT và cộng đồng.
2. Nguyên tắc thực hiện
Bề mặt khu vực sàng lọc, cách ly người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 phải được làm sạch, khử khuẩn theo một số nguyên tắc sau:
- Tất cả bề mặt tại khu vực sàng lọc, khu vực cách ly và điều trị nhìn rõ hay không nhìn rõ có dính máu, dịch tiết, chất thải từ người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 đều phải được làm sạch và lau khử khuẩn tối thiểu ngày 2 lần và khi cần (sau khi khám, làm xét nghiệm, làm thủ thuật, vương vãi máu và dịch, sau chuyển/ra viện, tử vong).
- Tất cả bề mặt trong khu vực cách ly người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2, bao gồm cả bề mặt các thiết bị, phương tiện vận chuyển phải được làm sạch, lau khử khuẩn bằng các hóa chất khử khuẩn được Bộ Y tế cấp phép.
- NVYT khi thực hiện làm sạch, khử khuẩn các bề mặt liên quan đến người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 cần tuân thủ nghiêm ngặt nguyên tắc, kỹ thuật vệ sinh bề mặt và các biện pháp phòng ngừa theo đường lây truyền.
- Nhân viên thực hiện làm sạch, khử khuẩn bề mặt môi trường khu vực điều trị, cách ly người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 phải được tập huấn các quy trình làm sạch, khử khuẩn bề mặt và cách sử dụng đúng và nghiêm ngặt đầy đủ phương tiện PHCN khi thực hiện.
3. Đối tượng và phạm vi áp dụng
- Tất cả NVYT làm công tác vệ sinh môi trường ở tất cả các khu vực có liên quan tới chăm sóc, điều trị người xác định nhiễm hoặc nghi ngờ nhiễm SARS- CoV-2.
- Tất cả các bề mặt phương tiện, đồ dùng liên quan đến NB, giường, tủ, bàn, ghế, nhà vệ sinh... trong khu vực sàng lọc, tiếp nhận, buồng bệnh cách ly, nơi giặt là, thu gom chất thải, nơi xử lý dụng cụ tái sử dụng, phương tiện vận chuyển có liên quan tới chăm sóc, điều trị người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
4. Phương tiện
- Phương tiện PHCN (xem phần Sử dụng các phương tiện PHCN), đối với găng tay, cần có loại găng tay cao su, dài đến gần khuỷu tay. Tạp dề không thấm nước khi vệ sinh khu vực có nước, ủng cao su khi vệ sinh khu vực nhà vệ sinh, khu có nước, dịch.
- Quy trình thực hiện, bảng hướng dẫn pha hóa chất trên xe để phương tiện vệ sinh, khử khuẩn môi trường.
- Xà phòng rửa tay.
- Hóa chất làm sạch và khử khuẩn đã pha theo đúng quy định (có thể dùng dạng xịt cầm tay dùng cho những bề mặt khó lau bằng khăn) có Clo hoạt tính nồng độ 0,1%, khăn tẩm dung dịch khử khuẩn hoặc các hóa chất diệt khuẩn thích hợp khác được Bộ Y tế cấp phép.
- Dung dịch khử khuẩn bề mặt có Clo hoạt tính 0,5% hoặc các hóa chất khử khuẩn khác được Bộ Y tế cấp phép cho vệ sinh bề mặt có đám máu, dịch, chất nôn, chất bài tiết.
- Giẻ lau sạch bề mặt và tải lau nhà chuyên cho khu vực sàng lọc và cách ly, cây lau nhà, xô chứa hóa chất, xô chứa nước sạch, xô gom tải bẩn.
5. Kỹ thuật thực hiện
- Chia khu vực làm hai, có biển báo tránh trơn trượt, ướt trước khi lau vệ sinh sàn nhà, sảnh, cầu thang.
- Lau theo đường zíc zắc, từ trên xuống, từ trong ra ngoài và từ vùng sạch nhất đến vùng kém sạch.
- Khi dùng hóa chất dạng phun hoặc xịt, hóa chất dạng xịt bề mặt nên xịt hóa chất vào giẻ lau sau đó lau; nếu lau nền nhà, xịt đến đâu lau đến đó. Không phun, xịt hóa chất khi có NB.
- Lau khu vực sạch hơn trước, sau đó đến khu vực bị nhiễm khuẩn nhiều hơn: đầu tiên lau bề mặt đồ vật không thường xuyên chạm vào, sau đó lau bề mặt đồ vật thường xuyên chạm vào (Khi một bề mặt đồ vật đã được lau sạch, hãy thay mới khăn lau đã sử dụng bằng khăn khác hoặc mỗi tải lau nhà lau tối thiểu 20 m2 cho một lần sử dụng, sau đó thay tải mới).
- Khử khuẩn khổng khí. Máy khử khuẩn không khí có phin lọc HEPA/Plasma có thể được sử dụng và liên tục chạy để khử khuẩn không khí trong môi trường có hoạt động của người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
6. Cách thực hiện
- Bước 1: chuẩn bị đủ phương tiện làm sạch, khử khuẩn (thùng/xô chứa dung dịch khử khuẩn, giẻ lau, cây lau sàn... ) sử dụng riêng phương tiện cho các khu vực cách ly (hành chính, buồng bệnh cách ly, khu vệ sinh, khu xử lý dụng cụ, đồ vải...).
- Bước 2: Người thực hiện vệ sinh môi trường mang phương tiện PHCN theo đúng hướng dẫn trước khi vào khu vực cách ly và trong suốt quá trình thực hiện làm sạch, khử khuẩn bề mặt môi trường khu cách ly (xem phần Sử dụng phương tiện PHCN).
- Bước 3: Lau ẩm và thu gom chất thải vào các bao và thùng đựng chất thải lây nhiễm theo đúng quy định trước khi lau khử khuẩn.
- Bước 4: Lau khử khuẩn theo trình tự
+ Lau chất tẩy rửa làm sạch chất hữu cơ, máu dịch
+ Lau khử khuẩn định kỳ bằng dung dịch khuẩn với nồng độ quy định (có nồng độ Clo hoạt tính 0,1%) để khô 10 phút và
+ Lau lại nước sạch tránh hóa chất tồn lưu ảnh hưởng tới NB. Tần suất lau ở tất cả các bề mặt trong khu vực cách ly tối thiểu 2 lần/ngày và khi có yêu cầu. Áp dụng đúng quy trình lau 2 xô (một xô nước sạch, một xô dung dịch khử khuẩn) và mỗi lần lau là một giẻ sạch, không giặt lại trong các xô, mỗi giẻ lau không quá 20 m2 đối với phòng thường và 10 m2 với phòng mổ.
+ Phun khử khuẩn chỉ nên thực hiện cho những khu vực không thể lau được và khi không có NB, phun cuối ngày, sau khi NB ra viện, sau khi phẫu thuật, sau khi tử vong, đối với Clo sử dụng nồng độ 0,1% (1.000ppm) Clo hoạt tính. Đối với Hydrogen peroxide có thể sử dụng ở nồng độ thấp 0,5% ở các khu vực có nguy cơ lây nhiễm cao trong 60 phút. Sau phun phải đảm bảo thông khí (mở cửa) là cần thiết khi quá trình khử khuẩn được hoàn thành.
Khi lau cần phải chú ý:
+ Với các bề thường xuyên có tiếp xúc (xe tiêm, xe vận chuyển đồ vải dụng cụ, tay nắm cửa...) cần lau khử khuẩn ngay sau mỗi lần sử dụng hoặc có tiếp xúc.
+ Với những đồ vật, bề mặt có dính máu, dịch tiết, phân, chất nôn của NB bằng mắt thường nhìn thấy cần lau bằng dung dịch khử khuẩn có nồng độ Clo hoạt tính 0,5% để khô hóa chất, thời gian hóa chất tiếp xúc với bề mặt môi trường ít nhất 10 phút, sau đó lau lại với hóa chất lần 2 với nồng độ 0,1%, lau cuối cùng với nước sạch.
- Bước 5: Thu gom các dụng cụ sau khi vệ sinh môi trường để làm sạch và khử khuẩn trước khi đưa ra khỏi khu vực buồng cách ly. Bao gồm chất thải phải được cô lập (xem phần Xử lý chất thải), giẻ lau cho vào túi cô lập chuyển xuống nhà giặt.
- Bước 6: NVYT cởi bỏ trang phục PHCN và VST với xà phòng và nước, để khô VST với dung dịch có chứa cồn ngay sau khi kết thúc công việc vệ sinh môi trường.
Lưu ý:
+ Bàn tay NVYT có tiếp xúc trực tiếp với máu, chất tiết, chất thải NB và sau khi tháo phương tiện PHCN phải được rửa tay với xà phòng và nước.
+ Các bao, thùng đựng chất thải, tải lau nhà, giẻ/khăn lau bề mặt, trước khi mang ra khỏi khu vực cách ly cần phải bỏ vào bao thứ 2 có ghi rõ: “Chất thải hoặc Đồ vải có nguy cơ chứa SARS-CoV-2” trước khi chuyển xuống khu vực xử lý theo quy định.
5.1. Vệ sinh khử khuẩn bề mặt hàng ngày các khu vực chăm sóc và điều trị NB.
Quy trình thực hiện giống như trên và cần tuân thủ nghiêm ngặt quy định:
- Vệ sinh hai lần mỗi ngày và khi có yêu cầu. Nên có bảng theo dõi các bề mặt đã được khử khuẩn mỗi ngày.
- Với mỗi lần vệ sinh, cần làm sạch chất hữu cơ (máu, dịch sinh học), chất vô cơ với chất tẩy rửa và nước sạch nếu có vương vãi bằng mắt thường nhìn thấy trước khi lau khử khuẩn các bề mặt bằng hóa chất khử khuẩn sau đó lau lại với nước sạch. Trong trường hợp không dính máu và dịch có thể thực hiện bước lau khử khuẩn luôn. Trong trường hợp vương vãi máu, dịch sinh học nhiều phải thực hiện như quy trình xử lý máu và dịch.
- Sử dụng hóa chất khử khuẩn diệt được SARS-CoV-2 cho tất cả các bề mặt trong phòng và bảo đảm đúng thời gian tiếp xúc với hóa chất khử khuẩn. Ví dụ ít nhất 10 phút với các hợp chất có Clo hoạt tính 0,1%.
Lưu ý: không mang các dụng cụ vệ sinh tại khu vực cách ly ra nơi khác và phải được thu gom, xử lý riêng.
5.2. Vệ sinh khu vực tiếp nhận và sàng lọc NB
- Khu vực tiếp nhận và sàng lọc được vệ sinh và thu gom chất thải hàng ngày ít nhất 3 lần (lưu lượng NB đông, làm việc theo ca trực) và khi cần (khi vấy bẩn nhiều, khi đổ máu và dịch, khi có NB cấp cứu).
5.3. Vệ sinh sau khi NB ra viện/chuyển viện/tử vong
- Chuyển NB cách ly khác trong buồng bệnh (nếu có) sang buồng cách ly khác trước khi thực hiện vệ sinh khử khuẩn lần cuối.
- Thu gom các dụng cụ bẩn, đồ vải tái sử dụng vào các thùng/túi theo quy định về trung tâm tiệt khuẩn, giặt là. Thu gom và loại bỏ chất thải và các vật dụng cá nhân khác của NB theo quy định thu gom và quản lý chất thải lây nhiễm.
- Thực hiện vệ sinh: (1). Làm sạch chất hữu cơ (máu, dịch sinh học), chất vô cơ với chất tẩy rửa và nước sạch nếu có vương vãi bằng mắt thường nhìn thấy (2). Lau khử khuẩn các bề mặt bằng hóa chất khử khuẩn, (3) Lau lại với nước sạch. Trong trường hợp không dính máu và dịch có thể thực hiện bước lau khử khuẩn luôn. Trong trường hợp vương vãi máu, dịch sinh học nhiều phải thực hiện nhu quy trình xử lý máu và dịch.
- Sử dụng hóa chất khử khuẩn diệt được SARS-CoV-2 cho tất cả các bề mặt trong phòng và bảo đảm đúng thời gian tiếp xúc với hóa chất khử khuẩn, ví dụ ít nhất 10 phút với các dung dịch có Clo hoạt tính 0,1%.
5.4. Vệ sinh khử khuẩn bề mặt đổ tràn máu hoặc dịch cơ thể
- Cần thực hiện ngay khi xuất hiện hoặc ngay khi được phát hiện đám máu hoặc dịch cơ thể.
- Mang đầy đủ phương tiện PHCN.
- Loại bỏ đám máu hoặc dịch cơ thể theo trình tự: (1) Dùng khăn hoặc gạc tẩm dung dịch chứa 0,5% (5.000 ppm) Clo hoạt tính loại bỏ đám máu (nếu lượng máu tràn nhiều phải thực hiện nhiều lần đến khi loại bỏ hết máu trên bề mặt; (2) Loại bỏ khăn (gạc) đã thấm máu vào thùng thu gom chất thải lây nhiễm; (3) Dùng khăn hoặc gạc tẩm dung dịch chứa 0,1% Clo hoạt tính lau khử khuẩn lại lần 2 bề mặt khu vực tràn máu; (4) Dùng khăn hoặc gạc tẩm dung dịch làm sạch lau lại bề mặt vừa khử khuẩn.
- Cởi bỏ phương tiện PHCN và VST sau khi ra khỏi phòng cách ly.
5.5. Vệ sinh môi trường nhà đại thể và khu vực khâm liệm NB COVID-19
- Mang đầy đủ phương tiện PHCN theo quy định.
- Sau khi khâm liệm, phẫu thuật thi hài hoàn tất, tất cả dụng cụ, bề mặt bàn phẫu thuật, buồng phẫu thuật, phương tiện liên quan đến tử thi phải được làm sạch chất hữu cơ (máu, dịch, mô cơ thể) với chất tẩy sau đó khử khuẩn ngay bằng dung dịch Clo hoạt tính 0,5% và để khô từ 30 phút đến 1 giờ và lau lại bằng nước sạch.
- Làm sạch và khử khuẩn phương tiện vệ sinh theo quy trình.
- Cởi bỏ phương tiện PHCN và VST sau khi kết thúc công việc.
5.6. Vệ sinh nhà vệ sinh trong khu vực sàng lọc, cách ly thu dung điều trị
- Nhà vệ sinh phải bố trí riêng cho nam, nữ.
- Người xác định nhiễm hoặc nghi ngờ nhiễm SARS-COV-2 phải được sử dụng nhà vệ sinh riêng, ngăn cách với phòng bệnh, bề mặt, nắp bồn cầu phải được vệ sinh và khử khuẩn bằng dung dịch khử khuẩn có chứa 0,1% Clo hoạt tính ít nhất 4 lần/ngày và khi có yêu cầu; Khi xả nước phải đậy nắp bồn cầu để tránh giọt bắn bẩn ra bên ngoài.
- Trường hợp không có nhà vệ sinh riêng, phải lắp đặt nhà vệ sinh di động, thùng chứa chất thải từ nhà vệ sinh phải được cho hoá chất có Clo hoạt tính với nồng độ 1,0% và khi đầy phải được xử lý an toàn trước khi đưa vào hệ thống chất thải lỏng chung hoặc mang đi xử lý.
- Trường hợp NB không thể sử dụng nhà vệ sinh thì phải đổ ngay các bô, xô, chậu, mỏ vịt đựng phân, nước tiểu, dịch tiết của NB vào bồn cầu. Thực hiện ngay việc vệ sinh khử khuẩn các bô, xô, chậu, mỏ vịt và bề mặt bệ tiêu, bệ tiểu bằng dung dịch khử khuẩn có chứa 0,5% Clo hoạt tính.
- Đảm bảo luôn có sẵn xà phòng và nước sạch, giấy vệ sinh, chất tẩy rửa thông thường trong nhà vệ sinh.
- Nhân viên vệ sinh mặc phương tiện PHCN theo quy định, mang găng tay cao su dài quá khuỷu tay, đeo tạp dề chống thấm nếu bắn nước nhiều, mang ủng hoặc bao dày chống thấm khi vệ sinh. Tháo bỏ ngoài phòng đệm trước khi ra bên ngoài.
5.7. Vệ sinh làm sạch dụng cụ vệ sinh
- Dụng cụ vệ sinh bệnh viện phải được làm sạch sau mỗi ca làm việc, cuối mỗi ngày.
- Các dụng cụ vệ sinh được xử lý bao gồm, cán cây lau nhà, xô/chậu đựng hóa chất, nước xả/ngâm khử khuẩn tấm lau được làm sạch, đánh chải với nước sạch và xà phòng để đúng nơi quy định, khô ráo.
- Khử nhiễm các chậu/xô đựng dung dịch tẩy rửa và khử khuẩn ở nồng độ Clo hoạt tính 0,1%, rửa lại với nước sạch úp trên giá bảo quản làm khô.
- Thu dọn dụng cụ vệ sinh để đúng nơi quy định. Không sử dụng dụng cụ vệ sinh chưa được xử lý để làm vệ sinh hàng ngày.
6. Kiểm tra, giám sát
- Khoa KSNK, phòng Điều dưỡng, trưởng khoa và điều dưỡng trưởng các khoa liên quan có nhiệm vụ huấn luyện, kiểm tra giám sát và đôn đốc việc thực hiện nghiêm ngặt quy trình vệ sinh khử khuẩn môi trường hàng ngày hoặc đột xuất.
- Giám sát hàng ngày sự tuân thủ của NVYT về thực hiện quy trình khử khuẩn làm sạch bề mặt, khử khuẩn sự cố tràn máu, dịch tiết sinh học, sử dụng phương tiện PHCN, vệ sinh khi làm việc trong khu vực cách ly điều trị người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Kết quả giám sát cần phản hồi ngay cho người được giám sát và báo cáo cho lãnh đạo khoa, lãnh đạo bệnh viện.
VỆ SINH KHỬ KHUẨN PHƯƠNG TIỆN VẬN CHUYỂN NGƯỜI XÁC ĐỊNH NHIỄM HOẶC NGHI NGỜ NHIỄM SARS-COV-2
1. Mục đích
- NVYT thực hành đúng và nghiêm ngặt quy định vệ sinh, khử khuẩn bề mặt phương tiện vận chuyển người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Phòng ngừa lây nhiễm SARS-CoV-2 do tiếp xúc với bề mặt các phương tiện vận chuyển người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Đảm bảo an toàn cho NVYT vận chuyển và cộng đồng.
2. Nguyên tắc thực hiện
- Người thực hiện xử lý phương tiện vận chuyển phải được huấn luyện và thực hiện đúng nguyên tắc và kỹ thuật vệ sinh môi trường bề mặt, các biện pháp phòng ngừa chuẩn và phòng ngừa dựa trên đường lây truyền.
- Cơ sở KBCB có bố trí, quy định nơi xử lý phương tiện vận chuyển và trang bị đầy đủ phương tiện PHCN, hóa chất, dụng cụ đảm bảo việc thực hiện xử lý an toàn phương tiện.
- Tất cả phương tiện vận chuyển NB, dụng cụ can thiệp, chăm sóc NB sau khi sử dụng phải được xử lý ngay theo đúng quy trình trước khi sử dụng cho những NB tiếp theo.
3. Đối tượng và phạm vi áp dụng
- Tất cả các phương tiện vận chuyển NB đến bệnh viện, chuyển viện và trong khuôn viên bệnh viện.
- Tất cả NVYT tham gia vào vận chuyển người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 tại tất cả các khoa phòng.
4. Phương tiện
- Phương tiện PHCN: có đủ bộ phương tiện PHCN, khẩu trang N95 hoặc khẩu trang y tế, kính bảo hộ hoặc tấm che mặt, ủng cao su, găng tay sạch, găng tay vô khuẩn khi làm thủ thuật xâm lấn để có thể thay thế và sử dụng khi cần.
- Hóa chất làm sạch và khử khuẩn:
+ Dung dịch VST có chứa cồn.
+ Dung dịch khử khuẩn bề mặt có hoạt chất Clo hoạt tính 0,1% và 0,5%, cồn Ethanol 70 độ hoặc các chất khử khuẩn khác có trong danh mục được cấp phép của Bộ Y tế.
- Phương tiện để xử lý: bình phun, khăn/tải lau, túi đựng chất thải.
- Bố trí khu vực xử lý các xe vận chuyển riêng trong khuôn viên bệnh viện, tốt nhất là gần cổng ra vào, nếu cần thiết thì xử lý tại chỗ nơi đón trả NB.
5. Các bước thực hiện
- Bước 1: Pha hóa chất đúng quy định.
- Bước 2: Mang phương tiện PHCN đúng hướng dẫn.
- Bước 3: Thu gom các dụng cụ và chất thải cho vào các bao/túi màu vàng và gói kín, ghi rõ chất thải phát sinh từ khu cách ly chuyển đến nơi xử lý chất thải tập trung.
- Bước 4: Lau hóa chất khử khuẩn lên tất cả bề mặt phương tiện vận chuyển, để tiếp xúc ít nhất 10 phút sau đó lau lại với chất làm sạch (chất tẩy rửa hoặc nước sạch với xà phòng), lau khô. Khi có nhiều máu, dịch hoặc có sự đổ tràn máu hoặc tràn dịch cơ thể (Ví dụ: chất nôn, máu, dịch tiết sinh học...), trước tiên phải dùng khăn giấy thấm dùng một lần có tẩm Clo hoạt tính 0,5% khu trú lại và loại bỏ, dùng khăn tẩm dung dịch Clo hoạt tính 0,5% phủ lên khu vực đổ tràn để tiếp xúc ít nhất 10 phút, sau đó lau sạch lại với dung dịch khử khuẩn Clo hoạt tính 0,1%.
- Bước 5: Sau khi kết thúc công việc, phương tiện PHCN được cho vào túi hoặc thùng màu vàng có nắp kín, chuyển tới nơi khử khuẩn hoặc tiêu hủy, rửa tay bằng xà phòng có chất khử khuẩn và vệ sinh cá nhân.
Chú ý: Đối với các phương tiện ô tô vận chuyển người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 cần được phun hóa chất khử khuẩn bằng dung dịch khử khuẩn có nồng độ 0,1% Clo hoạt tính cụ thể:
+ Khi vận chuyển NB đi, phun bề mặt bên ngoài xe gồm thân, lốp và gầm xe.
+ Khi vận chuyển NB đến, phun bề mặt bên ngoài và bên trong xe sau khi NB rời khỏi xe.
6. Kiểm tra, giám sát và trách nhiệm
- Khoa KSNK, phòng Điều dưỡng, trưởng khoa và điều dưỡng trưởng các khoa liên quan có nhiệm vụ huấn luyện, kiểm tra giám sát và đôn đốc việc thực hiện nghiêm ngặt quy trình vệ sinh xe vận chuyển người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Phòng Kế hoạch tổng hợp kiểm tra phương tiện cấp cứu, xe cấp cứu và quy chế cấp cứu trong phòng chống dịch - thiên tai.
- Phòng Vật tư - Trang thiết bị, khoa Dược (hoặc đơn vị được giao nhiệm vụ cung cấp) có trách nhiệm cung cấp đầy đủ phương tiện PHCN và các hóa chất khử khuẩn, tiệt khuẩn trong danh mục Bộ Y tế cho phép.
- Khoa KSNK thực hiện giám sát tuân thủ quy trình vệ sinh khử khuẩn phương tiện, xử lý chất thải y tế và vệ sinh môi trường nơi thực hiện vệ sinh khử khuẩn phương tiện.
LẤY, BẢO QUẢN, ĐÓNG GÓI VÀ VẬN CHUYỂN BỆNH PHẨM
1. Mục đích
- Phòng ngừa lây nhiễm SARS-CoV-2 qua tiếp xúc từ các loại bệnh phẩm và những người tiếp xúc với NB trong quá trình lấy, bảo quản, đóng gói và vận chuyển, xử lý và làm các xét nghiệm (XN) liên quan đến bệnh phẩm người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Tất cá nhân viên lấy mẫu được đào tạo đều thực hiện đúng và nghiêm ngặt quy trình và quy định khi lấy mẫu, bảo quản và vận chuyển mẫu của người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Tránh phát tán nguồn bệnh, bảo đảm an toàn cho NVYT và môi trường.
2. Nguyên tắc thực hiện
Phòng ngừa lây nhiễm do tiếp xúc là ưu tiên hàng đầu trong quá trình lấy, bảo quản, đóng gói và vận chuyển, xử lý và làm các XN liên quan đến bệnh phẩm của người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
2.1. Yêu cầu về người lấy, bảo quản, đóng gói và vận chuyển bệnh phẩm của người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2
Người lấy, bảo quản, đóng gói, vận chuyển, xử lý và làm các XN liên quan đến bệnh phẩm của người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 phải là NVYT đã được đào tạo, có kỹ năng thực hành thành thạo các hướng dẫn phòng ngừa lây nhiễm và an toàn sinh học phòng xét nghiệm.
- Tuân thủ nghiêm ngặt các quy định về an toàn sinh học trong thu thập, bảo quản, đóng gói và vận chuyển, xử lý và làm các XN liên quan đến bệnh phẩm lây truyền các tác nhân qua đường không khí, qua giọt bắn và đường tiếp xúc, lây qua đường máu (khi lấy mẫu bệnh phẩm máu làm XN).
- Sử dụng phương tiện PHCN thành thạo, đúng quy định.
- Hiểu được nguy cơ lây nhiễm, có khả năng phát hiện và đánh giá nguy cơ cho cá nhân, có kiến thức kiểm soát sức khỏe sau khi làm nhiệm vụ và tự xử lý được theo đúng quy trình khi bị phơi nhiễm.
- Tốt nhất là các NVYT đang theo dõi và chăm sóc NB nghi ngờ thực hiện lấy bệnh phẩm, hạn chế tối đa số người tiếp xúc với NB.
2.2. Yêu cầu về dụng cụ
Tất cả các dụng cụ sử dụng để lấy, bảo quản, đóng gói và vận chuyển bệnh phẩm và tất cả dụng cụ XN, bệnh phẩm thừa của người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 đều là chất thải có nguy cơ lây nhiễm cao, phải được xử lý khử khuẩn tại khoa XN trước khi trở thành chất thải y tế lây nhiễm.
- Ưu tiên sử dụng các dụng cụ sử dụng một lần, tiêu hủy ngay sau khi sử dụng như chất thải lây nhiễm.
- Dụng cụ nếu tái sử dụng lại phải được khử khuẩn, tiệt khuẩn đúng quy định, phải có bồn xử lý đúng quy định khử khuẩn, tiệt khuẩn.
- Dụng cụ dùng riêng cho mỗi NB phải thu gom xử lý riêng.
2.3. Yêu cầu về khu vực lấy mẫu và xét nghiệm
- Khu vực lấy mẫu phải là khu vực cách ly theo đúng quy định.
- Khu vực thực hiện xét nghiệm theo đúng quy định về cấp độ an toàn sinh học phù hợp với kỹ thuật thực hiện xét nghiệm.
3. Đối tượng và phương pháp áp dụng
- NVYT tuân thủ nghiêm ngặt các quy định về an toàn sinh học, phải sử dụng phương tiện PHCN theo quy định thành thạo.
- Người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 phải ở khu vực cách ly.
- Dụng cụ lấy bệnh phẩm, dụng cụ XN và bệnh phẩm thừa của người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 sau khi làm xong XN phải được xử lý như chất thải y tế có nguy cơ lây nhiễm cao.
4. Phương tiện
4.1. Phương tiện phòng hộ cá nhân
- Bộ quần áo chống dịch sử dụng một lần.
- Tấm choàng không thấm nước.
- Mũ trùm hoặc tấm choàng che kín đầu, cổ bằng chất liệu không thấm nước.
- Khẩu trang N95 hoặc khẩu trang có bộ phận lọc và hỗ trợ thở (tăng cường oxy thở).
- Kính bảo hộ hoặc tấm che mặt.
- Găng tay đeo hai lớp, lớp một (lớp bên trong) là găng tay y tế luôn giữ sạch, tránh không để tiếp xúc với dụng cụ bẩn.
- Ủng cao su/giầy che mũi cổ cao.
- Dung dịch VST chứa cồn/xà phòng VST.
Lưu ý: Đeo 2 lớp găng tay với mục đích: lớp găng 2 dùng để thao tác khi lấy mẫu bệnh phẩm hô hấp, lớp găng 1 dùng để thực hiện các thao tác sau khi lấy mẫu.
4.2. Dụng cụ lấy bệnh phẩm
- Tăm bông cán mềm, cán cứng vô trùng (que lấy mẫu: đầu que bằng sợi tổng hợp, không nên dùng que có cán gỗ hoặc Calcium).
- Đè lưỡi.
- Bệnh phẩm thu thập được chứa trong ống môi trường vận chuyển vi rút (VTM, UTM hoặc nước muối sinh lý 0,9%) có 3ml môi trường.
4.2.1. Mẫu bệnh phẩm hô hấp: tối thiểu 01 mẫu bệnh phẩm đường hô hấp:
Bệnh phẩm đường hô hấp trên: mẫu ngoáy dịch tỵ hầu.
- Dịch tỵ hầu: tăm bông cán mềm vô trùng (theo quy định của Phòng XN).
Nếu không lấy được mẫu ngoáy dịch tỵ hầu, có thể lấy một trong các mẫu dưới đây:
+ Bệnh phẩm đường hô hấp trên:
● Mẫu ngoáy dịch họng: tăm bông cán cứng vô trùng lấy bệnh phẩm (theo quy định phòng XN).
● Mẫu ngoáy dịch mũi (cả hai bên), áp dụng cho người có triệu chứng.
● Dịch rửa mũi, tỵ hầu.
● Dịch súc họng: nước muối sinh lí, cốc nhựa vô trùng (bệnh phẩm được thu thập vào cốc hoặc đĩa petri và pha loãng trong môi trường vận chuyển mẫu theo quy định phòng XN).
+ Bệnh phẩm đường hô hấp dưới
● Đờm.
● Dịch phế nang, dịch nội khí quản, dịch màng phổi (dụng cụ chuyên dụng và cần có sự phối hợp với BS lâm sàng), tổ chức phổi, phế quản, phế nang.
4.2.2. An toàn sinh học trong quá trình vận chuyển mẫu bệnh phẩm
- Que tăm bông dịch họng, dịch tỵ hầu phải được bảo quản trong tuýp chứa môi trường vận chuyển (MTVC) vi rút hô hấp.
- Tuýp chứa MTVC phải là tuýp nhựa, có nắp vặn kín.
- Sau khi lấy dịch họng, dịch tỵ hầu, que tăm bông phải được đưa ngay vào tuýp MTVC.
- Trong quá trình vận chuyển mẫu, phải đảm bảo bệnh phẩm không bị rò rỉ hay đổ ra ngoài tuýp chứa. Băng gạc có tẩm chất sát trùng (xử lý tràn, bắn mẫu bệnh phẩm).
- Túi nilong đựng tuýp bệnh phẩm phải là túi kín.
- Thùng chứa mẫu bệnh phẩm trong quá trình vận chuyển mẫu đến phòng xét nghiệm phải là thùng nhựa hoặc thùng bìa các-tông kín, chịu được va đập.
5. Các bước thực hiện
5.1. Mang phương tiện PHCN
Mang phương tiện PHCN đúng quy định (xem phần Sử dụng phương tiện PHCN). Chú ý mang khuẩn trang N95 và mang 2 lớp găng tay khi lấy bệnh phẩm.
5.2. Lấy bệnh phẩm
5.2.1. Mẫu bệnh phẩm
Bệnh phẩm thu thập bắt buộc phải lấy tối thiểu 01 mẫu bệnh phẩm đường hô hấp, có thể lấy thêm 01 mẫu máu khi có yêu cầu; các loại mẫu dưới đây:
- Bệnh phẩm đường hô hấp trên (theo thứ tự ưu tiên):
+ Dịch tỵ hầu (ngoáy dịch tỵ hầu).
+ Dịch ngoáy họng (ngoáy dịch họng).
+ Mẫu ngoáy dịch mũi (cả hai bên).
+ Dịch rửa mũi/tỵ hầu.
+ Dịch súc họng.
- Bệnh phẩm đường hô hấp dưới:
+ Đờm (khi có yêu cầu)
+ Dịch phế nang, dịch nội khí quản, dịch màng phổi...
+ Tổ chức phổi, phế quản, phế nang (khi có chỉ định).
5.2.2. Thời điểm thu thập bệnh phẩm
Thời điểm thu thập bệnh phẩm đường hô hấp nên được thực hiện sớm nhất sau khi khởi phát.
Bảng 2: Thời điểm thu thập bệnh phẩm xét nghiệm xác định SARS-CoV-2
|
Loại bệnh phẩm |
Thời điểm thu thập thích hợp |
|
Bệnh phẩm đường hô hấp trên (ngoáy dịch tỵ hầu, dịch ngoáy họng, mẫu ngoáy dịch mũi (cả hai bên), dịch rửa mũi/tỵ hầu, dịch súc họng) |
Tại ngày 0 đến ngày 7 sau khi khởi bệnh |
|
Bệnh phẩm đường hô hấp dưới (dịch phế nang, dịch nội khí quan, dịch màng phổi...) |
Tại ngày 0 đến ngày 14 sau khi khởi bệnh |
|
Mẫu máu giai đoạn cấp |
Cùng thời điểm bệnh phẩm hô hấp trên (tại ngày 0 đến ngày 7 sau khi khởi bệnh) |
|
Mẫu máu giai đoạn hồi phục |
Tại ngày 14, 28 hoặc 3 tháng sau khi khởi bệnh |
|
Tổ chức phế nang |
Trong trường hợp có chỉ định |
5.3. Quy định về đóng gói bệnh phẩm
- Tuân thủ đúng hướng dẫn, thời gian, nhiệt độ quy định.
- Tránh làm hỏng mẫu, mất mẫu, và tránh làm mẫu bị nhiễm trùng.
- Tránh nhiễm giữa các mẫu với nhau, tránh phơi nhiễm người với mẫu và tránh gây nhiễm môi trường.
- Các giấy tờ về mẫu (phiếu yêu cầu xét nghiệm, thông tin về mẫu bệnh phẩm, danh sách mẫu bệnh phẩm...) phải được cho vào túi nylon riêng và tránh tiếp xúc với bệnh phẩm. Bệnh phẩm khi vận chuyển phải được đóng gói theo nguyên tắc 3 lớp để đảm bảo an toàn sinh học theo Thông tư 40/2018/TT-BYT về quản lý mẫu bệnh phẩm.
Hình 3. An toàn sinh học đóng gói nguyên tắc 3 lớp
5.4. Đóng gói bệnh phẩm để vận chuyển đi xa làm xét nghiệm khẳng định SARS-CoV-2
Bệnh phẩm khi vận chuyển phải được đóng gói kỹ trong 3 lớp bảo vệ, theo hướng dẫn của Tổ chức Y tế Thế giới.
- Tuýp chứa môi trường vận chuyển: chứa mẫu trực tiếp. Tuýp nhựa có nắp kín, đóng nắp đúng cách.
- Hộp nhựa, hoặc giá đựng: chứa tuýp bệnh phẩm.
Mẫu bệnh phẩm hô hấp và mẫu máu của cùng một NB được để trong một hộp nhựa có nắp vặn kín hoặc giá nhựa đựng tuýp bệnh phẩm.
- Thùng vận chuyển mẫu: chứa hộp (hoặc giá) đựng mẫu bệnh phẩm.
+ Thùng chắc chắn, có nắp đậy kín, đảm bảo không vỡ.
+ Có khả năng giữ nhiệt (sử dụng bình tích lạnh).
- Các bước đóng gói vận chuyển mẫu bệnh phẩm.

Hình 4. Đóng gói vận chuyển mẫu bệnh phẩm
5.5. Quy định về vận chuyển bệnh phẩm
- Thông báo cho phòng xét nghiệm ngày gửi và thời gian dự định bệnh phẩm sẽ tới phòng XN.
- Bệnh phẩm được vận chuyển tới phòng XN bằng đường bộ hoặc đường không càng sớm càng tốt (trong trường hợp cơ sở KBCB không có khả năng thực hiện xét nghiệm).
- Trong phạm vi bệnh viện, vận chuyển bệnh phẩm bằng tay. Không sử dụng hệ thống vận chuyển bệnh phẩm bằng khí nén.
- Tuyệt đối tránh để tuýp bệnh phẩm bị đỗ, vỡ trong quá trình vận chuyển.
- Bảo đảm tất cả các nhân viên vận chuyển bệnh phẩm được đào tạo về thực hành xử lý an toàn và quy trình khử nhiễm sự cố tràn máu, dịch.
- Tránh để ống bệnh phẩm bị đỗ, vỡ trong quá trình vận chuyển.
- Nếu mẫu đang bảo quản ở nhiệt độ 2-8°C thì khi vận chuyển tới phòng XN cũng bảo quản 2-8°C.
- Nếu mẫu đang bảo quả ở -70°C thì khi vận chuyển tới phòng XN cũng phải giữ đông băng, tránh quá trình đông tan băng nhiều lần, làm giảm chất lượng của bệnh phẩm.
- Bệnh phẩm cần gửi kèm với Phiếu yêu cầu xét nghiệm có đầy đủ thông tin theo quy định.
6. Kiểm tra, giám sát
- Khoa KSNK, phòng Điều dưỡng, trưởng khoa và điều dưỡng trưởng các khoa liên quan có nhiệm vụ huấn luyện, kiểm tra giám sát và đôn đốc việc thực hiện nghiêm ngặt quy trình, quy định về an toàn sinh học, sử dụng phương tiện PHCN thành thạo trong quá trình lấy, bảo quản, đóng gói và vận chuyển, xử lý và làm các XN liên quan đến bệnh phẩm COVID-19.
- Giám sát xử lý chất thải y tế có nguy cơ lây nhiễm cao đối với dụng cụ lấy bệnh phẩm, dụng cụ XN và bệnh phẩm thừa sau khi làm XN.
- Giám sát xử lý khu vực lấy bệnh phẩm, xử lý và làm các XN liên quan đến COVID-19.
PHÒNG NGỪA LÂY NHIỄM SARS-COV-2 TẠI KHOA VI SINH, KHOA XÉT NGHIỆM
1. Mục đích
- Phòng ngừa lây nhiễm SARS-CoV-2 qua đường không khí, giọt bắn và qua đường tiếp xúc từ các loại bệnh phẩm và những người tiếp xúc với NB trong quá trình làm các XN bệnh phẩm của người nhiễm hoặc nghi ngờ nhiễm SARS- CoV-2.
- Tất cả nhân viên trong phòng XN đều phải thực hiện đúng và nghiêm ngặt quy trình và quy định khi lấy mẫu, bảo quản và vận chuyển mẫu.
- Tránh phát tán nguồn bệnh, bảo đảm an toàn cho NVYT và môi trường.
2. Đối tượng áp dụng
- Nhân viên phòng XN tuân thủ nghiêm ngặt các quy định về an toàn sinh học, phải sử dụng thành thạo phương tiện PHCN.
- Tất cả bệnh phẩm của người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 có thể từ khoa khám bệnh; cấp cứu; truyền nhiễm... hoặc từ cơ sở KBCB khác chuyển đến.
3. Phương pháp áp dụng
3.1. Bệnh phẩm
- Bệnh phẩm đường hô hấp trên.
- Bệnh phẩm đường hô hấp dưới.
- Bệnh phẩm máu, huyết thanh
3.2. Xét nghiệm các ca bệnh nghi ngờ
- Xét nghiệm huyết học.
- Xét nghiệm hóa sinh.
- Xét nghiệm vi sinh, chẩn đoán phân biệt:
+ Cúm nặng.
+ Viêm phổi không điển hình.
+ Nhiễm khuẩn huyết gây suy thận và suy hô hấp.
+ Bệnh tay chân miệng thể cấp có biến chứng suy hô hấp và suy thận.
- Các xét nghiệm thường quy khác.
3.3. Xét nghiệm xác định SARS-CoV-2
- Xét nghiệm nhanh tìm kháng thể trong máu NB
- Phát hiện SARS-CoV-2 bằng kỹ thuật Real-time RT-PCR hoặc giải trình tự gen thế hệ mới.
4. Yêu cầu đảm bảo an toàn sinh học
Phòng ngừa lây nhiễm SARS-CoV-2 qua đường giọt bắn, đường tiếp xúc và đường phát tán khí dung khi thực hiện thao tác tạo khí dung là ưu tiên hàng đầu trong quá trình làm XN cho người nghi ngờ nhiễm hoặc nhiễm SARS-CoV-2.
4.1. Cơ sở vật chất
- Các XN thường quy: An toàn sinh học cấp II.
- Các XN chẩn đoán SARS-CoV-2: An toàn sinh học cấp II.
4.2. Trang thiết bị
- Đảm bảo các yêu cầu về trang thiết bị đối với phòng XN An toàn sinh học cấp II.
- Tủ An toàn sinh học cấp II đã được hiệu chuẩn, chứng nhận.
- Phương tiện PHCN:
+ Các XN thường quy: Phương tiện PHCN thông thường (quần áo, mũ, kính, khẩu trang, tấm che mặt).
+ Các XN chẩn đoán xác định SARS-CoV-2: mang đầy đủ phương tiện PHCN, bao gồm: Bộ quần áo chống dịch tiêu chuẩn cấp độ 3 trở lên, găng tay không bột, khẩu trang N95, kính bảo hộ hoặc tấm che mặt.
4.3. Nhân viên xét nghiệm
- Nhân viên phòng XN khi tiến hành các XN cho người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 phải được đào tạo về an toàn sinh học, có kinh nghiệm, thành thạo, nên bố trí nhân viên chuyên biệt làm các XN này.
- Tuân thủ nghiêm ngặt các quy định về an toàn sinh học, sử dụng phương tiện PHCN thành thạo, đúng quy cách.
- Khi thực hiện XN thường quy: phải mặc phương tiện PHCN thông thường như đeo găng tay, áo chống thấm nước, tấm che mặt hoặc kính bảo hộ, khẩu trang.
- Khi thực hiện xét nghiệm chẩn đoán xác định SARS-CoV-2 phải mặc đầy đủ phương tiện PHCN, bao gồm HAI đôi găng, quần áo chống dịch, khẩu trang chuyên dụng (N95), tấm che mặt hoặc kính bảo hộ.
- Trong khi đeo găng tay làm XN liên quan đến bệnh phẩm người nghi ngờ hoặc người xác định nhiễm SARS-CoV-2 không được đụng chạm lên bàn phím điều khiển máy móc thiết bị, nắm cửa, điện thoại, công tắc điện...
- Người thực hiện các XN cho người nhiễm hoặc nghi ngờ nhiễm SARS- CoV-2 không được mặc phương tiện PHCN khi ra ngoài phòng xét nghiệm SARS-CoV-2.
- Hiểu được nguy cơ nhiễm bệnh, có khả năng phát hiện và đánh giá nguy cơ cho cá nhân, có kiến thức kiểm soát sức khỏe sau khi làm nhiệm vụ và tự xử lý theo đúng quy trình khi bị phơi nhiễm.
- Tuyệt đối không tiếp xúc tay trần với bệnh phẩm và dụng cụ làm XN cho người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Khi thực hiện các XN liên quan đến bệnh phẩm của NB (+) với SARS-CoV-2 hay nghi ngờ cần thận trọng không đụng tay lên vùng mặt, mũi, miệng.
- Các bề mặt phòng xét nghiệm có tiếp xúc bệnh phẩm phải được khử khuẩn đúng quy trình vệ sinh bề mặt khu nhiễm SARS-CoV-2.
- Các bệnh phẩm, chất thải từ bệnh phẩm của khoa xét nghiệm được cho vào thùng kín chịu nhiệt bằng inox và được hấp tiệt khuẩn trước khi vận chuyển về nơi tập trung. Trường hợp không có nồi hấp, phải cho vào thùng chất thải, bọc bằng 2 lần túi và chuyển về nơi tập trung để xử lý như chất thải có nguy cơ nhiễm SARS-CoV-2.
5. Kiểm tra, giám sát
Khoa KSNK, phòng Điều dưỡng, trưởng khoa và điều dưỡng trưởng các khoa liên quan có nhiệm vụ huấn luyện, kiểm tra giám sát và đôn đốc việc thực hiện nghiêm ngặt quy trình, quy định an toàn sinh học khi thực hiện XN NB nghi ngờ hoặc nhiễm SARS-CoV-2.
- Giám sát NVYT việc tuân thủ nghiêm ngặt khử khuẩn dụng cụ và khu vực lấy bệnh phẩm.
- Giám sát NVYT việc tuân thủ nghiêm ngặt các quy định về an toàn sinh học, sử dụng phương PHCN thành thạo trong quá trình XN.
- Giám sát xử lý dụng cụ tái sử dụng sau khi làm XN.
- Giám sát xử lý chất thải y tế có nguy cơ lây nhiễm cao đối với bệnh phẩm sau khi làm XN.
- Giám sát xử lý môi trường buồng xét nghiệm như khu vực cách ly.
PHÒNG VÀ KIỂM SOÁT LÂY NHIỄM SARS-CoV-2 Ở NGƯỜI BỆNH THẬN NHÂN TẠO
1. Mục đích
- Nhân viên y tế, NB tuân thủ đúng quy định phòng và kiểm soát COVID-19 ở NB thận nhân tạo.
- Phòng ngừa lây nhiễm SARS-CoV-2 cho NVYT và NB tại các đơn vị thận nhân tạo.
2. Phạm vi áp dụng
- Các đơn vị có NB thận nhân tạo.
- NVYT và NB tại các đơn vị thận nhân tạo.
3. Nguyên tắc chung
- NVYT và NB tại các đơn vị thận nhân tạo cần được tập huấn/đào tạo về các biện pháp phòng và kiểm soát SARS-CoV-2.
- Phát hiện sớm, cách ly kịp thời NB thận nhân tạo nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Bố trí khu vực thận nhân tạo riêng cho NB thận nhân tạo nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2. Trong trường hợp không bố trí được khu vực riêng cần sắp xếp ca lọc máu riêng cho nhóm NB này vào cuối ngày.
- Tuân thủ đúng phòng ngừa chuẩn và phòng ngừa theo đường lây trong chăm sóc, điều trị NB nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
Vào buổi lọc máu, NB cần đeo khẩu trang y tế khi ở phòng chờ. Trong phòng chờ cần duy trì khoảng cách khoảng cách tối thiểu lm giữa các NB, đảm bảo thoáng khí. Nếu phòng chờ quá chật, cần có kế hoạch lọc máu theo nhóm hẹn giờ để giảm mật độ NB chờ đợi tại khu lọc máu.
4. Phương tiện, thiết bị
- Phương tiện VST: xà phòng rửa tay, dung dịch VST chứa cồn.
- Phương tiện PHCN: là các phương tiện sử dụng một lần (găng tay, khẩu trang, áo choàng, tấm che mặt hoặc kính bảo hộ.
- Phương tiện thu gom chất thải: túi, thùng có màu kích thước phù hợp và đúng quy cách để thu gom các phương tiện PHCN sau sử dụng.
- Phương tiện vệ sinh, khử khuẩn môi trường: Khăn lau, tải lau bề mặt, bình phun tay hoặc máy phun tay.
- Thiết bị thông khí.
5. Biện pháp tiến hành
5.1. Đào tạo nhân viên y tế và NB thận nhân tạo
- Thời điểm, quy trình VST.
- Nguyên tắc vệ sinh đường hô hấp.
- Vệ sinh bề mặt, đồ dùng, thiết bị sử dụng trong buổi lọc máu.
- Chỉ định, kỹ thuật mang và loại bỏ phương tiện PHCN.
5.2. Sàng lọc, phát hiện sớm, cách ly kịp thời nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2
- Qua các phương tiện thông tin/truyền thông, khuyến khích NB tự kiểm tra và chủ động thông báo cho nhân viên sàng lọc khi có triệu chứng nghi ngờ nhiễm SARS-CoV-2, hoặc đã có tiếp xúc gần với người nhiễm SARS-CoV-2.
- Chuẩn bị sẵn sàng khẩu trang, giấy/khăn lau tay dùng một lần, khăn lau bề mặt tại khu vực sàng lọc NB để cung cấp cho NB khi cần.
- Nhân viên sàng lọc mang phương tiện PHCN theo đúng quy định.
- Nếu NB thông báo có các biểu hiện nghi ngờ: hướng dẫn cách đeo khẩu trang và loại bỏ khẩu trang, bố trí NB ngồi đợi tại khu vực cách ly tạm thời tại khoa, cách xa ít nhất 2m với NB khác và NVYT trong khi làm và chờ kết quả xét nghiệm kháng nguyên nhanh hoặc xét nghiệm PCR.
5.3. Vệ sinh buồng thận nhân tạo
- Làm sạch các bề mặt tiếp xúc thường xuyên 2-3 lần/ngày bằng dung dịch có chứa Clo hoạt tính 0,1% hoặc các hóa chất khử khuẩn bề mặt khác được cấp phép lưu hành của Bộ Y tế. Với bề mặt có diện tích nhỏ có thể sử dụng cồn Ethanol hoặc Isopropanol có nồng độ 60%-80%.
- Giặt ga trải giường và các đồ vải khác sau mỗi ca lọc máu.
- Chỉ giữ đồ đạc và thiết bị cần thiết trong buồng.
- Bồn rửa tay có đầy đủ xà phòng, khăn/giấy lau tay dùng 1 lần.
- Không để hoa tươi, cây cảnh trong buồng bệnh.
5.4. Bảo vệ NB thận nhân tạo
- Hướng dẫn NB hạn chế tiếp xúc gần với người khác nhất là những khu vực có nguy cơ cao đã được cảnh báo: tụ tập đông người, khu vực kín bí, thông gió kém...
- Hạn chế tối đa người ra, vào buồng thận nhân tạo, giãn cách và hạn chế thấp nhất mật độ người tại khu vực lọc máu đang hoạt động.
- NVYT, nhân viên phục vụ và người thăm NB luôn mang khẩu trang.
- Chỉ những người khỏe mạnh mới được vào chăm sóc/điều trị, thăm người thận nhân tạo.
- Hướng dẫn NB luôn rửa tay đúng cách trước và sau khi ăn, sau khi sử dụng nhà vệ sinh, che mũi/miệng bằng khăn giấy dùng 1 lần khi ho, hắt hơi và tắm hàng ngày.
- Duy trì chế độ ăn uống cho người suy giảm miễn dịch: uống nước đóng chai hoặc nước lọc đặc biệt đã được thanh trùng, bát đũa và các đồ dùng ăn uống khác được vệ sinh bằng nước sạch, hóa chất làm sạch và làm khô sau khi rửa, nếu có điều kiện sử dụng các đồ dùng ăn uống dùng 1 lần.
- Tăng cường sử dụng các dịch vụ trực tuyến.
6. Trách nhiệm thực hiện
- Khoa KSNK, phòng Điều dưỡng, trưởng khoa và điều dưỡng trưởng các khoa liên quan có nhiệm vụ huấn luyện, kiểm tra giám sát và đôn đốc việc thực hiện nghiêm ngặt quy định này.
- Đơn vị có NB thận nhân tạo: đảm bảo tuân thủ của NVYT, NB, người nhà NB với quy định này tại đơn vị mình.
- Phòng Kế hoạch tổng hợp: giám sát thực hiện, tiếp nhận và báo cáo xin ý kiến Ban lãnh đạo bệnh viện giải quyết các vướng mắc nảy sinh trong quá trình thực hiện quy định này.
- NB, người nhà NB: tuân thủ đúng quy định về VST, vệ sinh hô hấp, sử dụng phương tiện PHCN, giữ trật tự vệ sinh bệnh phòng và giãn cách.
PHÒNG NGỪA VÀ KIỂM SOÁT LÂY NHIỄM SARS-COV-2 KHI THỰC HIỆN THỦ THUẬT, PHẪU THUẬT
1. Mục đích, yêu cầu
1.1. Mục đích
- Đảm bảo an toàn cho NB, NVYT và cộng đồng.
- Ngăn ngừa phát tán vi rút SARS-CoV-2 trong quá trình phẫu thuật, thủ thuật.
1.2. Yêu cầu
Tất cả NVYT tham gia nhóm phẫu thuật phải:
- Nhận biết được các yếu tố nguy cơ lây nhiễm SARS-CoV-2 khi thực hiện phẫu thuật, thủ thuật cho người xác định nhiễm hoặc nghi ngờ nhiễm SARS- CoV-2.
- Tuân thủ đúng quy trình thực hiện phẫu thuật/thủ thuật trên người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
2. Đối tượng và phạm vi áp dụng
2.1. Đối tượng
- NVYT tham gia quá trình chuẩn bị phẫu thuật, phẫu thuật và sau phẫu thuật.
- Nhân viên các bộ phận giám sát, hỗ trợ có liên quan (nhân viên vệ sinh, khử khuẩn dụng cụ, đồ vải...).
2.2. Phạm vi áp dụng
- Khoa Cấp cứu, khoa lâm sàng có NB phải phẫu thuật nghi ngờ hoặc nhiễm SARS-CoV-2; buồng cấp cứu bệnh viện dã chiến; khu cách ly của các cơ sở KBCB.
- Khoa Phẫu thuật Gây mê hồi sức/Khu phẫu thuật bệnh viện dã chiến.
- Các bộ phận hỗ trợ có liên quan: Phòng Kế hoạch tổng hợp; Trang thiết bị; Điều dưỡng; bộ phận vệ sinh, thu gom chất thải và xử lý dụng cụ phòng mổ.
3. Nguyên tắc
- Chỉ áp dụng cho những trường hợp phẫu thuật cấp cứu hoặc có trì hoãn khi có người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Các cơ sở y tế phải xây dựng các quy định, quy trình và hướng dẫn phẫu thuật cho người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Tập huấn mọi quy định, quy trình đã được ban hành cho NVYT tham gia vào quá trình phẫu thuật nhằm đảm bảo an toàn cho NVYT, NB và môi trường.
- Cung cấp đầy đủ phương tiện thiết yếu để phẫu thuật/thủ thuật cho người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2:
+ Tối ưu là phòng mổ áp lực âm, nếu không có phòng mổ áp lực âm có thể sử dụng hệ thống phòng mổ áp lực dương hoặc phòng mổ có điều hòa cục bộ, được điều chỉnh phòng mổ sang áp lực âm.
+ Phải phân luồng đi của NB, nhóm phẫu thuật, vận chuyển đồ bẩn sau phẫu thuật được hạn chế phát tán mầm bệnh tốt nhất. Trong quá trình vận chuyển NB tới phòng thực hiện phẫu thuật, thủ thuật, NB cần được đeo khẩu trang y tế; nếu NB có suy hô hấp và có bóp bóng, cần phải lắp HEPA Filter vào đầu nối giữa bóng và ống nội khí quản.
+ Trang phục cho phẫu thuật viên và kíp mổ: Mặc bộ trang phục PHCN trong sau đó mặc bộ quần áo phẫu thuật (hoặc dùng bộ Tyvec đã tiệt khuẩn), bắt buộc đeo khẩu trang N95 (hoặc FFP level 2, 3) và đeo kính bảo vệ mắt.
+ Xử lý dụng cụ: Ưu tiên dùng các dụng cụ sử dụng một lần và xử lý dụng cụ theo đúng quy trình hướng dẫn của quyết định này.
+ Vệ sinh phòng mổ.
+ Quản lý chất thải.
+ Lập danh sách các cán bộ tham gia ekip thực hiện kỹ thuật để định kỳ theo dõi trong thời gian 14 ngày.
+ Không nên sử dụng thở CPAP hoặc biPAP đối với các thủ thuật liên quan đến gây mê, hỗ trợ hô hấp có tạo khí dung.
+ Sử dụng dây máy thở, lọc máu, thận, đặt máy tạo nhịp, các dụng cụ ưu tiên loại dùng 1 lần, không tái sử dụng. Sử dụng ống nội khí quản hút trên cuff (Hi-Lo EVAC), tránh sử dụng loại sử dụng cáp quang trừ khi có chỉ định cụ thể.
4. Các bước thực hiện
4.1. Chuẩn bị NB
- Tại nơi tiếp nhận người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 có chỉ định phẫu thuật cấp cứu.
- Tại khoa lâm sàng (trong trường hợp sàng lọc không kỹ bị lọt hoặc đang nằm tại khu NB cách ly).
- Giữ nguyên NB tại chỗ, hoàn thành hồ sơ, các xét nghiệm cần thiết cho hội chẩn cấp cứu và duyệt phẫu thuật. Có thể hội chẩn trực tuyến, hạn chế người tiếp xúc, phơi nhiễm.
- Trong trường hợp nặng có nguy cơ có biến chứng hoặc tử vong, bệnh viện không đủ điều kiện giải quyết cần phải khởi động báo động đỏ nội viện hoặc liên viện để cứu sống NB và hạn chế nguy cơ lây nhiễm.
- Tổ chức hội chẩn tại chỗ (hạn chế NVYT tham gia, chỉ những người cần thiết: khoa GMHS, khoa Phẫu thuật, khoa HSTC, Phòng Kế hoạch tổng hợp, Ban Lãnh đạo bệnh viện), trong trường hợp khó khăn có thể hội chẩn trực tuyến.
- Chuẩn bị NB chuyển đến khu vực phẫu thuật: Xét nghiệm tiền phẫu, nhóm máu, công thức máu, PT, aPTT, Fibrinogen; các XN khác sẽ bổ sung sau.
- Khám tiền mê: Kiểm tra bảng kiểm đã có đủ trước khi khám tiền mê; phiếu khám tiền mê; nhãn tên của NB và thực hiện theo các tình huống sau:
+ Tối cấp cứu: Khám ngay tại phòng mổ sau khi đã mặc phương tiện PHCN. Yêu cầu xét nghiệm tối thiểu, hạn chế thăm dò khác nếu không thật sự cấp thiết.
+ Nếu bắt buộc phải có thăm dò khác: Cân nhắc lợi/hại của việc thăm dò và chậm mổ, nếu vẫn phải thăm dò: Ưu tiên tại phòng mổ nếu có thể. Hạn chế di chuyển NB.
+ Cấp cứu có trì hoãn: Khám tại nơi ra chỉ định mổ, trong phòng cách ly, mặc phương tiện PHCN.
+ Sau khi khám tiền mê, báo phòng mổ để chuẩn bị sẵn sàng nhân lực và trang thiết bị.
- Báo trước cho nhân viên phòng mổ chuẩn bị, nhân viên phòng mổ đón và chuyển NB lên phòng mổ:
+ Lên kế hoạch trước về đường vận chuyển NB lên phòng mổ và đường chuyển về bệnh phòng sau mổ.
+ NB đeo khẩu trang y tế, đội mũ y tế, nằm giường, cáng hoặc ngồi xe lăn, không nói chuyện khi di chuyển. Nếu NB suy hô hấp cần bóp bóng loại an toàn tránh aerosol (có phin HEPA lọc khí thải ra), nếu có đặt nội khí quản cần lắp HEPA Filter vào đầu nối giữa bóng và ống nội khí quản.
+ Nhân viên y tế: Trước khi di chuyển, thông báo cho phòng mổ sẵn sàng. Mặc bộ phương tiện PHCN, di chuyển NB đến phòng mổ theo lối đi đã xác định trước. Hạn chế tối đa sử dụng thang máy. Nếu sử dụng phải lau khử khuẩn ngay sau đó.
+ Nhanh chóng bàn giao, điền bảng kiểm an toàn phẫu thuật và đưa thẳng vào phòng mổ, không qua phòng trung gian.
4.2. Tại phòng mổ
- Nhóm phẫu thuật tập trung đủ:
+ Thực hiện VST theo quy trình VST ngoại khoa.
+ Mặc đủ phương tiện PHCN phòng chống dịch cấp độ 3, 4.
+ VST phẫu thuật bằng dung dịch VST ngoại khoa có chứa cồn.
+ Khi vào phòng mổ mặc bộ áo choàng phẫu thuật vô khuẩn (có kính hoặc tấm che mặt).
+ Đeo 2 găng.
- Thiết lập phòng mổ cho người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
+ Phòng mổ nên để cuối dãy hoặc khu vực không/ít ảnh hưởng đến các khu vực lân cận và có thể cô lập khi cần.
+ Cần bố trí buồng/khu vực đệm nơi để bỏ quần áo và phương tiện PHCN sau khi đã sử dụng.
+ Đi 1 chiều: Cần bổ sung nội dung quy định về khu vực đệm ở phòng mổ dành cho mổ NB SARS-CoV-2.
+ Cần để biển báo bên ngoài và trước cửa phòng mổ (Đang phẫu thuật NB COVID-19).
+ Chuẩn bị đủ phương tiện, máy móc, vật tu tiêu hao (bao, thùng đựng chất thải, đồ vải, dụng cụ có ghi biểu tượng nguy hại lây nhiễm).
+ Nếu phòng mổ áp lực dương hoặc máy lạnh cục bộ, cần tắt máy và khởi động hệ thống hút khí thải và xử lý khí thải trong suốt thời gian có phẫu thuật.
- Vận hành phòng mổ:
+ Hạn chế tối đa người vào phòng mổ: bác sỹ gây mê; phẫu thuật viên; phụ mổ; nhân viên dụng cụ; 01 nhân lực chạy ngoài. Nhân lực tăng thêm tùy tình huống. Nên chọn bác sĩ và những nhân lực có kinh nghiệm nhất phòng mổ thực hiện ca này. Không thay người trong suốt cuộc mổ trừ khi bắt buộc
+ Hạn chế tối đa mở cửa phòng mổ trong khi mổ. Việc hên lạc trong - ngoài phòng mổ nên qua bộ đàm, điện thoại, ra hiệu...
4.3. Khi phẫu thuật
- Nhóm phẫu thuật sau khi mang phương tiện PHCN, kiểm tra lại NB một lần nữa xem đã đảm bảo an toàn khi phẫu thuật chưa.
- Nhân viên gây mê:
+ Ưu tiên gây tế vùng, nếu được. Trong trường hợp phải gây mê nên sử dụng kỹ thuật đặt nội khí quản an toàn tránh phát tán SARS-CoV-2.
+ Không khuyến cáo gây tê vùng cho NB có dấu hiệu thiếu ô xy.
+ Nếu có chỉ định, việc gây tê vùng làm như bình thường với trang thiết bị bảo hộ cho nhân viên và NB như trên và là một bác sỹ gây mê có kinh nghiệm nhất thực hiện.
+ Cho NB mang khẩu trang trong suốt quá trình phẫu thuật nếu được.
+ Trong trường hợp phải gây mê cần chuẩn bị máy gây mê:
* Đặt filter lọc tại đường thở vào và trước van thở ra của máy thở (xem hình phía dưới), tối ưu là quả lọc HEPA, nếu không có thì quả lọc Safe star 80 (ví dụ MP01785) hoặc Safe star 55 (ví dụ MP01790) cũng chấp nhận được.
* Nếu có máy đo PetCO2: Ưu tiên loại main-stream, lắp cuvette đo CO2 sau phin lọc (theo chiều dòng thở ra).
* Nếu là loại PetCO2 side-stream: Đường dẫn mẫu khí thở ra phải lắp sau phin lọc.
Chú ý: Khi khỏi mê và đặt NKQ:
- Cho dự trữ ô xy với lưu lượng 10L/phút qua mask, nói với NB tránh ho nếu có thể:
+ Áp dụng quy trình đặt NKQ nhanh, giãn cơ Suxamethonium 2mg/kg trừ chống chỉ định.
+ Chỉ đặt NKQ sau khi đã chắc chắn mất hoàn toàn phản xạ ho.
+ Ưu tiên đặt NKQ bằng camera, mặt người đặt NKQ xa miệng NB tối đa, giảm thiểu nguy cơ lây nhiễm.
+ Không đặt NKQ bằng ống soi mềm với gây tê tại chỗ trừ khi bắt buộc.
- Nếu NB tụt SpO2 sau khi ngừng thở, buộc phải thông khí qua mask:
+ Phải đảm bảo giữ mask kín, thông khí với VT thấp hoặc bóp bóng VT thấp, tránh để khí thở ra của NB thoát ra phòng.
+ Không đặt mask thanh quản, không thở máy kiểu không xâm nhập (NIV) trừ khi có chỉ định bắt buộc phải bơm cớp (cuff) kín trước khi cho thở máy áp lực dương.
Hình 5: Vị trí đặt filter lọc trên ống thở của máy gây mê
- Khi thoát mê và rút NKQ: Hạn chế tối đa để NB ho, bắn các giọt dịch tiết ra xung quanh. Đeo khẩu trang phẫu thuật cho NB sau rút.
4.4. Sau phẫu thuật
- Không theo dõi tại phòng hồi tỉnh, để NB tiếp tục nằm trong phòng mổ đến khi tỉnh sẽ thông báo cho nơ sẽ tiếp nhận hậu phẫu người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 (hoặc phòng cách ly sau phẫu thuật) chuẩn bị.
- Khi chuyển: NB đeo khẩu trang phẫu thuật, nhân viên mặc phương tiện PHCN, đi theo lối đi đã xác định.
- Tiên lượng phải về HSTC và thở máy: Thông báo cho khoa HSTC; Chuyển ngay về khu vực HSTC dành cho NB COVID thở máy. Thêm thuốc ngủ, giãn cơ trước khi chuyển. Trong quá trình chuyển NB, hạn chế tối đa việc tháo máy thở. Nếu phải bóp bóng: Bóp với VT thấp và nhẹ nhàng tránh để NB ho, chống máy.
- Tiên lượng rút NKQ tại khoa HSTC, cần thông báo HSTC. Tốt nhất rút NKQ và theo dõi tại phòng mổ cho đến khi NB ổn.
- Nhân viên nhóm phẫu thuật: mặc phương tiện PHCN tuân thủ nghiêm ngặt quy trình cởi PPE, đây là khâu gây lây nhiễm cao nhất.
+ Cởi bộ phẫu thuật ngay trong phòng mổ cho vào thùng chứa đồ vải bẩn.
+ Cởi bộ phương tiện PHCN tại khu vực đệm bỏ vào thùng đựng chất thải lây nhiễm chuyển ra ngoài và đến nhà chứa chất thải lây nhiễm an toàn.
+ Luôn VST trước và sau khi tiếp xúc với NB, dụng cụ và sau khi tháo găng với dung dịch sát khuẩn, sau đó mới cởi phương tiện PHCN (xem thêm Hướng dẫn mang và tháo bỏ phương tiện PHCN).
+ Ngay sau cởi bỏ phương tiện PHCN tuyệt đối không chạm tay vào bất cứ vùng cơ thể nào, bất cứ vật gì cho đến khi rửa tay kỹ bằng xà phòng/dung dịch VST.
- Chất thải, đồ vải liên quan sau phẫu thuật phải cho vào túi nhựa màu vàng, đóng kín, bọc lại bằng túi nhựa vàng thứ 2, đóng kín đem đi xử lý, trước khi mang ra khỏi khu vực buồng phẫu thuật phun hóa chất khử khuẩn ngoài bao (Clo hoạt nồng độ 0,1%).
- Dụng cụ sau phẫu thuật được cho vào thùng kín đem ra khu vực xử lý dụng cụ ban đầu xử lý theo quy định, sau đó bỏ vào thùng thứ 2 có dán biểu tượng dụng cụ ở NB COVID-19, và vận chuyển ngay xuống đơn vị khử khuẩn, tiệt khuẩn tập trung, trước khi ra khỏi khu vực phòng mổ cần phun khử khuẩn bên ngoài thùng và gọi điện báo trước bộ phận khử khuẩn, tiệt khuẩn tập trung, để bộ phận tiếp nhận và bố trí xử lý an toàn.
- Vệ sinh và khử khuẩn ngay lập tức buồng phẫu thuật, khu vực kế cận, những lối đi mà NB vừa di chuyển qua theo quy trình vệ sinh phòng mổ của bệnh viện.
- Phun khử khuẩn các bề mặt ngay lập tức phòng mổ với dung dịch có chứa Clo hoạt tính 0,1% hoặc Hydrogen peroxid 2%, đóng cửa để ít nhất 1 giờ, sau đó mở cửa, lau sạch hóa chất tồn đọng mới đem sử dụng lại được.
- Vệ sinh, lau khử khuẩn những trang thiết bị đã sử dụng cho NB (bao gồm đèn đặt NKQ, mandrine, mask, máy thở và dây máy thở, monitoring, bơm tiêm điện...) với dung dịch Clo hoạt tính 0,1% hoặc cồn 70 độ.
- Thay dây hút khí theo dõi PetCO2, thay các filter lọc trên đường thở.
4.5. Hồ sơ phẫu thuật
- Không mang hồ sơ bệnh án giấy của NB vào phòng mổ, việc ra y lệnh, ghi chép bệnh án được thực hiện như đối với khu vực cách ly.
- Nên sử dụng bệnh án điện tử hoặc thiết bị điện tử để ghi nhận các thông tin trong cuộc mổ và kết nối với bên ngoài để trao đổi thông tin, hội chẩn, ghi chép thông tin điều trị, chăm sóc... (ví dụ máy tính bảng, giấy nháp, bảng viết...).
- Tường trình phẫu thuật: tốt nhất thực hiện trên bệnh án điện tử hoặc phần mềm có kết nối trong và ngoài khu phẫu thuật ngay sau mổ.
- Nếu phải dùng các hồ sơ giấy: sau khi hoàn thành ca mổ, nhân viên chụp hình toàn bộ các file giấy đã sử dụng trong phòng mổ, cắt nhỏ các file giấy, bỏ vào thùng rác lây nhiễm.
- Khi đã ra ngoài phòng mổ, nhân viên sao chép lại thông tin trên hồ sơ bệnh án hoặc cập nhật vào máy tính và tải lên bệnh án điện tử, in các file thông tin, ký tên và kẹp vào hồ sơ theo quy định.
- Đối với phiếu thuốc:
+ Thực hiện như trên.
+ Đồng thời, bác sỹ gây mê hồi sức và điều dưỡng hồi tỉnh kiểm tra ghi lại phiếu thuốc như hình chụp, theo quy trình.
- Điện thoại được để trong bao nilon (trước khi mang vào phòng mổ), sau mổ khử khuẩn điện thoại chụp hình theo hướng dẫn (HPH-SOP-MED-ICC-017).
Chú ý đối với kíp phẫu thuật:
- Sau khi cởi bỏ toàn bộ phương tiện PHCN theo đúng hướng dẫn, đến khu vực phòng tắm nhân viên: tắm nước nóng, súc miệng, thay quần áo mới.
- Nhân viên không phải làm việc phần giờ còn lại của tua trực.
- Khi NB có kết quả XN SARS-COV-2:
+ Nếu (+): cách ly theo hướng dẫn hiện hành.
+ Nếu (-): tiếp tục thực hiện các công việc thường ngày.
- Lập danh sách nhóm phẫu thuật, hàng ngày theo dõi nhiệt độ và ghi nhận các dấu hiệu khi phẫu thuật viên ho, sốt, đau họng trong vòng 14 ngày.
5. Kiểm tra, giám sát
- Khoa KSNK, phòng Điều dưỡng, trưởng khoa và điều dưỡng trưởng các khoa liên quan có nhiệm vụ huấn luyện, kiểm tra giám sát và đôn đốc việc thực hiện nghiêm ngặt việc tuân thủ quy định, hướng dẫn và quy trình phẫu thuật người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Giám sát hàng ngày sự tuân thủ của NVYT về thực hiện quy trình tiếp nhận, chuẩn bị NB phẫu thuật, vận chuyển NB, mang phương tiện PHCN, vệ sinh môi trường, xử lý chất thải, đồ vải trong phòng mổ và thực hiện an toàn cho nhóm phẫu thuật người xác định nhiễm hoặc nghi ngờ nhiễm SARS-COV-2.
- Kết quả giám sát cần phản hồi ngay cho người được giám sát và báo cáo cho lãnh đạo khoa, lãnh đạo bệnh viện.
XỬ LÝ THI HÀI NGƯỜI NHIỄM HOẶC NGHI NGỜ NHIỄM SARS-CoV-2
1. Mục đích
- NVYT xử lý đúng và nghiêm ngặt quy trình, quy định khi xử lý thi hài nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Phòng ngừa lây nhiễm SARS-CoV-2 cho NVYT và người nhà NB, người tham dự tang lễ và cộng đồng.
2. Phạm vi áp dụng
- Khoa Giải phẫu bệnh, nhà đại thể và các khoa lâm sàng có người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 tử vong.
- NVYT và người nhà NB trực tiếp có tiếp xúc với thi hài người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
3. Nguyên tắc chung
- Áp dụng triệt để các biện pháp phòng ngừa chuẩn và phòng ngừa cách ly theo đường tiếp xúc và giọt bắn khi vận chuyển, xử lý thi hài.
- Chỉ NVYT có nhiệm vụ, người nhà NB đã được hướng dẫn quy trình phòng ngừa và được trang bị đầy đủ phương tiện PHCN phù hợp mới được tham gia xử lý thi hài người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Đảm bảo không phát tán mầm bệnh trong quá trình xử lý, vận chuyển, hỏa táng và mai táng thi hài người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Chuyển NB cách ly khác trong buồng bệnh (nếu có) sang buồng cách ly khác trước khi thực hiện xử lý thi hài.
- Thi hài phải được khâm liệm càng sớm càng tốt và hỏa táng hoặc mai táng trong vòng 24 giờ kể từ khi tử vong.
- Tất cả các chất thải phát sinh trong quá trình xử lý, vận chuyển, hỏa táng hoặc mai táng thi hài người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 phải được xử lý như chất thải lây nhiễm.
4. Phương tiện
4.1. Phương tiện vận chuyển, bảo quản và xử lý thi hài
- Xe, cáng vận chuyển thi hài phải được vệ sinh khử khuẩn ngay sau mỗi lần sử dụng.
- Túi chuyên dụng đựng thi hài, trường hợp không có thì phải có túi nilon bảo đảm độ bền cơ học, kích thước phù hợp và ga giường sử dụng một lần.
- Buồng lạnh bảo quản thi hài hoặc buồng giữ thi hài được trang bị phương tiện rửa tay, hóa chất khử khuẩn bề mặt, sàn nhà và các phương tiện vệ sinh khử khuẩn bề mặt.
4.2. Phương tiện phòng hộ cá nhân, vệ sinh tay và thu gom chất thải
Tại khoa lâm sàng có người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 và tại nhà đại thể cần luôn có sẵn các phương tiện cho phòng ngừa lây nhiễm, gồm:
- Phương tiện VST: xà phòng rửa tay, dung dịch VST chứa cồn.
- Phương tiện PHCN: là các phương tiện sử dụng một lần (găng tay, mũ giấy, khẩu trang y tế, áo choàng, tấm che mặt/kính bảo hộ). Các phương tiện này phải là loại không thấm nước.
- Phương tiện thu gom chất thải: túi, thùng màu vàng có kích thước đủ lớn để thu gom các phương tiện PHCN sau sử dụng.
- Hóa chất khử khuẩn: dung dịch có Clo hoạt tính 0,1%.
- Phương tiện vệ sinh, khử khuẩn môi trường: Khăn lau, tải lau bề mặt, bình phun tay hoặc máy phun tay.
5. Biện pháp tiến hành
5.1. Tại đơn vị có người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 tử vong
Ngay khi có người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 tử vong, NVYT trực tiếp điều trị, chăm sóc NB cần thực hiện các nội dung sau:
- Không bố trí NB khác (kể cả người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2) trong buồng bệnh đang có thi hài. Trường hợp trong buồng bệnh có NB khác thì phải chuyển ngay NB đó sang buồng bệnh khác.
- Gọi điện thoại thông báo và viết giấy yêu cầu nhà đại thể cử nhân viên chuyển thi hài về nhà đại thể.
- Nghiêm cấm người không có nhiệm vụ và người nhà NB vào buồng bệnh.
- Giải thích cho người nhà NB về nguy cơ lây nhiễm và hướng dẫn họ các quy định và biện pháp phòng ngừa lây nhiễm cần áp dụng khi tiếp xúc với thi hài và trong quá trình khâm liệm, thăm viếng.
- Tuyệt đối không mang bất cứ vật dụng gì ra khỏi buồng bệnh khi buồng bệnh chưa được khử khuẩn lần cuối.
- Trong khi chờ nhân viên đại thể đến lấy xác, nhân viên khoa phòng che phủ thi hài bằng ga trải giường, lau bề mặt toàn bộ khu vực NB nằm bằng dung dịch Clo hoạt tính 0,1%.
- Nhân viên nhà đại thể mặc đầy đủ phương tiện PHCN khi thực hiện xử lý thi hài.
- Tiến hành cô lập thi hài theo các bước sau:
+ Bọc kín thi hài bằng túi đựng thi hài, sử dụng vật liệu chống thấm lót bên trong nếu có nguy cơ thấm dịch tiết ra ngoài.
+ Khử khuẩn bên ngoài túi đựng thi hài bằng dung dịch hóa chất khử trùng có Clo hoạt tính 0,1%. Túi đựng thi hài phải bằng vật liệu chống thấm, không trong suốt, chắc chắn, không dễ bị bục/thủng, thành túi có độ dày ≥ 150°m, khóa kéo phải kín và chắc chắn.
+ Trường hợp không có túi đựng thi hài, bọc kín thi hài bằng 02 lớp vải cotton dày, sau đó bọc kín thi hài bằng 02 lớp túi nilon và dán hoặc buộc chặt. Khử khuẩn bên ngoài lớp ni-lon thứ nhất bằng dung dịch hóa chất khử trùng có Clo hoạt tính 0,1%. Thực hiện tương tự với lớp nilon thứ hai.
+ Sau khi đóng kín túi đựng thi hài, sử dụng thẻ hoặc miếng dán cảnh báo “Thi hài nhiễm SARS-CoV-2 ở bên ngoài túi.
+ Trải một chiếc vải trải giường sạch lên xe chở thi hài, đặt thi hài lên trên tấm vải sạch, đi tới gần cửa buồng bệnh và tháo bỏ phương tiện PHCN (để đồ tháo bỏ ở phía trong buồng bệnh), khử khuẩn tay và ra ngoài buồng bệnh.
+ Nhân viên nhà đại thể mang đủ phương tiện PHCN tiếp nhận thi hài bên ngoài buồng bệnh, vận chuyển thi hài về nhà đại thể.
- Khử khuẩn lại toàn bộ buồng bệnh, hành lang sau khi xử lý.
- Trong suốt thời gian kể từ khi NB tử vong tới khi mang thi hài ra khỏi buồng bệnh, NVYT tại khoa có NB tử vong cần giám sát nhắc nhở tất cả đối tượng vào buồng bệnh phải thực hiện đúng quy định về cách ly phòng ngừa lây nhiễm.
5.2. Vận chuyển thi hài từ buồng bệnh về nhà đại thể
- NVYT trong suốt quá trình vận chuyển thi hài phải mang đầy đủ phương tiện PHCN theo đúng quy định.
- Vận chuyển thi hài theo đường cách ly. Nếu vận chuyển bằng thang máy thì không cho người khác đi cùng, trong trường hợp người nhà NB yêu cầu đi cùng thì phải mang đầy đủ phương tiện PHCN. Hạn chế vận chuyển thi hài qua nơi đông người.
- Ngay sau khi đưa thi hài vào phòng lưu giữ, nhân viên nhà đại thể vận chuyển thi hài phải tiến hành khử khuẩn xe vận chuyển thi hài bằng dung dịch khử khuẩn có Clo hoạt tính 0,1% để trong vòng 30 phút, sau đó tháo bỏ phương tiện PHCN theo đúng trình tự, thải bỏ các phương tiện này vào túi nilon màu vàng, rửa sạch tay và vệ sinh cá nhân trước khi thực hiện các nhiệm vụ khác.
5.3. Khâm liệm thi hài
Quá trình khâm liệm tuân theo quy trình đặc biệt đối với bệnh dịch nguy hiểm:
- Khâm liệm thi hài phải được thực hiện tại nhà tang lễ bệnh viện. Hạn chế tối đa số người tham gia khâm liệm.
- Người trực tiếp tham gia khâm liệm phải mang đầy đủ phương tiện PHCN theo quy định.
- Tuyệt đối không để người nhà NB thăm viếng thi hài trong suốt thời gian lưu giữ cho tới khi khâm liệm xong.
- Quy trình khâm liệm thi hài:
+ Lót một tấm vải nilon lớn đủ để bao bọc thi hài dưới đáy quan tài.
+ Gói kín thi hài bằng tấm vải nilon đã lót phía dưới.
+ Đóng kín quan tài. Kiểm tra và dán kín các ke hở của quan tài (nếu có) bằng băng dính không thấm nước.
- Nhân viên nhà tang lễ thực hiện khử khuẩn toàn bộ bề mặt buồng khâm liệm và bề mặt quan tài bằng dung dịch khử khuẩn có Clo hoạt tính 0,1%.
+ Tháo các phương tiện PHCN và thải bỏ vào túi nilon màu vàng.
+ VST bằng dung dịch chứa cồn và rửa sạch tay bằng xà phòng.
+ Tắm vệ sinh thân thể trước khi thực hiện các nhiệm vụ khác.
5.4. Vận chuyển quan tài
- Thông báo trước cho Trung tâm kiểm soát bệnh tật (CDC) của tỉnh, thành phố nơi sẽ chuyển quan tài tới.
- Hoàn tất hồ sơ chuyển quan tài theo yêu cầu của cơ quan y tế dự phòng.
- Nhân viên lái xe và người đi cùng phương tiện vận chuyển quan tài phải mang đầy đủ phương tiện PHCN.
- Ngay sau khi vận chuyển quan tài tới nơi hỏa táng, mai táng phải khử khuẩn toàn bộ bề mặt phương tiện chở quan tài bằng dung dịch khử khuẩn có Clo hoạt tính 0,1%.
- Hỏa táng:
+ Việc tổ chức hỏa táng có thể bàn giao cho gia đình sau khi khâm liệm xong theo kế hoạch đã thống nhất với Trung tâm kiểm soát bệnh tật địa phương.
+ Tuyệt đối không đưa quan tài về tổ chức tang lễ tại gia đình trước khi đưa đi hỏa táng.
+ Trung tâm kiểm soát bệnh tật địa phương chịu trách nhiệm hướng dẫn, hỗ trợ và giám sát các hoạt động vận chuyển, tổ chức hỏa táng an toàn theo đúng quy định.
- Mai táng:
+ Việc tổ chức mai táng sẽ được bàn giao cho gia đình sau khi khâm liệm xong theo kế hoạch đã thống nhất với Trung tâm kiểm soát bệnh tật địa phương.
+ Tuyệt đối không đưa quan tài về tổ chức tang lễ tại gia đình trước khi đưa đi mai táng.
+ Trung tâm kiểm soát bệnh tật đại phương chịu trách nhiệm hướng dẫn, hỗ trợ và giám sát các hoạt động vận chuyển, tổ chức mai táng an toàn theo đúng quy định.
- Trước và sau mai táng, người tham gia mai táng phải thực hiện sử dụng các Phương tiện phòng hộ cá nhân và vệ sinh thân thể theo đúng quy định.
- Trường hợp có nhu cầu vận chuyển thi hài, hài cốt qua biên giới thực hiện theo quy định tại Nghị định số 89/2018/NĐ-CP ngày 25/6/2018 của Chính phủ quy định chi tiết thi hành một số điều của Luật Phòng, chống bệnh truyền nhiễm về kiểm dịch y tế biên giới.
6. Kiểm tra giám sát và trách nhiệm
- Khoa KSNK, phòng Điều dưỡng, trưởng khoa và điều dưỡng trưởng các khoa liên quan có nhiệm vụ huấn luyện, kiểm tra giám sát và đôn đốc việc thực hiện nghiêm ngặt quy trình, quy định xử lý thi hài người nghi ngờ nhiễm hoặc nhiễm SARS-CoV-2.
- Đơn vị có NB tử vong: đảm bảo tuân thủ các quy định phòng chống lây nhiễm tại khu vực mình quản lý.
- Nhà tang lễ (hoặc khoa Giải phẫu bệnh); thực hiện nhận thi hài, vận chuyển thi hài xuống nhà đại thể, khâm liệm thi hài và tổ chức thăm viếng, xử lý thi hài theo quy định.
- Đơn vị vận chuyển: bố trí xe vận chuyển thi hài và thực hiện các quy định trong quá trình vận chuyển thi hài tới nơi hỏa táng (hoặc nghĩa trang). Chuẩn bị sẵn một cơ số phương tiện PHCN để nhượng lại cho người nhà NB sử dụng khi cần.
- Phòng Kế hoạch tổng hợp: giám sát thực hiện, tiếp nhận và báo cáo xin ý kiến Ban lãnh đạo bệnh viện giải quyết các vướng mắc nảy sinh trong quá trình thực hiện quy định này.
- Lập danh sách tất cả NVYT, người nhà... có tham gia xử lý và khâm liệm thi hài để báo cáo, đồng thời hướng dẫn họ các triệu chứng cần phát hiện, báo cáo và đi khám.
HƯỚNG DẪN PHÒNG NGỪA LÂY NHIỄM SARS-COV-2 CHO NGƯỜI NHÀ VÀ KHÁCH THĂM
Người nhà và khách thăm là đối tượng có nguy cơ bị lây nhiễm và phát tán nguồn lây ra cộng đồng cao. Tất cả các cơ sở y tế phải xây dựng tài liệu huấn luyện, giáo dục và tuyên truyền cho họ về việc tuân thủ các biện pháp nhằm ngăn ngừa lây nhiễm bao gồm hạn chế tối đa thăm nuôi và phải cung cấp phương tiện PHCN cho các đối tượng này.
1. Mục đích
- Phòng ngừa lây nhiễm cho khách thăm, người nhà NB khi phải tiếp xúc với người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Huấn luyện, giáo dục và tuyên truyền các biện pháp phòng và kiểm soát lây nhiễm khi đến thăm và chăm sóc NB trong mùa dịch.
- Bảo đảm an toàn cho cộng đồng.
2. Nguyên tắc thực hiện
- Tuyệt đối không để người nhà và khách thăm tiếp xúc gần với người xác định nhiễm hoặc nghi ngờ nhiễm đang cách ly điều trị, theo dõi tại cơ sở KBCB.
- Không cho khách thăm tại các khu vực điều trị NB nội trú. Trong trường hợp bắt buộc phải có thăm, cần tuân thủ các nguyên tắc về Phương tiện phòng hộ cá nhân để phòng ngừa lây nhiễm SARS-CoV-2 và thời gian thăm không quá 15 phút.
- Đối với NB được chăm sóc toàn diện bởi NVYT (chăm sóc cấp 1) hoặc có thể tự thực hiện các sinh hoạt cá nhân: không cho người nhà ở lại trong khu vực cách ly.
- Tối đa chỉ 1 người nuôi bệnh cho 1 NB. Người nuôi bệnh cần tuân theo các quy định về phòng và kiểm soát lây nhiễm SARS-CoV-2 tại cơ sở.
- Khi ra khỏi khu vực cách ly sau khi thăm viếng phải tuân thủ quy trình loại bỏ phương tiện PHCN và VST đúng quy định trước khi rời khỏi khu cách ly. Cung cấp đầy đủ thông tin cá nhân và giữ liên lạc thường xuyên với cơ quan y tế theo hướng dẫn để theo dõi phơi nhiễm sau tiếp xúc.
- Cần có NVYT đi kèm và hướng dẫn khách thăm tuân thủ nghiêm ngặt và ghi tên lại để tiếp tục theo dõi.
- Những bà mẹ khi nghi ngờ nhiễm hoặc đã xác định nhiễm SARS-CoV-2 đang cho con bú vẫn tiếp tục cho con bú mẹ, cần mang khẩu trang, vệ sinh tay và cơ thể khi tiếp xúc với con và tư vấn với nhân viên y tế về các biện pháp phòng ngừa lây nhiễm SARS CoV2.
3. Đối tượng và phạm vi áp dụng
Tất cả khách thăm, người nhà NB, NVYT có tiếp xúc gần với NB tại mọi thời điểm cách ly và mọi các khu vực cách ly NB (từ nơi sắp xếp NB nghi ngờ, nhiễm và điều trị NB nặng)
4. Thực hiện
4.1. Trước khi vào buồng cách ly
- Người nhà NB và khách thăm trước khi vào khu vực cách ly phải được hướng dẫn cách sử dụng phương tiện PHCN, cách mang và cởi bỏ phương tiện PHCN đúng quy định, đặc biệt lưu ý với những phương tiện PHCN phòng ngừa lây truyền qua đường hô hấp (mang và tháo bỏ khẩu trang y tế, khẩu trang N95).
- NVYT phải có mặt tại khu vực buồng đệm để hướng dẫn khách thăm thực hiện đúng các bước mang và loại bỏ phương tiện PHCN và giám sát hành động của khách thăm.
- NVYT kiểm tra tuân thủ đúng hướng dẫn và hiểu rõ các yêu cầu phòng ngừa lây nhiễm mới được cho phép vào khu cách ly thăm.
4.2. Trong phòng cách ly
- Tất cả khách thăm phải tuân thủ đúng hướng dẫn và giám sát của NVYT tại khu cách ly bao gồm:
+ Không mang thức ăn, đồ vật từ bên ngoài vào khu cách ly.
+ Không được tùy tiện đụng chạm đến tất cả vật dụng trong khu cách ly.
+ Không tiếp xúc gần và trực tiếp với NB (ôm hôn, bắt tay).
+ Giữ khoảng cách tối thiểu 1 mét so với người bệnh.
+ Tại khu vực đang điều trị NB nặng có làm thủ thuật xâm lấn, không được vào thăm, chỉ đứng khu vực buồng đệm hoặc bên ngoài buồng cách ly theo dõi qua kính hoặc camera (nếu vì lý do chuyên môn và tình cảm).
4.3. Ra khỏi phòng cách ly
- Tháo bỏ trang phục phòng hộ theo hướng dẫn của NVYT ngay tại vùng đệm và VST tại khu cách ly và trước khi ra khỏi khu cách ly.
- Không mang theo bất cứ vật dụng, trang phục PHCN tại khu cách ly sau khi sử dụng đến nơi khác.
- Tư vấn cho người nhà và khách thăm tự theo dõi sức khoẻ các triệu chứng sau khi rời khỏi khu cách ly trong vòng 10 ngày. Khi có biểu hiện bất thường về sức khỏe phải tự thực hiện test nhanh SARS-CoV-2 hoặc đến ngay cơ quan y tế gần nhất báo cáo để được tư vấn hỗ trợ.
- Kiểm tra giám sát: Khoa KSNK, phòng Điều dưỡng, trưởng khoa và điều dưỡng trưởng các khoa liên quan có nhiệm vụ huấn luyện, kiểm tra giám sát và đôn đốc việc thực hiện nghiêm ngặt quy trình, quy định tham gia vào quá trình chăm sóc NB hoặc thăm người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 bao gồm giám sát việc NVYT có huấn luyện, hướng dẫn, giám sát người nhà, khách thăm hay không.
QUẢN LÝ NHÂN VIÊN Y TẾ PHƠI NHIỄM VỚI SARS-COV-2
1. Mục đích
- Bảo vệ NVYT, người lao động trong cơ sở KBCB khỏi nguy cơ nhiễm SARS-CoV-2.
- Phát hiện NVYT có nguy cơ nhiễm SARS-CoV-2 để ứng phó kịp thời.
- Đảm bảo nguồn nhân lực cho duy trì hoạt động khám chữa bệnh và phòng chống dịch COVID-19.
2. Phạm vi áp dụng
Nhân viên y tế, người lao động có nguy cơ phơi nhiễm cao với mầm bệnh SARS-CoV-2 (sau đây gọi tắt là NVYT), bao gồm:
- NVYT trực tiếp chăm sóc và điều trị cho NB COVID-19.
- NVYT làm việc trong khu điều trị NB COVID-19.
- NVYT lấy mẫu bệnh phẩm hô hấp, làm XN xác định COVID-19.
- NVYT làm việc có tiếp xúc thường xuyên với dịch tiết chứa mầm bệnh SARS-CoV-2.
3. Nội dung đánh giá nguy cơ lây nhiễm
Bao gồm 2 nội dung đánh giá:
- Đánh giá tình trạng sức khỏe NVYT: Nhằm xác định NVYT có nguy cơ có thể gặp tình trạng nặng nếu nhiễm SARS-CoV-2. Nội dung này được thực hiện TRƯỚC khi NVYT thực hiện các công việc liên quan đến bệnh dịch COVID-19 (có nguy cơ phơi nhiễm SARS-CoV-2).
- Đánh giá nguy cơ lây nhiễm: Được thực hiện NGAY SAU thời gian NVYT làm việc ở khu vực có nguy cơ phơi nhiễm với mầm bệnh SARS-CoV-2.
3.1. Đánh giá tình trạng sức khỏe NVYT
Nội dung đánh giá gồm:
- Đánh giá về bệnh lý nền của NVYT: bao gồm các bệnh lý về miễn dịch, hô hấp, tim mạch, đái tháo đường, béo phì và một số bệnh lý khác... là các bệnh có thể dẫn đến tình trạng nhiễm COVID-19 nặng nếu NVYT đó nhiễm SARS-CoV- 2.
- Đánh giá tiền sử tiêm vắc-xin phòng COVID-19: xem xét NVYT đã tiêm đủ liều vắc-xin cơ bản (ít nhất 2 mũi và thời gian tiêm mũi thứ 2 chưa quá 6 tháng).
- Nhân viên y tế có vấn đề về sức khỏe dễ bị nhiễm SARS-CoV-2 hoặc khi đã bị nhiễm thì có nguy cơ trở nặng bao gồm:
+ Có bệnh nền,
+ Chưa tiêm đủ liều vắc xin cơ bản HOẶC đã tiêm 2 mũi mà mũi thứ 2 đã quá 6 tháng (đối với loại vắc-xin có liều cơ bản là 02 mũi).
3.2. Đánh giá nguy cơ lây nhiễm SARS-CoV-2
- Chuẩn bị phương tiện PHCN trước mỗi ca/buổi/đợt làm việc.
+ Phương tiện PHCN được chuẩn bị đầy đủ và dễ tiếp cận.
+ Phương tiện PHCN được kiểm tra đúng quy cách, đảm bảo chất lượng trước khi sử dụng.
- Mang/sử dụng/tháo bỏ phương tiện PHCN.
+ NVYT mang đủ phương tiện PHCN theo quy định.
+ NVYT mang phương tiện PHCN đúng quy trình.
+ Phương tiện PHCN không bị hư, hỏng, biến dạng, mất đặc tính trong quá trình sử dụng.
+ NVYT không mắc lỗi (rơi, tuột, hở...) khi sử dụng phương tiện PHCN trong khi làm việc.
+ NVYT không mắc lỗi khi tháo bỏ phương tiện PHCN.
- Vệ sinh tay
+ NVYT luôn luôn tuân thủ 5 thời điểm vệ sinh tay.
+ NVYT luôn luôn tuân thủ 6 bước vệ sinh tay.
- Loại thực hành chuyên môn
+ Trực tiếp liên quan đến NB COVID-19.
+ Trong khu vực NB COVID-19 và không trực tiếp liên quan đến NB COVID-19.
- Thao tác thực hành chuyên môn
+ NVYT không làm văng bắn dịch cơ thể lên da, niêm mạc trong suốt ca/buổi/đợt làm việc.
+ NVYT không làm văng bắn dịch cơ thể lên phương tiện PHCN trong suốt ca/buổi/đợt làm việc.
3.3. Phân loại nguy cơ lây nhiễm
NVYT cần hoàn thành việc đánh giá nguy cơ và phân mức nguy cơ lây nhiễm SARS-CoV-2 sau mỗi ca/buổi/làm việc.
3.3.1. Nhân viên y tế có nguy cơ lây nhiễm cao
NVYT tiếp xúc trực tiếp với NB COVID-19 mà không tuân thủ một trong các biện pháp phòng ngừa lây nhiễm sau:
- Mang không đủ phương tiện PHCN.
- Mang không đúng chủng loại phương tiện PHCN.
- Mang phương tiện PHCN không đúng cách.
- Phương tiện PHCN bị hỏng/biến dạng/mất đặc tính trong quá trình sử dụng.
- Mang phương tiện PHCN bị lỗi.
- Mắc lỗi khi tháo bỏ phương tiện PHCN.
- Không tuân thủ đúng 5 thời điểm vệ sinh tay hoặc vệ sinh tay không đúng quy trình.
- Làm văng bắn dịch cơ thể lên da, niêm mạc trong khi làm việc.
3.3.2. Nhân viên y tế có nguy cơ lây nhiễm thấp
NVYT tiếp xúc trực tiếp với NB COVID-19 nhưng không phạm phải một trong các “lỗi” được nêu ở mục 3.3.1.
4. Ứng phó với các mức nguy cơ
4.1. Đối với NVYT được đánh giá có vấn đề về sức khỏe:
- Không bố trí các công việc có nguy cơ phơi nhiễm cao với mầm bệnh SARS-CoV-2.
- Tiêm vắc-xin nếu chưa tiêm hoặc tiêm chưa đủ liều theo quy định.
4.2. NVYT có nguy cơ lây nhiễm cao:
- Làm việc khép kín, không tiếp xúc với những NB thông thường và nhân viên y tế khác trong thời gian 07 ngày.
- Tuân thủ sử dụng khẩu trang N95.
- Khử khuẩn bề mặt quanh khu làm việc.
- Tập huấn lại VST, kỹ thuật mang/tháo phương tiện PHCN và các kỹ thuật chuyên môn liên quan.
- Xét nghiệm phát hiện SARS-CoV-2 khi có các triệu chứng nghi nhiễm SARS-CoV-2.
- Sau 07 ngày nếu không xuất hiện các triệu chứng nghi ngờ hoặc xét nghiệm khẳng định SARS-CoV-2 âm tính thì bố trí công việc bình thường.
4.3. Nhân viên y tế có nguy cơ thấp
-Tiếp tục làm việc.
- Tập huấn lại VST và các biện pháp phòng ngừa lây nhiễm SARS-CoV-2.
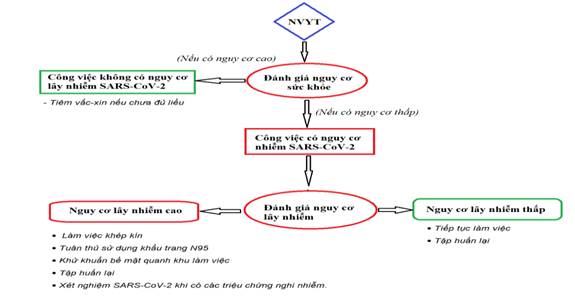
Hình 6. Đánh giá nguy cơ và ứng phó với các mức nguy cơ nhiễm với SARS-CoV-2 ở NVYT
5. Quản lý nhân viên y tế nhiễm SARS-CoV-2
Cơ sở KBCB chịu trách nhiệm xây dựng công cụ, lập biểu thống kê NVYT, người lao động nhiễm SARS-CoV-2. Định kỳ báo cáo người mới nhiễm lên hệ thống báo cáo ca bệnh của địa phương và quốc gia theo quy định.
KIỂM SOÁT THÔNG KHÍ TẠI KHU VỰC THĂM KHÁM, ĐIỀU TRỊ NB COVID-19
1. Mục đích
Phòng ngừa và kiểm soát lây nhiễm SARS-CoV-2 qua đường không khí bằng cách đảm bảo thông khí an toàn tại các khu vực thăm khám và điều trị NB COVID-19.
2. Nguyên tắc chung
- Thiết kế, sửa chữa, xây mới hệ thống thông khí phù hợp với điều kiện của cơ sở KBCB và tuân theo quy định của Bộ Y tế nhằm đảm bảo ngăn ngừa sự lây truyền của SARS-CoV-2 qua đường không khí.
- Thường xuyên giám sát và bảo trì hệ thống thông khí bao gồm:
+ Tốc độ thông khí: giám sát lượng và chất lượng không khí sạch ngoài trời được cung cấp vào không gian của các khu vực thăm khám, điều trị theo tiêu chuẩn được quy định. Đảm bảo duy trì số lần luân chuyển khí tại khu vực thăm khám, điều trị (phòng khám, phòng điều trị, khu vực chờ, khu vực xét nghiệm, nhà vệ sinh, khu vực công cộng) theo tiêu chuẩn được quy định.
+ Hướng dòng khí: duy trì không khí lưu thông theo chiều từ khu vực sạch đến khu vực nhiễm bẩn. Dòng không khí từ phòng bệnh cách ly người nhiễm SARS-CoV-2 thoát ra bên ngoài phải đảm bảo được kiểm soát và không có nguy cơ phát tán, lây nhiễm cho mọi người và cộng đồng.
+ Phân phối dòng khí: kiểm soát luồng không khí sạch từ ngoài trời đưa đến từng khu vực thăm khám, điều trị NB COVID-19 một cách hiệu quả; không để nhiễm bẩn từ bên ngoài và trong quá trình đưa vào, đồng thời không khí khi được hút và thải ra môi trường bên ngoài phải được giám sát, xử lý an toàn.
- Có nhân viên chuyên trách được đào tạo để vận hành, kiểm tra và bảo trì hệ thống thông khí.
- Có hồ sơ theo dõi hoạt động của hệ thống thông khí hàng ngày, khi bảo trì, sửa chữa. Khi bị hỏng cần có kế hoạch sửa chữa/thay thế kịp thời để không ảnh hưởng đến việc thăm khám và điều trị.
- Cần phối hợp với các biện pháp khác để đảm bảo hiệu quả phòng ngừa và kiểm soát lây nhiễm COVID-19, bao gồm vệ sinh tay, mang phương tiện PHCN, vệ sinh môi trường, quản lý chất thải.
3. Đối tượng và phạm vi áp dụng
- Các đơn vị thăm khám, điều trị người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- NVYT và người thực hiện công việc khám, điều trị, chăm sóc người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
4. Phương tiện
- Hệ thống quạt thông khí (quạt cấp khí, quạt hút khí).
- Quả cầu thông gió, lưới tản nhiệt (hoặc miệng/cửa gió).
- Hệ thống thông khí áp lực âm.
- Màng lọc khí HEPA.
- Máy đo tốc độ gió (vaneometer), ống tạo khói hoặc que hương.
5. Biện pháp tiến hành
5.1. Thiết kế hệ thống thông khí
Khi thiết kế hệ thống thông khí cần tuân thủ 3 nguyên tắc như đã nêu trong mục 2, bao gồm: tốc độ thông khí; hướng dòng khí; phân bố dòng khí. Trước khi thiết kế cần đánh giá nguy cơ các vùng để đưa ra quyết định lựa chọn loại thiết kế nào cho phù hợp (xem Bảng 3)
Bảng 3: Đánh giá nguy cơ các vùng
|
Chức năng |
Nguy cơ lây nhiễm |
Yêu cầu thông khí |
Biện pháp đi kèm |
|
Tiếp nhận |
Tiếp xúc, giọt bắn, không khí* |
Tự nhiên hoặc phối hợp, tối thiểu 6-12 ACH |
Phương tiện PHCN thích hợp, mở cửa sổ tối đa, VSMT, QLCT |
|
Phòng khám sàng lọc |
|||
|
Cách ly tạm thời |
Tự nhiên hoặc phối hợp, tối thiểu 12 ACH |
||
|
Cách ly điều trị |
Tự nhiên hoặc phối hợp, tối thiểu 12 ACH |
||
|
Cấp cứu/HSTC có làm thủ thuật tạo khí dung |
Phối hợp hoặc cơ học (áp lực âm), tối thiểu 12 ACH |
Phương tiện PHCN thích hợp**, mở cửa sổ tối đa nếu cho phép, VSMT, QLCT |
|
|
Phòng bệnh thông thường |
Tiếp xúc, giọt bắn |
Tự nhiên, phối hợp tối thiểu 6-12 ACH |
Khẩu trang, khoảng cách, VST, VSMT, QLCT |
|
Phòng vệ sinh |
Tiếp xúc, giọt bắn, không khí* |
Tự nhiên, phối hợp tối thiểu 6-12 ACH |
Khẩu trang, khoảng cách, VST, VSMT, QLCT ΨCần hỗ trợ xử lý khí thải trong khu vực NB dương tính |
|
* Lây qua đường tiếp xúc, giọt bắn hay không khí. ** PTPHCN cho phòng lây qua đường không khí bao gồm có KT bảo vệ đường hô hấp (N95 hoặc tương đương FFP2). Ψ Khi khí thải từ trong khu vực NB dương tính thải ra môi trường bên ngoài, cần được xử lý an toàn trước khi đưa ra theo quy định. |
|||
Ba cách thiết kế không khí này được khuyến cáo sử dụng tùy thuộc vào nguồn lực và thực tế của cơ sở KBCB để lựa chọn và phải luôn đảm bảo an toàn cho NB, NVYT và cộng đồng.
5.1.1. Thông khí tự nhiên:
Thực hiện bằng cách sử dụng các lực tự nhiên (như áp lực gió, áp lực nhiệt) thể tăng cường lưu thông không khí qua các khoảng hở như cửa sổ, cửa ra vào, ô thông gió...
Không khí di chuyển theo hướng gió thổi, thông qua các khoảng mở để đi vào và thoát ra khỏi phòng (Hình 7.A)
- Không khí di chuyển khi có chênh lệch nhiệt độ, từ nơi có nhiệt độ cao tới nơi có nhiệt độ thấp hơn (Hình 7.B).
+ Khi nhiệt độ phòng cao hơn bên ngoài: không khí trong phòng loãng hơn và bay lên trên. Không khí bên ngoài đi vào phòng từ các khe/khoảng mở gần mặt đất, và đi ra ngoài theo các khe/khoảng mở ở phía trên cao.
+ Khi nhiệt độ phòng thấp hơn bên ngoài: không khí trong phòng đặc hơn và lắng xuống dưới. Không khí bên ngoài đi vào phòng từ các khe/khoảng mở ở phía trên cao, và đi ra ngoài theo các khe/khoảng mở ở gần mặt đất.
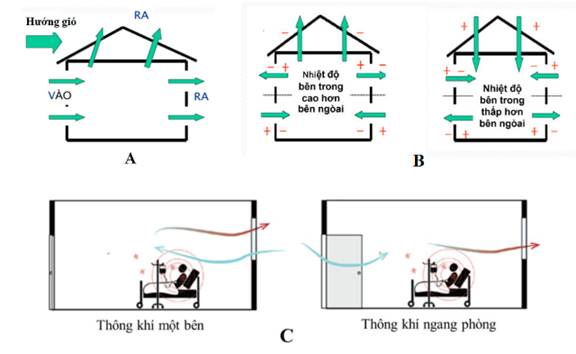
Hình 7. Sơ đồ thông khí tự nhiên
A - Không khí lưu chuyển theo hướng gió thổi.
B - Không khí lưu chuyển theo chênh lệch nhiệt độ
C - Thông khí một bên (single-sided ventilation) và thông khí ngang phòng (cross ventilation)
Tại cơ sở y tế, hai mô hình thông khí tự nhiên thông dụng là thông khí một bên (single-sided ventilation) và thông khí ngang phòng (cross ventilation) (Hình 7C):
- Thông khí một bên: chỉ có khoảng mở ở một bên tường/vách ngăn của căn phòng, nhưng khoảng mở này phải đủ cao và rộng để không khí có thể đi vào phòng và đi ngược trở ra.
- Thông khí ngang phòng: khoảng mở nằm ở hai bên tường/vách ngăn khác nhau.
Lưu ý:
- Không khí ô nhiễm từ trong phòng bệnh/khám bệnh/xét nghiệm sẽ thoát trực tiếp ra ngoài trời, do đó các khoảng mở nơi không khí thoát ra cần được đặt tránh xa lỗ thông hơi hút không khí vào phòng/tòa nhà, xa khu vực chăm sóc điều trị hoặc nơi đông người qua lại.
- Chú ý khi thiết kế tính đến điều kiện khí hậu, thiết kế tòa nhà và hành vi của con người (mở cửa), để có thể tính toán mức độ lưu thông không khí cho phép. Khi điều kiện khí hậu và thiết kế tòa nhà không thể đáp ứng cho yêu cầu thông khí tự nhiên, cần xem xét thay thế bằng thông khí cơ học hoặc thông khí hỗn hợp.
5.1.2. Thông khí cơ học:
Sử dụng hệ thống quạt gió để cung cấp không khí sạch và loại bỏ không khí ô nhiễm khỏi phòng/tòa nhà.
Hệ thống thông khí cơ học có thể gồm: quạt thông khí, màng lọc khí HEPA, quả cầu thông gió, lưới tản nhiệt, hệ thống điều hòa trung tâm. Quạt có thể được lắp đặt trực tiếp trong cửa sổ hoặc tường hoặc được lắp đặt trong ống dẫn khí để cung cấp không khí vào hoặc hút khí ra từ phòng. Hệ thống thông khí cơ học có thể tạo ra các phòng áp lực âm (lượng khí xả ra khỏi phòng lớn hơn lượng khí cấp vào phòng nên không khí luôn theo chiều hướng đi vào trong phòng) hoặc phòng áp lực dương (lượng khí xả ra khỏi phòng ít hơn lượng khí cấp vào phòng nên không khí luôn theo chiều hướng đi ra khỏi phòng).
Với khu vực thăm khám, điều trị NB nghi ngờ hoặc xác định SARS-CoV-2 sử dụng hệ thống thông khí cơ học, cần tạo ra phòng/khu vực cách ly áp lực âm để ngăn ngừa không khí ô nhiễm tràn sang các khu vực khám và điều trị bệnh khác.
- Phòng áp lực âm luôn phải đóng kín, có phòng đệm nằm giữa khu vực sạch (ví dụ hành lang) và khu vực ô nhiễm (phòng cách ly NB).
- Cửa cấp khí vào phòng nên đặt ở trên tường cao hoặc trần phòng, còn cửa hút khí ra khỏi phòng nên đặt sát sàn nhà hoặc ở phía đầu giường bệnh, như vậy không khí trong phòng, đặc biệt không khí ô nhiễm quanh NB, sẽ được lưu thông tốt.
- Cần lắp màng lọc khí HEPA để lọc không khí hút ra khỏi phòng.
- Nhân viên phụ trách phải giám sát hoạt động của hệ thống thông khí hàng ngày và bảo trì bảo dưỡng thường xuyên.
Thông khí cơ học có ưu điểm là kiểm soát được lưu lượng và chất lượng khí ra vào thông qua quạt hút và màng lọc khí, kiểm soát được hướng dòng khí. Nhược điểm của thông khí cơ học là chi phí cao và cần người có chuyên môn để vận hành, bảo trì bảo dưỡng.
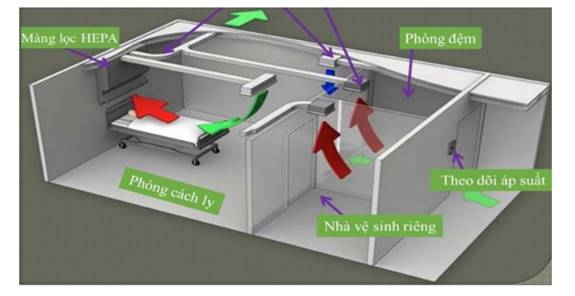
Hình 8. Sơ đồ thông
khí cơ học - Phòng cách ly áp lực âm
Mũi
tên màu xanh lá: không khí sạch được cấp vào phòng.
Mũi
tên màu đỏ: không khí ô nhiễm được hút ra khỏi phòng.
5.1.3. Thông khí phối hợp:
Đây là biện pháp thông khí sử dụng phối hợp thông khí tự nhiên và thông khí cơ học. Khi tốc độ thông khí tạo ra bởi lực tự nhiên quá thấp thì các biện pháp thông khí cơ học được sử dụng bổ sung để tăng tốc độ thông khí lên mức mong muốn. Sự hỗ trợ của thông khí cơ học, thông qua hệ thống quạt cấp khí sạch và quạt hút khí ô nhiễm được lắp đặt phù hợp, sẽ giúp tăng tốc độ thông khí trong phòng NB mắc bệnh lây truyền qua đường không khí.
Mô hình thông khí phối hợp (Hình 9) có sự thông khí từ trên xuống (cụm quạt hỗ trợ kèm tháp hút gió). Quạt thông gió sẽ giúp dễ dàng kiểm soát ACH theo yêu cầu và đảm bảo dòng khí từ trên xuống liên tục không đổi hướng. Ở các nước khí hậu ẩm, do nhiệt độ và áp suất, dòng không khí sẽ di chuyển một cách tự nhiên theo hướng ngược nhau. Ví lý do này điều thiết yếu là quạt hút gió cần được bật trạng thái hoạt động bất kỳ khi nào phòng có người.
Với cơ sở KBCB không có điều kiện để trang bị hệ thống thông khí tự nhiên hoặc cơ học phù hợp, một số giải pháp sau có thể được xem xét:
- Lắp đặt quạt hút khí: không khí được hút khỏi phòng và xả trực tiếp ra ngoài trời. Quạt hút chỉ nên được lắp đặt ở nơi không khí trong phòng có thể được hút và xả trực tiếp ra ngoài trời, qua một bức tường hoặc qua mái nhà. số lượng và thông số kỹ thuật của quạt hút tùy thuộc thể tích phòng và tốc độ thông khí mong muốn, và phải được kiểm tra trước khi sử dụng. Quạt hút khí không được lắp đặt gần cửa thu cấp khí. Nếu việc sử dụng quạt gây tăng hoặc giảm nhiệt độ thì có thể bổ sung hệ thống làm mát hoặc sưởi ấm.
- Lắp đặt quả cầu thông gió: hoạt động dựa trên nguyên tắc đối lưu thông khí và chênh lệch nhiệt, không khí nóng trong nhà được hút ra và thay thế bằng không khí sạch từ ngoài môi trường, giúp tăng sự lưu thông của các dòng không khí trong nhà. Quả cầu thông gió không cần sử dụng điện năng, luôn vận hành 24/24 và dễ dàng bảo dưỡng, sửa chữa. Khi lắp đặt cần lưu ý không lắp quả cầu nơi khuất bóng hay có vật cản xung quanh, vì sẽ làm giảm hiệu quả hoạt động.
- Lắp đặt màng lọc khí HEPA: có hiệu quả lọc và loại bỏ các hạt khí dung ô nhiễm trong những không gian nhất định. Cở sở khám bệnh chữa bệnh cần thủ hướng dẫn của nhà sản xuất khi sử dụng màng lọc HEPA.
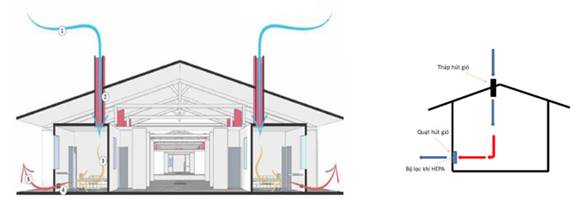
Hình 9. Mô hình thông khí phối hợp và sơ đồ xử lý khí thải
1. Không khí sạch từ bên ngoài 4. Quạt thông gió
2. Tháp gió 5. Khí ô nhiễm thải ra ngoài
3. Không khí trong phòng bệnh, phòng vệ sinh
5.2. Yêu cầu và tiêu chuẩn thông khí trong cơ sở y tế
Bảng 4: Yêu cầu về thiết kế hệ thống thông khí cho các cơ sở y tế
|
Khu vực |
Thiết kế thông khí |
Hình thức xử lý |
|
Khu vực nhân viên |
Thông khí tự nhiên |
Pha loãng |
|
Phân loại, sàng lọc NB |
Thông khí tự nhiên |
Pha loãng |
|
Phòng chờ |
Thông khí tự nhiên |
Pha loãng |
|
Nơi lấy mẫu xét nghiệm NB nghi ngờ nhiễm SARS-CoV-2 |
Thông khí tự nhiên Thông khí phối hợp |
Pha loãng Lọc HEPA |
|
Khu vực điều trị NB nhẹ và vừa |
Thông khí tự nhiên |
Pha loãng |
|
Khu vực điều trị NB nặng và nguy kịch |
Thông khí phối hợp Thông khí cơ học |
Pha loãng Lọc HEPA |
|
Khu vực thu gom chất thải |
Thông khí tự nhiên |
Pha loãng |
|
Nhà đại thể/nhà xác |
Thông khí tự nhiên |
Pha loãng |
Bảng 5: Tiêu chuẩn thông khí tự nhiên
|
Loại phòng hoặc khu vực |
Tốc độ thông khí |
|
Phòng/khu vực cách ly phòng ngừa lây truyền qua đường không khí (gồm cả khu vực thực hiện thủ thuật tạo khí dung) |
Tốc độ: 12 ACH |
|
Khoa bệnh nội trú |
Tốc độ tối thiểu: 6 ACH |
|
Phòng bệnh ngoài trú |
Tốc độ tối thiểu: 6 ACH |
|
Hành lang hoặc các không gian khác không có số lượng NB cố định |
Tốc độ tối thiểu: 2,51/s/m3 |
Bảng 6: Tiêu chuẩn thông khí của phòng cách ly áp lực âm
|
Thông số |
Tiêu chuẩn |
|
Tốc độ thông khí |
Tốc độ tối thiểu Tòa nhà mới: ≥ 12 ACH (tương đương 801/s/NB cho phòng 4m x 2m x 3m) Tòa nhà cũ: ≥ 6 ACH (tương đương 401/s/NB cho phòng 4m x 2m x 3m) |
|
Chênh lệch áp suất |
> 2,5 Pa (mức nước 0,01 inch) |
|
Chênh lệch dòng khí (tốc độ xả khí so với tốc độ cấp khí) |
> 125 cfm (56 l/s) |
|
Phòng kín |
Phòng phải kín, cho phép rò khí qua một khoảng diện tích ~ 0,046m2 |
|
Hướng dòng khí trong phòng |
Đi từ vùng sạch sang vùng bẩn (ví dụ: đi từ hành lang vào phòng cách ly, tới giường NB) |
|
Chênh lệch áp suất lý tưởng |
> - 2,5 Pa |
|
Khí xả |
Xả thẳng ra ngoài môi trường nếu khu vực xung quanh ống xả không có người qua lại; Hoặc lọc qua màng HEPA nếu không khí được luân hồi trở lại vào các khu vực khác. |
5.3 Đánh giá hiệu suất thông khí tự nhiên
Để thực hiện đánh giá hiệu suất thông khí tự nhiên của một phòng hay khu vực xác định, cần xem xét đặc điểm của không gian cần đánh giá, hướng dòng khí cũng như tính toán tốc độ thông khí.
5.3.1 Các đặc điểm chỉnh về không gian cần xem xét bao gồm:
- Các hoạt động thường được thực hiện trong phòng/khu vực, có thủ thuật tạo khí dung hay không.
- Số lượng người thường có mặt trong phòng/khu vực.
- Hướng di chuyển của NVYT, NB, người chăm sóc; vị trí của giường bệnh so với vị trí của NVYT.
- Tất cả đường đi vào và thoát ra của không khí, có bị chắn bởi đồ đạc hay vật cản nào không.
- Loại thông gió hiện đang sử dụng (tự nhiên, cơ học, phối hợp).
Các đặc điểm này sẽ giúp xác định được phần nào hướng di chuyển của dòng khí và định hướng tốc độ, lưu lượng không khí cần đạt
5.3.2. Hướng dòng khí có thể được đánh giá bằng hai cách:
- Định lượng: sử dụng áp kế để đo chênh lệch áp suất giữa các phòng
- Định tính: sử dụng ống tạo khói hoặc que hương. Căn cứ vào hướng luồng khói di chuyển để xác định hướng dòng khí. Lưu ý không sử dụng que hương tại các khu vực dễ cháy nổ, ví dụ nơi sử dụng oxy.
5.3.3. Tốc độ thông khí:
Tốc độ thông khí được tính toán dựa trên vận tốc gió và diện tích khoảng mở nhỏ nhất của phòng/khu vực.
- Diện tích khoảng mở nhỏ nhất là diện tích nhỏ nhất thường được mở của cửa sổ hay cửa chính, ví dụ cửa mở rộng hoàn toàn (100%) hay chỉ mở một nửa (50%), được tính bằng công thức:
Diện tích mở (m2) = chiều cao lúc cửa mở x chiều rộng lúc cửa mở
- Tốc độ thông khí được tính bằng công thức sau
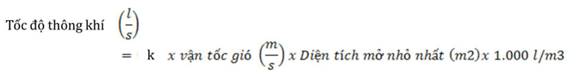
- Số lần luân chuyển không khí mỗi giờ (ACH) áp dụng cho thông khí tự nhiên được tính theo công thức sau:

k = 0.65 khi có thông khí ngang phòng
k = 0.05 khi có thông khí một bên
6. Trách nhiệm
- Khoa KSNK có nhiệm vụ tư vấn, kiểm tra giám sát và đôn đốc việc thực hiện nghiêm ngặt quy định về thông khí trong các khu vực chăm sóc, điều trị NB COVID-19.
- Phòng Vật tư thiết bị Y tế chịu trách nhiệm lựa chọn, lắp đặt và bảo trì các thiết bị thông khí phù hợp điều kiện của cơ sở khám bệnh, chữa bệnh; tham gia các khoá đào tạo quản lý, vận hành hệ thống thông khí và về đào tạo, tập huấn lại cho toàn thể nhân viên chuyên trách quản lý hệ thống thông khí.
- Đơn vị thăm khám, điều trị người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2: đảm bảo tuân thủ các quy định phòng tại khu vực mình quản lý.
- Phòng Kế hoạch tổng hợp: giám sát thực hiện, tiếp nhận và báo cáo xin ý kiến Ban lãnh đạo bệnh viện giải quyết các vướng mắc nảy sinh trong quá trình thực hiện quy định này.
XỬ LÝ CHẤT THẢI
1. Mục đích
- Nhân viên y tế, người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 thực hiện đúng quy trình phân loại, cô lập, thu gom, vận chuyển và xử lý chất thải phát sinh từ khu vực cách ly.
- Ngăn ngừa phát tán SARS-CoV-2 từ chất thải ra môi trường và cộng đồng.
- Bảo đảm an toàn cho NB, NVYT và cộng đồng.
2. Nguyên tắc
- Tất cả chất thải phải được thu gom xử lý ngay tại nơi phát sinh từ khu vực sàng lọc, khu vực cách ly của người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 đều được coi là chất thải lây nhiễm, cần được thu gom trong túi nilon và thùng kín màu vàng có biểu tượng nguy hại sinh học.
- Bảo đảm không phát tán mầm bệnh trong quá trình thu gom, vận chuyển và xử lý chất thải y tế từ khu vực sàng lọc, khu vực cách ly của người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2; bảo đảm an toàn cho NVYT và người tham gia quản lý chất thải y tế.
- Chất thải y tế khi đưa ra ngoài phải cho vào một túi chất thải màu vàng trước khi chuyển xuống nhà chứa chất thải tập trung của bệnh viện, ghi cảnh báo “Chất thải có nguy cơ chứa SARS-CoV-2”.
- NVYT và người tham gia quản lý chất thải y tế, vệ sinh môi trường phải được trang bị đầy đủ Phương tiện phòng hộ cá nhân phù hợp khi đang làm việc.
3. Phạm vi áp dụng
NVYT, người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2, người nhà NB, khách thăm tại các khu vực thăm khám, chăm sóc, điều trị hoặc tiếp nhận, xử lý bệnh phẩm, chất thải của người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
4. Phương tiện
- Thùng và túi nilon dùng cho thu gom chất thải y tế lây nhiễm theo đúng quy định (màu vàng, có biểu tượng chất thải lây nhiễm) khu vực cách ly.
- Phương tiện PHCN (mũ, khẩu trang, kính bảo hộ, quần áo, ủng cao su/bao giầy) cho người thu gom, xử lý, quản lý chất thải y tế.
5. Biện pháp thực hiện
- Chất thải là bệnh phẩm của người nghi ngờ nhiễm hoặc nhiễm SARS-CoV-2 phải được xử lý an toàn theo hướng dẫn xử lý chất thải có nguy cơ lây nhiễm cao trước khi đưa vào hệ thống xử lý tập trung.
- Tất cả chất thải rắn phát sinh trong khu vực khám sàng lọc, khu cách ly và khu vực có liên quan đến người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 phải được thu gom ngay vào thùng, hộp hoặc túi thu gom chất thải lây nhiễm.
- Thùng đựng chất thải lây nhiễm tại nơi lưu giữ tạm thời phải được đậy nắp kín, bảo đảm không bị rơi, rò rỉ chất thải trong quá trình thu gom về khu lưu giữ tập trung trong khuôn viên của cơ sở y tế ít nhất 2 lần/ngày.
- Nhân viên thu gom, vận chuyển chất thải mang phương tiện phòng hộ theo đúng quy định.
- Chất thải phải được vận chuyển đến nơi tập trung chất thải của bệnh viện ít nhất 2 lần/ngày và khi có yêu cầu.
- Trước khi vận chuyển tới nơi tập trung chất thải của bệnh viện, chất thải phải được gói kín trong túi ni-lon màu vàng ngay trong buồng cách ly sau đó đặt vào một túi thu gom khác màu vàng bên ngoài buồng cách ly và dán nhãn “Chất thải có nguy cơ chứa SARS-CoV-2”.
- Khi đã chuyển chất thải tới nơi tập trung chất thải của bệnh viện, chất thải được xử lý tiêu hủy tập trung như những chất thải lây nhiễm cao khác. Tuyệt đối không mở túi chất thải này khi lưu giữ, vận chuyển và xử lý.
- Chất thải lỏng như phân, nước tiểu phát sinh từ buồng cách ly hoặc khu vực cách ly cần được thu gom theo hệ thống thu gom và xử lý nước thải y tế chung của bệnh viện. Trường hợp cơ sở chưa có hệ thống xử lý nước thải đạt tiêu chuẩn môi trường, chất thải lỏng từ khu vực cách ly phải được thu gom và xử lý khử khuẩn bằng dung dịch hóa chất chứa 1,0% Clo hoạt tính trước khi thải ra môi trường.
- Chất tiết đường hô hấp (đờm, rãi, dung dịch họng, dịch phế quản) của NB phải được xử lý bằng dung dịch 1,0 % Clo hoạt tính với tỷ lệ 1:1 trong thời gian ít nhất 10 phút sau đó thu gom theo quy định của đơn vị điều trị.
- Tại các đơn vị có lò hấp nhiệt độ cao chất thải rắn và bệnh phẩm phát sinh từ phòng xét nghiệm cần được hấp ở nhiệt độ 121°C trong 20 phút trước khi chuyển tới nơi tập trung chất thải và xử lý theo quy định.
- Vận chuyển, xử lý tập trung: Thùng đựng chất thải lây nhiễm phải đáp ứng đúng quy định tại Thông tư số 20/2021/TT-BYT ngày 26/11/2021 của BYT quy định về quản lý chất thải y tế trong phạm vi khuôn viên cơ sở y tế và có dán nhãn “Chất thải có nguy cơ chứa SARS-CoV-2”, có thành cứng, có nắp đậy kín, có lắp bánh xe đẩy. Chất thải lây nhiễm phải được vận chuyển và xử lý ngay trong ngày. Thời điểm và lối đi vận chuyển chất thải nên tránh đông người.
6. Kiểm tra và giám sát
- Khoa KSNK, phòng Điều dưỡng, trưởng khoa và điều dưỡng trưởng các khoa liên quan có nhiệm vụ huấn luyện, kiểm tra giám sát và đôn đốc việc thực hiện nghiêm ngặt quy trình xử lý chất thải người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Báo cáo ngay cho các trưởng khoa, điều dưỡng trưởng, Ban phòng chống dịch COVID-19 và lãnh đạo bệnh viện khi có sự cố hoặc bất kỳ vấn đề gì có liên quan đến phát tán nguồn nhiễm từ chất thải.
PHÒNG NGỪA LÂY NHIỄM SARS-COV-2 TRONG CHẨN ĐOÁN HÌNH ẢNH VÀ THĂM DÒ CHỨC NĂNG
1. Mục đích
- Đảm bảo nhân viên làm việc tại các khu vực chẩn đoán hình ảnh và thăm dò chức năng tuân thủ nghiêm ngặt quy trình xử lý máy móc sau khi sử dụng cho NB.
- Ngăn ngừa nguy cơ lây nhiễm SARS-CoV-2 và các tác nhân gây bệnh khác từ NB sang NVYT, NB khác, khách thăm và phát tán ra môi trường xung quanh NB và cộng đồng.
2. Đối tượng và phạm vi áp dụng
- Tất cả các máy móc, thiết bị sau khi sử dụng cho người xác định nhiễm hoặc nghi ngờ nhiễm SARS-COV-2 tại các đơn vị:
+ Đơn vị nội soi chẩn đoán và nội soi phẫu thuật, thủ thuật.
+ Đơn vị chẩn đoán hình ảnh, thăm dò chức năng.
3. Nguyên tắc thực hiện
- Tất cả các dụng cụ, máy móc dùng trong chẩn đoán, thăm dò chức năng hay điều trị đều phải coi như là những vật dụng có nguy cơ lây nhiễm SARS-CoV-2.
- Tùy theo các loại máy móc, thiết bị dụng cụ thuộc nhóm dụng cụ, thiết yếu, bán thiết yếu và không thiết yếu để xử lý (Xem thêm Hướng dẫn khử khuẩn, tiệt khuẩn dụng cụ tái sử dụng trong cơ sở KBCB do BYT ban hành theo Quyết định số 3671/QĐ-BYT , Hướng dẫn xử lý dụng cụ nội soi trong chẩn đoán và điều trị do BYT ban hành theo Quyết định số 3916/QĐ-BYT).
- Nhân viên làm công tác xử lý cần phải mang đủ và đúng phương tiện PHCN tùy theo tình huống tiếp xúc.
- Phải xây dựng quy định, quy trình các hướng dẫn cụ thể và tập huấn về phòng ngừa lây nhiễm SARS-CoV-2 ở NB có nội soi, chiếu, chụp X-quang, CT-Scan... cho tất cả các NVYT có liên quan.
- Kiểm tra, giám sát việc tuân thủ của NVYT.
- Khai báo nguy cơ tiếp xúc cho người có trách nhiệm giám sát dịch tễ học và bộ phận tổ chức bệnh viện.
4. Các bước thực hiện
4.1. Quy định
- Không sử dụng CT-Scan nhằm mục đích sàng lọc và phát hiện viêm phổi do SARS-CoV-2, hoặc coi như là 1 thử nghiệm đầu tiên để chẩn đoán cho SARS-CoV-2.
- Triển khai CT-Scan một cách tiết kiệm (nếu không, trong đợt bùng phát dịch sẽ không có đủ nguồn lực thực hiện). Chỉ áp dụng cho những NB nhập viện, có triệu chứng với chỉ định lâm sàng cụ thể cần CT-Scan.
- Cần tuân thủ các quy trình phù hợp trước khi thực hiện chẩn đoán hình ảnh và chức năng (ví dụ: chụp X-quang hoặc CT-Scan...) NB đầu tiên, giữa hai NB và NB tiếp theo.
4.2. Cách thực hiện
Khi có trường hợp người xác định nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2, các đơn vị có liên quan cần phải tuân thủ như sau:
- Khoa lâm sàng:
+ Phải gọi điện thông báo trước cho khoa Chẩn đoán hình ảnh để khoa Chẩn đoán hình ảnh chuẩn bị phòng đảm bảo an toàn không lây nhiễm.
+ Nhân viên chuyển bệnh mang phương tiện PHCN (khẩu trang y tế, kính chắn giọt bắn).
+ NB mang khẩu trang y tế. Trong trường hợp NB suy hô hấp, hôn mê, không tự đi được cần cho chụp X-quang, siêu âm, nội soi... tại giường hoặc sử dụng bóp bóng qua mask hoặc nội khí quản (có lắp bộ phận lọc khí thở ra).
- Khu vực chẩn đoán hình ảnh và thăm dò chức năng:
+ Bố trí phòng/khu vực chụp X-quang, siêu âm... riêng cho các đối tượng nghi ngờ hoặc nhiễm SARS-CoV-2 (phòng/khu vực cuối dãy, nếu điều kiện cho phép).
+ Bố trí đường di chuyển (hạn chế khu vực đông người, nhiều người qua lại), thùng đựng chất thải trong khu vực chẩn đoán hình ảnh và chức năng.
+ Trang bị đầy đủ dung dịch VST, hóa chất khử khuẩn bề mặt, phòng và trang thiết bị (xem phần Hướng dẫn vệ sinh khử khuẩn bề mặt môi trường).
+ Khi chẩn đoán hình ảnh và chức năng nên tắt thông khí máy lạnh (nếu đang sử dụng thông khí áp lực dương, hoặc đang sử dụng hệ thống điều hòa trung tâm).
+ Nhân viên thực hiện chẩn đoán hình ảnh và chức năng cần mang đầy đủ phương tiện PHCN (tùy theo tình huống tiếp xúc cụ thể với NB sẽ mặc các loại phương tiện PHCN phù hợp).
+ Đơn vị VSMT hoặc nhân sự được phân công mang phương tiện PHCN (khẩu trang y tế, kính chắn giọt bắn, tạp dề, găng tay) để vệ sinh, lau các loại bề mặt.
Lưu ý:
* Sử dụng các thiết bị chẩn đoán hình ảnh và chức năng tại giường dành cho các NB suy hô hấp, hôn mê, không tự đi được.
* Bề mặt trên các máy cần được làm sạch, và có thể sử dụng công cụ che phủ dễ vệ sinh hoặc dùng một lần.
* Các bác sĩ, kỹ thuật viên thực hiện chẩn đoán hình ảnh và chức năng cần phải được tập huấn cơ bản và diễn tập khi thực hiện kỹ thuật trên người nhiễm, nghi ngờ nhiễm SARS-CoV-2 về phòng ngừa và kiểm soát lây nhiễm, đặc biệt là việc sử dụng phương tiện PHCN.
* Việc đọc kết quả và trả kết quả nên thực hiện qua hệ thống mạng.
- Các bước vệ sinh khử khuẩn các máy chẩn đoán hình ảnh và thăm dò chức năng (X-Quang, siêu âm, nội soi...)
|
Phần A: Chuẩn bị phương tiện làm sạch khử khuẩn |
|
- Xô hoặc thau nhựa có thể tích thích hợp (nên có chai đựng dung dịch dạng xịt, hộp đựng khăn tẩm hóa chất khử khuẩn); - Dung dịch Clo 0,1%; - Khăn lau nhiều loại; - Dung dịch sát khuẩn tay có chứa cồn; - Bảng kiểm các bộ phận cần vệ sinh khử khuẩn. |
|
Phần B: Chuẩn bị phương tiện PHCN |
|
- Khẩu trang y tế hoặc N95; - Mắt kính hoặc kính chắn giọt bắn; - Găng tay sạch cho vệ sinh, găng tay dày khi lau những nơi dính nhiều máu và dịch; - Tạp dề bán thấm (nếu cần); - Ủng hoặc bao giày. |
|
Phần C: Các bước thực hiện |
|
Bước 1: Vệ sinh tay và mang phương tiện PHCN Bước 2: Thu gom các vật sắc nhọn, rác trên các bề mặt cần vệ sinh Bước 3: * Bề mặt của xe, hộc đựng máy móc: (1) lau lần 1 với chất tẩy rửa để làm sạch chất hữu cơ bám dính, (2) lau lần 2 với dung dịch Clo hoạt tính có nồng độ 0,1%, (3) để khô trong 10 phút, (4) lau lại với nước sạch. Trong trường hợp có vương vãi máu dịch lượng nhiều, xử lý như quy trình vương đổ máu dịch (SOP xử lý đổ tràn....), với nồng độ Clo hoạt tính 0,5%. * Bề mặt máy móc: (1) làm sạch chất hữu cơ, (2) lau bằng khăn tẩm hóa chất khử khuẩn hoặc cồn ít nhất 60 độ. Cần sử dụng hóa chất theo khuyến cáo của nhà sản xuất máy móc/trang thiết bị. Bước 4: Bỏ khăn lau bẩn vào túi màu vàng và dán nhãn “Đồ vải có nguy cơ chứa SARS-CoV-2” ở bên ngoài. Tuân thủ nguyên tắc, quy trình thu gom, xử lý đồ vải/rác thải có nguy cơ chứa SARS-CoV-2. Bước 5: Cởi bỏ trang phục PHCN và vệ sinh tay. Tháo khẩu trang bên ngoài phòng. Bước 6: Ghi hồ sơ và đánh dấu bảng kiểm các khu vực, máy móc đã vệ sinh, khử khuẩn. |
PHỤ LỤC
Phụ lục 1:
VÍ DỤ VỀ DỰ TRÙ PHƯƠNG TIỆN PHÒNG HỘ CÁ NHÂN
Ví dụ: cách tính số lượng phương tiện PHCN cho các tình huống tiếp xúc: Dự trù phương tiện PHCN cho 1 ngày làm việc tại 1 đơn vị điều trị, chăm sóc NB nhiễm SARS-CoV-2.
1. Số NVYT làm việc tại đơn vị điều trị COVID-19 (giả định)
|
Nhân sự |
Số người NVYT/Ca |
Số ca làm việc/ngày |
Tổng số người/ngày |
|
Số điều dưỡng |
4 |
3 |
12 |
|
Số bác sĩ |
2 |
3 |
6 |
|
Nhân viên giám sát |
1 |
3 |
3 |
|
Người hỗ trợ (hộ lý, NV vệ sinh...) |
2 |
3 |
6 |
|
KTV xét nghiệm |
2 |
3 |
6 |
|
Tổng số người |
11 |
|
33 |
|
Tổng số ngày dự trù |
1 |
|
|
2. Dự trù lượng phương tiện PHCN theo số NVYT
|
Nhân sự |
Số người/ngày |
Số bộ phương tiện PHCN cần thiết cho 1 người |
Số bộ phương tiện PHCN cần thiết theo vị trí làm việc |
|
Số điều dưỡng |
12 |
2 |
24 |
|
Số bác sĩ |
6 |
2 |
12 |
|
Giám sát viên |
3 |
2 |
6 |
|
Người hỗ trợ (hộ lý, NV vệ sinh...) |
6 |
2 |
12 |
|
KTV xét nghiệm |
6 |
2 |
12 |
|
Số bộ phương tiện PHCN dự phòng |
5 |
||
|
Tổng số: |
71 |
||
Ghi chú:
- Đây là ví dụ về cách tính phương tiện PHCN cho 1 khu vực làm việc. Số lượng và vị trí làm việc của NVYT tùy theo phân công của mỗi đơn vị.
- Các cơ sở KBCB có thể áp dụng cách tính này để tính riêng cho từng loại phương tiện PHCN và cho từng khu vực.
Phụ lục 2:
QUY TRÌNH XỬ LÝ DỤNG CỤ BÁN THIẾT YẾU KHÔNG THỂ TIỆT KHUẨN: ỐNG SOI ĐƯỜNG TIÊU HÓA, ỐNG SOI PHẾ QUẢN
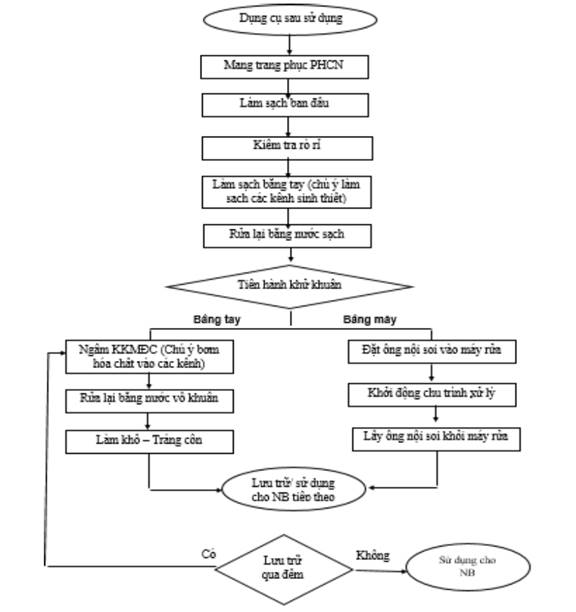
Phụ lục 3:
QUY TRÌNH XỬ LÝ DỤNG CỤ BÁN THIẾT YẾU NHÓM HỖ TRỢ HÔ HẤP
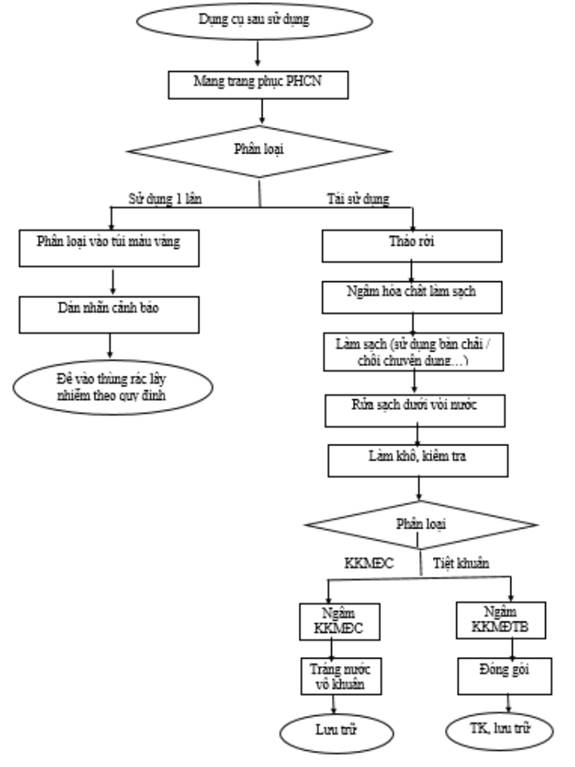
Phụ lục 4:
QUY TRÌNH SƠ XỬ LÝ VÀ ĐÓNG GÓI DỤNG CỤ THIẾT YẾU TRƯỚC KHI VẬN CHUYỂN VỀ ĐƠN VỊ XỬ LÝ TẬP TRUNG
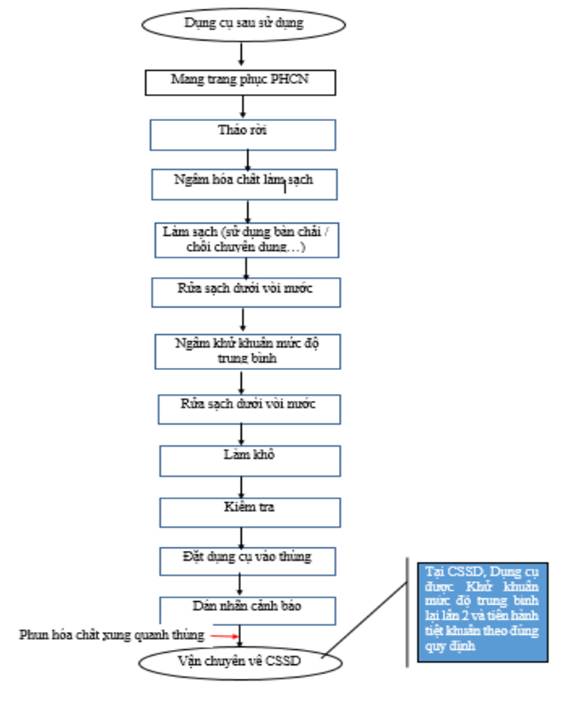
Phụ lục 5:
QUY TRÌNH XỬ LÝ DỤNG CỤ KHÔNG THIẾT YẾU
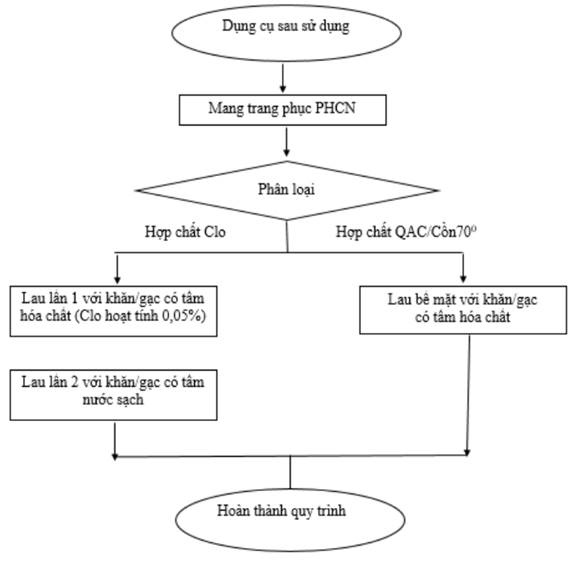
Phụ lục 6:
DANH MỤC DỤNG CỤ HÔ HẤP HỖ TRỢ VÀ KHUYẾN CÁO PHƯƠNG PHÁP TÁI XỬ LÝ
|
STT |
Danh mục dụng cụ hỗ trợ hô hấp |
Sử dụng 1 lấn |
Tái sử dụng |
||
|
Tiệt khuẩn |
KK MĐC |
KK MĐTB |
|||
|
A |
Thở oxy hỗ trợ |
|
|
|
|
|
1. |
Bình làm ẩm oxy |
|
√ |
√ |
|
|
2. |
Cannula |
√ |
|
|
|
|
3. |
Dây nối oxy |
√ |
|
|
|
|
4. |
Mask oxy ± túi dự trữ |
√ |
|
|
|
|
|
… |
|
|
|
|
|
B |
Thở máy |
|
|
|
|
|
1. |
Airway |
√ |
|
|
|
|
2. |
Bóng ambu |
|
√ |
√ |
|
|
3. |
Bộ làm ấm + ẩm (Humidifier) |
|
√ |
√ |
|
|
4. |
Catheter mount (Ruột gà) |
√ |
|
|
|
|
5. |
Dây nối hút đàm |
√ |
|
|
|
|
6. |
Dây thở nhựa PE/PVC |
√ |
|
|
|
|
7. |
Dây thở silicon |
|
√ |
√ |
|
|
8. |
Hệ thống làm nóng |
|
|
|
√ |
|
9. |
Lọc khuẩn (Filter) |
√ |
|
|
|
|
10. |
Lọc khí vào |
|
√ |
|
|
|
11. |
Lọc khí ra |
|
√ |
|
|
|
12. |
Luỡi đèn đặt NKQ |
|
√ |
√ |
|
|
13. |
Mask thở máy |
|
√ |
√ |
|
|
14. |
Màn hình máy thở |
|
|
|
√ |
|
15. |
Thân máy thở |
|
|
|
√ |
|
16. |
Ống NKQ |
√ |
|
|
|
|
17. |
Raccord (Co nối) |
√ |
|
|
|
|
|
… |
|
|
|
|
|
C |
Hệ thống phun khí dung |
|
|
|
|
|
1. |
Bầu phun khí dung |
√ |
|
√ |
|
|
2. |
Dây nối |
√ |
|
|
|
|
3. |
Mask khí dung |
√ |
|
√ |
|
|
4. |
Máy phun khí dung |
|
|
|
√ |
|
|
… |
|
|
|
|
|
D |
Máy gây mê |
|
|
|
|
|
1. |
Bóng giúp thở |
|
|
|
√ |
|
2. |
Bóng xếp |
|
|
|
√ |
|
3. |
Buồng chứa chất hấp thu CO2 |
|
|
|
√ |
|
4. |
Dây thở nhựa PE/PVC |
√ |
|
|
|
|
5. |
Dây thở silicon |
|
√ |
√ |
|
|
6. |
Mask gây mê |
|
√ |
√ |
|
|
7. |
Van hạn chế áp lực |
|
|
|
√ |
|
8. |
Van hít vào |
|
|
|
√ |
|
9. |
Van thở ra |
|
|
|
√ |
|
|
… |
|
|
|
|
Phụ lục 7:
YÊU CẦU VỀ THIẾT KẾ HỆ THỐNG THÔNG KHÍ CHO CÁC CƠ SỞ Y TẾ
|
Khu vực |
Thiết kế thông khí |
Hình thức xử lý khí thải |
|
Khu vực nhân viên |
Thông khí tự nhiên |
Pha loãng |
|
Phân loại, sàng lọc NB |
Thông khí tự nhiên |
Pha loãng |
|
Phòng chờ |
Thông khí tự nhiên |
Pha loãng |
|
Nơi lấy mẫu xét nghiệm NB nghi ngờ nhiễm SARS-CoV-2 |
Thông khí tự nhiên Thông khí phối hợp |
Pha loãng Lọc HEPA |
|
Đơn vị điều trị NB nhẹ và vừa |
Thông khí tự nhiên |
Pha loãng |
|
Đơn vị điều trị NB nặng và nguy kịch |
Thông khí tự nhiên Thông khí cơ học |
Pha loãng Lọc HEPA |
|
Khu vực thu gom chất thải |
Thông khí tự nhiên |
Pha loãng |
|
Nhà đại thể/nhà xác |
Thông khí tự nhiên |
Pha loãng |
Sơ đồ thông khí phối hợp:
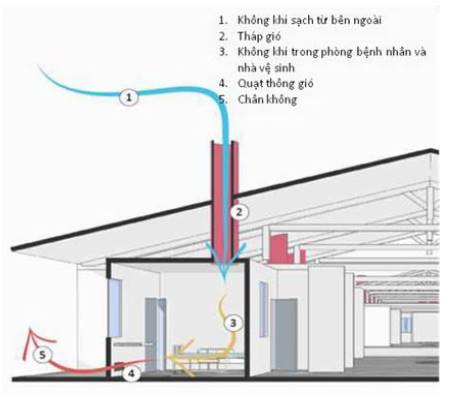
Thông khí từ tiên xuống (cụm quạt hỗ trợ kèm tháp hút gió). Quạt thông gió sẽ giúp dễ dàng kiểm soát ACH theo yêu cầu và đảm bảo luồng khí từ trên xuống liên tục không đổi hướng.
Thông khí phối hợp
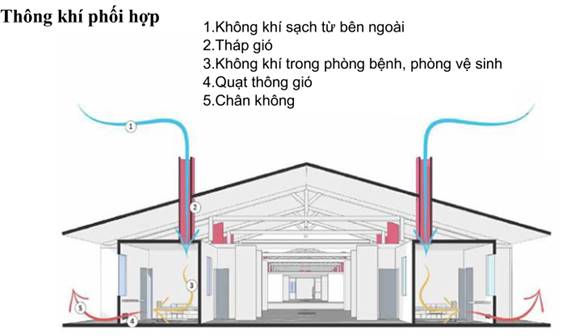
Ở các nước khí hậu ẩm, do nhiệt độ và áp suất, luồng không khí sẽ di chuyển một cách tự nhiên theo hướng ngược nhau.
Ví lý do này điều thiết yếu là quạt hút gió cần được bật trạng thái hoạt động bất kỳ khi nào phòng có người.
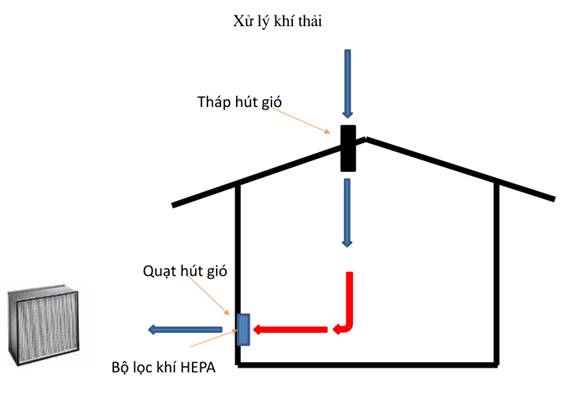
Phụ lục 8:
TIÊU CHUẨN THÔNG KHÍ TỰ NHIÊN
|
Toại phòng hoặc khu vực |
Tốc độ thông khí trung bình/giờ |
|
Các phòng lưu ý bệnh lây truyền qua đường không khí (ÁGPs*) |
160 l/s/NB (minimum 80 l/s/NB)† |
|
Khoa bệnh nội trú |
60 l/s/NB |
|
Phòng bệnh ngoài trú |
60 l/s/NB |
|
Hành lang hoặc các không gian khác không có số lượng NB cố định |
2,5 l/s/m3 |
Phụ lục 9:
TIÊU CHUẨN THÔNG KHÍ PHÒNG ÁP LỰC ÂM
|
|
TCYTTG |
CDC Hoa Kỳ (2003) |
|
Tốc độ thông khí |
160 l/s/NB (tốc độ thông khí bình quân/giờ) cho các phòng dự phòng lây truyền qua đường không khí, tối thiểu 80l/s/NB; >12 ACH cho tòa nhà mới và >6 ACH cho tòa nhà cũ; và một ống xả ra bên ngoài hoặc bộ lọc HEPA nếu không khí trong phòng được tuần hoàn. |
>12 ACH (cho cơ sở cải tạo lại hoặc cơ sở mới) |
|
Chênh lệch áp suất |
>2,5 Pa (mức nước 0,01 inch) > 125-cfm (56l/s) khí thải ra so với khí cấp vào |
>-2,5 Pa (0,01 inch mức nước) |
|
Làm sạch luồng khí bẩn trong phòng |
Luồng khí từ nơi sạch đến bẩn |
Đến NB (NB lây truyền bệnh qua không khí) |
|
Phòng kín |
Phòng kín cho phép rò khí khoảng ~0,5 feet vuông (0,046m2) |
|
|
Hiệu quả lọc |
|
Cung cấp: 90% (kiểm tra điểm bụi) Trở lại: 99,97% (hạt bụi dioctylphthalate đường kính 0,3 μm); không yêu cầu màng lọc HEPA cho khí thải ra ở tất cả các phòng, với điều kiện là ống xả được đặt đứng vị trí để ngăn chặn sự xâm nhập trở lại tòa nhà |
|
Hướng luồng khí trong phòng |
|
Vào phòng |
|
Chênh lệch áp suất lý tưởng |
|
>-2,5 Pa |
Phụ lục 10:
TIÊU CHUẨN THÔNG KHÍ CƠ HỌC
(Hiệp hội Sưởi ấm, Làm lạnh và Điều hòa không
khí Hoa Kỳ - ASHRAE)
|
Không gian chức năng |
Tương quan áp suất với các khu vực liền kề |
ACH ngoài trời tối thiểu |
Tổng cộng ACH tối thiểu |
Thải toàn bộ không khí trực tiếp ra ngoài trời |
|
Sàng lọc |
Âm tính |
2 |
12 |
Có |
|
Phòng không khí cách ly |
Âm tính |
2 |
12 |
Có |
|
Phòng điều trị cấp cứu |
(Không yêu cầu) |
2 |
6 |
(Không yêu cầu) |
|
Khu vực điều trị lọc máu |
(Không yêu cầu) |
2 |
6 |
(Không yêu cầu) |
|
Phòng bệnh thông thường |
(Không yêu cầu) |
2 |
4 |
(Không yêu cầu) |
|
Phòng vệ sinh |
Âm tính |
(Không yêu cầu) |
10 |
Có |
Phụ lục 11:
CÔNG THỨC TÍNH VẬN TỐC THÔNG KHÍ VÀ KHÔNG KHÍ THAY ĐỔI MỖI GIỜ
1. Vận tốc thông khí:
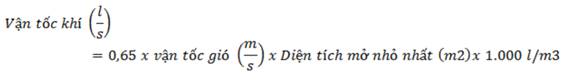
2. Không khí thay đổi mỗi giờ:

1 WHO Coronavirus (COVID-19) Dashboard, Globally, Data at 5:51pm CEST, 25 August 2022
2 Thông tấn xã Việt Nam. Thống kê dịch COVID-19: http://covid19.vnanet.vn
3 Công văn số 1909/BYT-DP ngày 14/5/2022 của Bộ Y tế về việc điều chỉnh định nghĩa ca bệnh COVID-19 và biện pháp y tế đối với ca bệnh COVID-19 và người tiếp xúc gần