Nội dung toàn văn Quyết định 3593/QĐ-BYT 2020 Hướng dẫn giám sát và phòng chống bệnh bạch hầu
|
BỘ Y TẾ |
CỘNG HÒA XÃ HỘI CHỦ NGHĨA VIỆT NAM |
|
Số: 3593/QĐ-BYT |
Hà Nội, ngày 18 tháng 8 năm 2020 |
QUYẾT ĐỊNH
VỀ VIỆC BAN HÀNH “HƯỚNG DẪN GIÁM SÁT VÀ PHÒNG, CHỐNG BỆNH BẠCH HẦU”
BỘ TRƯỞNG BỘ Y TẾ
Căn cứ Nghị định số 75/2017/NĐ-CP ngày 20 tháng 6 năm 2017 của Chính phủ quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức Bộ Y tế;
Theo đề nghị của Cục trưởng Cục Y tế dự phòng, Bộ Y tế,
QUYẾT ĐỊNH
Điều 1. Ban hành kèm theo Quyết định này “Hướng dẫn giám sát và phòng, chống bệnh bạch hầu”.
Điều 2. “Hướng dẫn giám sát và phòng, chống bệnh bạch hầu” là tài liệu hướng dẫn được áp dụng tại các cơ sở y tế dự phòng và khám, chữa bệnh trên toàn quốc.
Điều 3. Quyết định này có hiệu lực kể từ ngày ký ban hành.
Điều 4. Các ông, bà: Chánh Văn phòng Bộ; Chánh Thanh tra Bộ; Vụ trưởng, Cục trưởng, Tổng Cục trưởng các Vụ, Cục, Tổng cục thuộc Bộ Y tế; Viện trưởng Viện Vệ sinh dịch tễ, Viện Pasteur; Giám đốc các bệnh viện trực thuộc Bộ Y tế; Giám đốc Sở Y tế các tỉnh, thành phố trực thuộc Trung ương; Thủ trưởng y tế các Bộ, ngành và Thủ trưởng các đơn vị có liên quan chịu trách nhiệm thi hành Quyết định này./.
|
|
KT. BỘ TRƯỞNG |
HƯỚNG DẪN
GIÁM SÁT VÀ PHÒNG, CHỐNG BỆNH BẠCH
HẦU
(Ban hành kèm theo Quyết định số: 3593/QĐ-BYT ngày 18 tháng 8 năm
2020 của Bộ trưởng Bộ Y tế)
I. ĐẶC ĐIỂM CHUNG
Bệnh bạch hầu là bệnh truyền nhiễm cấp tính thuộc nhóm B. Bệnh gây ra do vi khuẩn bạch hầu sinh độc tố (Corynebacterium diphtheriae) gồm 4 típ sinh học: Gravis, Mitis, Intermedius và Belfanti. Bốn típ sinh học này chỉ khác nhau về đặc điểm hình thái khuẩn lạc và một số đặc điểm sinh vật hoá học nhưng không có sự khác biệt trong biểu hiện lâm sàng cũng như khả năng lây truyền. Sức đề kháng của vi khuẩn bạch hầu ở ngoài cơ thể rất cao, chịu được khô lạnh, đặc biệt khi được chất nhày bảo vệ. Trên đồ vải như chăn, màn, quần áo, gối có thể sống được 30 ngày; trên cốc, chén, thìa, bát đũa, đồ chơi có thể sống được vài ngày; trong sữa, nước uống sống 20 ngày; trong tử thi sống được 2 tuần. Vi khuẩn bạch hầu nhạy cảm với các yếu tố lý, hoá. Dưới ánh sáng mặt trời trực tiếp vi khuẩn sẽ bị giết chết sau vài giờ. Nhiệt độ 58 độ C sống được 10 phút và bị giết chết nhanh chóng ở nhiệt độ sôi. Vi khuẩn cũng dễ bị tiêu diệt bởi các hoá chất khử trùng thông thường.
Bệnh bạch hầu lưu hành trên toàn cầu, hay gặp là các ca bệnh tản phát hoặc các vụ dịch nhỏ, chủ yếu ở nhóm dưới 15 tuổi không được tiêm vắc xin. Tuy nhiên hiện nay đã ghi nhận số mắc tăng ở nhóm trẻ lớn và người lớn tại những vùng không được tiêm chủng hoặc tỷ lệ tiêm chủng thấp. Bệnh lây truyền từ người sang người qua đường hô hấp do tiếp xúc trực tiếp với người bệnh hoặc người lành mang trùng và hít phải các chất tiết đường hô hấp của người bệnh bắn ra khi ho, hắt hơi. Bệnh cũng có thể lây qua tiếp xúc với đồ vật bị ô nhiễm với các chất tiết của người bị nhiễm vi khuẩn bạch hầu. Thời kỳ ủ bệnh thường từ 2 đến 5 ngày. Biểu hiện lâm sàng chủ yếu có sốt, ho, đau họng, hạch góc hàm sưng đau (cổ bạnh), tình trạng nhiễm trùng, nhiễm độc toàn thân, có giả mạc màu trắng xám, dai, dính ở amidal hoặc thành sau họng. Bệnh nhân cũng có thể bị viêm cơ tim, nhiễm độc thần kinh dẫn đến tử vong do ngoại độc tố của vi khuẩn. Tỷ lệ tử vong khoảng 5-10%. Người bệnh và người lành mang trùng vừa là ổ chứa, vừa là nguồn truyền bệnh, trong đó người lành mang trùng đóng vai trò duy trì nguồn truyền nhiễm ở cộng đồng, điều này giải thích bệnh bạch hầu có thể đột nhiên xảy ra ở những nơi mà trước đó không thấy có ca bệnh xuất hiện. Thời kỳ lây truyền thường bắt đầu từ khi khởi phát và kéo dài khoảng 2 tuần, đôi khi lên tới 4 tuần. Trong một số trường hợp đã ghi nhận người mang vi khuẩn mãn tính trên 6 tháng. Điều trị kháng sinh đặc hiệu sẽ nhanh chóng tiêu diệt mầm bệnh và chấm dứt sự lây truyền. Bệnh đã có vắc xin và kháng sinh đặc hiệu để phòng và điều trị, tuy nhiên vắc xin giải độc tố bạch hầu chỉ tạo ra miễn dịch kháng độc tố có tác dụng bảo vệ cơ thể không bị mắc bệnh nhưng không ngăn ngừa được sự nhiễm vi khuẩn tại chỗ ở hầu họng, do vậy không làm giảm được tình trạng người lành mang trùng sau khi tiêm vắc xin.
Mọi lứa tuổi đều có thể bị mắc bệnh nếu không có miễn dịch đặc hiệu hoặc nồng độ kháng thể ở dưới mức bảo vệ. Kháng thể của mẹ truyền sang con có tác dụng bảo vệ và thường sẽ hết tác dụng trước 6 tháng tuổi; miễn dịch có được sau mắc bệnh thường bền vững. Sau tiêm vắc xin liều cơ bản miễn dịch có thể kéo dài được vài năm song thường giảm dần theo thời gian nếu không được tiêm nhắc lại.
II. NỘI DUNG
1. Các định nghĩa sử dụng trong giám sát
1.1. Ca bệnh nghi ngờ (ca bệnh lâm sàng)
Là ca bệnh có các triệu chứng: Sốt, đau họng, ho, chảy nước mũi và kèm theo giả mạc ở amydal hoặc thành sau họng hoặc mũi với đặc điểm màu trắng ngà hoặc xám, bóng, dai, dính chặt, nếu bóc ra sẽ bị chảy máu.
- Có thể khàn tiếng, khó thở thanh quản.
- Có thể hạch góc hàm sưng to (dấu hiệu cổ bạnh, cổ bò).
- Có thể có vết loét trên da.
- Có thể có biểu hiện tình trạng nhiễm độc toàn thân (mệt mỏi, da xanh tái).
1.2. Ca bệnh có thể
Là ca bệnh nghi ngờ kèm theo một trong các yếu tố sau:
- Ở trong vùng đang có dịch;
- Trong vòng 14 ngày trước khi khởi phát có đến/ở/về từ vùng đang có dịch;
- Trong vòng 14 ngày trước khi khởi phát có tiếp xúc gần với ca bệnh xác định;
- Nhuộm soi bệnh phẩm thấy hình ảnh vi khuẩn bắt màu nhuộm Gram dương, hình dùi trống mảnh;
- Nuôi cấy phân lập vi khuẩn bạch hầu âm tính nhưng xác định được gen sinh độc tố của vi khuẩn (gen Tox) bằng kỹ thuật sinh học phân tử.
1.3. Ca bệnh xác định
Bất cứ người nào (có triệu chứng hoặc không có triệu chứng) có kết quả xét nghiệm nuôi cấy phân lập được vi khuẩn bạch hầu và xác định được độc tố của vi khuẩn bằng xét nghiệm Elek dương tính.
Trong trường hợp không thực hiện được xét nghiệm Elek thì căn cứ vào một trong các kết quả xét nghiệm dưới đây:
- Nuôi cấy phân lập được vi khuẩn bạch hầu và xác định được gen sinh độc tố của vi khuẩn (gen Tox) bằng kỹ thuật sinh học phân tử;
- Xác định được gen đặc hiệu của vi khuẩn bạch hầu (Diph) và gen sinh độc tố của vi khuẩn (gen Tox) bằng kỹ thuật sinh học phân tử.
Tất cả người lành mang trùng đều được coi là ca bệnh xác định, phải được ghi nhận, báo cáo và xử lý theo quy định. Báo cáo số lượng, danh sách người lành mang trùng riêng rẽ với ca bệnh xác định có triệu chứng lâm sàng.
1.4. Người tiếp xúc gần:
Là người có tiếp xúc trực tiếp với ca bệnh xác định trong thời kỳ mắc bệnh hoặc với người lành mang trùng bao gồm:
- Người sống trong cùng hộ gia đình, cùng nhà;
- Học sinh cùng lớp, cùng trường, cùng nhóm học tập;
- Nhóm trẻ hàng xóm, anh em họ hàng cùng chơi với nhau;
- Người cùng nhóm làm việc hoặc cùng phòng làm việc;
- Những người ngủ cùng, ăn cùng nhau, dùng chung các đồ vật ăn uống sinh hoạt trong bất cứ tình huống nào;
- Người trong cùng nhóm sinh hoạt tôn giáo, trung tâm bảo trợ xã hội, doanh trại quân đội;
- Người ngồi cùng hàng và trước hoặc sau hai hàng ghế trên cùng một phương tiện giao thông (tàu, xe ô tô, máy bay, tàu thủy…);
- Người chăm sóc bệnh nhân, cán bộ y tế không sử dụng trang phục phòng chống lây nhiễm trong khi khám, điều trị, chăm sóc, điều tra, lấy mẫu bệnh phẩm;
- Tất cả các trường hợp có tiếp xúc trực tiếp với ca bệnh xác định/người lành mang trùng trong các trường hợp khác (hôn nhau, quan hệ tình dục …).
2. Định nghĩa ổ dịch.
Ổ dịch bạch hầu: một nơi (thôn, xóm, đội/tổ dân phố/ấp/khóm/đơn vị…) ghi nhận từ 01 ca bệnh xác định trở lên.
Ổ dịch kết thúc: khi không ghi nhận trường hợp mắc mới trong vòng 14 ngày kể từ ngày ca bệnh cuối cùng được cách ly y tế.
3. Quy định về lấy mẫu, loại bệnh phẩm, kỹ thuật lấy mẫu, bảo quản, vận chuyển mẫu bệnh phẩm.
3.1. Quy định về lấy mẫu, loại bệnh phẩm:
- Đối với ca bệnh nghi ngờ: Lấy mẫu xét nghiệm tất cả các trường hợp. Ưu tiên lấy dịch ngoáy họng, trong trường hợp không lấy được dịch ngoáy họng thì lấy dịch mũi; vết loét trên da (nếu có).
- Đối với ổ dịch/dịch: Lấy mẫu bệnh phẩm của tất cả các trường hợp tiếp xúc gần với trường hợp bệnh xác định trong vòng 1 tuần từ khi khởi phát hoặc người lành mang trùng; ưu tiên lấy dịch ngoáy họng, trong trường hợp không lấy được dịch ngoáy họng thì lấy dịch mũi.
Các loại bệnh phẩm khác: được thực hiện theo yêu cầu của các Viện Vệ sinh dịch tễ, Viện Pasteur.
3.2. Kỹ thuật lấy mẫu, bảo quản và vận chuyển mẫu (thực hiện theo hướng dẫn tại Phụ lục 2)
Mẫu bệnh phẩm phải được gửi cùng với phiếu điều tra ca bệnh về cơ sở thực hiện xét nghiệm.
4. Điều tra ca bệnh, tử vong
- Điều tra, lập danh sách tất cả các ca bệnh, ca tử vong liên quan đến bạch hầu theo phiếu tra trường hợp nghi bạch hầu (Biểu mẫu 1, Biểu mẫu 2, Phụ lục 1). Điều tra trong vòng 24 giờ kể từ khi nhận được thông báo.
- Trung tâm Kiểm soát bệnh tật tỉnh, thành phố tập hợp phiếu điều tra trường hợp nghi bạch hầu gửi cho các Viện Vệ sinh dịch tễ, Pasteur.
5. Thống kê báo cáo
- Thực hiện báo cáo ca bệnh bạch hầu theo qui định tại Thông tư số 54/TT-BYT ngày 28 tháng 12 năm 2015 của Bộ trưởng Bộ Y tế hướng dẫn chế độ khai báo, thông tin, báo cáo bệnh truyền nhiễm và theo các hướng dẫn của Chương trình Tiêm chủng mở rộng.
- Khi ổ dịch đã được xác định thì tất cả các ca bệnh nghi ngờ trong vùng đang có dịch nếu không được hoặc chưa kịp xét nghiệm thì đều được coi là ca bệnh có thể và phải báo cáo theo quy định.
III. CÁC BIỆN PHÁP PHÒNG BỆNH
1. Biện pháp phòng bệnh đặc hiệu
Tiêm vắc xin phòng bệnh bạch hầu là biện pháp phòng bệnh quan trọng và hiệu quả nhất, đặc biệt là thực hiện tốt việc tiêm vắc xin bạch hầu trong Chương trình Tiêm chủng mở rộng.
1.1. Đối với trẻ em dưới 1 tuổi bắt đầu được tiêm chủng
- Tiêm các mũi cơ bản:
Tiêm 3 mũi cơ bản vắc xin có chứa thành phần bạch hầu nguyên liều, thường kết hợp trong các vắc xin 5 trong 1 hoặc vắc xin 6 trong 1.
+ Mũi thứ 1 tiêm lúc 2 tháng tuổi.
+ Mũi thứ 2 lúc 3 tháng tuổi.
+ Mũi thứ 3 lúc 4 tháng tuổi.
Tốt nhất nên hoàn thành mũi thứ 3 trước 6 tháng tuổi. Đảm bảo tỷ lệ tiêm vắc xin trên 95% ở tất cả các xã/phường trong Chương trình Tiêm chủng Mở rộng.
- Tiêm nhắc lại:
+ Mũi 4: Tiêm vắc xin có thành phần bạch hầu nguyên liều, tiêm lúc 18 đến 24 tháng tuổi.
+ Mũi 5: Tiêm vắc xin có thành phần bạch hầu giảm liều lúc 4 đến 7 tuổi.
+ Mũi 6: Tiêm vắc xin có thành phần bạch hầu giảm liều lúc 9 đến 15 tuổi.
1.2. Đối với trẻ em trên 1 tuổi và người lớn chưa được tiêm chủng trước đây hoặc không nhớ tiền sử tiêm chủng
- Tiêm các mũi cơ bản:
Tiêm 3 mũi cơ bản vắc xin có chứa thành phần bạch hầu theo hàm lượng phù hợp với lứa tuổi và hướng dẫn của nhà sản xuất (vắc xin bạch hầu nguyên liều hoặc vắc xin bạch hầu giảm liều).
+ Mũi thứ 1 tiêm càng sớm càng tốt.
+ Mũi thứ 2 tiêm cách mũi thứ 1 tối thiểu 4 tuần.
+ Mũi thứ 3 tiêm cách mũi thứ 2 tối thiểu là 6 tháng.
- Tiêm nhắc lại:
Tiêm nhắc lại 2 mũi vắc xin có chứa thành phần bạch hầu theo hàm lượng phù hợp với lứa tuổi và hướng dẫn của nhà sản xuất (vắc xin bạch hầu nguyên liều hoặc vắc xin bạch hầu giảm liều). Các mũi tiêm nhắc lại cách nhau tối thiểu 1 năm.
2. Các biện pháp phòng bệnh không đặc hiệu
2.1. Đối với chính quyền, cơ quan y tế địa phương:
- Tuyên truyền cho cộng đồng, đặc biệt tại những vùng có dịch lưu hành, nơi có ổ dịch cũ, nơi tỷ lệ tiêm chủng thấp về bệnh bạch hầu và các biện pháp phòng chống.
- Có kế hoạch chủ động phòng chống bệnh bạch hầu hàng năm. Tăng cường các biện pháp giám sát tại các tuyến, đặc biệt tại các ổ dịch cũ, nơi nguy cơ cao, tỷ lệ tiêm chủng thấp.
- Duy trì tỷ lệ tiêm chủng phòng bệnh bạch hầu cao trong cộng đồng theo đúng lịch của Chương trình Tiêm chủng mở rộng.
- Chuẩn bị vắc xin, vật tư, hóa chất dự phòng khi có dịch xảy ra.
2.2. Đối với người dân:
- Đi tiêm vắc xin bạch hầu đầy đủ, đúng lịch theo quy định.
- Thường xuyên rửa tay bằng xà phòng; che miệng khi ho hoặc hắt hơi; giữ vệ sinh thân thể, mũi, họng hàng ngày; hạn chế tiếp xúc với người mắc/nghi ngờ mắc bệnh.
- Thực hiện tốt vệ sinh nhà ở, nhà trẻ, lớp học thông thoáng, sạch sẽ và có đủ ánh sáng.
- Đảm bảo vệ sinh ăn uống, ăn chín, uống sôi, bát đũa sạch sẽ
- Khi có dấu hiệu mắc bệnh/nghi ngờ mắc bệnh phải thông báo ngay cho cơ quan y tế để được cách ly, khám, xét nghiệm và điều trị kịp thời.
- Người dân trong ổ dịch cần chấp hành nghiêm túc việc uống thuốc kháng sinh dự phòng và tiêm vắc xin phòng bệnh theo chỉ định và yêu cầu của cơ quan y tế.
IV. CÁC BIỆN PHÁP CHỐNG DỊCH
Phải tiến hành các biện pháp chống dịch càng sớm càng tốt, trong vòng 24 giờ kể từ khi phát hiện ca nghi ngờ đầu tiên.
1. Đối với bệnh nhân
- Tất cả bệnh nhân nghi ngờ, bệnh nhân có thể phải được cho đeo khẩu trang và cách ly ngay tại cơ sở y tế. Tiến hành điều trị đặc hiệu ngay kể cả khi chưa có kết quả xét nghiệm. Ca bệnh nghi ngờ, ca bệnh có thể cần phải cách ly riêng biệt với ca bệnh xác định. Nếu dịch xảy ra trong trường học thì tất cả học sinh có biểu hiện sốt, đau họng hoặc có các triệu chứng khác nghi ngờ mắc bệnh đều phải nghỉ học và đưa tới cơ sở y tế để quản lý, điều trị và lấy mẫu xét nghiệm.
- Tiến hành lấy mẫu xét nghiệm để chẩn đoán xác định trước khi bệnh nhân được sử dụng kháng sinh.
- Các bệnh nhân đã được chẩn đoán xác định bằng xét nghiệm kể cả người lành mang trùng phải được đeo khẩu trang, cách ly, điều trị tại cơ sở y tế theo đúng “Hướng dẫn chẩn đoán điều trị bệnh bạch hầu” (Quyết định số 2957/QĐ- BYT ngày 10 tháng 7 năm 2020 của Bộ Y tế).
2. Đối với người tiếp xúc gần
- Lập danh sách tất cả những người tiếp xúc gần.
- Tổ chức cách ly tại nhà và theo dõi tình trạng sức khỏe người tiếp xúc gần trong vòng 14 ngày kể từ khi tiếp xúc lần cuối với ca bệnh. Hướng dẫn người tiếp xúc gần tự theo dõi sức khỏe, khi có triệu chứng nghi ngờ mắc bệnh phải thông báo ngay cho cán bộ y tế.
- Tiến hành lấy mẫu bệnh phẩm người tiếp xúc gần để xét nghiệm.
3. Sử dụng kháng sinh dự phòng trong ổ dịch
- Tổ chức dùng kháng sinh dự phòng cho tất cả người tiếp xúc gần và những người có liên quan dịch tễ trong ổ dịch càng sớm càng tốt, tùy theo người bệnh cụ thể để chỉ định cho phù hợp, cụ thể:
+ Tiêm bắp 1 liều duy nhất Benzathine penicillin: Trẻ ≤ 5 tuổi 600.000 đơn vị; trẻ > 5 tuổi 1.200.000 đơn vị.
+ Hoặc uống Azithromycin trong 7 ngày: Trẻ em 10-12mg/kg 1 lần/ngày, tối đa 500mg/ngày; người lớn: 500mg/ngày, trong 7 ngày.
+ Hoặc uống Erythromycin trong 7 ngày: Trẻ em 40mg/kg/ngày, chia 4 lần cách nhau 6 giờ; người lớn 1g/ngày, chia 4 lần cách nhau 6 giờ.
- Lưu ý khi sử dụng kháng sinh dự phòng:
+ Đối tượng, phạm vi cho uống kháng sinh dự phòng tại ổ dịch phải dựa vào đặc điểm dịch tễ từng ổ dịch để quyết định.
+ Cán bộ y tế và các đoàn thể địa phương phân công từng người thực hiện kiểm tra giám sát việc uống thuốc tại từng hộ gia đình. Phải đảm bảo uống thuốc trước mặt người kiểm tra hàng ngày.
+ Trường hợp khó kiểm soát hoặc khó thực hiện việc uống kháng sinh dự phòng (đối tượng phải đi xa; không hợp tác; không uống được) thì nên sử dụng tiêm kháng sinh dự phòng.
4. Tổ chức tiêm vắc xin chống dịch
Tổ chức tiêm vắc xin chống dịch trong ổ dịch và các khu vực lân cận càng sớm càng tốt. Tuỳ theo kết quả điều tra dịch tễ và đặc điểm từng ổ dịch để quyết định phạm vi, đối tượng, lứa tuổi cần tiêm vắc xin chống dịch. Lựa chọn loại vắc xin sử dụng cho từng nhóm đối tượng phù hợp với lứa tuổi và hướng dẫn của nhà sản xuất (vắc xin bạch hầu nguyên liều hoặc vắc xin bạch hầu giảm liều).
4.1. Tiêm vắc xin 5 trong 1 (DPT-VGB-Hib)
- Trẻ từ 2 tháng tuổi đến 12 tháng tuổi:
Tại thời điểm triển khai nếu chưa tiêm đủ 3 mũi vắc xin thì sẽ tiêm 01 mũi vắc xin DPT-VGB-Hib trong chiến dịch này nếu mũi tiêm trước đó cách từ 1 tháng trở lên. Tiêm các mũi còn lại trong tiêm chủng thường xuyên cho đủ 3 mũi cơ bản.
- Trẻ từ 13-18 tháng tuổi:
+ Nếu chưa được tiêm đủ 03 mũi vắc xin thì sẽ tiêm bù 01 mũi DPT-VGB- Hib trong chiến dịch này và tiêm các mũi còn lại trong tiêm chủng thường xuyên.
+ Nếu trẻ đã tiêm đủ 03 mũi vắc xin DPT-VGB-Hib thì sẽ tiêm 1 mũi DPT-VGB-Hib trong đợt này và không cần tiêm DPT lúc 18 tháng trong tiêm chủng thường xuyên.
Lưu ý: đối với nhóm trẻ từ 2 tháng đến 18 tháng tuổi nếu gia đình không nhớ hoặc không có bằng chứng về tiêm chủng thì COI NHƯ CHƯA TIÊM và sẽ phải tiêm đầy đủ các mũi vắc xin DPT-VGB-Hib theo lịch của Chương trình Tiêm chủng mở rộng.
4.2 Tiêm vắc xin DPT
- Trẻ từ 19 tháng tuổi đến 48 tháng tuổi:
Nếu chưa được tiêm đủ 04 mũi vắc xin DPT-VGB-Hib trước đó thì sẽ tiêm 01 mũi DPT trong chiến dịch này.
Lưu ý : đối với nhóm trẻ từ 19 tháng đến 48 tháng tuổi nếu không nhớ hoặc không có bằng chứng về tiêm chủng thì COI NHƯ CHƯA TIÊM và sẽ phải tiêm 2 mũi vắc xin DPT cách nhau 1 tháng trong chiến dịch này. Tiếp tục tiêm mũi 3 cách mũi 2 là 6 tháng trong tiêm chủng thường xuyên nếu ở thời điểm tiêm mũi 3 trẻ vẫn dưới 48 tháng tuổi.
Không được tiêm vắc xin DPT cho trẻ từ 48 tháng tuổi trở lên vì những tác dụng phụ nghiêm trọng, đặc biệt là gây co giật có thể xảy ra ở trẻ từ 48 tháng tuổi trở lên (vắc xin DPT là vắc xin có thành phần bạch hầu nguyên liều sẽ gây phản ứng mạnh ở trẻ từ 48 tháng tuổi trở lên).
4.3 Tiêm vắc xin Td
Tre từ 49 tháng tuổi trở lên và người lớn: Tiêm 2 mũi vắc xin Td cách nhau 1 tháng không kể tiền sử tiêm chủng vắc xin bạch hầu trước đây, trừ những người mới tiêm vắc xin vắc xin có thành phần bạch hầu trong vòng 1 tháng.
5. Phòng chống lây nhiễm tại các cơ sở điều trị
Thực hiện các biện pháp phòng và kiểm soát lây nhiễm bệnh theo Quyết định số 468/QĐ-BYT ngày 19 tháng 02 năm 2020 của Bộ Y tế và Quyết định số 2957/QĐ-BYT ngày 10 tháng 7 năm 2020 của Bộ Y tế “Hướng dẫn chẩn đoán điều trị bệnh bạch hầu”.
6. Khử trùng và xử lý môi trường ổ dịch
- Nhà bệnh nhân và các hộ liền kề xung quanh; nhà trẻ, lớp học, cơ quan, đơn vị … nơi có liên quan đến bệnh nhân phải được khử trùng bằng cách lau hoặc phun nền nhà, tay nắm cửa và bề mặt các đồ vật trong nhà với dung dịch khử trùng có chứa 0,1% clo hoạt tính. Phun khử trùng các khu vực khác như khu bếp, nhà vệ sinh, xung quanh nhà …bằng dung dịch khử trùng chứa 0,1% clo hoạt tính. Phun vừa đủ ướt bề mặt cần xử lý. Số lần phun sẽ căn cứ vào tình trạng ô nhiễm thực tế tại ổ dịch để quyết định.
- Quần áo, chăn, màn, ga, gối, đệm của bệnh nhân cần đem phơi dưới ánh nắng mặt trời. Bát, đũa, thìa cốc, đồ chơi của bệnh nhân phải dùng riêng, tốt nhất luộc nước sôi sau khi sử dụng hoặc đem phơi nắng dưới ánh nắng mặt trời.
- Chăn, màn, quần, áo, ga, gối, đệm của các hộ gia đình trong ổ dịch nên đem phơi dưới ánh nắng mặt trời.
- Thực hiện vệ sinh thông khí tại hộ gia đình: thường xuyên mở cửa sổ, cửa chính để đảm bảo thông khí thoáng cho nhà/phòng ở, nơi làm việc, lớp học hàng ngày.
- Hạn chế các sự kiện tập trung đông người trong khu vực ổ dịch
- Khử trùng buồng bệnh điều trị: Hàng ngày dùng dung dịch khử trùng chứa clo với nồng độ 0,05% clo hoạt tính để lau nền buồng bệnh, bề mặt đồ vật, vật dụng trong phòng bệnh. Hoặc phun dung dịch khử trùng chứa clo với nồng độ 0,1% clo hoạt tính.
- Khử trùng lần cuối khoa phòng điều trị bệnh nhân sau khi tất cả các bệnh nhân ra viện: phải tổng vệ sinh khử trùng nền nhà, tường nhà nơi bệnh nhân điều trị bằng cách phun dung dịch khử trùng chứa clo với nồng độ 0,1% clo hoạt tính sau đó mới được sử dụng trở lại cho tiếp nhận và điều trị các bệnh nhân khác.
- Xử lý chất thải ô nhiễm của bệnh nhân: Chất thải của bệnh nhân có mang mầm bệnh được khử trùng bằng dung dịch khử trùng chứa clo với nồng độ 0,5% clo hoạt tính với tỷ lệ 1:1 trong ít nhất 1 giờ, sau đó đổ vào nhà tiêu riêng.
- Khử trùng phương tiện chuyên chở bệnh nhân: Dùng dung dịch khử trùng chứa clo với nồng độ 0,1% clo hoạt tính phun khử trùng phương tiện, để trong 1 giờ sau đó rửa kỹ lại bằng nước sạch.
- Việc khử trùng các khu vực có liên quan khác bằng biện pháp phun bề mặt với dung dịch khử trùng có chứa 0,1% clo hoạt tính sẽ do cán bộ dịch tễ quyết định dựa trên cơ sở điều tra thực tế với nguyên tắc tất cả các khu vực ô nhiễm, nghi ngờ ô nhiễm và có nguy cơ lây lan dịch cho cộng đồng đều phải được xử lý.
7. Phòng chống lây nhiễm cho cán bộ y tế
- Thực hiện triệt để các biện pháp phòng hộ cá nhân phòng lây nhiễm trong quá trình tiếp xúc với người bệnh.
- Rửa tay ngay bằng xà phòng và dung dịch sát khuẩn trước và sau mỗi lần tiếp xúc/thăm khám người bệnh hoặc khi vào/ra khỏi phòng bệnh.
- Hạn chế tiếp xúc gần và giảm thiểu tối đa thời gian tiếp xúc với người bệnh.
- Cán bộ y tế trực tiếp chăm sóc, điều trị bệnh nhân; cán bộ trực tiếp tham gia chống dịch tại ổ dịch cần được uống kháng sinh dự phòng và tiêm vắc xin phòng bệnh theo quy định.
- Lập danh sách, theo dõi sức khỏe hàng ngày cán bộ y tế tiếp xúc gần với người bệnh. Khi có các triệu chứng nghi ngờ mắc bệnh phải thực hiện cách ly, quản lý, điều trị và lấy mẫu bệnh phẩm xét nghiệm theo đúng quy định.
Phụ lục 1: Phiếu điều tra và danh sách các trường hợp nghi bạch hầu và tiếp xúc gần
Biểu mẫu 1

Biểu mẫu 2:
|
SỞ Y TẾ |
CỘNG HÒA XÃ HỘI CHỦ
NGHĨA VIỆT NAM |
DANH SÁCH CÁC TRƯỜNG HỢP NGHI BẠCH HẦU VÀ TIẾP XÚC GẦN
(Tính đến ngày …/…./20….)
|
STT |
Họ và tên |
Ngày sinh |
Địa chỉ (tỉnh, huyện, xã) |
Nơi điều trị |
Ngày khởi phát |
Ngày vào viện |
Ngày lấy mẫu |
Kết quả xét nghiệm (Dương tính; Âm tính) |
Phân loại ca giám sát |
Tiền sử tiêm chủng vx bạch hầu |
Tình trạng hiện tại |
Ghi chú |
|||||
|
Ca bệnh xác định |
Ca có thể |
Người tiếp xúc gần |
|||||||||||||||
|
Tổng số |
Có triệu chứng lâm sàng |
Người lành mang trùng |
Số mũi VX đã tiêm |
Ngày tiêm liều cuối |
|||||||||||||
|
1 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
3 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
4 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Người lập bảng |
….., ngày ….. tháng …… năm ……. |
Phụ lục 2. Hướng dẫn lấy mẫu bệnh phẩm xét nghiệm
1. Lấy mẫu
1.1. Dụng cụ lấy mẫu
- Găng tay.
- Dụng cụ đè lưỡi.
- Khẩu trang.
- Áo choàng y tế.
- Que lấy mẫu (không dùng que lấy mẫu có cán cầm bằng calcium hoặc gỗ).
- Ống đựng bệnh phẩm có chứa môi trường vận chuyển dành cho vi khuẩn (môi trường Amies hoặc Suart).
- Ống/lọ nhựa vô trùng (để lấy mẫu tại vết loét trên da).
- Túi chống thấm.
- Cồn sát trùng, bút ghi.
- Túi giữ lạnh (gel đá)/ đá khô.
- Phích lạnh bảo quản mẫu.
1.2. Loại bệnh phẩm
- Mẫu dịch ngoáy họng, giả mạc, ngoáy dịch mũi.
- Mẫu bệnh phẩm nên được lấy trước khi bắt đầu điều trị (nếu đã điều trị cần ghi chú vào phiếu yêu cầu xét nghiệm).
3. Tiến hành lấy mẫu
Trước khi tiến hành lấy mẫu cần điền đầy đủ thông tin về họ tên, tuổi và ngày lấy mẫu trên nhãn ống đựng mẫu.
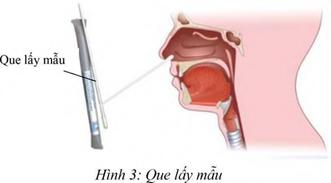
3.1. Mẫu ngoáy dịch họng
- Yêu cầu lấy 2 que cho mỗi người bệnh.
- Yêu cầu người bệnh há miệng to.
- Dùng dụng cụ đè nhẹ nhàng lưỡi người bệnh.
- Đưa que lấy mẫu vào vùng hầu họng, miết và xoay tròn nhẹ 3 đến 4 lần tại vùng có đốm trắng, giả mạc (bên cạnh hoặc ngay dưới giả mạc) hoặc vùng bị viêm quanh khu vực 2 bên a-mi-đan và thành sau họng để lấy chất dịch nhầy.
- Sau khi lấy bệnh phẩm đặt que lấy mẫu vào ống chứa 2-3ml môi trường vận chuyển dành cho vi khuẩn để bảo quản (môi trường Amies hoặc Stuart) và đảm bảo đầu que lấy mẫu phải nằm ngập hoàn toàn trong môi trường vận chuyển.
- Bẻ /cắt cán que ngoáy dịch họng cho phù hợp với độ dài của ống chứa môi trường vận chuyển.
- Đóng nắp, xiết chặt nắp ống bệnh phẩm và bọc ngoài bằng giấy parafin (nếu có).

3.2. Mẫu ngoáy dịch mũi
- Yêu cầu lấy 2 que cho mỗi người bệnh
- Yêu cầu người bệnh ngồi yên, trẻ nhỏ thì phải có người lớn giữ.
- Người lấy bệnh phẩm nghiêng nhẹ đầu người bệnh ra sau, tay đỡ phía sau cổ bệnh nhân.
- Tay kia đưa nhẹ nhàng que lấy mẫu vào mũi sâu khoảng 2 cm, xoay que lấy mẫu vào thành mũi trong khoảng 3 giây. Sau khi lấy xong 1 bên mũi thì dùng đúng que lấy mẫu này đế lấy mẫu với mũi còn lại.
- Sau khi lấy bệnh phẩm đặt que lấy mẫu vào ống có chứa 2-3ml môi trường vận chuyển dành vi khuẩn để bảo quản (môi trường Amies hoặc Stuart) và đảm bảo đầu que lấy mẫu phải nằm ngập hoàn toàn trong môi trường vận chuyển.
- Bẻ/cắt cán que lấy mẫu để có độ dài phù hợp với độ dài của ống chứa môi trường vận chuyển.
- Đóng nắp, xiết chặt nắp ống bệnh phẩm và bọc ngoài bằng giấy parafin (nếu có).
3.3. Mẫu tại vết loét trên da
- Yêu cầu lấy 2 que cho mỗi người bệnh
- Dùng bông có tẩm cồn 70° sát trùng xung quanh vết loét trên da
- Lau sạch vùng vết loét trên da bằng nước muối sinh lý vô trùng.
- Dùng que lấy mẫu quệt sâu vào vết loét trên da.
- Sau khi lấy mẫu bệnh phẩm đặt que lấy mẫu vào ống/lọ nhựa vô trùng (lưu ý là ống đựng mẫu không có chứa môi trường).
- Bẻ/cắt cán que lấy mẫu để có độ dài phù hợp với độ dài của ống/lọ đựng bệnh phẩm.
- Đóng nắp, xiết chặt nắp ống/lọ bệnh phẩm và bọc ngoài bằng giấy parafin (nếu có).
4. Bảo quản, đóng gói và vận chuyển bệnh phẩm tới phòng xét nghiệm
4.1. Bảo quản
Bệnh phẩm sau khi thu thập được chuyển đến phòng xét nghiệm trong thời gian ngắn nhất:
- Bệnh phẩm được bảo quản tại 2-8°C và chuyển tới phòng xét nghiệm trong thời gian sớm nhất, đảm bảo không quá 48 giờ sau khi thu thập. Nếu do điều kiện không thể chuyển mẫu trong vòng 48 giờ sau khi thu thập, mẫu phải được bảo quản âm 70°C.
- Không bảo quản bệnh phẩm tại ngăn đá của tủ lạnh hoặc -20°C.
4.2. Đóng gói bệnh phẩm
- Bệnh phẩm khi vận chuyển phải được đóng gói kỹ trong 3 lớp bảo vệ, theo quy định của Bộ Y tế.
- Xiết chặt nắp ống bệnh phẩm, bọc ngoài bằng giấy parafin (nếu có), bọc từng tuýp bệnh phẩm bằng giấy thấm.
- Đưa ống đựng bệnh phẩm vào túi vận chuyển (hoặc lọ có nắp kín).
- Bọc ra ngoài các túi bệnh phẩm bằng giấy thấm hoặc bông thấm nước, đặt gói bệnh phẩm vào túi nylon thứ 2, buộc chặt.
- Các phiếu thu thập bệnh phẩm được đóng gói chung vào túi nylon cuối cùng, buộc chặt đặt vào phích lạnh.

4.3. Vận chuyển bệnh phẩm đến phòng xét nghiệm
- Thông báo cho phòng xét nghiệm ngày gửi và thời gian dự định bệnh phẩm sẽ tới phòng xét nghiệm.
- Bệnh phẩm được vận chuyển tới phòng xét nghiệm bằng đường bộ hoặc đường không càng sớm càng tốt.
- Tuyệt đối tránh để ống đựng bệnh phẩm bị đổ, vỡ trong quá trình vận chuyển.
- Khi vận chuyển tới phòng xét nghiệm các mẫu đã bảo quản từ 2-8°C thì trong quá trình vận chuyển vẫn phải bảo đảm nhiệt độ từ 2-8°C, tránh quá trình đông tan băng nhiều lần, làm giảm chất lượng của bệnh phẩm. Đối với những mẫu được bảo quản -70°C, khi vận chuyển phải được giữ đông băng trong quá trình vận chuyển đến phòng xét nghiệm.



