Nội dung toàn văn Quyết định 2919/QĐ-BYT 2014 Tài liệu hướng dẫn khám chữa bệnh tại trạm y tế xã phường
|
BỘ Y TẾ |
CỘNG HÒA XÃ HỘI CHỦ
NGHĨA VIỆT NAM |
|
Số: 2919/QĐ-BYT |
Hà Nội, ngày 06 tháng 08 năm 2014 |
QUYẾT ĐỊNH
VỀ VIỆC BAN HÀNH "TÀI LIỆU CHUYÊN MÔN HƯỚNG DẪN KHÁM, CHỮA BỆNH TẠI TRẠM Y TẾ XÃ, PHƯỜNG
BỘ TRƯỞNG BỘ Y TẾ
Căn cứ Luật Khám bệnh, chữa bệnh năm 2009;
Căn cứ Nghị định số 63/2012/NĐ-CP ngày 31 tháng 8 năm 2012 của Chính phủ quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế;
Theo đề nghị của Cục trưởng Cục Quản lý khám, chữa bệnh,
QUYẾT ĐỊNH:
Điều 1. Ban hành kèm theo Quyết định này "Tài liệu chuyên môn hướng dẫn khám, chữa bệnh tại trạm y tế xã, phường".
Điều 2. "Tài liệu chuyên môn hướng dẫn khám, chữa bệnh tại trạm y tế xã, phường" được áp dụng tại các trạm y tế xã, phường, thị trấn trong cả nước.
Điều 3. Quyết định này có hiệu lực kể từ ngày ký, ban hành.
Điều 4. Các ông, bà: Chánh Văn phòng Bộ, Chánh thanh tra Bộ, Tổng cục trưởng, Cục trưởng và Vụ trưởng các Tổng cục, Cục, Vụ thuộc Bộ Y tế, Giám đốc Sở Y tế các tỉnh, thành phố trực thuộc trung ương, chịu trách nhiệm thi hành Quyết định này.
|
Nơi nhận: |
KT. BỘ TRƯỞNG |
TÀI LIỆU CHUYÊN MÔN
HƯỚNG DẪN KHÁM, CHỮA BỆNH TẠI TRẠM Y TẾ XÃ, PHƯỜNG
LỜI GIỚI THIỆU
Mạng lưới y tế cơ sở là nền tảng của hệ thống y tế, là tuyến y tế gần dân nhất, cung cấp các dịch vụ chăm sóc sức khỏe ban đầu. Đảm bảo chất lượng khám, chữa bệnh ở tuyến y tế cơ sở là việc quan trọng góp phần bảo vệ, nâng cao sức khỏe cho người dân và khuyến khích người dân sử dụng dịch vụ y tế tuyến cơ sở, giảm áp lực khám, chữa bệnh cho các tuyến trên.
Nhằm mục đích chuẩn hóa các hướng dẫn chuyên môn trong khám, chữa bệnh, Bộ Y tế đã ban hành rất nhiều hướng dẫn chẩn đoán và điều trị các lĩnh vực chuyên khoa, chuyên ngành. Trong đó, hầu hết là những tài liệu hướng dẫn sử dụng chung cho tất cả các tuyến. Để nâng cao chất lượng khám, chữa bệnh ở tuyến xã - nơi có cán bộ y tế không được đào tạo lại, cập nhật chuyên môn, nhu cầu đặt ra là cần có những tài liệu chuyên môn hướng dẫn chẩn đoán, điều trị và xử trí một số bệnh, triệu chứng thường gặp trên nguyên tắc: ngắn gọn, mang tính hướng dẫn thực hành lâm sàng và phù hợp với nguồn lực của tuyến xã.
Xuất phát từ nhu cầu trên của ngành y tế, Liên minh Châu Âu và Chính phủ Luxembourg thông qua Dự án Hỗ trợ nâng cao năng lực ngành y tế đã hỗ trợ Bộ Y tế xây dựng “Tài liệu chuyên môn hướng dẫn khám, chữa bệnh tại trạm y tế xã, phường”. Tài liệu được biên tập và tổng hợp từ các hướng dẫn chẩn đoán và điều trị, các quy trình chuyên môn khám, chữa bệnh đã được xây dựng bởi các chuyên gia, các Chương trình, Dự án y tế hoặc được ban hành bởi Bộ Y tế. “Tài liệu chuyên môn hướng dẫn khám, chữa bệnh tại trạm y tế xã, phường” đã chính thức được ban hành tại Quyết định số 2919/ QĐ-BYT ngày 6/8/2014. Tài liệu bao gồm 59 bài hướng dẫn chuyên môn về thực hành về xử trí cấp cứu ban đầu, chẩn đoán và điều trị các tình trạng, hội chứng, bệnh thường gặp, quản lý sức khỏe sinh sản và quản lý một số bệnh mạn tính. Chính vì vậy, “Tài liệu chuyên môn hướng dẫn khám, chữa bệnh tại trạm y tế xã, phường” sẽ rất hữu ích cho cán bộ y tế ở trạm y tế xã, phường trong thực hành khám, chữa bệnh hàng ngày.
Chúng tôi trân trọng cảm ơn sự chỉ đạo sát sao của PGS.TS Nguyễn Thị Kim Tiến, Bộ trưởng Bộ Y tế, các thành viên Ban biên tập đã dành nhiều thời gian và công sức để biên tập “Tài liệu chuyên môn hướng dẫn khám, chữa bệnh tại trạm y tế xã, phường”. Trân trọng cảm ơn Liên minh Châu Âu và Chính phủ Luxembourg đã hỗ trợ xây dựng và in tài liệu này để các trạm y tế xã, phường sử dụng theo Quyết định do Bộ Y tế ban hành số 2919/QĐ-BYT ngày 6/8/2014.
Tài liệu này được xuất bản lần đầu, chắc chắn sẽ còn nhiều thiếu sót. Chúng tôi rất mong nhận được sự đóng góp từ Quý độc giả đồng nghiệp để tài liệu ngày một hoàn thiện hơn. Mọi ý kiến đóng góp xin gửi về Bộ Y tế (Cục Quản lý khám chữa bệnh).
DANH SÁCH
BAN BIÊN TẬP TÀI LIỆU CHUYÊN MÔN HƯỚNG DẪN KHÁM, CHỮA BỆNH TẠI TRẠM Y TẾ XÃ, PHƯỜNG
Chủ biên
PGS.TS. Nguyễn Viết Tiến, Thứ trưởng Bộ Y tế
Đồng chủ biên
PGS.TS. Lương Ngọc Khuê, Cục trưởng Cục Quản lý Khám, chữa bệnh. ThS. Nguyễn Trọng Khoa, Phó Cục trưởng Cục Quản lý Khám, chữa bệnh.
Tham gia biên tập
BS. Đào Thanh Huyền, Chuyên gia dự án HSCSP.
TS. Nguyễn Công Nghĩa, Trưởng phòng nghiên cứu đào tạo và Chỉ đạo tuyến, BV Phụ sản Hà Nội.
ThS. Vũ Đình Huy, Trưởng khoa Nội, Bệnh viện Bưu điện Hà Nội. ThS. Nghiêm Xuân Hạnh, chuyên viên Vụ Sức khỏe Bà mẹ và Trẻ em.
Thư ký biên tập
ThS. Nguyễn Đức Tiến, Trưởng phòng Nghiệp vụ y dược Bệnh viện, Cục Quản lý khám, chữa bệnh.
ThS. Trương Lê Vân Ngọc, chuyên viên Cục Quản lý Khám, chữa bệnh. ThS. Nguyễn Thị Hiền, điều phối viên kỹ thuật dự án HSCSP.
ThS. Nguyễn Bích Thủy, Cục Quản lý Khám, chữa bệnh.
DANH SÁCH
HỘI ĐỒNG CHUYÊN MÔN NGHIỆM THU, HOÀN THIỆN TÀI LIỆU CHUYÊN MÔN HƯỚNG DẪN KHÁM, CHỮA BỆNH TẠI TRẠM Y TẾ XÃ, PHƯỜNG
I. Hội đồng chuyên môn nghiệm thu, hoàn thiện Hướng dẫn chuyên môn về cấp cứu ban đầu, chẩn đoán và xử trí một số bệnh thường gặp và chẩn đoán và xử trí một số triệu chứng thường gặp.
1. GS.TS. Trần Quỵ, Nguyên Giám đốc Bệnh viện Bạch Mai, Chủ tịch Hội đồng.
2. PGS.TS. Lương Ngọc Khuê, Cục trưởng Cục Quản lý Khám, chữa bệnh, Phó Chủ tịch Hội đồng.
3. GS. Vũ Văn Đính, Chủ tịch Hội Hồi sức cấp cứu và chống độc Việt Nam, Phó Chủ tịch Hội đồng.
4. ThS. Nguyễn Trọng Khoa, Phó Cục trưởng Quản lý Khám, chữa bệnh, ủy viên.
5. GS.TS. Tạ Văn Bình, Viện trưởng Viện Nghiên cứu đái tháo đường và Rối loạn chuyển hóa, Đại học Y Hà Nội, ủy viên.
6. PGS.TS. Ngô Quý Châu, Phó Giám đốc Bệnh viện Bạch Mai, ủy viên.
7. PGS.TS. Nguyễn Văn Đoàn, Trưởng Bộ môn Dị ứng-Miễn dịch Lâm sàng, Trưởng khoa Dị ứng-Miễn dịch lâm sàng, Bệnh viện Bạch Mai, ủy viên.
8. TS. Nguyễn Văn Chi, Phó Trưởng khoa Cấp cứu, Bệnh viện Bạch Mai, ủy viên.
9. PGS.TS. Nguyễn Thị Bạch Yến, Phó Giám đốc Viện Tim mạch, BV Bạch Mai, ủy viên.
10. TS. Phạm Thanh Thủy, Phó trưởng khoa Truyền nhiễm, BV Bạch Mai, ủy viên.
11. TS. Nguyễn Tiến Lâm, Quyền trưởng khoa Vi rút-Ký sinh trùng, Bệnh viện Bệnh nhiệt đới trung ương, ủy viên.
12. TS. Phạm Thái Sơn, Viện Tim mạch, Bệnh viện Bạch Mai, ủy viên.
13. ThS. Nguyễn Quốc Việt, Bệnh viện Nội tiết Trung ương, ủy viên.
Tổ thư ký
1. ThS. Vũ Đình Huy, Trưởng khoa Nội, Bệnh viện Bưu điện Hà Nội.
2. ThS. Nguyễn Đức Tiến, Trưởng phòng Nghiệp vụ y dược bệnh viện, Cục Quản lý Khám, chữa bệnh
3. ThS. Trương Lê Vân Ngọc, chuyên viên Cục Quản lý Khám, chữa bệnh.
III. Hội đồng chuyên môn nghiệm thu hướng dẫn chuyên môn về chăm sóc sức khỏe sinh sản
1. GS.TS. Trần Thị Phương Mai, nguyên Phó Vụ trưởng Vụ Sức khỏe bà mẹ và trẻ em, Chủ tịch Hội đồng.
2. PGS.TS. Lương Ngọc Khuê, Cục trưởng Cục Quản lý Khám, chữa bệnh, Phó Chủ tịch Hội đồng.
3. PGS.TS. Lưu Thị Hồng, Vụ trưởng Vụ Sức khỏe Bà mẹ và Trẻ em, ủy viên.
4. ThS. Nguyễn Trọng Khoa, Phó Cục trưởng Quản lý khám, chữa bệnh, ủy viên.
5. TS.BSCKII. Vũ Bá Quyết, Giám đốc Bệnh viện Phụ sản trung ương, ủy viên.
6. TS. Nguyễn Duy Ánh, Phó Giám đốc Bệnh viện Phụ Sản Hà Nội, ủy viên.
7. ThS. Đặng Thị Hồng Thiện, Phó trưởng phòng KHTH, BV Phụ sản trung ương, ủy viên.
Tổ thư ký:
1. ThS. Vũ Đình Huy, Bệnh viện Bưu điện Hà Nội
2. ThS. Nghiêm Xuân Hạnh, chuyên viên Vụ Sức khỏe Bà mẹ và Trẻ em
3. ThS. Nguyễn Đức Tiến, Trưởng phòng Nghiệp vụ y dược bệnh viện, Cục Quản lý Khám, chữa bệnh
4. ThS. Trương Lê Vân Ngọc, chuyên viên Cục Quản lý Khám, chữa bệnh.
III. Hội đồng chuyên môn nghiệm thu Hướng dẫn chuyên môn về chăm sóc sức khỏe trẻ em
1. GS.TS. Trần Quỵ, Nguyên Giám đốc BV Bạch Mai, Chủ tịch Hội đồng.
2. PGS.TS. Lương Ngọc Khuê, Cục trưởng Cục Quản lý Khám, chữa bệnh, Phó Chủ tịch Hội đồng.
3. PGS.TS. Lưu Thị Hồng, Vụ trưởng Vụ Sức khỏe Bà mẹ và Trẻ em, ủy viên.
4. ThS. Nguyễn Trọng Khoa, Phó Cục trưởng Quản lý Khám, chữa bệnh, ủy viên.
5. TS. Trần Minh Điển, Phó Giám đốc Bệnh viện Nhi trung ương, ủy viên
6. PGS.TS. Phạm Văn Thắng, Trưởng khoa Hồi sức cấp cứu, Bệnh viện Nhi trung ương, ủy viên
7. BSCKII. Lê Tố Như, Phó Trưởng khoa Sơ sinh, Bệnh viện Nhi TW, ủy viên
8. BS. Nguyễn Ngọc Lợi, Giám đốc Trung tâm Sơ sinh, Bệnh viện Phụ sản TW.
9. TS. Đào Minh Tuấn, Trưởng khoa Hô hấp, Bệnh viện Nhi trung ương, ủy viên
10. BS. Lê Xuân Ngọc, Phó Trưởng khoa Hồi sức tích cực, BV Nhi TW, ủy viên
Tổ thư ký:
1. ThS. Nguyễn Đức Tiến, Trưởng phòng Nghiệp vụ y dược bệnh viện, Cục Quản lý Khám, chữa bệnh
2. ThS. Nghiêm Xuân Hạnh, chuyên viên Vụ Sức khỏe Bà mẹ và Trẻ em
3. TS. Nguyễn Công Nghĩa, Trưởng phòng nghiên cứu đào tạo và Chỉ đạo tuyến, Bệnh viện Phụ sản Hà Nội.
4. ThS. Trương Lê Vân Ngọc, chuyên viên Cục Quản lý Khám, chữa bệnh.
MỤC LỤC
Vấn đề chung: Vô khuẩn trong dịch vụ khám, chữa bệnh tại trạm y tế xã
PHẦN 1: CẤP CỨU BAN ĐẦU
1. Cấp cứu ngừng tuần hoàn
2. Cấp cứu đuối nước
3. Cấp cứu điện giật
4. Sơ cứu bỏng
5. Sơ cứu gẫy xương
PHẦN 2: CHẨN ĐOÁN VÀ ĐIỀU TRỊ MỘT SỐ BỆNH MẠN TÍNH THƯỜNG GẶP
1. Chẩn đoán và điều trị cơn hen phế quản cấp ở người lớn
2. Chẩn đoán và điều trị tăng huyết áp
3. Quản lý bệnh tháo đường
PHẦN 3: CHẨN ĐOÁN VÀ XỬ TRÍ MỘT SỐ TRIỆU CHỨNG THƯỜNG GẶP
1. Sốt
2. Đau bụng
3. Đau đầu
4. Tiêu chảy (ở người lớn)
5. Đau lưng
6. Đau khớp
7. Chóng mặt
8. Ho
PHẦN 4: CHĂM SÓC SỨC KHỎE SINH SẢN
Chăm sóc trước sinh
1. Truyền thông và tư vấn cho phụ nữ trước và trong khi mang thai
2. Quy trình khám thai 9 bước
3. Phát hiện thai nghén có nguy cơ cao
4. Quản lý thai nghén tại xã
Chăm sóc khi sinh
5. Chẩn đoán và tiên lượng một cuộc chuyển dạ tại tuyến xã
6. Theo dõi một cuộc chuyển dạ đẻ thường. Sử dụng biểu đồ chuyển dạ. Đỡ đẻ thường ngôi chỏm tại xã
7. Kỹ thuật bấm ối
8. Xử trí tích cực giai đoạn 3 của cuộc chuyển dạ
Chăm sóc sau đẻ
9. Làm rốn sơ sinh
10. Thăm khám và chăm sóc sơ sinh ngay sau đẻ
11. Kiểm tra bánh rau
12. Cắt và khâu tầng sinh môn
13. Tư vấn và hướng dẫn nuôi con bằng sữa mẹ
14. Chăm sóc bà mẹ và sơ sinh ngày đầu và tuần đầu sau đẻ
15. Theo dõi và chăm sóc bà mẹ và sơ sinh trong 6 tuần đầu sau đẻ - Chăm sóc da và tắm bé
CHẨN ĐOÁN VÀ XỬ TRÍ CÁC BẤT THƯỜNG TRONG THAI NGHÉN, CHUYỂN DẠ VÀ SINH ĐẺ
16. Hồi sức sơ sinh ngay sau đẻ với mặt nạ và bóp bóng
17. Kỹ thuật kiểm soát tử cung
18. Kỹ thuật bóc rau nhân tạo
19. Xử trí chảy máu trong thai kỳ và trong chuyển dạ
20. Chẩn đoán và xử trí chảy máu sau đẻ
21. Chẩn đoán và xử trí tăng huyết áp, tiền sản giật và sản giật
22. Các bất thường hay gặp trong sản khoa: Chẩn đoán và xử trí choáng sản khoa,
Chẩn đoán và xử trí ngôi bất thường, ngôi mông, Chẩn đoán và xử trí sa dây rau,
Chẩn đoán và xử trí dọa đẻ non và đẻ non
23. Chẩn đoán và xử trí suy thai cấp
24. Chẩn đoán và xử trí nhiễm khuẩn hậu sản - Sốt sau đẻ
25. Phát hiện các dấu hiệu nguy hiểm, xử trí và chuyển tuyến các cấp cứu sản khoa.
26. Đỡ đẻ tại nhà và xử trí đẻ rơi.
CHĂM SÓC SƠ SINH
27. Chuyển tuyến an toàn cho trẻ sơ sinh
28. Chăm sóc trẻ sơ sinh đẻ non/nhẹ cân tại xã - Chăm sóc trẻ bằng phương pháp Căng Gu Ru.
29. Xử trí ban đầu các triệu chứng bất thường ở trẻ sơ sinh: hạ thân nhiệt, rối loạn nước điện giải, vàng da, suy hô hấp, viêm phổi, nhiễm khuẩn huyết, co giật, sặc sữa.
30. Xử trí với các trẻ sinh từ mẹ viêm gan vi rút B, lao, lậu, giang mai, HIV
31. Phụ lục: Thuốc và trang thiết bị thiết yếu cho chăm sóc sơ sinh tại xã.
Khám phụ khoa và viêm nhiễm phụ khoa thông thường
32. Khám phụ khoa thông thường
33. Điều trị nhiễm trùng đường sinh sản thông thường.
Kế hoạch hóa gia đình và các dịch vụ tư vấn chuyên biệt
34. Tư vấn kế hoạch hóa gia đình
35. Tư vấn và cung cấp biện pháp tránh thai: dụng cụ tử cung
36. Tư vấn và cung cấp biện pháp tránh thai: bao cao su
37. Tư vấn và cung cấp biện pháp tránh thai nội tiết: viên tránh thai kết hợp, viên tránh thai chỉ có progestin, viên tránh thai khẩn cấp, thuốc tiêm tránh thai.
38. Tư vấn sức khỏe sinh sản vị thành niên và thanh niên
39. Tư vấn vị thành niên, thanh niên về tình dục an toàn, lành mạnh và bạo hành.
40. Bạo hành với phụ nữ: sàng lọc, tư vấn và xử trí
Phá thai
41. Tư vấn phá thai
42. Phá thai với bơm Karman 1 van cho thai dưới 7 tuần
TÀI LIỆU THAM KHẢO
VẤN ĐỀ CHUNG
VÔ KHUẨN TRONG DỊCH VỤ KHÁM CHỮA BỆNH TẠI TRẠM Y TẾ XÃ
A. NGUYÊN TẮC VÔ KHUẨN TRONG DỊCH VỤ KHÁM CHỮA BỆNH TẠI TRẠM Y TẾ XÃ
|
TÓM TẮT Nguyên tắc vô khuẩn cơ bản trong dịch vụ khám chữa bệnh tại trạm y tế xã phải được tuân thủ ở tất cả mọi tuyến. Các nguyên tắc này để đảm bảo phòng chống nguy cơ nhiễm khuẩn và lây truyền của khách hàng, người cung cấp dịch vụ và môi trường. Các nguyên tắc được áp dụng cụ thể cho khách hàng (vệ sinh), cho người cung cấp dịch vụ (rửa tay, mang găng vô khuẩn), cho các dụng cụ, phương tiện khám chữa bệnh (quy trình vô khuẩn). Các bảng kiểm được trình bày cho các quy trình. |
1. TÁC NHÂN GÂY NHIỄM KHUẨN:
- Tác nhân có thể là các loại vi khuẩn, virus, kí sinh trùng, nấm.
- Điều kiện thuận tiện cho nhiễm khuẩn.
+ Cơ sở vật chất: phòng khám, thủ thuật không đảm bảo tiêu chuẩn.
+ Thiếu dụng cụ, thiếu trang thiết bị thực hiện khống chế nhiễm khuẩn.
+ Quy trình kiểm soát nhiễm khuẩn không được thực hiện đúng.
+ Người cung cấp dịch vụ: thiếu kiến thức, ý thức về kiểm soát nhiễm khuẩn.
- Đường lây truyền:
+ Từ môi trường.
+ Từ khách hàng (người sử dụng các dịch vụ khám chữa bệnh).
+ Từ người cung cấp dịch vụ (cán bộ y tế).
+ Từ dụng cụ, phương tiện không đảm bảo vô khuẩn.
2. MÔI TRƯỜNG SẠCH TRONG CÁC PHòNG THựC HIỆN Kỹ THUẬT
- Vị trí: các phòng kỹ thuật phải được đặt ở nơi cao ráo, sạch sẽ, xa nơi dễ lây nhiễm như nhà bếp, nhà vệ sinh, đường đi, khu vực tiếp xúc bệnh nhân lây nhiễm.
- Phòng kỹ thuật: nền, tường không thấm nước để có thể rửa bằng nước và xà phòng. Có hệ thống kín dẫn nước thải. Hệ thống thông khí có thể dùng quạt hoặc điều hòa nhiệt độ. Các cửa sổ phải có kính mờ cao hơn sàn nhà 1,5 m nếu không có kính phải có lưới che hoặc vải xô tránh ruồi, muỗi bay vào.
- Khi không làm kỹ thuật phòng phải đóng kín tuyệt đối, không làm việc khác trong phòng kỹ thuật.
- Sau mỗi thủ thuật phải thay tấm lót bàn thủ thuật, lau chùi sạch sẽ tấm trải bàn rồi mới tiếp tục sử dụng. Mọi đồ vật trong phòng phải luôn sạch sẽ, được vệ sinh thường xuyên.
3. KHÁCH HÀNG
3.1. Trước khi làm thủ thuật, phẫu thuật
- Trước khi làm thủ thuật, phẫu thuật khách hàng cần phải được tắm rửa, thay quần áo sạch.
- Đi tiểu hoặc thông tiểu làm rỗng bàng quang khi cần.
- Vùng sắp phẫu thuật hoặc làm thủ thuật phải được rửa sạch, bôi thuốc sát khuẩn da niêm mạc như dung dịch Betadine (Povidone-iodine 10%), là một loại dung dịch iod hữu cơ.
3.2. Sau khi làm thủ thuật, phẫu thuật
- Sau khi làm thủ thuật, phẫu thuật, khách hàng phải mặc quần áo sạch, giữ vùng thủ thuật khô, sạch.
- Không cần thiết thay băng hàng ngày nếu vùng thủ thuật khô sạch. Tới ngày cắt chỉ: vừa cắt chỉ, vừa thay băng.
4. NGƯỜI CUNG CẤP DỊCH VỤ
- Giầy, dép của cán bộ y tế phải để ngoài phòng kỹ thuật (đi guốc dép riêng của phòng kỹ thuật). Mũ phải kín không để lộ tóc ra ngoài, khẩu trang phải che kín mũi. Cán bộ y tế đang bị các bệnh nhiễm khuẩn không được phục vụ trong phòng kỹ thuật.
- Người làm thủ thuật, người phụ phải có bàn tay sạch, mặc áo choàng, đội mũ, đeo khẩu trang vô khuẩn. Thay áo mổ, găng, khẩu trang sau mỗi ca thủ thuật.
4.1. Rửa tay
Rửa tay là thao tác khống chế nhiễm khuẩn đơn giản nhất và quan trọng nhất. Nó loại bỏ nhiều vi sinh vật bám trên da, giúp ngăn ngừa lây nhiễm từ người này sang người khác.
4.2. Thời điểm rửa tay
- Trước khi bắt đầu một ngày làm việc, khám cho người bệnh hay lấy máu, chuyển dụng cụ sạch đã tiệt khuẩn hoặc khử khuẩn để bảo quản, đi găng vô khuẩn, trước khi về nhà.
- Sau bất kỳ tình huống nào mà tay có thể bị nhiễm khuẩn, khi dùng dụng cụ đã để chạm vào dịch tiết hay chất bài tiết của cơ thể, khi tháo găng, khi đi vệ sinh.
4.3. Các phương tiện cần thiết để rửa tay
- Nước sạch và thùng nước có vòi.
- Xà phòng chín hoặc xà phòng diệt khuẩn.
- Bàn chải mềm, sạch đã được luộc hoặc ngâm trong dung dịch sát khuẩn.
- Khăn khô sạch.
4.4. Kỹ thuật rửa tay
Quy trình rửa tay thường quy
- Bước 1: tháo bỏ đồng hồ và đồ trang sức ở tay. Làm ướt và xoa xà phòng hoặc dung dịch rửa tay vào bàn tay, cẳng tay.
- Bước 2: sát 2 lòng bàn tay với nhau (10 lần).
- Bước 3: dùng lòng bàn tay này sát lên mu bàn tay kia (10 lần). Chú ý đến mặt ngoài của ngón tay cái và mô ngón cái.
- Bước 4: dùng ngón và bàn của bàn tay này xoáy và cuốn quanh lần lượt từng ngón của bàn tay kia (10 lần).
- Bước 5: dùng các đầu ngón tay của bàn tay này xoáy miết vào lòng bàn tay đã khum lại của bàn tay kia (10 lần).
- Bước 6: rửa sạch tay dưới vòi nước chảy.
- Bước 7: lau tay khô bằng khăn sạch.
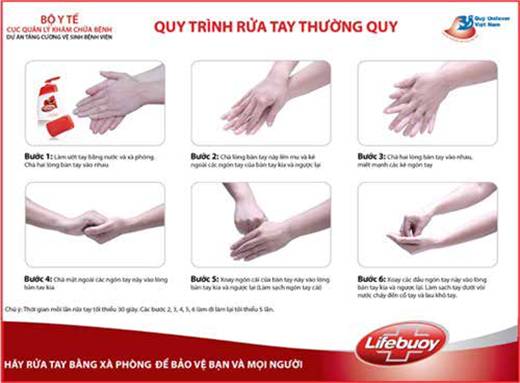
Hình: Quy trình rửa tay thường quy.
Quy trình rửa tay khi làm thủ thuật, phẫu thuật
- Bước 1: mặc áo choàng, đội mũ che kín tóc, tháo bỏ trang sức, cắt ngắn móng tay, đeo khẩu trang. Tiến hành rửa tay thường quy, không lau tay.
- Bước 2: dùng bàn chải vô khuẩn và dung dịch rửa tay đánh cọ vào các đầu, kẽ và cạnh của ngón tay theo chiều dọc hoặc xoắn ốc.
- Bước 3: đánh cọ lòng và mu bàn tay.
- Bước 4: đánh cọ cẳng tay lên quá khuỷu 5cm.
- Bước 5: rửa tay dưới vòi nước chảy (nước vô khuẩn).
- Bước 6: lau khô tay bằng khăn vô khuẩn. Ngâm tay vào dung dịch sát khuẩn trong 5 phút.
4.5. Đeo găng tay
Mở rộng các ngón tay, cho bàn tay vào đúng vị trí các ngón tay (chú ý găng trái, phải). Để cổ găng trùm lên cổ tay áo, chú ý bàn tay chưa đi găng chỉ chạm vào mặt trong găng. Đi găng xong lau sạch phấn bên ngoài găng. Sau khi đeo găng hai tay luôn để phía trước ngực.
4.6. Nguyên tắc sử dụng găng tay
- Ghi nhớ: hầu hết các dịch vụ chăm sóc sức khỏe sinh sản và các dịch vụ khám chữa bệnh khác đều cần sử dụng găng tay.
- Găng vô khuẩn hiện nay hầu như chỉ dùng một lần. Việc sử dụng lại găng thường chỉ để lau rửa dụng cụ hoặc làm vệ sinh buồng bệnh hay người bệnh (các găng này cũng phải thực hiện các thao tác vô khuẩn như khử nhiễm, làm sạch, luộc hay hấp trước khi dùng lại).
- Trước khi mang găng, bàn tay phải được rửa sạch (thường quy hay thủ thuật) và được lau khô bằng khăn sạch.
- Khi mang găng vô khuẩn để làm thủ thuật, đỡ đẻ dù bàn tay đã được rửa sạch vẫn không được để các ngón tay chạm vào mặt ngoài (mặt sử dụng của găng), thực hiện nguyên tắc ”Tay chạm tay, găng chạm găng”
5. CÁC DỤNG CỤ, PHƯơNG TIỆN SỬ DỤNG TRONG THủ THUẬT, PHẪU THUẬT
- Các thiết bị như bàn khám phụ khoa, bàn đẻ…. phải được làm sạch sau mỗi lần làm phẫu thuật, thủ thuật bằng cách lau rửa sạch bằng khăn thấm dung dịch sát khuẩn như Chloramin B (pha bột Chloramin B 25% với nước để có dung dịch 0,5%) hoặc Presept (pha viên Presept 2,5g hay 5g với nước) hay nước Javel, cuối cùng lau lại bằng nước sạch. Hàng tuần theo lịch, các thiết bị trên phải được lau rửa bằng xà phòng với nước sạch. Bàn khám phụ khoa, bàn làm thuốc phải được làm sạch hàng ngày và thay khăn trải sau mỗi lần thủ thuật.
- Các dụng cụ bằng kim loại, cao su, nhựa, vải, thủy tinh… phải được tiệt khuẩn theo quy trình vô khuẩn đối với từng loại dụng cụ.
- Các phương tiện tránh thai như dụng cụ tử cung, thuốc, que cấy tránh thai được bảo quản trong bao bì vô khuẩn do nhà sản xuất thực hiện. Khi phát hiện bao bì rách, thủng thì không được sử dụng.
Bảng kiểm: Rửa tay thường quy
|
T.T |
Nội dung |
Có |
Không |
|
1 |
Tháo bỏ đồng hồ và đồ trang sức ở tay. Làm ướt và xoa xà phòng hoặc dung dịch rửa tay vào bàn tay, cẳng tay. |
|
|
|
2 |
Xát 2 lòng bàn tay với nhau 10 lần. |
|
|
|
3 |
Dùng lòng bàn tay này xát lên mu bàn tay kia, các khe ngón tay cũng cọ sát bằng cách lồng vào nhau 10 lần. Chú ý cọ sát thêm phần ngón tay cái và mô ngón cái của mỗi bàn tay (vì các thao tác trên chưa làm sạch đến vùng này). |
|
|
|
|
|
|
|
|
5 |
Dùng các đầu ngón tay của bàn tay này xoáy tròn, quay đi quay lại trong lòng bàn tay kia (đã uốn cho khum lại). |
|
|
|
6 |
Rửa sạch tay dưới vòi nước chảy. |
|
|
|
7 |
Lau khô tay bằng khăn sạch |
|
|
Bảng kiểm: Rửa tay - đi găng trong thủ thuật, phẫu thuật
|
TT |
Nội dung |
Có |
Không |
Ghi chú |
|
1 |
Có sẵn xà phòng chín, bàn chải vô khuẩn, khăn khô vô khuẩn |
|
|
|
|
2 |
Nước chín có vòi, đóng mở không dùng bàn tay |
|
|
|
|
3 |
Tay không đeo đồ trang sức, móng tay cắt ngắn |
|
|
|
|
4 |
Làm ướt cẳng tay và bàn tay, dốc bàn tay, cổ tay để nước chảy xuống và thực hiện các thao tác rửa tay thường quy không cần lau khô. |
|
|
|
|
5 |
Dùng bàn chải, xà phòng chải kĩ đầu ngón tay, kẽ móng tay, bàn tay, cẳng tay, khuỷu tay. Bàn chải khi đã cọ lên cẳng tay, khuỷu tay thì không cọ trở lại bàn tay nữa. |
|
|
|
|
6 |
Cọ rửa như vậy 2 lần với hai bàn chải khác nhau, mỗi lần 2-3 phút. |
|
|
|
|
7 |
Không chạm tay vào bất kỳ vật gì khi đang rửa |
|
|
|
|
8 |
Tráng bàn tay, cẳng tay bằng nước sạch, để ngược ngón tay. Để 2 bàn tay cao hơn khuỷu tay |
|
|
|
|
9 |
Làm khô tay bằng khăn vô khuẩn rồi ngâm tay vào dung dịch sát khuẩn |
|
|
|
|
10 |
Không sờ vào mặt ngoài găng, khi đeo chỉ cầm vào cổ găng đã lộn trái |
|
|
|
B. QUY TRÌNH VÔ KHUẨN DỤNG CỤ TRONG DỊCH VỤ KHÁM CHỮA BỆNH TẠI TRẠM Y TẾ XÃ
|
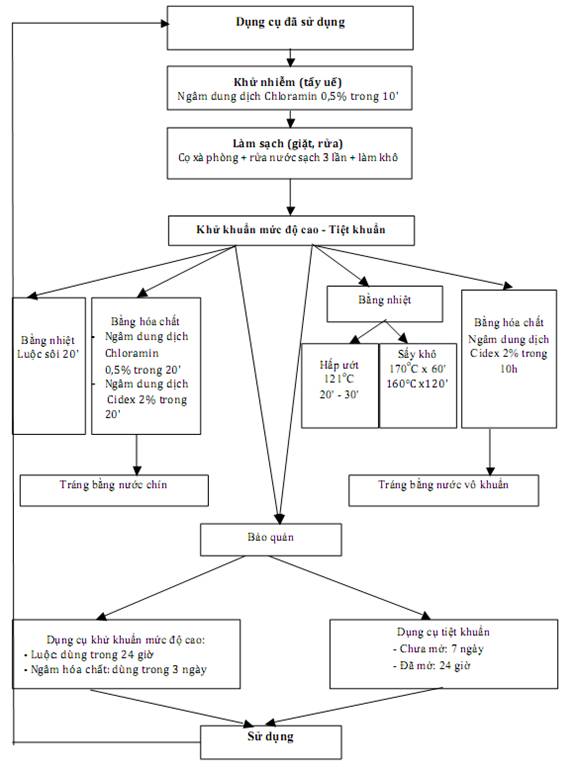
TÓM TẮT 4 bước cơ bản trong quy trình vô khuẩn cho mọi loại dụng cụ phải được tuân thủ chặt chẽ: 1) Khử nhiễm ; 2) Làm sạch ; 3) Khử khuẩn mức độ cao hoặc tiệt khuẩn ; 4) Bảo quản. |
1. CÁC KHÁI NIỆM
- Vô khuẩn là các biện pháp phòng ngừa sự xâm nhập của vi khuẩn và các mầm bệnh khác bằng cách loại trừ chúng với mức độ khác nhau trên bề mặt cơ thể, các mô bị tổn thương và các vật dụng tiếp xúc với cơ thể người và các sinh vật khác.
- Sát khuẩn là quá trình tiêu diệt hoặc ngăn chặn sự phát triển của vi khuẩn và các mầm bệnh khác trên da, niêm mạc và các mô bị tổn thương của cơ thể.
- Khử nhiễm là quá trình tiêu diệt phần lớn các vi khuẩn và các mầm bệnh khác bám vào y dụng cụ vừa sử dụng xong trên cơ thể người bệnh.
- Làm sạch là quá trình vật lý (cọ, rửa bằng nước, lau khô) để loại bỏ các vật bẩn do bụi, đất hay máu và chất dịch cơ thể và các vi khuẩn hay các mầm bệnh khác còn bám ở y dụng cụ.
- Khử khuẩn mức độ cao là các quy trình tiêu diệt phần lớn các loại vi khuẩn và mầm bệnh khác nhưng chưa tiêu diệt hết tất cả, đặc biệt là nha bào. Trong hầu hết các thủ thuật, khử khuẩn mức độ cao là chấp nhận được.
- Tiệt khuẩn là các quá trình diệt tất cả các loại vi khuẩn và mầm bệnh khác kể cả nha bào.
2. QUY TRÌNH VÔ KHUẨN DỤNG CỤ
2.1. Khử nhiễm
- Là bước đầu tiên trong xử lí dụng cụ và găng đã dùng.
- Các phương tiện khử nhiễm gồm: nước, chậu nhựa hoặc chậu men hoặc một xô nhựa có quai xách với chiều cao trên 35cm và một giỏ nhựa có lỗ thủng ở đáy, có quai nhỏ hơn để lọt vào xô. Găng dài (để riêng một số đôi để khử khuẩn).
- Dung dịch hoá chất để khử khuẩn đơn giản nhất là Chloramin B 0,5% (cách pha theo hướng dẫn của nồng độ sản phẩm). Có thể sử dụng dung dịch Presept với cách pha 1-2 viên 2,5 gam trong 10 lít nước hoặc dung dịch Cidex pha sẵn (Glutaraldehyd 2%). Các loại dung dịch này sẽ thay sau mỗi ngày làm việc.
- Dụng cụ, găng tay, đồ vải sau khi làm thủ thuật, phẫu thuật cho ngay vào xô, chậu ngập trong dung dịch khử nhiễm trên trong 10 phút. Với các ống nhựa hoặc cao su phải cho dung dịch sát khuẩn vào đầy trong lòng ống, với bơm hút thai cũng phải hút dung dịch sát khuẩn vào trong lòng bơm rồi mới ngâm trong 10 phút. Để đảm bảo đúng thời gian ngâm 10 phút (ngâm càng lâu càng dễ hư hại dụng cụ), nên có một xô hay chậu nước lã sạch bên cạnh để cứ 10 phút thì dùng kẹp dài gắp dụng cụ đã khử nhiễm bỏ sang đó chờ đến khi nhiều (hoặc gần hết buổi) sẽ mang đi làm sạch một thể.
2.2. Làm sạch: Rửa dụng cụ.
Thiết bị: vòi nước sạch, chậu nhựa, xà phòng, bàn chải với nhiều kích thước khác nhau, găng bảo vệ.
Quy trình làm sạch:
- Đeo găng bảo vệ, đeo khẩu trang, đeo kính, đi ủng, mặc tạp dề để bảo vệ tránh bị phơi nhiễm.
- Rửa dụng cụ bằng nước lã và xà phòng.
- Dùng bàn chải cọ sạch chất bẩn, chú ý những bộ phận răng, khe, kẽ, khớp nối sau đó rửa sạch xà phòng, cọ rửa dưới vòi nước chảy hiệu quả hơn trong xô, chậu.
- Làm khô bằng hơi gió hoặc lau khô bằng khăn sạch.
Yêu cầu: máu, mủ, dịch, các mô tế bào... không còn bám trên dụng cụ.
2.3. Khử khuẩn mức độ cao hoặc tiệt khuẩn
2.3.1. Khử khuẩn mức độ cao
Phương pháp khử khuẩn mức độ cao có thể tiêu diệt phần lớn các vi khuẩn và mầm bệnh, và có thể chấp nhận được khi các phương tiện cho tiệt khuẩn không sẵn có.
Có hai cách:
- Khử khuẩn bằng luộc dụng cụ.
- Khử khuẩn bằng hoá chất.
Luộc dụng cụ: dễ thực hiện, tương đối an toàn và rẻ tiền. Có thể dùng bất kì chiếc nồi rộng có nắp nào cũng như bất kì nguồn nhiệt nào để nấu. Nhưng sử dụng nồi chuyên dụng là tốt nhất. Các thao tác luộc dụng cụ:
- Dụng cụ đã rửa sạch, được tháo rời.
- Cho dụng cụ vào nồi đổ ngập nước sạch.
- Đun sôi trong 20 phút, tính từ lúc nước bắt đầu sôi. Nếu cho thêm dụng cụ vào khi nước đang sôi thì bắt đầu tính lại thời gian.
- Dùng kẹp đã khử khuẩn để lấy dụng cụ ra khỏi nồi và để trong hộp vô khuẩn có nắp đậy hoặc dùng tay đeo găng vô khuẩn để lấy khi dụng cụ đã nguội.
- Dụng cụ đã luộc sử dụng trong vòng 24 giờ.
Ngâm trong hoá chất:
Hoá chất khử khuẩn ở dạng lỏng có thể được dùng trong một số tình huống: khi cần xử lý nhanh, dụng cụ cần được khử khuẩn không chịu được nhiệt độ cao hoặc không có nguồn nhiệt để luộc. Ngâm dụng cụ vào dung dịch khử khuẩn 20 phút, sau đó tráng sạch bằng nước đun sôi để nguội. Hóa chất hiện thường dùng cho khử khuẩn mức độ cao là Cidex (glutaraldehyd 2%) hoặc Chloramin 0,5%. Với ống hút thai bắt buộc phải dùng Cidex.
Các bước khử khuẩn mức độ cao bằng hóa chất:
- Dụng cụ đã được rửa sạch.
- Đổ ngập dụng cụ bằng dung dịch khử khuẩn thích hợp.
- Ngâm trong 20 phút.
- Tráng sạch bằng nước đun sôi để nguội và hong khô, để vào khay, hộp có nắp đậy.
- Cất giữ không quá 3 ngày trong hộp được khử khuẩn ở mức độ cao hoặc dùng ngay.
Để có hộp đựng dụng cụ đã được khử khuẩn ở mức độ cao, hãy luộc hoặc ngâm các hộp đó trong dung dịch Chloramin 0,5% trong 20 phút. Rửa sạch phía trong bằng nước đun sôi để nguội và làm khô trước khi dùng. Có thể dùng hộp đựng bằng kim loại đã được tiệt khuẩn bằng tủ sấy khô.
Chú ý: phương pháp này áp dụng với các dụng cụ làm bằng chất nhựa, cao su, không áp dụng với các loại dụng cụ bằng kim loại, vải.
2.3.2. Tiệt khuẩn
Có 2 cách tiệt khuẩn: tiệt khuẩn bằng nhiệt và hoá chất.
Tiệt khuẩn bằng nhiệt: có 2 phương pháp
- Hấp ướt áp lực cao: phương pháp này áp dụng cho tất cả các loại dụng cụ y tế như quần áo, băng gạc, khăn mổ, mũ, khẩu trang... và đồ cao su (ống thông, găng cao su...) trừ đồ nhựa. Đồ vải và đồ cao su phải hấp riêng, vì nhiệt độ, áp suất, thời gian hai loại khác nhau.
+ Thiết bị: nồi hấp ướt áp lực các loại vận hành theo sự hướng dẫn của nơi sản xuất.
+ Xếp đồ hấp vào hộp hấp hoặc gói trong một khăn vải. Các hộp đựng đồ vải phải được mở lỗ thông hơi để hơi nước dưới áp lực cao thấm vào. Khi lấy ra khỏi nồi hấp, các lỗ thông này phải được đóng kín ngay lại.
+ Yêu cầu: đưa nhiệt độ nồi hấp lên 121oC (áp suất 1,2kg/cm2).
Duy trì nhiệt độ như vậy trong 20 phút đối với dụng cụ không đóng gói, 30 phút đối với dụng cụ đóng gói.
- Sấy khô: phương pháp này chỉ dùng cho các dụng cụ y tế bằng kim loại.
+ Thiết bị: tủ sấy khô, vận hành theo sự hướng dẫn của nơi sản xuất.
+ Qui trình:
• Dụng cụ kim loại sau khi rửa sạch lau khô cho vào hộp có nắp, để theo từng bộ.
• Đặt các hộp vào tủ sấy, cách thành tủ ít nhất 3cm và các hộp ở mỗi tầng xếp lệch nhau để không khí nóng trong tủ sấy phân bố đều khắp.
• Đóng kín cửa tủ sấy.
+ Yêu cầu:
• Nhiệt độ 170oC phải duy trì trong 60 phút.
• Nhiệt độ 160oC phải duy trì trong 120 phút.
Tiệt khuẩn bằng hoá chất:
- Phương pháp này dùng dung dịch Cidex (glutaraldehyd 2%).
- Thời gian: ngâm ngập dụng cụ trong 10 giờ.
Lưu ý:
- Đeo găng và kính bảo hộ, mở các cửa sổ.
- Pha chế và sử dụng dung dịch ở nơi thoáng gió.
- Dùng hộp, chậu đủ sâu có nắp đậy.
- Chuẩn bị 1 chậu vô khuẩn có nắp đậy đựng nước vô khuẩn để tráng.
- Lau khô dụng cụ, tháo rời các bộ phận.
- Ngâm dụng cụ vào dung dịch khử khuẩn ít nhất 10 giờ.
- Lấy dụng cụ bằng kẹp vô khuẩn.
- Tráng dụng cụ trong nước vô khuẩn.
- Đổ nước đã dùng đi. Nếu dung dịch cần phải dùng lại thì đánh dấu ngày pha và ngày hết hạn dung dịch theo hướng dẫn của nơi sản xuất.
Kiểm tra vô khuẩn
- Kiểm tra dụng cụ:
+ Kiểm tra đúng thời gian quy định: trước khi hấp, sấy, dán một giấy báo hiệu an toàn (trắng) vào hộp hay gói đồ .
+ Sau khi đã hấp, sấy xong nếu giấy báo hiệu đổi màu là dụng cụ hấp sấy đạt yêu cầu.
- Sau khi kiểm tra phải ghi rõ ngày và tên người hấp sấy dụng cụ vào các hộp, gói đồ.
2.4. Bảo quản dụng cụ đã vô khuẩn
- Nơi bảo quản dụng cụ đã vô khuẩn phải sạch sẽ, khô ráo, có cửa đóng kín.
- Có giá, kệ và tủ đựng dụng cụ, có sổ sách ghi chép tên dụng cụ, ngày xử lý vô khuẩn, ngày nhập, xuất dụng cụ.
- Không được để lẫn dụng cụ đã tiệt khuẩn với dụng cụ chưa tiệt khuẩn.
- Thời gian bảo quản:
+ Không bảo quản những dụng cụ tiệt khuẩn không đóng gói, loại này phải dùng ngay.
+ Dụng cụ được luộc chỉ sử dụng trong vòng 24 giờ.
+ Dụng cụ đã khử khuẩn cao bằng hóa chất chỉ được sử dụng trong 3 ngày.
+ Những dụng cụ tiệt khuẩn được đóng gói hoặc đựng trong hộp tiệt khuẩn được bảo quản 1 tuần. Sau 1 tuần nếu chưa được dùng phải hấp, sấy lại.
- Vận chuyển dụng cụ đã tiệt khuẩn từ nơi bảo quản đến phòng thủ thuật, phẫu thuật phải che đậy tránh nhiễm bẩn.
Bảng kiểm: Quy trình vô khuẩn dụng cụ
|
TT |
Nội dung |
Có |
Không |
Ghi chú |
|
1. Khử nhiễm |
|
|
|
|
|
|
Có sẵn dung dịch Chloramin 0,5% hoặc Presept đựng trong xô có giỏ chứa dụng cụ và xô phải đặt ngay tại nơi làm thủ thuật. |
|
|
|
|
|
Cho dụng cụ ngập hoàn toàn trong dung dịch ngay sau khi sử dụng. |
|
|
|
|
|
Hút dung dịch chloramin vào bơm và các vật hình ống rồi mới ngâm |
|
|
|
|
|
Thời gian ngâm trong 10 phút |
|
|
|
|
2. Làm sạch |
|
|
|
|
|
|
Rửa các dụng cụ bằng xà phòng và nước sạch |
|
|
|
|
|
Tháo rời các dụng cụ (nếu có thể). Làm sạch các khớp nối ở dụng cụ |
|
|
|
|
|
Dùng bàn chải cọ rửa các dụng cụ |
|
|
|
|
|
Súc các vật hình ống và bơm tiêm |
|
|
|
|
|
Tráng bằng nước sạch, lau khô hoặc để khô tự nhiên |
|
|
|
|
3. Khử khuẩn mức độ cao bằng luộc |
|
|
|
|
|
|
Cho dụng cụ ngập hoàn toàn trong nước |
|
|
|
|
|
Bắt đầu tính giờ từ lúc nước sôi |
|
|
|
|
|
Đun sôi trong 20 phút |
|
|
|
|
|
Lấy các dụng cụ bằng kẹp vô khuẩn và cho vào hộp đựng đã được khử khuẩn cao hoặc tiệt khuẩn. |
|
|
|
|
|
Để dụng cụ tự khô |
|
|
|
|
|
Bảo quản trong hộp đựng đã được khử khuẩn và có nắp đậy có nhẵn ghi thời hạn sử dụng |
|
|
|
|
3. Khử khuẩn mức độ cao bằng hoá chất |
|
|
|
|
|
|
Cho dụng cụ ngập hoàn toàn trong dung dịch khử khuẩn thích hợp, đậy nắp kín |
|
|
|
|
|
Ngâm trong 20 phút |
|
|
|
|
|
Tráng sạch bằng nước đun sôi để nguội và hong khô |
|
|
|
|
|
Để vào hộp đã tiệt khuẩn có nắp đậy có nhãn ghi hạn dùng |
|
|
|
|
3. Hấp ướt |
|
|
|
|
|
|
Gói dụng cụ bằng vải sạch |
|
|
|
|
|
Xếp rời nhau trong nồi hấp |
|
|
|
|
|
Các hộp đồ vải phải khóa kín, các cửa sổ để hở khi hấp |
|
|
|
|
|
Vận hành theo sự hướng dẫn của nơi sản xuất |
|
|
|
|
|
Duy trì ở 121 °C trong 30 phút với gói dụng cụ có bọc và 20 phút với dụng cụ không bọc. |
|
|
|
|
|
Cất dụng cụ trong hộp vô khuẩn và có nắp đậy có nhãn ghi hạn dùng. Các hộp đồ vải phải đóng kín ngay các cửa sổ đã mở trước khi hấp. |
|
|
|
|
3. Sấy khô |
|
|
|
|
|
|
Dụng cụ sau khi rửa sạch, lau khô cho vào hộp có nắp, từng bộ riêng |
|
|
|
|
|
Bắt đầu tính giờ khi nhiệt độ lên đủ |
|
|
|
|
|
Thời gian và nhiệt độ chuẩn: 170°C trong 1 giờ hoặc 160 °C trong 2 giờ |
|
|
|
|
|
Cất dụng cụ trong hộp vô khuẩn có nắp đậy có dán nhãn ghi hạn dùng |
|
|
|
|
4. Thời hạn sử dụng |
|
|
|
|
|
|
Dụng cụ khử khuẩn cao chỉ được sử dụng trong 3 ngày |
|
|
|
|
|
Dụng cụ đã luộc chỉ sử dụng trong 24 giờ |
|
|
|
|
|
Dụng cụ tiệt khuẩn được bảo quản 1 tuần |
|
|
|
Quy trình vô khuẩn dụng cụ
PHẦN 1. CẤP CỨU BAN ĐẦU
CẤP CỨU NGỪNG TUẦN HOÀN CƠ BẢN
Ngừng tuần hoàn là tim ngừng hoạt động hoặc hoạt động không có hiệu quả (không đưa máu đi tới các cơ quan của cơ thể được). Nghĩ đến ngừng tuần hoàn khi bệnh nhân/ nạn nhân đột nhiên có rối loạn ý thức (hôn mê), ngừng thở hoặc thở ngáp.
Cần cấp cứu sớm, vì sau 4 phút ngừng tuần hoàn, não sẽ bị tổn thương không hồi phục. Trong cấp cứu ngừng tuần hoàn, việc tuân theo thứ tự cấp cứu là rất quan trọng.
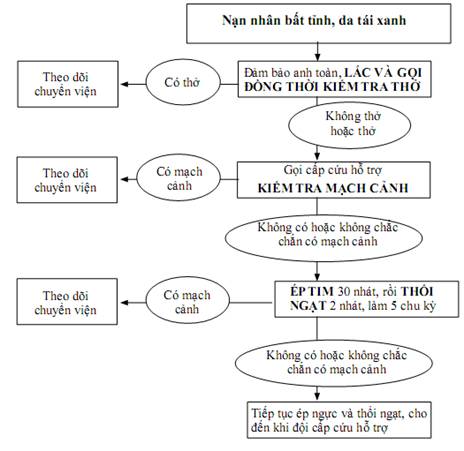
1. THỨ TỰ CÁC BƯỚC CẤP CỨU
- Trước hết phải đảm bảo an toàn cho nạn nhân cũng như bản thân người cấp cứu (đưa nạn nhân ra khỏi vùng nguy hiểm, ngắt nguồn điện nếu nạn nhân bị điện giật…)
1.1. Bước 1: Đánh giá tình trạng ý thức nạn nhân VÀ kiểm tra thở:
- Lay vai nạn nhân và gọi to, ĐỒNG THỜI kiểm tra xem nạn nhân có thở không. Nếu không tỉnh, không thở hoặc thở ngáp, gọi cấp cứu hỗ trợ.
1.2. Bước 2: Kiểm tra mạch:
- Người cấp cứu có nhiều nhất là 10 giây để kiểm tra mạch.
- Tìm vị trí khí quản bằng 2 hoặc 3 ngón tay (hình 1)
- Xác định động mạch cảnh bằng cách đặt 2 hoặc 3 ngón tay vào chỗ lõm cạnh khí quản (hình 2).
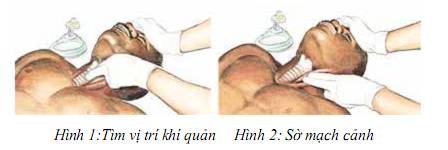
- Sờ mạch cảnh trong 10 giây, nếu không thấy mạch hoặc không chắc chắn là có mạch, bắt đầu ép tim.
1.3. Bước 3: ép tim - thổi ngạt:
- Nếu có 2 người cấp cứu:
+ Bắt đầu ép tim 30 nhát, rồi thổi ngạt 2 nhát
+ Làm 5 chu kỳ (mỗi chu kỳ gồm 30 ép tim/2 thổi ngạt), rồi kiểm tra lại mạch cảnh.
+ Tiếp tục bước này cho đến khi có cấp cứu đến hỗ trợ.
- Nếu có 1 người cứu, chỉ ép tim, không thổi ngạt cho đến khi có người đến hỗ trợ
Chú ý: Không vận chuyển nạn nhân khi làm cấp cứu ngừng tuần hoàn.
2. KỸ THUẬT ÉP TIM VÀ THỔI NGẠT:
2.1. Kỹ thuật ép tim:
- Đặt nạn nhân nằm ngửa trên mặt phẳng cứng.
- Người cấp cứu quỳ bên cạnh nạn nhân.
- Đặt cườm tay của một tay vào giữa ngực nạn nhân, ở nửa dưới của xương ức (hình 3).
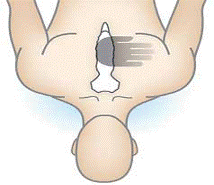
Hình 3: Vị trí đặt cườm tay để ép tim
- Đặt cườm tay còn lại lên trên cườm tay đã đặt trên ngực nạn nhân
- Duỗi thẳng cánh tay và đặt vai thẳng đứng so với bàn tay (hình 4)
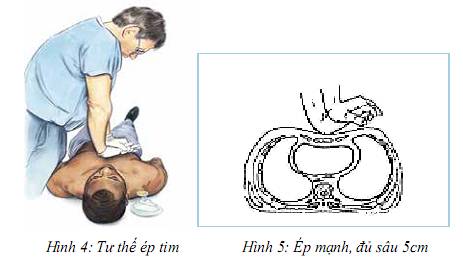
- Ép nhanh - ít nhất 100 lần/phút và mạnh - sâu 5 cm (hình 5)
- Sau mỗi nhát ép, nhả tay để ngực phồng trở lại hoàn toàn (thời gian ấn bằng thời gian nhả, chú ý không nhấc hẳn tay khỏi ngực nạn nhân)
- Ép liên tục, tránh ngắt quãng.
2.2. Kỹ thuật thổi ngạt:
- Kiểm tra xem có dị vật đường thở không. Nếu có móc ra hoặc làm thủ thuật Heimlich
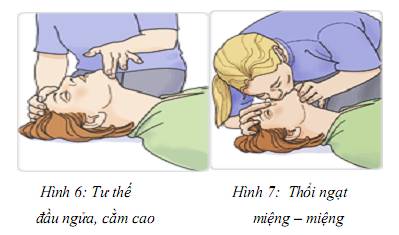
- Đặt đầu nạn nhân ở tư thế đầu ngửa, cằm cao (hình 6)
- Bóp 2 lỗ mũi nạn nhân bằng ngón trỏ và ngón cái của bàn tay đặt trên trán nạn nhân
- Thổi miệng - miệng, đủ mạnh tới mức nhìn thấy ngực nạn nhân phồng lên rõ (hình 7)
- Nếu không thấy ngực nạn nhân phồng lên, kiểm tra đường thở để đảm bảo thông đường thở, và thay đổi mức độ ngửa của cổ để luồng khí vào phổi được thuận lợi.
2.3. Chú ý khi thực hành cấp cứu:
- Nếu có 2 người cấp cứu, một người ép tim và một người thổi ngạt, làm một lúc rồi đổi vai (người ép tim chuyển sang thổi ngạt và người thổi ngạt chuyển sang ép tim). Nếu chỉ có 1 người cấp cứu, chỉ cần ép tim và gọi người đến hỗ trợ.
- Nếu có bóng ambu, dùng bóng ambu thay cho thổi ngạt.
3. SƠ ĐỒ ÁP DỤNG THỰC TẾ:
4. ĐỐI VỚI TRẺ EM TỪ 1 TUỔI ĐẾN 12 TUỔI
Thứ tự áp dụng giống như với người lớn
Chỉ khác ở những điểm sau:
- Tỷ lệ ép tim/thổi ngạt là 15/2
- Độ sâu của ép tim: 1/3 bề dày của ngực nạn nhân (khoảng 3-4 cm)
- Kỹ thuật ép tim: Có thể chỉ cần dùng 1 tay để ép tim với trẻ nhỏ, miễn là đảm bảo độ sâu của ép tim.
5. ĐỐI VỚI TRẺ SƠ SINH:
Thứ tự áp dụng giống như với người lớn và trẻ em trên 1 tuổi
Chỉ khác những điểm sau:
5.1. Kiểm tra mạch:
- Bằng sờ động mạch cánh tay: Đặt 2 ngón tay vào mặt trong cánh tay và ấn nhẹ để sờ động mạch cánh tay như hình 8:
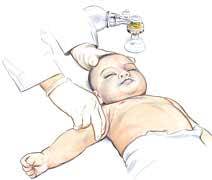
Hình 8: Sờ tìm động mạch cánh tay của trẻ sơ sinh
5.2. Kỹ thuật ép tim:
- Dùng 2 ngón tay (hình 9), hoặc dùng 2 ngón cái của cả hai tay (hình 10). Vị trí ép là giữa ngực trên xương ức và ngay dưới đường nối 2 núm vú
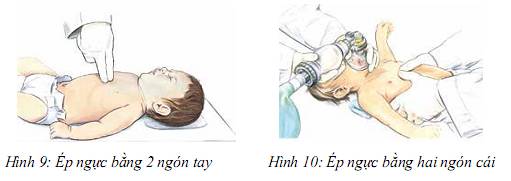
- Độ sâu của ép tim là 1/3 bề dày của ngực (khoảng 4 cm)
- Tỷ lệ ép tim/thổi ngạt: như với trẻ em, là 15/2
5.3. Kỹ thuật thổi ngạt:
- Có thể dùng kỹ thuật thổi ngạt miệng - miệng như với trẻ em và người lớn, nhưng tốt hơn nên dùng kỹ thuật thổi ngạt miệng - miệng và mũi, dùng miệng áp vào cả miệng và mũi nạn nhân (hình 11):

Hình 11: Thổi ngạt miệng - miệng và mũi
- Chú ý thổi mạnh vừa phải nhưng phải đủ để ngực nạn nhân phồng lên.
------------------------------------------------------
Tài liệu tham khảo:
The 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency.
CẤP CỨU ĐUỐI NƯỚC
Đuối nước là một dạng của ngạt, do hoặc nước bị hít vào phổi, hoặc tắc đường thở do co thắt thanh quản khi nạn nhân ở trong nước.
Đây là một tai nạn hay gặp, xảy ra trong khi bơi, đi thuyền và trong các hoạt động dưới nước. Tuy nhiên, cũng có thể xảy ra tại nhà như trong bồn nước, chum vại, rãnh nước,…nơi mà mức nước chỉ sâu vài chục centimet.
Nguyên tắc cấp cứu là tại chỗ, khẩn trương, đúng phương pháp.
Mục đích cấp cứu là giải phóng đường thở và cung cấp ô xy cho nạn nhân.
Xử trí ban đầu:
- Đưa nạn nhân ra khỏi nước:
+ Nếu nạn nhân còn tỉnh giãy giụa dưới nước, ném cho nạn nhân một cái phao, một khúc gỗ, hoặc một sợi dây để giúp họ lên bờ. Không nên nhảy xuống nước nếu không biết bơi và không được huấn luyện cách đưa người đuối nước còn tỉnh lên bờ.
+ Nếu nạn nhân bất tỉnh dưới nước, chỉ xuống cứu khi người cứu biết bơi. Nếu không thì gọi người hỗ trợ hoặc dùng thuyền nếu có để ra cứu.
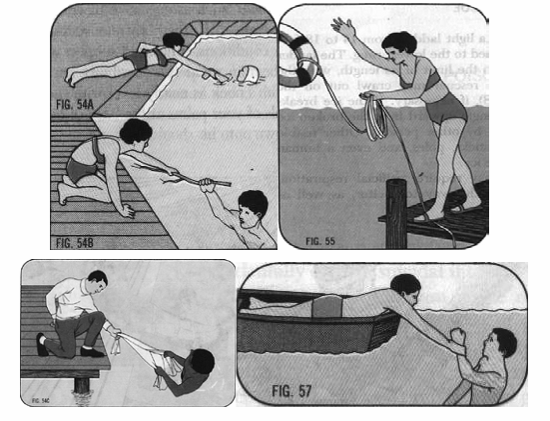
+ Sau khi tiếp cận nạn nhân bất tỉnh ở dưới nước, nắm tóc nạn nhân để đầu nạn nhân nhô lên khỏi mặt nước. Tát mạnh 2-3 cái vào má nạn nhân để gây phản xạ hồi tỉnh và thở lại. Sau đó quàng tay qua nách nạn nhân và lôi vào bờ. Khi chân người đi cứu đã chạm đất, thổi ngạt miệng - miệng ngay.
+ Khi lên bờ, để nạn nhân nằm ưỡn cổ, lấy khăn lau sạch mũi, họng, miệng rồi tiến hành thổi ngạt miệng - miệng. Nếu sờ không thấy có mạch cảnh, tiến hành cấp cứu như trong cấp cứu ngừng tuần hoàn.
+ Tiến hành hô hấp miệng - miệng và ép tim ngoài lồng ngực theo phác đồ cấp cứu ngừng tuần hoàn cho đến khi kíp cấp cứu đến hoặc khi tim đập trở lại và hoạt động hô hấp trở lại
Chú ý:
- Không nên dốc ngược nạn nhân trước khi cấp cứu.
- Giữ ấm cho nạn nhân.
- Chuyển nạn nhân khi nạn nhân đã thở lại, kêu la được.
- Nếu nạn nhân còn mê, nhưng đã có mạch và nhịp thở, tốt nhất chờ đội cấp cứu đến hỗ trợ.
- Đặt nạn nhân nằm tư thế nằm nghiêng an toàn trong khi chờ đội cấp cứu đến hỗ trợ.
---------------------------------------------
Tài liệu tham khảo:
1. Hướng dẫn điều trị tập 1. Bộ Y tế - Nhà xuất bản Y học 2005
2. American Red Cross - Advanced First Aid and Emergency Care.
CẤP CỨU ĐIỆN GIẬT
Điện giật gây tổn thương trực tiếp lên các cơ quan của cơ thể do tác động của dòng điện, có hoặc không kèm theo chấn thương do ngã.
Các tổn thương của cơ quan bao gồm:
- Tim: ngừng tim, rung thất,…
- Phổi: ngừng thở, phù phổi, tràn máu tràn khí màng phổi,…
- Thần kinh: hôn mê, co giật,…
- Thận: suy thận.
- Da: bỏng da tại chỗ
- Các tổn thương thứ phát do ngã: gãy xương, giập cơ, chấn thương ngực,…
Cấp cứu ban đầu:
Nguyên tắc là cấp cứu tại chỗ, khẩn trương, đúng phương pháp.
- Nhanh chóng ngắt nguồn điện (tránh chạm vào nạn nhân khi nguồn điện chưa được cắt).
- Tiến hành ngay các biện pháp cấp cứu ngừng tuần hoàn nếu nạn nhân ngừng tim, ngừng thở.
- Cố định cột sống cổ, sơ cứu các chấn thương nguy hiểm (gãy xương, bỏng,…) nếu có.
- Truyền dịch nếu có tụt huyết áp.
- Cấp cứu ngừng tuần hoàn liên tục cho đến khi có hỗ trợ. Nếu nạn nhân có mạch huyết áp ổn định, tự thở thì có thể chuyển tuyến trên.
- Tiếp tục theo dõi mạch, nhịp thở vì bệnh nhân có thể ngừng tuần hoàn trở lại trong khi vận chuyển.
---------------------------------------------
Tài liệu tham khảo:
1. Hướng dẫn điều trị tập 1. Bộ Y tế - Nhà xuất bản Y học 2005
2. American Red Cross - Advanced First Aid and Emergency Care.
SƠ CỨU BỎNG
Bỏng là một tổn thương gây ra do nhiệt độ cao, do hóa chất hoặc do tia xạ.
Tổn thương do bỏng khác nhau về kích thước, độ sâu. Ngoài tổn thương ngoài da, có thể có tổn thương bỏng tại phổi do hít phải khí nóng, tổn thương toàn thân do hít phải khí độc
1. NGUYÊN NHÂN:
- Do bất cẩn trong khi dùng lửa, lò sưởi, nước nóng, sử dụng các thiết bị điện. Do bất cẩn khi dùng các dung dịch có chứa acid hoặc kiềm mạnh.
- Khi bỏng trên diện tích lớn của cơ thể, gây mất huyết tương và mất thăng bằng dịch và các chất điện giải dẫn tới sốc.
2. PHÂN LOẠI:
2.1. Phân loại theo độ sâu của bỏng:
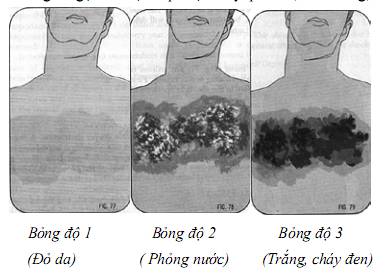
- Bỏng độ 1:
Là bỏng mức độ nhẹ, biểu hiện là đỏ da, phù nhẹ, và đau.
Nguyên nhân thường do tiếp xúc với ánh nắng mặt trời, tiếp xúc nhanh với vật nóng hoặc do hơi nóng.
Thường tự lành nhanh chóng sau vài ngày.
- Bỏng độ 2:
Là bỏng sâu hơn độ 1, biểu hiện bằng sự phồng rộp với các bọng nước ở trên mặt da. Thường mức độ đau nhiều hơn là bỏng độ 3.
Nguyên nhân là tiếp xúc quá mức với ánh nắng mặt trời, tiếp xúc với vật nóng,…
- Bỏng độ 3:
Là bỏng gây tổn thương sâu hơn. Vết bỏng thường trắng hoặc cháy đen.
Nguyên nhân thường là ngọn lửa trực tiếp hoặc cháy quần áo, nước nóng, hoặc điện giật.
2.2. Phân loại theo diện tích bỏng:
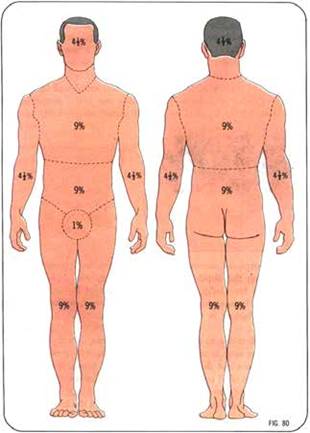
Thường dùng “quy tắc số 9” để ước lượng sơ bộ diện tích bỏng.
Quy tắc số 9 là cách ước lượng đơn giản diện tích da của cơ thể dựa vào bội số của 9% (xem thêm hình dưới)
- Đầu có bội số 1 (chiếm 1 x 9% diện tích cơ thể)
- Mỗi tay có bội số 1 (hai tay chiếm 2 x 9% diện tích cơ thể)
- Mỗi chân có bội số 2 (hai chân chiếm 4 x 9%diện tích cơ thể)
- Phía trước thân có bội số 2 (chiếm 2 x 9%diện tích cơ thể)
- Phần sau thân có bội số 2 (chiếm 2 x 9% diện tích cơ thể)
Tổng cộng là (1 +2 + 4+ 2 + 2) x 9% = 11 x 9% = 99%, và bộ phận sinh dục 1% nữa cho tổng cộng 100%.
Thường thì bỏng dưới 15% được coi là bỏng diện tích nhỏ, từ 15% đến 39% được coi là bỏng diện tích trung bình, từ 40 đến 69% được coi là bỏng diện tích rộng, và trên 70% là bỏng rất rộng.
Diện tích da của cơ thể dựa theo quy tắc số 9
3. SƠ CỨU BAN ĐẦU:
3.1. Bỏng độ 1:
- Thường không cần chăm sóc y tế, tổn thương thường tự lành sau vài ngày
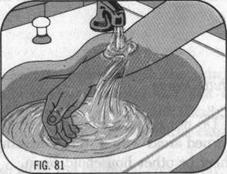
- Để hạn chế các tổn thương phần mềm do nhiệt gây ra: chườm ngay nước lạnh hoặc nhúng vùng bị bỏng vào nước lạnh hoặc rửa dưới vòi nước lạnh.
- Có thể băng nhẹ chỗ bỏng để tránh cọ xát
Rửa vết bỏng dưới vòi nước lạnh
3.2. Bỏng độ 2 diện tích nhỏ:
- Nhúng phần bị bỏng vào nước lạnh (không dùng nước đá) hoặc áp khăn lạnh.
- Đắp nhẹ lên vết bỏng bằng gạc vô trùng, quần áo sạch
- Nếu chân hoặc tay bị bỏng, nên giữ ở tư thế cao. Phải nằm nghỉ nếu bị bỏng ở chân.
- Không áp bông thấm nước lên vết bỏng
- Không chọc vỡ các mụn bỏng hoặc bóc chỗ da phồng
- Không dùng thuốc sát trùng, mỡ, hoặc thuốc dân gian bôi lên vết bỏng
- Theo dõi sau 4-5 ngày: nếu vết bỏng vỡ ra và có dấu hiệu nhiễm trùng thì chuyển viện, nếu vết bỏng vỡ ra và sạch thì rửa vết bỏng bằng nước sạch rồi lại băng nhẹ, cho đến khi lành.
3.3. Bỏng độ 2 diện tích trung bình trở lên
- Sơ cứu như với bỏng độ 2 diện tích nhỏ rồi chuyển viện.
3.3. Bỏng độ 3:
- Đắp nhẹ gạc vô trùng lên vết bỏng.
- Nếu bị ở tay, luôn giữ tay cao hơn tim của nạn nhân (giữ tay thẳng đứng nếu nạn nhân đứng hoặc đặt lên gối nếu nạn nhân nằm).
- Nếu bỏng ở chân, cũng luôn giữ ở tư thế cao, không cho nạn nhân đi lại.
- Nếu bỏng ở mặt, nên giữ nạn nhân ở tư thế ngồi và luôn theo dõi khó thở. Có thể dùng một cái cán thìa hoặc vật tương tự đè lên lưỡi nạn nhân cùng với ngửa đầu ra sau để giữ thông đường thở (chú ý nhẹ nhàng tránh gây nôn).
- Nếu nạn nhân tỉnh và không nôn, có thể cho uống ít một dung dịch oresol pha theo công thức chung.
- Vận chuyển đến bệnh viện càng nhanh càng tốt.
- Không lấy các phần dính vào vết bỏng hoặc quần áo cháy ra khỏi vết bỏng.
- Không đắp nước đá lạnh lên các vết bỏng rộng, trừ khi bỏng ở mặt, tay hoặc chân thì có thể áp túi đựng nước đá lên chỗ bỏng.
- Không dùng thuốc sát trùng, mỡ, hoặc thuốc dân gian bôi lên vết bỏng.
3.4. Bỏng hóa chất
- Việc quan trọng nhất phải làm là rửa hóa chất ra khỏi vết bỏng càng nhanh càng tốt. Dùng thật nhiều nước và rửa bằng vòi xối liên tục trong ít nhất 5 phút. Cởi phần quần áo nạn nhân tại vết bỏng.
- Nếu có hướng dẫn xử trí của loại hóa chất liên quan (ví dụ trên nhãn mác của lọ hóa chất), xử trí theo hướng dẫn.
- Sau khi rửa sạch hóa chất gây bỏng, tiếp tục sơ cứu giống như bỏng gây ra bởi nhiệt đã nêu ở phần trên.
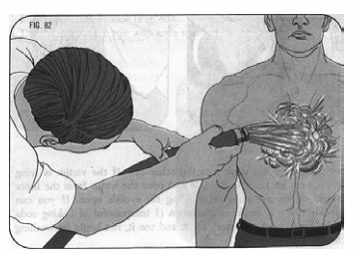
Rửa vết bỏng hóa chất bằng vòi xối.
------------------------------------------
Tài liệu tham khảo:
American Red Cross - Advanced First Aid and Emergency Care.
SƠ CỨU GẪY XƯƠNG
1. PHÂN LOẠI GÃY XƯƠNG:
Có hai loại chính
- Gãy xương kín: là gãy xương nhưng không có vết thương mở ra bên ngoài cơ thể.
- Gãy xương hở: là gãy xương có kèm theo vết thương hở ra ngoài da. Vết thương hở này có thể do ngoại lực tác động vào (ngoại lực gây gãy xương) hoặc do bản thân đầu xương gãy xuyên ra ngoài da. Gãy xương hở có nguy cơ nhiễm khuẩn cao.
2. TRIỆU CHỨNG:
Nếu nạn nhân tỉnh, có thể hỏi nạn nhân về tư thế, hoàn cảnh xảy ra tai nạn, về tiếng xương gãy khi xảy ra tai nạn.
3. CHẨN ĐOÁN:
Dựa vào 3 triệu chứng và dấu hiệu: ĐAU, MẤT VẬN ĐỘNG VÀ BIẾN DẠNG
- Đau: Chỗ nghi ngờ gãy xương đau, nhất là khi khám chạm vào.
- Mất vận động: Phần cơ thể chỗ nghi ngờ gãy xương không vận động được.
- Biến dạng: So sánh hình dạng và chiều dài của bộ phận có xương nghi ngờ bị gãy với đối diện của cơ thể sẽ thấy có sự khác nhau. Các loại biến dạng có thể là gấp khúc, ngắn xương hoặc xoay quanh trục xương.
- Ngoài ra có thể thấy những thay đổi trên da tại chỗ nghi ngờ gãy xương như sưng tím (lúc đầu có thể chưa rõ, nhưng sau đó sưng lên nhanh chóng), vết thương hở (có thể nhìn thấy đầu xương lòi ra tại chỗ rách da).
- Để chẩn đoán chính xác gãy xương, cần chụp Xquang. Tuy nhiên nếu nghi ngờ gãy xương, thì cần tiến hành sơ cứu ban đầu.
4. NGUYÊN TẮC SƠ CỨU BAN ĐẦU:
4.1. Nguyên tắc chung: Cố định các đầu xương gãy và chống sốc.
4.2. Các bước tiến hành:
- Trước hết cấp cứu các chức năng sống cơ bản: làm thông đường thở, hồi phục hô hấp, cầm máu, giảm đau.
- Với các xương lớn bị gãy nhất là xương đùi, cần cho thuốc giảm đau mạnh để chống sốc: morphin 10mg, một ống tiêm bắp.
- Tránh cử động chỗ xương nghi ngờ bị gãy và các khớp liền kề.
- Đặt nẹp cố định chỗ nghi ngờ gãy xương. Sau đó nâng cao chi bị gãy lên để giảm tụ máu và chảy máu.
- Nếu gãy xương hở, cắt hoặc cởi bỏ quần áo chỗ vết thương, cầm máu bằng băng ép vết thương. Không rửa vết thương, không cho ngón tay vào vết thương.
- Vận chuyển người bệnh lên tuyến trên theo phương pháp vận chuyển an toàn sau khi sơ cứu và cố định xương gãy.
5. SƠ CỨU MỘT SỐ LOẠI GÃY XƯƠNG:
5.1. Xương sọ:
- Nguyên nhân thường do vật cứng đập vào đầu hoặc do ngã cao. Thường kèm theo tổn thương da đầu gây chảy máu nhiều.
- Chẩn đoán: Chẩn đoán dựa vào Xquang, cho nên ở tuyến xã không chẩn đoán chính xác được.
- Sơ cứu: Khi có vết thương đầu:
+ Cầm máu vết thương bằng gạc sạch áp vừa phải lên vết thương
+ Tránh động tác làm gập cổ vì có thể có gãy cột sống cổ kèm theo
+ Không cố làm sạch vết thương sọ vì có thể gây nhiễm trùng hoặc chảy máu nhiều
+ Nếu có dịch chảy ra từ tai hoặc mũi nạn nhân, không nút tai hoặc mũi, không làm bất cứ gì để ngăn dịch chảy ra.
5.2. Xương vùng mặt:
- Nguyên nhân thường do vật tù đập vào mặt.
- Chẩn đoán: Dựa vào tình trạng biến dạng mặt, khó há miệng, đau nhiều, bầm tím phù nề nặng, chảy máu mũi mồm
- Sơ cứu:
+ Quan trọng nhất là cầm máu và làm thông đường thở
+ Nếu nạn nhân tỉnh và không có dấu hiệu của tổn thương cột sống cổ hoặc lưng, để nạn nhân ngồi cúi người về phía trước để máu và dịch có thể chảy ra. Nếu nạn nhân bất tỉnh, để nạn nhân nằm nghiêng hoặc nằm sấp để dẫn dịch hoặc máu chảy ra.
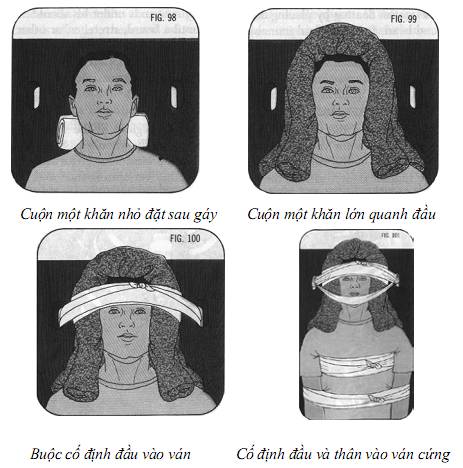
5.3. Cột sống cổ
- Nguyên nhân thường do ngã cao hoặc vật cứng đập vào cột sống
- Chẩn đoán: Tổn thương cột sống biểu hiện từ mức độ nhẹ là chỉ đau, hoặc tê tay chân, cho đến mức độ nặng là liệt tứ chi.
- Sơ cứu:
+ Nếu nghi ngờ tổn thương cột sống cổ, luôn để đầu nạn nhân thẳng, không gập ra trước hoặc ngửa ra sau hoặc chuyển động sang hai bên.
+ Không di chuyển nạn nhân cho đến khi cấp cứu hỗ trợ đến.
+ Nếu buộc phải di chuyển nạn nhân, nên tìm một miếng ván và gọi thêm người hỗ trợ, tiến hành cố định cổ như sau:
5.4. Cột sống lưng:
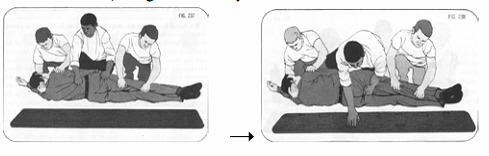
- Nguyên nhân thường do ngã cao hoặc chấn thương trực tiếp vào vùng lưng
- Chẩn đoán: Tổn thương từ nhẹ (đau) đến nặng (liệt 2 chân)
- Sơ cứu:
+ Để nạn nhân nằm yên tại chỗ, hạn chế vận chuyển nạn nhân cho đến khi có người hỗ trợ.
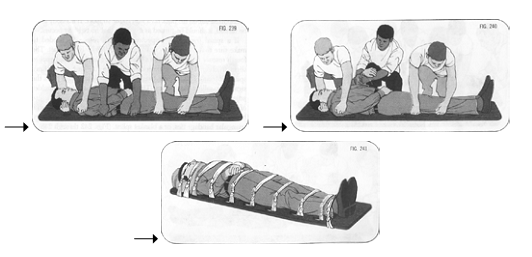
+ Nếu buộc phải vận chuyển, tìm một ván cứng (như cánh cửa) luồn vào lưng của nạn nhân và buộc nạn nhân vào để cố định lưng của nạn nhân. Phải có ít nhất 3 người để làm và theo thứ tự trong hình dưới đây:
5.5. Xương đòn:
- Nguyên nhân thường do ngã chống tay
- Chẩn đoán: xương đòn biến dạng, đau
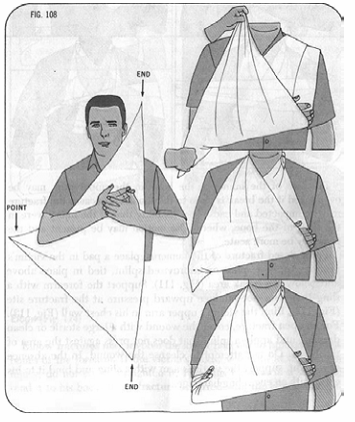
- Sơ cứu: Dùng một khăn tam giác treo cẳng tay lên theo hình sau:
5.6. Xương cánh tay:
- Thường do vật cứng đập vào cánh tay
- Chẩn đoán: Sưng, đau, biến dạng, mất vận động cánh tay.
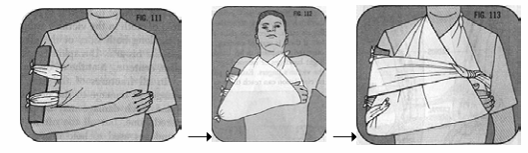
- Sơ cứu: Cố định bằng nẹp rồi treo như hình sau:
5.7. Xương cẳng tay:
- Xương quay và xương trụ có thể gãy một hoặc cả hai xương
- Chẩn đoán dựa vào sưng, đau, biến dạng và mất vận động cẳng tay
- Sơ cứu: Cố định như hình sau:

5.8. Xương đùi:
- Thường do bị đè ép bởi vật nặng (xe cán qua,…)
- Chẩn đoán: Đau nhiều, biến dạng, mất vận động
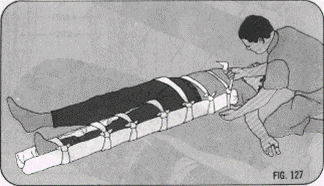
- Sơ cứu: Cố định như trong hình sau
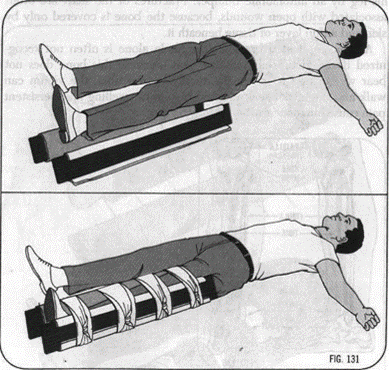
5.9. Xương cẳng chân:
- Thường do bị đè bởi vật nặng (xe cán qua,…) hoặc bị vật cứng đập vào.
- Chẩn đoán: Sưng, đau, biến dạng
- Sơ cứu: Cố định như hình sau
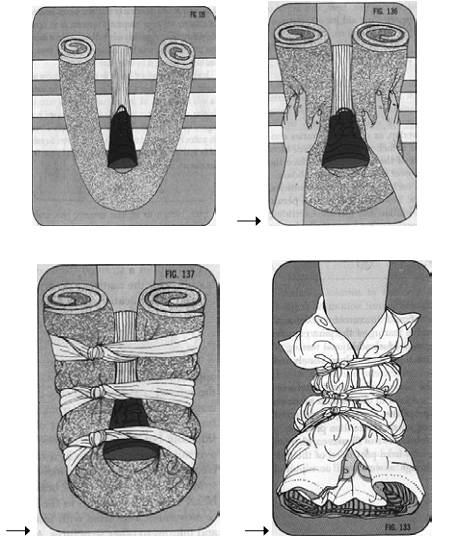
5.10.Xương bàn chân:
- Thường do bị đè bởi vật nặng (xe cán qua,…) hoặc bị vật cứng đập vào.
- Chẩn đoán: Sưng đau biến dạng bàn chân
- Sơ cứu: Cố định theo hình sau
--------------------------------------------
Tài liệu tham khảo:
American Red Cross - Advanced First Aid and Emergency Care.
PHẦN 2: CHẨN ĐOÁN VÀ ĐIỀU TRỊ MỘT SỐ BỆNH MẠN TÍNH THƯỜNG GẶP
CHẨN ĐOÁN VÀ ĐIỀU TRỊ CƠN HEN PHẾ QUẢN CẤP Ở NGƯỜI LỚN
1. BỆNH HEN PHẾ QUẢN:
Là tình trạng viêm mạn tính đường thở, làm tăng tính đáp ứng đường thở (co thắt, phù nề, tăng tiết đờm) gây tắc nghẽn, hạn chế luồng khí đường thở, làm xuất hiện các dấu hiệu khò khè, khó thở, nặng ngực và ho tái diễn nhiều lần, thường xảy ra ban đêm và sáng sớm, có thể hồi phục tự nhiên hoặc do dùng thuốc.
2. CHẨN ĐOÁN:
2.1. Chẩn đoán xác định: Dựa vào 4 yếu tố sau:
- Tiền sử bản thân, gia đình có bệnh dị ứng như chàm, mày đay, viêm mũi dị ứng, hoặc đã được chẩn đoán hen.
- Cơn ho khò khè, khó thở, nặng ngực thường xuất hiện về đêm, tái phát nhiều lần nhất là khi có tiếp xúc với dị nguyên hoặc khi thay đổi thời tiết. Khi dùng thuốc giãn phế quản thì cơn cải thiện hoặc hết cơn.
- Nghe phổi trong cơn khó thở có ran rít ran ngáy.
- Đo lưu lượng đỉnh (PEF) ở những nơi có điều kiện trang bị dụng cụ đo (peak flow meter): PEF tăng bằng hoặc trên 20% so với trước khi dùng thuốc hoặc PEF thay đổi sáng - chiều bằng hoặc trên 20%, gợi ý chẩn đoán hen.
Ngoài ra điều trị thử bằng thuốc kích thích bê ta 2 và corticoid dạng hít có kết quả (lâm sàng đỡ khó thở, phổi bớt hoặc hết ran, PEF cải thiện) cũng là một chứng cớ để chẩn đoán hen.
2.2. Chẩn đoán phân biệt:
- Cơn hen tim: Tiền sử có bệnh tim, tiền sử có khó thở khi gắng sức (khác với khó thở do hen phế quản thường liên quan tới thời tiết, các yếu tố dị ứng), nghe phổi có ran ẩm thêm vào ran rít ran ngáy, đo huyết áp thường cao nhiều. Nếu chưa phân biệt được chắc chắn, khi xử trí nên dùng thuốc kích thích bê ta đường xịt hoặc khí dung, tránh dùng đường uống.
- Tràn khí màng phổi: Không có tiền sử khó thở, nghe phổi không có ran rít ran ngáy, có hội chứng tràn khí ở một bên phổi.
- Đợt cấp của bệnh phổi tắc nghẽn mạn tính: Tiền sử khó thở liên tục chứ không thành cơn, khó thở thường không bắt đầu từ nhỏ và thường nam giới nghiện thuốc lá nặng.
- Viêm tiểu phế quản cấp: Thường kèm theo sốt, ho khạc đờm (hen phế quản ho thường là ho khan).
- Dị vật đường hô hấp: ho sặc sụa, tím tái, khó thở.
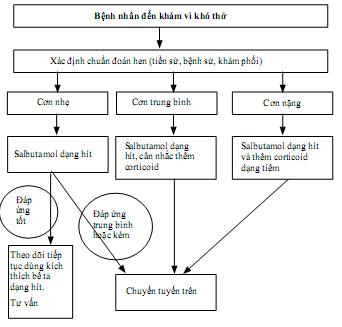
3. XỬ TRÍ CƠN HEN CẤP TẠI TUYẾN XÃ:
Có 3 bước cần làm:
- Đánh giá mức độ nặng của cơn hen;
- Xử trí ban đầu; và
- Đánh giá kết quả xử trí và hướng tiếp theo.
3.1. Đánh giá mức độ nặng của cơn hen: theo bảng sau
|
Dấu hiệu |
Cơn nhẹ |
Cơn trung bình |
Cơn nặng |
|
Khó thở |
Nhẹ (nằm được) |
Vừa (tăng khi nằm) |
Nhiều (không nằm được) |
|
Nói |
Bình thường |
Từng câu |
Từng từ |
|
Tần số thở |
Chậm |
Chậm |
>30 lần/ph |
|
Co kéo lõm ức |
Ít |
Ít |
Nhiều |
|
Ran rít |
Ít (cuối kỳ thở ra) |
Nhiều |
Nhiều |
|
Tần số tim |
<> |
100-120 |
>120 |
|
Xử trí ban đầu |
Kích thích bê ta 2 dạng hít, có thể lặp lại 3 giờ/lần |
Kích thích bê ta 2 dạng hít và cân nhắc corticoid |
Kích thích bê ta 2 dạng hít và thêm corticoid |
3.2. Xử trí ban đầu
3.2.1. Cơ số thuốc cần có:
- Thuốc kích thích bê ta 2: Ở tuyến xã nên dùng salbutamol (Ventolin) dạng xịt hoặc dạng khí dung, salbutamol viên uống 4mg.
- Prednisolon viên 5mg, mazipredone (Depersolon) ống tiêm 30mg và methylprednisolone ống tiêm 40mg (Tất cả đều có trong Danh mục thuốc dành cho tuyến xã).
3.2.2. Phác đồ xử trí:
- Salbutamol: Là thuốc đầu tay
+ Salbutamol dạng xịt: xịt họng 2 nhát liên tiếp (xịt khi bệnh nhân hít vào). Sau 20 phút nếu chưa đỡ, xịt thêm 2 - 4 nhát nữa. Trong vòng 1 giờ đầu có thể xịt thêm 2-3 lần nữa (mỗi lần 2-4 nhát).
+ Ở nơi có máy khí dung, có thể làm khí dung Ventolin 5mg thay cho thuốc dạng xịt.
+ Nếu không có thuốc dạng xịt, dùng dạng uống: Salbutamol 4mg uống 1 viên, sau 2 giờ có thể uống viên thứ 2 (liều trung bình 4 viên/ngày chia 4 lần)
- Corticoid: Nếu dùng thuốc giãn phế quản tình trạng khó thở vẫn không đỡ, hoặc với cơn hen nặng, dùng thêm corticoid đường toàn thân:
+ Mazipredone (Depersolon) 30 mg x 1 ống tiêm tĩnh mạch, hoặc
+ Methylprednisolon (Solu-Medrol) 40 mg x 1 -2 ống tiêm tĩnh mạch.
+ Lưu ý: Khi dùng aminophylline (Diaphyllin) tiêm tĩnh mạch để điều trị cơn hen phế quản, cần chú ý:
o Chỉ dùng khi không có thuốc kích thích bê ta 2.
o Tiêm chậm trong ít nhất 5 phút
o Không dùng khi bệnh nhân đã dùng theophylline đường uống trước đó
+ Không cần dùng kháng sinh cho bệnh nhân hen, nếu không có nhiễm trùng phối hợp (biểu hiện bằng sốt, ho có đờm đục...)
3.3. Hướng giải quyết tiếp:
Bảng đánh giá đáp ứng điều trị ban đầu cơn hen ở tuyến xã:
|
Tốt |
Trung bình |
Kém |
|
Hết các triệu chứng sau khi dùng thuốc kích thích bê ta và hiệu quả kéo dài trong 4 giờ |
Triệu chứng giảm nhưng xuất hiện trở lại <3 giờ="" sau="" khi="" dùng="" thuốc="" kích="" thích="" bê="" ta="" 2="" ban=""> |
Triệu chứng tồn tại dai dẳng hoặc nặng lên mặc dù đã dùng thuốc kích thích bê ta 2 |
|
Xử trí tiếp Dùng thuốc kích thích bê ta 2 cứ 3-4 giờ/lần trong 1-2 ngày Tư vấn bác sĩ chuyên khoa để được theo dõi. |
Xử trí tiếp Thêm corticoid viên Tiếp tục dùng thuốc kích thích bê ta 2 Chuyển viện |
Xử trí tiếp Thêm corticoid viên hoặc tiêm, truyền Khí dung thuốc kích thích bê ta 2 và gọi xe cấp cứu chuyển viện. |
Lưu ý: Nếu là cơn hen nặng, nên chuyển viện ngay sau khi dùng thuốc xử trí ban đầu, không chờ đánh giá đáp ứng điều trị.
Lược đồ tóm tắt xử trí cơn hen cấp ở tuyến xã:
----------------------------------------------
Tài liệu tham khảo:
1. Hướng dẫn điều trị tập 1 Bộ Y tế, Nhà xuất bản Y học 2005.
2. Hướng dẫn chẩn đoán và điều trị hen người lớn. Bộ Y tế - 2009.
CHẨN ĐOÁN VÀ ĐIỀU TRỊ TĂNG HUYẾT ÁP
1. KHÁI NIỆM VÀ NGUYÊN NHÂN TĂNG HUYẾT ÁP:
- Tăng huyết áp là khi huyết áp tâm thu (huyết áp tối đa) ≥140 mmHg và/hoặc huyết áp tâm trương (huyết áp tối thiểu) ≥ 90 mmHg.
- Tăng huyết áp thường không xác định được nguyên nhân (chỉ 10% là tìm được nguyên nhân). Các nguyên nhân là do bệnh thận (viêm cầu thận, hẹp động mạch thận, sỏi thận,…), bệnh nội tiết (hội chứng Cushing, u tuyến thượng thận, hội chứng chuyển hóa,…), và một số nguyên nhân khác (nhiễm độc thai nghén, hẹp eo động mạch chủ, dùng dài ngày một số thuốc gây tăng huyết áp như corticoid, thuốc tránh thai, thuốc chống trầm cảm…).
2. CÁC YẾU TỐ NGUY CƠ TIM MẠCH, BIẾN CHỨNG:
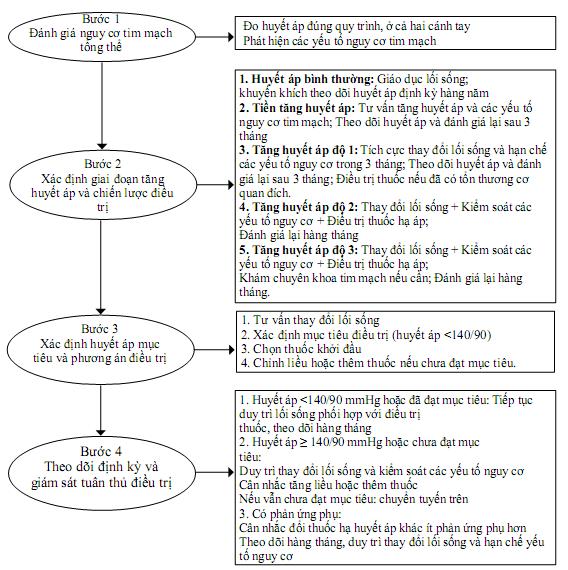
Đối với tăng huyết áp, ngoài việc xác định con số huyết áp để chẩn đoán bệnh, cần tìm các yếu tố nguy cơ tim mạch và các biến chứng để xác định chiến lược điều trị toàn diện và lâu dài.
2.1. Các yếu tố nguy cơ tim mạch:
- Tuổi cao (nam>55, nữ>65 tuổi)
- Tiền sử gia đình mắc bệnh tim mạch sớm (nam trước 55, nữ trước 65 tuổi)
- Thừa cân hoặc béo phì, béo bụng
- Hút thuốc lá, thuốc lào
- Uống nhiều rượu, bia
- Ít hoạt động thể lực
- Stress và căng thẳng tâm lý
- Chế độ ăn quá nhiều muối (yếu tố nguy cơ với tăng huyết áp)
- Đái tháo đường
- Rối loạn lipid máu
- Có microalbumin niệu hoặc mức lọc cầu thận ước tính<60ml>
2.2. Các biến chứng hoặc tổn thương cơ quan đích do tăng huyết áp:
- Đột quỵ, tai biến mạch máu não (nhũn não, xuất huyết não), sa sút trí tuệ.
- Phì đại thất trái (trên điện tim hay siêu âm tim), suy tim.
- Nhồi máu cơ tim, đau thắt ngực.
- Bệnh mạch máu ngoại vi, hẹp động mạch cảnh.
- Xuất huyết võng mạc, phù gai thị.
- Protein niệu, tăng creatinin huyết thanh, suy thận.
3. CHẨN ĐOÁN:
3.1. Chẩn đoán xác định:
3.1.1. Dựa vào con số huyết áp.Tuy nhiên việc đo huyết áp cần được thực hiện đúng theo quy trình sau:
- Bệnh nhân được nghỉ ngơi trong phòng yên tĩnh ít nhất 5-10 phút trước khi đo.
- Không dùng chất kích thích (cà phê, hút thuốc, rượu bia) trước khi đo 2 giờ
- Tư thế đo chuẩn: bệnh nhân ngồi ghế tựa, cánh tay duỗi thẳng trên bàn, nếp khuỷu ngang với mức tim. Ngoài ra có thể đo ở các tư thế nằm, đứng.
- Sử dụng huyết áp kế thủy ngân, huyết áp kế đồng hồ hoặc huyết áp kế điện tử (loại đo ở cánh tay). Chiều dài bao đo tối thiểu bằng 80% chu vi cánh tay, chiều rộng tối thiểu bằng 40% chu vi cánh tay. Quấn bao đo đủ chặt, bờ dưới của bao đo ở trên nếp lằn khuỷu tay 2 cm. Đặt máy ở vị trí để đảm bảo máy hoặc mức 0 của thang đo ngang với mức tim.
- Nếu không dùng máy đo tự động, trước khi đo phải xác định vị trí của động mạch cánh tay để đặt ống nghe. Bơm hơi thêm 30 mmHg sau khi không còn thấy mạch đập. Xả hơi với tốc độ 2-3 mmHg/nhịp đập. Huyết áp tâm thu tương ứng với lúc xuất hiện tiếng đập đầu tiên và huyết áp tâm trương tương ứng với khi mất hẳn tiếng đập.
- Không nói chuyện khi đang đo huyết áp.
- Lần đo đầu tiên, cần đo huyết áp ở cả hai cánh tay, tay nào có con số huyết áp lớn hơn sẽ dùng để theo dõi huyết áp về sau.
- Nên đo huyết áp ít nhất hai lần, mỗi lần cách nhau ít nhất 1-2 phút. Nếu số đo huyết áp giữa hai lần đo chênh nhau trên 10 mmHg, cần đo lại một vài lần sau khi đã nghỉ trên 5 phút. Giá trị huyết áp ghi nhận là trung bình cộng của hai lần đo cuối cùng.
- Trường hợp nghi ngờ, có thể theo dõi huyết áp bằng máy đo tự động tại nhà hoặc bằng máy đo tự động 24 giờ (Holter huyết áp).
3.1.2. Ngưỡng chẩn đoán tăng huyết áp thay đổi tùy theo từng cách đo huyết áp:
|
|
Huyết áp tâm thu |
Huyết áp tâm trương |
||
|
1. Cán bộ y tế đo theo đúng quy trình 2. Đo bằng máy đo HA Holter 24 giờ 3. Tự đo tại nhà (đo nhiều lần) |
≥ 140 mmHg ≥ 130 mmHg và/hoặc ≥ 135 mmHg |
≥ 90 mmHg ≥ 80 mmHg ≥ 85 mmHg |
||
|
3.2. Phân độ tăng huyết áp: Tăng huyết áp được phân độ như sau: |
|
|
||
|
Phân độ Huyết áp |
Huyết áp tâm thu (mmHg) |
|
Huyết áp tâm trương (mmHg) |
|
|
Huyết áp tối ưu Huyết áp bình thường |
< 120=""> 120 - 129 |
và và/hoặc |
<> 80 - 84 |
|
|
Tiền Tăng Huyết áp |
130 - 139 |
và/hoặc |
85 - 89 |
|
|
Tăng Huyết áp độ 1 Tăng Huyết áp độ 2 Tăng Huyết áp độ 3 |
140 - 159 160 - 179 ≥ 180 |
và/hoặc và/hoặc và/hoặc |
90 - 99 100 - 109 ≥ 110 |
|
|
Tăng Huyết áp Tâm thu Đơn độc |
≥ 140 |
và |
<> |
|
Cả hai con số đều có giá trị để đánh giá mức độ nặng nhẹ của bệnh.
Nếu hai con số tâm thu và tâm trương ở hai độ khác nhau, thì lấy số ở độ cao hơn để phân loại. Thí dụ huyết áp 170/95 mmHg được xếp loại tăng huyết áp độ 2.
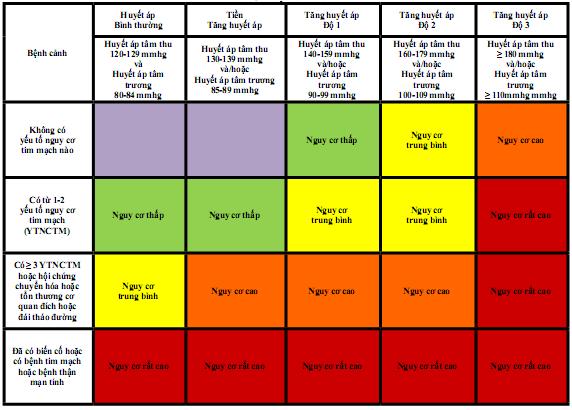
3.3. Phân tầng nguy cơ tim mạch:
Dựa vào phân độ tăng huyết áp, số lượng các yếu tố nguy cơ tim mạch và biến cố tim mạch, người ta phân tầng nguy cơ tim mạch như sau để có chiến lược quản lý, theo dõi và điều trị lâu dài:
PHÂN TẦNG NGUY CƠ Ở BỆNH NHÂN TĂNG HUYẾT ÁP
4. ĐIỀU TRỊ:
4.1. Nguyên tắc chung:
- Tăng huyết áp là bệnh mạn tính nên cần theo dõi đều, điều trị đúng và đủ hàng ngày, điều trị lâu dài, phối hợp giữa thay đổi lối sống và điều trị thuốc.
- Mục tiêu điều trị là đạt huyết áp mục tiêu và giảm tối đa nguy cơ tim mạch
- Huyết áp mục tiêu cần đạt là <140 90="" mmhg="" và="" càng="" gần="" huyết="" áp="" tối="" ưu="" càng="" tốt="" nếu="" bệnh="" nhân="" vẫn="" dung="" nạp="" được.="" nếu="" nguy="" cơ="" tim="" mạch="" cao="" và="" rất="" cao="" thì="" huyết="" áp="" mục="" tiêu="" cần="" đạt="" là=""><130 80="" mmhg.="" khi="" đã="" đạt="" huyết="" áp="" mục="" tiêu,="" cần="" tiếp="" tục="" duy="" trì="" phác="" đồ="" điều="" trị="" lâu="" dài="" kèm="" theo="" việc="" theo="" dõi="" chặt="" chẽ,="" định="" kỳ="" để="" điều="" chỉnh="" kịp="">
- Điều trị cần hết sức tích cực ở bệnh nhân đã có tổn thương cơ quan đích.
4.2. Thay đổi lối sống:
Gồm 5 điểm chính sau:
- Bỏ thuốc lá, thuốc lào.
- Chống thừa cân: ăn uống vừa phải, không ăn nhiều mỡ, tránh đồ ăn nhanh, theo dõi cân nặng thường xuyên để duy trì cân nặng lý tưởng với chỉ số khối cơ thể (BMI) từ 18,5 đến 22,9 kg/m2.
- Tăng vận động thể lực: Những môn thể dục thể thao phù hợp với người tăng huyết áp là đi bộ, đạp xe, chạy, bơi, bóng bàn, cầu lông (không thi đấu)... nên tập đều đặn khoảng 30-60 phút mỗi ngày. Các môn tập tạ, lặn dưới nước, leo núi không nên tập.
- Giảm uống rượu, bia: Bệnh nhân nên được khuyên uống rượu vừa phải: không quá 2 cốc chuẩn/ngày với nam và không quá 1 cốc chuẩn/ngày với nữ (1 cốc chuẩn chứa 10g ethanol tương đương 330 ml bia hoặc 120 ml rượu vang hoặc 30 ml rượu mạnh)
- Chế độ ăn giảm muối: chỉ nên ăn dưới 6g muối/ngày (tương đương dưới 1 thìa cà phê muối/ngày). Nếu không tính chính xác được lượng muối ăn vào, nên giảm một nửa lượng muối thường dùng khi nấu và không chấm thêm muối mắm khi ăn. Tránh ăn các thức ăn chế biến sẵn, các thực phẩm chứa nhiều muối như cà muối, dưa muối…
4.3. Điều trị thuốc:
- Chọn thuốc khởi đầu:
· Tăng huyết áp độ 1: Có thể lựa chọn một thuốc trong các nhóm: Lợi tiểu thiazide liều thấp, ức chế men chuyển, ức chế thụ thể, chẹn kênh can xi loại tác dụng chậm, chẹn bê ta giao cảm (nếu không có chống chỉ định).
· Tăng huyết áp độ 2 trở lên: Nên phối hợp hai thuốc trong các nhóm trên.
- Từng bước phối hợp các thuốc trong các nhóm cơ bản, bắt đầu từ liều thấp như lợi tiểu thiazide (hydrochlorothiazide 12,5mg/ngày), chẹn kênh calci dạng tác dụng chậm (nifedipine retard 10-20mg/ngày), ức chế men chuyển (enalapril 5mg/ngày, perindopril 2,5-5mg/ngày…). Không phối hợp 2 thuốc trong cùng một nhóm.
- Có thể dùng phác đồ lựa chọn thuốc dựa theo tuổi bệnh nhân:
· Bệnh nhân trên 55 tuổi, bắt đầu bằng thuốc ức chế can xi
· Bệnh nhân dưới 55 tuổi, bắt đầu bằng thuốc ức chế men chuyển
· Khi phải dùng 2 thuốc: bệnh nhân đang dùng ức chế can xi thì thêm thuốc ức chế men chuyển, bệnh nhân đang dùng thuốc ức chế men chuyển thì thêm thuốc ức chế can xi.
- Khuyên bệnh nhân uống thuốc đúng, đủ và đều, đồng thời theo dõi, khám lại và phát hiện sớm các biến chứng và phản ứng phụ của thuốc.
- Nếu chưa đạt huyết áp mục tiêu, chỉnh liều tới liều tối ưu hoặc bổ sung thêm một loại thuốc khác cho đến khi đạt huyết áp mục tiêu.
- Nếu vẫn không đạt huyết áp mục tiêu hoặc có biến chứng, chuyển tuyến trên.
4.4. Chiến lược điều trị tăng huyết áp theo độ tăng huyết áp và nguy cơ tim mạch:
ĐIỀU TRỊ TĂNG HUYẾT ÁP DựA TRÊN PHâN TẦNG NGUY Cơ
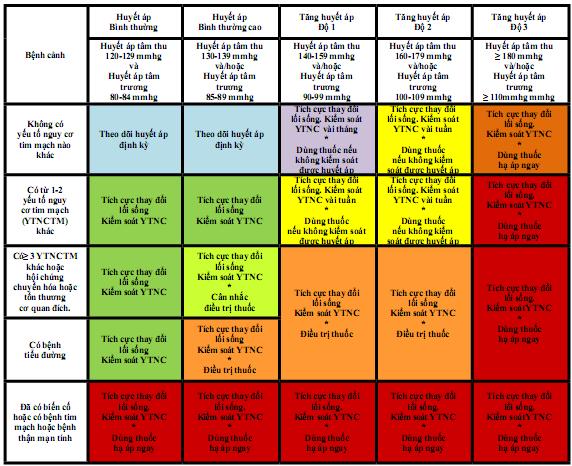
4.5.Các lý do chuyển tuyến trên:
- Tăng huyết áp tiến triển: Tăng huyết áp có biến chứng (như tai biến mạch máu não, suy tim) hoặc khi có các biến chứng tim mạch.
- Nghi ngờ tăng huyết áp thứ phát hoặc tăng huyết áp người trẻ hoặc khi cần đánh giá tổn thương cơ quan đích.
- Tăng huyết áp kháng trị (không đạt huyết áp mục tiêu mặc dù đã dùng phối hợp trên 3 loại thuốc trong đó có lợi tiểu) hoặc không dung nạp thuốc hoặc có bệnh phối hợp.
- Tăng huyết áp ở phụ nữ có thai hoặc một số trường hợp đặc biệt khác.
5. XỬ TRÍ CẤP CỨU TĂNG HUYẾT ÁP:
Khi đo huyết áp cao ở độ 3 trở lên (trên 180/110), xử trí bằng thuốc captopril (capoten) 5-10mg hoặc nifedipine (adalat) 25mg ngậm 1 viên. Sau 1 giờ đo lại huyết áp nếu chưa xuống dưới 160/90 mmHg, có thể ngậm thêm 1 viên nữa. Vận chuyển bệnh nhân an toàn khi huyết áp dưới 160/90 và không có triệu chứng.
----------------------------------------------------
Tài liệu tham khảo:
1. Hội tim mạch học Việt Nam. Khuyến cáo 2008 về các bệnh lý tim mạch và chuyển hóa. Nhà xuất bản Y học 2008.
2. 2003 World Health Organization (WHO)/ International Society of Hypertension
3. (ISH) statement on management of hypertension. Journal of Hypertension 2003, Vol
21 No 11; 1983-1992.
4. Hướng dẫn điều trị - Bộ Y tế - Nhà xuất bản Y học - 2005. Tập 1.
5. Hướng dẫn chẩn đoán và điều trị tăng huyết áp - Bộ Y tế 2010.
6. Tài liệu hướng dẫn đào tạo cán bộ chăm sóc sức khỏe ban đầu về phòng chống một số bệnh không lây nhiễm. Bộ Y tế. Nhà xuất bản Y học 2006.
QUẢN LÝ BỆNH ĐÁI THÁO ĐƯỜNG
1. ĐỊNH NGHĨA.
Đái tháo đường là một bệnh mạn tính, có những đặc điểm sau:
- Tăng glucose máu
- Kết hợp với những bất thường về chuyển hóa carbonhydrat, lipid và protein
- Bệnh luôn gắn liền với xu hướng phát triển các bệnh về thận, đáy mắt, thần kinh và tim mạch.
2. PHÂN LOẠI ĐÁI THÁO ĐƯỜNG:
Đái tháo đường có thể phân ra thể bệnh theo cơ chế bệnh sinh là thiếu insulin tuyệt đối hoặc tương đối như sau:
- Đái tháo đường type 1: Tế bào bê ta của tuyến tụy bị phá hủy do nguyên nhân tự miễn hoặc không rõ nguyên nhân, gây nên thiếu insulin tuyệt đối.
- Đái tháo đường type 2: Do tế bào của cơ thể kháng với insulin, dẫn đến thiếu insulin tương đối (tức là insulin vẫn tiết ra với số lượng bình thường nhưng thiếu so với đòi hỏi của cơ thể).
- Đái tháo đường thai kỳ: Tình trạng rối loạn đường huyết ở bất kỳ mức độ nào được phát hiện lần đầu tiên trong thời kỳ mang thai.
- Các thể đặc biệt khác: do thuốc hoặc hóa chất, bệnh nội tiết, do bất thường về gen,… Đái tháo đường type 2 là loại phổ biến nhất (chiếm 90-95%) trong các thể bệnh đái tháo đường. Tài liệu này chỉ dành cho đái tháo đường type 2.
3. VAI TRÒ CỦA Y TẾ TUYẾN XÃ ĐỐI VỚI BỆNH ĐÁI THÁO ĐƯỜNG:
Theo chương trình phòng chống các bệnh không lây nhiễm của Bộ Y tế, thì nhân viên y tế tuyến cơ sở (tuyến xã) có 4 vai trò sau đây trong phòng chống bệnh đái tháo đường:
- Thực hiện phòng bệnh cho cộng đồng thông qua giáo dục thay đổi hành vi nguy cơ.
- Xác định những người có nguy cơ mắc bệnh và tác động để loại bỏ các yếu tố nguy cơ đó.
- Sàng lọc, chẩn đoán sớm đái tháo đường, tiền đái tháo đường chuyển tuyến trên để chẩn đoán và điều trị kịp thời.
- Quản lý, theo dõi người bệnh đã được điều trị ổn định ở tuyến trên.
3.1. Xác định yếu tố nguy cơ mắc bệnh đái tháo đường để phòng bệnh.
- Xác định thừa cân, béo phì: Tính chỉ số BMI (Chỉ số khối cơ thể).
BMI = Cân nặng (tính bằng kilogam) chia cho bình phương của chiều cao (tính bằng mét).
Ví dụ: Một người cao 1m60 có cân nặng 65kg có BMI= 65/1,62 = 65/2,56 = 25,4
Xếp loại thể trạng cơ thể dựa theo BMI (Tiêu chuẩn người châu Á - IDF 2005)
|
Thể trạng |
BMI |
|
Gầy Bình thường Thừa cân Béo độ 1 Béo độ 2 |
<> 18,5 - 22,9 23 - 24,9 25 - 29,9 ≥30 |
- Yếu tố nguy cơ mắc bệnh Đái tháo đường.
+ BMI ≥ 23 kg/m²
+ Tuổi ≥ 45
+ Huyết áp trên 130/85 mmhg
+ Trong gia đình có người đái tháo đường ở thế hệ cận kề (Bố, mẹ, anh, chị em ruột, con ruột bị mắc bệnh đái tháo đường týp 2).
+ Phụ nữ mắc hội chứng buồng trứng đa nang hoặc có tiền sử thai sản đặc biệt (đái tháo đường thai kỳ, tiền đái tháo đường, sinh con to - nặng trên 3600 gam, sảy thai tự nhiên, thai chết lưu).
+ Tiền sử được chẩn đoán mắc Hội chứng chuyển hóa, tiền đái tháo đường (Suy giảm đường huyết lúc đói, rối loạn dung nạp đường).
+ Rối loạn Lipid máu.
+ Ít hoạt động thể lực
+ Uống nhiều rượu, hút thuốc lá
3.2. Phát hiện, chẩn đoán sớm người mắc đái tháo đường trong cộng đồng:
3.2.1. Phát hiện người có yếu tố nguy cơ mắc đái tháo đường.
- Sử dụng bảng tự đánh giá mức độ nguy cơ mắc bệnh đái tháo đường týp 2.
- Phát hiện người có yếu tố nguy cơ mắc bệnh đái tháo đường týp 2 (Mục 3.1). Những người này thực hiện xét nghiệm đường huyết nhanh hoặc thực hiện nghiệm pháp tăng đường huyết bằng đường uống để phát hiện sớm đái tháo đường.
- Người có biểu hiện của bệnh, đó là “ĂN NHIỀU, UỐNG NHIỀU, ĐÁI NHIỀU VÀ GẦY NHANH”. Tuy nhiên cũng cần lưu ý có thể bệnh nhân chỉ có một trong các triệu chứng thôi, như gầy sút nhanh, hoặc hay khát nước, …hoặc có người nhận thấy nước tiểu có ruồi bâu, kiến đậu.
- Người không có triệu chứng nêu trên nhưng có thể có biểu hiện của các biến chứng: hay có mụn nhọt, hay tê chân tay, viêm lợi, viêm âm đạo dai dẳng, mờ mắt sớm trước 50 tuổi,…
3.2.2. Chẩn đoán đái tháo đường
- Cách duy nhất chuẩn đoán đái tháo đường là làm xét nghiệm đường máu. Ở tuyến xã, có thể đo đường máu bằng máy đo đường huyết nhanh.
- Bệnh nhân được đo đường huyết buổi sáng, lúc đói khi chưa ăn.
- Kết quả nếu đường huyết ≥ 7 mmol/L thì là đái tháo đường, nên chuyển tuyến trên khẳng định chẩn đoán và hướng điều trị.
- Nếu kết quả từ 6,1 - 6,9 mmol/L, có thể là tình trạng tiền đái tháo đường. Khi đó ta có thể làm nghiệm pháp tăng đường huyết đường uống (cho bệnh nhân uống 75 g đường glucose, sau 2 giờ đo đường huyết), nếu kết quả ≥ 7,8 mmol/L thì bệnh nhân được coi là có tình trạng tiền đái tháo đường hoặc đường huyết ≥ 11,1 mmol/L là đái tháo đường và cũng cần chuyển lên tuyến trên để xác định chẩn đoán và hướng điều trị.
- Nên làm 2 lần vào 2 ngày khác nhau để cho kết quả chắc chắn.
4. QUẢN LÝ, THEO DÕI NGƯỜI BỆNH ĐÃ ĐƯỢC ĐIỀU TRỊ ỔN ĐỊNH Ở TUYẾN TRÊN:
4.1.Hướng dẫn chế độ ăn uống và sinh hoạt cho bệnh nhân:
- Nên ăn nhiều rau, quả và ngũ cốc nguyên hạt. Nên giảm bớt tinh bột, các thức ăn có nguồn gốc động vật và thay thế bằng các thức ăn có nguồn gốc thực vật như các loại đậu, lạc, …
- Nên kiêng các thức ăn cung cấp đường nhanh (là các thức ăn có vị ngọt như bánh kẹo, trái cây ngọt như mít, xoài, dứa). Có thể dùng các chất ngọt (đường hóa học) thay thế đường thông thường như sacharin.
- Cần chú ý làm giảm cân nếu có béo phì hoặc thừa cân bằng chế độ ăn giảm calo. Ở người không thừa cân hoặc béo phì, không nên ăn kiêng thái quá.
- Bệnh nhân dù ăn kiêng để giảm cân nhưng vẫn phải đảm bảo các vitamin, nhất vitamin nhóm B.
- Nên tăng cường tập luyện thể lực (đi bộ, chạy, bơi). Tăng cường vận động trong sinh hoạt hàng ngày như đi bộ, tránh dùng xe máy khi không thật cần thiết,…
- Giữ vệ sinh sạch sẽ để phòng nhiễm trùng: vệ sinh cơ thể và điều trị ngay các xây xát tay chân, vệ sinh răng miệng,…
- Sinh hoạt điều độ, tránh rượu, bỏ thuốc lá.
4.2.Dùng thuốc:
Thuốc được dùng ở tuyến xã theo danh mục thông tư 31 của bộ Y tế là metformin, gliclazide, glibenclamide. Insulin không được dùng ở tuyến xã, nên khi dùng thuốc uống không đạt yêu cầu thì chuyển tuyến trên.
Metformin:
- Là thuốc nền tảng điều trị đái tháo đường, nên dùng bắt đầu điều trị và luôn dùng phối hợp nếu cần thêm thuốc khác.
- Thuốc không gây hạ đường huyết
- Phản ứng phụ hay gặp là ỉa chảy
- Dùng bắt đầu bằng liều 500mg/ngày, tăng liều từ từ để tránh phản ứng phụ, và không tăng lên quá 2000mg/ngày.
Gliclazide và glibenclamide:
- Gliclazide viên 80mg, ngày uống 2 - 4 viên, tùy vào đường huyết
- Glibenclamide viên 5mg, ngày uống 2 - 4 viên, tùy vào đường huyết
- Nên bắt đầu bằng liều thấp rồi tăng dần để đạt đường huyết < 7="">
- Dùng phối hợp với metformin khi metformin đơn độc không đạt đường huyết mục tiêu hoặc có thể dùng đơn độc khi metformin không dung nạp hoặc bị chống chỉ định.
- Thuốc có thể gây hạ đường huyết
- Thuốc uống trước các bữa ăn để tránh hạ đường huyết
4.3. Phát hiện các biến chứng để chuyển lên tuyến trên kịp thời:
- Khát nước tăng lên, đái nhiều lên (đường huyết cao)
- Ý thức chậm chạp hoặc hôn mê (hôn mê tăng đường huyết)
- Vã mồ hôi, run chân tay (cơn hạ đường huyết): xử lý cơn hạ đường huyết rồi mới chuyển.
- Đau bụng, nôn, buồn nôn (tăng đường huyết)
- Tê chân tay (biến chứng thần kinh)
- Loét chân (biến chứng loét chân)
- Ho kéo dài (lao)
- Sốt kéo dài (nhiễm trùng)
- Đau chân khi đi lại (viêm tắc tĩnh mạch, viêm tắc động mạch chân)
- Phù (biến chứng thận)
4.4. Hướng dẫn bệnh nhân phát hiện và tự xử lý biến chứng hạ đường huyết:
- Biểu hiện hạ đường huyết là vã mồ hôi, đói lả, run tay, nếu nặng có thể hôn mê. Thường xảy ra khi bệnh nhân uống quá liều thuốc, hoặc bỏ bữa ăn trong khi vẫn uống thuốc.
- Khi có biểu hiện này, người bệnh nên uống ngay một cốc nước có đường (10 - 15 gam đường) hoặc ăn một thứ đồ ngọt (bánh, kẹo, quả chuối, …) hoặc một cốc nước trái cây ngọt.
- Sau khi hết triệu chứng nên đi khám để điều chỉnh lại liều thuốc
- Để tránh biến chứng hạ đường huyết, bệnh nhân nên ăn đúng giờ (không bỏ bữa) và uống thuốc đái tháo đường trước bữa ăn.
4.5. Nhận định kết quả khi đo đường huyết cho bệnh nhân đái tháo đường và xử lý:
- Đường huyết từ 4 - 6,9 mmol/L: đạt yêu cầu, tiếp tục điều trị như hiện tại
- Đường huyết từ 7 - 12 mmol/L: Chưa đạt yêu cầu, tăng liều thuốc điều trị, phối hợp với chế độ ăn và tăng hoạt động thể lực.
- Đường huyết trên 13 mmol/L, chuyển tuyến trên.
- Đường huyết dưới 3,9 mmol/L, xử lý hạ đường huyết bằng cách cho bệnh nhân uống một cốc nước có đường (10 - 15 gam đường), theo dõi các triệu chứng hạ đường huyết, đo lại sau 1 giờ. Nếu đường huyết vẫn chưa lên, tiếp tục uống nước có đường cho đến khi đường huyết lên trên 4 mmol/L rồi chuyển tuyến trên để theo dõi và chỉnh liều thuốc.
- Đường huyết dưới 3 mmol/L thì phải tiêm truyền tĩnh mạch ngay khoảng 50 - 100 ml dung dịch Glucose 30% sau đó duy trì bằng dung dịch Glucose 5% đo lại đường huyết trên 4 mmol/L rồi chuyển tuyến trên để theo dõi và chỉnh liều thuốc.
5. PHÁC ĐỒ THỰC HÀNH QUẢN LÝ BỆNH ĐÁI THÁO ĐƯỜNG Ở TUYẾN XÃ
5.1. Phát hiện và chẩn đoán sớm:

5.2. Quản lý bệnh nhân từ tuyến trên gửi về
----------------------------------------
Tài liệu tham khảo:
1. Phòng chống một số bệnh không lây nhiễm. Bộ Y tế - Chương trình phòng chống một số bệnh không lây nhiễm. Tài liệu hướng dẫn đào tạo cán bộ chăm sóc sức khỏe ban đầu.
2. Bộ Y tế. Thông tư số 31/2011/TT-BYT ngày 11/7/2011 ban hành và hướng dẫn thực hiện danh mục thuốc chủ yếu sử dụng tại các cơ sở KBCB được quỹ BHYT thanh toán.
3. Hướng dẫn chẩn đoán và điều trị bệnh đái tháo đường type 2 - Bộ Y tế
PHẦN 3. CHẨN ĐOÁN MỘT SỐ TRIỆU CHỨNG LIÊN QUAN ĐẾN CÁC BỆNH LÂY NHIỄM, KHÔNG LÂY NHIỄM (SỐT, ĐAU BỤNG,...)
SỐT
Sốt là khi thân nhiệt cơ thể tăng lên trên 37độ C khi cặp ở nách, trên 37độ 5 khi cặp ở miệng, hậu môn.
Phân biệt sốt do nhiễm khuẩn hay không do nhiễm khuẩn (do virus, do bệnh hệ thống, do ung thư,…) cần được đặt ra để chỉ định kháng sinh cho đúng. Nếu có nhiễm khuẩn, tại tuyến xã có thể điều trị được những nhiễm khuẩn thông thường.
Sơ bộ chẩn đoán:
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
Không có triệu chứng khác Khám không có gì bất thường: - Xuất hiện dưới 5 ngày, thường có đau mỏi toàn thân. Có thể có ho khan sổ mũi, hắt hơi, nhức đầu. Ngoài cơn sốt bệnh nhân sinh hoạt tương đối bình thường. |
Sốt virus |
Paracetamol 10mg/kg cân nặng/lần x 4-6 lần/ngày. Chườm mát, uống nhiều nước, theo dõi nếu sốt kéo dài quá 5 ngày -> chuyển hoặc dùng kháng sinh (xem dưới) |
|
- Kéo dài trên 7 ngày: |
Có thể sốt do nhiễm khuẩn |
Kháng sinh amoxicillin 0,5g, 3 viên x 2 lần/ngày x 7 ngày, hoặc cefalexin 0,5g, 2 viên x 2 lần/ngày; có hoặc không kèm doxycycline 100mg, 1 viên x 2 lần/ngày x 7 ngày Sau 3 ngày đánh giá lại, nếu không đỡ thì chuyển |
|
Có rét, từng cơn hàng ngày kiểu sốt rét Ở vùng có sốt rét |
Sốt rét |
Theo phác đồ quốc gia về bệnh sốt rét |
|
Có rét run phải đắp chăn |
Nhiễm khuẩn |
Chuyển tuyến |
|
Đau đầu - Kèm nôn và gáy cứng: |
Viêm màng não |
Chuyển tuyến |
|
- Không nôn, gáy mềm |
Sốt virus (xem thêm dấu hiệu và triệu chứng của sốt virus) |
Xử lý như sốt virus |
|
- Có rối loạn ý thức |
Viêm não |
Chuyển tuyến |
|
Có chấm xuất huyết dưới da |
Sốt xuất huyết |
Chuyển tuyến |
|
Sốt nhẹ kéo dài trên 3 tuần |
Lao, bệnh hệ thống, hoặc bệnh lý ác tính |
Chuyển tuyến |
|
Kèm theo ho có đờm đục, khám phổi có thể có ran nổ hoặc ran rít ngáy rải rác hai bên |
Viêm phế quản cấp |
Kháng sinh amoxicillin 500mg, 2 viên x 3 lần/ngày x 7 ngày; hoặc Augmentin (amoxicillin phối hợp clavulanate K) 625mg, 1 viên x 3 lần/ngày x 7 ngày; hoặc clarithromycin 500mg, 1 viên x 2 lần/ngày x 7 ngày. |
|
Kèm các triệu chứng viêm tại chỗ: - Đau họng, khám có họng đỏ, và/hoặc amidan sưng có mủ. |
Viêm họng, viêm amidan cấp mủ |
Kháng sinh amoxicillin hoặc Augmentin, hoặc cefalexin, liều lượng như trong viêm phế quản cấp. |
|
- Đau răng lợi |
Viêm quanh răng, viêm lợi |
Kháng sinh spiramycin 1,5 triệu đơn vị x 3 lần/ngày x 7 ngày; nếu không đỡ thì chuyển |
|
- Đau bụng |
Xem phần đau bụng |
Xử lý theo phần đau bụng |
|
- Đau ngực |
Các tổn thương viêm ở phổi. |
Chuyển tuyến |
|
- Đái buốt, rắt |
Nhiễm khuẩn tiết niệu |
Kháng sinh sulfamethoxazole và trimethoprim (Biseptol) 480mg, 2 viên x 2 lần/ngày x 7 ngày hoặc ciprofloxacin 500mg 1 viên x 2 lần/ngày x 7 ngày. |
|
- Kèm tiêu chảy |
Nhiễm khuẩn đường tiêu hóa |
Xem bài tiêu chảy |
Lưu ý chung:
- Nếu chẩn đoán là sốt virus (sốt dưới 5 ngày, không có nhiễm trùng ở đâu), các yếu tố sau gợi ý chuyển viện sớm: sốt cao liên tục uống thuốc hạ sốt không đỡ, mạch nhanh trên 120 lần/phút ngoài cơn sốt, li bì, không ăn uống được.
- Sau khi dùng kháng sinh, theo dõi nếu không hết sốt sau 3 ngày thì chuyển. Liều lượng kháng sinh ở trên là liều thường dùng cho người lớn ≥50kg cân nặng.
- Nên cho bệnh nhân uống nhiều nước (có thể dùng dung dịch oresol). Truyền dịch để bù nước nếu bệnh nhân không uống được.
-----------------------------------------
Tài liệu tham khảo:
1. Symptoms to diagnosis - An Evidence-Based Guide, Scott D.C. Stern; Adam S Cifu, Diane Altcorn. 2010
2. Norman A., 2012. Clinical guidelines for commune health centers. KICH project
ĐAU BỤNG
Đau bụng là một trong những triệu chứng lâm sàng hay gặp nhất ở phòng khám bệnh. Nguyên nhân rất đa dạng, từ những nguyên nhân đơn giản lành tính tới những bệnh nặng đe dọa tính mạng.
Ở đây đưa ra hướng chẩn đoán sơ bộ một số nguyên nhân chính của đau bụng dựa trên các triệu chứng và dấu hiệu lâm sàng cơ bản, nhằm sàng lọc sơ bộ bệnh nhân tại tuyến xã.
1. ĐAU BỤNG TRÊN RỐN:
Nghĩ đến:
- Loét dạ dày - tá tràng
- Viêm tụy cấp
- Sỏi túi mật
- Áp xe gan
- Nhồi máu cơ tim.
Sơ bộ chẩn đoán:
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
Đau dữ dội, liên tục Nôn Bí trung đại tiện Bụng chướng, không có dấu hiệu rắn bò |
Viêm tụy cấp |
Chuyển tuyến |
|
Đau lệch sang dưới sườn phải, liên tục Có thể vàng da Có thể sốt |
Sỏi mật |
Chuyển tuyến |
|
Đau âm ỉ, từng đợt vài ngày Có thể có ợ chua Ăn vào có thể bớt đau Bụng không chướng |
Loét dạ dày - tá tràng |
Omeprazol 20mg x 2 viên/ngày kèm theo amoxicillin 500mg x 4 viên/ngày và clarithromycin 500mg x 2 viên/ngày, trong 7-10 ngày. |
|
Đau âm ỉ liên tục dưới sườn phải, kèm theo sốt. Khám gan to, đau, Đau nhiều |
Áp xe gan |
Chuyển tuyến |
|
Tim nhanh >100/phút hoặc chậm <60 phút=""> Huyết áp cao hoặc có tiền sử huyết áp cao; hoặc huyết áp tụt Khó thở, hốt hoảng, da tái, vã mồ hôi. Phổi có thể có ran ẩm. |
Nhồi máu cơ tim |
Chuyển tuyến |
2. ĐAU BỤNG QUANH RỐN:
Nghĩ đến:
- Viêm ruột thừa cấp giai đoạn sớm
- Tắc ruột
- Rối loạn tiêu hóa
- Hội chứng ruột kích thích
Sơ bộ chẩn đoán:
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
Đau quặn từng cơn, kèm ỉa lỏng nhiều lần, có thể nôn Liên quan đến ăn thức ăn lạ hoặc thức ăn không đảm bảo vệ sinh Người cùng ăn có thể cũng bị triệu chứng tương tự Bụng mềm, không chướng Có thể có sốt |
Rối loạn tiêu hóa Nếu có sốt có thể ỉa chảy nhiễm khuẩn |
Buscopan (hyoscin-N- butylbromide) 10mg tiêm bắp hoặc tĩnh mạch. Nếu có sốt: Biseptol 0,48g x 4 viên/ngày x 5 ngày hoặc ciprofloxacin 0,5g x 2 viên/ ngày x 3 ngày |
|
Đau từng cơn dữ dội Bí trung đại tiện, có thể nôn Có vết mổ cũ ở bụng Bụng chướng, có thể có dấu hiệu rắn bò |
Tắc ruột |
Chuyển tuyến |
|
Kèm theo sốt Xuất hiện cấp tính (dưới 24 giờ) Theo dõi có xu hướng khu trú dần ở hố chậu phải |
Viêm ruột thừa cấp giai đoạn sớm |
Chuyển tuyến |
|
Đau kéo dài từng đợt vài năm, kèm theo hoặc ỉa chảy và/hoặc táo bón Đau quặn và đi ngoài xong thì đỡ đau Không ảnh hưởng nhiều đến toàn trạng (không sụt cân, không có dấu hiệu của thiếu máu) |
Hội chứng ruột kích thích, nhưng chưa loại trừ viêm loét đại tràng hoặc pô líp đại tràng. |
Chuyển tuyến |
3. ĐAU BỤNG DƯỚI RỐN:
Nghĩ đến
- Bí đái do phì đại tiền liệt tuyến
- Viêm bàng quang.
- Viêm phần phụ ở phụ nữ
- Rối loạn tiêu hóa (có hoặc không có nhiễm khuẩn)
- Táo bón
- Ung thư đại tràng
Sơ bộ chẩn đoán
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
Bí đái Sờ thấy cầu bàng quang |
Phì đại tiền liệt tuyến |
Thông bàng quang rồi chuyển tuyến |
|
Kèm đái buốt, đái dắt hoặc đái máu |
Viêm bàng quang |
Kháng sinh như điều trị nhiễm khuẩn tiết niệu. |
|
Tiền sử viêm phần phụ Đau hạ vị có thể cả hố chậu 1 hoặc 2 bên Có thể có sốt Âm đạo có khí hư đục Thăm âm đạo chạm vào cổ tử cung đau. |
Viêm phần phụ |
Điều trị viêm phần phụ theo phác đồ phụ khoa. |
|
Kèm theo táo bón |
Táo bón |
Sorbitol uống ngày 2 - 3 gói, nếu đi ngoài được và hết đau thì tư vấn chế độ ăn và sinh hoạt chống táo bón. |
|
Kèm theo ỉa chảy |
Rối loạn tiêu hóa |
Xem phần rối loạn tiêu hóa (đau bụng quanh rốn) |
|
Đau bụng kéo dài không rõ quy luật, kèm rối loạn phân (ỉa lỏng và/hoặc táo bón), sụt cân |
Ung thư đại tràng |
Chuyển tuyến |
4. ĐAU BỤNG HỐ CHẬU:
Nghĩ đến:
- Viêm ruột thừa (nếu đau bên phải)
- Sỏi niệu quản
- Viêm phần phụ
- U nang buồng trứng
- Chửa ngoài tử cung vỡ
Sơ bộ chẩn đoán:
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
Đau bên phải, liên tục, xuất hiện trong vòng 24 giờ Trước đó có thể đau quanh rốn rồi mới khu trú ở hố chậu phải Kèm theo sốt nhẹ, nôn Khám hố chậu phải ấn đau |
Viêm ruột thừa cấp |
Chuyển tuyến |
|
Đau một hoặc cả 2 bên, có thể đau cả dưới rốn, kèm theo các triệu chứng và dấu hiệu của viêm phần phụ (xem phần đau dưới rốn) |
Viêm phần phụ |
Điều trị kháng sinh theo phác đồ phụ khoa |
|
Đau 1 bên, kèm theo chậm kinh và/hoặc có ra máu âm đạo bất thường) Thử thai nhanh bằng test nước tiểu dương tính |
Thai ngoài tử cung |
Chuyển tuyến |
|
Đau một bên âm ỉ có lúc trội lên từng cơn ở phụ nữ Không sốt Khám có thể sờ thấy u |
U nang buồng trứng |
Chuyển tuyến |
|
Đau 1 bên dữ dội từng cơn lan xuống bẹn, bộ phận sinh dục Kèm đái buốt, đái dắt, có thể đái máu |
Sỏi niệu quản |
Chuyển tuyến |
Chú ý chung:
- Khi khám, ngoài khám bụng cần chú ý thêm đến các dấu hiệu toàn thân (sốt, mạch nhanh, mạch chậm, huyết áp bất thường, da xanh, niêm mạc nhợt, phù, khó thở, dấu hiệu mất nước, vàng da, gầy sút trên 5 kg, …). Những dấu hiệu này gợi ý nên chuyển viện vì thường là do những nguyên nhân phức tạp.
- Phụ nữ trong tuổi sinh đẻ, luôn chú ý khả năng thai ngoài tử cung và cho thử thai.
- Khi khám bụng, cần lưu ý xem có dấu hiệu của bụng ngoại khoa ( bụng cứng, phản ứng thành bụng) là những dấu hiệu của viêm phúc mạc, nên chuyển.
- Khi khám bụng thấy khối u ở bất kỳ vị trí nào cũng chuyển viện để tìm nguyên nhân.
- Các trường hợp điều trị tại chỗ (kháng sinh, thuốc chống co thắt cơ trơn, nhuận tràng,…) đều cần được đánh giá kết quả và dặn bệnh nhân khám lại khi dùng thuốc không đỡ.
------------------------------------------
Tài liệu tham khảo
1. Norman A., 2012. Clinical guidelines for commune health centers. KICH project
2. Symptoms to diagnosis - An Evidence-Based Guide, Scott D.C. Stern; Adam S Cifu, Diane Altcorn. 2010
ĐAU ĐẦU
Đau đầu là một triệu chứng thường gặp ở phòng khám. Tuy nhiên chỉ có dưới 1% đau đầu là do các bệnh lý nguy hiểm.
Nguyên tắc chung là:
- Những đau đầu có các cơn giống nhau trong nhiều năm thường không có nguyên nhân thực thể.
- Cần chú ý những đau đầu mới xuất hiện hoặc các cơn trước đây thay đổi tính chất đau.
Sơ bộ chẩn đoán:
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
Có chấn thương đầu: - Nếu có liệt, nôn, ý thức kém dần |
Máu tụ trong não hoặc ngoài màng cứng |
Chuyển tuyến |
|
- Nếu không có các biểu hiện trên |
Chấn động não |
Paracetamol 10mg/kg cân nặng/ lần, 4-6 lần/ngày. Theo dõi nếu có các biểu hiện nôn, liệt, ý thức kém dần thì chuyển |
|
Xuất hiện đột ngột, tăng dần, kèm theo nôn và có cổ cứng |
Xuất huyết dưới màng nhện não, hoặc xuất huyết não - màng não |
Chuyển tuyến |
|
Kèm sốt, ý thức xấu dần |
Viêm não |
Chuyển tuyến |
|
Có cổ cứng, nôn, sốt |
Viêm màng não |
Chuyển tuyến |
|
Có tăng huyết áp |
Tăng huyết áp |
Xem bài tăng huyết áp |
|
Đau nửa đầu, từng cơn trong nhiều năm, có thể kèm nôn trong cơn |
Đau đầu migraine |
Diclofenac 50mg 1 viên x 3 lần/ ngày lúc no. Theo dõi nếu không đỡ thì chuyển |
|
Đau đầu kèm ý thức kém dần, có triệu chứng thần kinh khu trú (yếu liệt chi) |
U não, tai biến mạch não |
Chuyển tuyến |
|
Đau vùng hốc mắt 1 bên, mới xuất hiện, kèm mắt bên đó đỏ và giãn đồng tử, giảm thị lực. |
Thiên đầu thống |
Chuyển tuyến |
|
Kèm nôn, da đỏ, sốt, sau làm việc ngoài nắng nóng |
Say nắng |
Chườm mát, oresol. Nếu không đỡ sau 1 giờ thì chuyển. |
---------------------------------------------
Tài liệu tham khảo:
1. Symptoms to diagnosis - An Evidence-Based Guide, Scott D.C. Stern; Adam S Cifu, Diane Altcorn. 2010
2. Norman A., 2012. Clinical guidelines for commune health centers. KICH project
TIÊU CHẢY
Tiêu chảy là đi ngoài phân lỏng trên 3 lần/ ngày.
Ở người lớn, các nguyên nhân có thể là:
- Nhiễm khuẩn do ăn uống
- Rối loạn tiêu hóa do thức ăn
- Lỵ amip
- Lỵ trực khuẩn
- Tả
- Hội chứng ruột kích thích
- U đại tràng
Sơ bộ chẩn đoán:
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
Liên quan đến ăn uống Có đau bụng quặn từng cơn quanh rốn và/hoặc dưới rốn - Không có sốt |
Rối loạn tiêu hóa do thức ăn |
Oresol, Diosmectite (Smecta) nếu đi ỉa quá nhiều lần làm bệnh nhân mệt |
|
- Có sốt |
Nhiễm khuẩn do ăn uống |
Biseptol 0,48g, 2 viên x 2 lần/ngày, hoặc ciprofloxacin 500mg, 1 viên x 2 lần/ngày x 3 ngày |
|
Phân có máu ít, nhày, lượng phân ít Đau bụng quặn cơn |
Lỵ amip |
Metronidazole 250mg, 2viên x 2 lần/ngày x 5-7 ngày |
|
Phân nước lẫn máu, lượng phân nhiều Đau bụng quặn, có sốt |
Lỵ trực khuẩn |
Ciprofloxacin 500mg, 1viên x 2 lần/ngày x 3 ngày |
|
Rất nhiều lần, phân toàn nước như nước cháo loãng, không đau bụng, không sốt Khám có dấu hiệu mất nước rõ (mắt trũng, da nhăn, khát nước, chân tay lạnh, có thể tới mức tụt huyết áp, vô niệu) |
Tả |
Oresol nếu còn uống được Truyền lactat ringer tốc độ nhanh, rồi chuyển |
|
Xảy ra nhiều năm, từng đợt Không có biểu hiện xấu đi về toàn trạng |
Hội chứng ruột kích thích (xem thêm bài đau bụng) |
Chuyển tuyến |
|
Xảy vài tháng, kèm sút cân, thiếu máu |
U đại tràng |
Chuyển tuyến |
|
Tiêu chảy kéo dài quá 3 tháng |
Nhiều nguyên nhân phức tạp (như dùng nhiều kháng sinh hội chứng ruột kích thích…) |
Chuyển tuyến |
Lưu ý:
- Nếu chẩn đoán là tả, phải bù dịch càng nhanh càng tốt (có thể cần dùng tới 2 đường truyền tĩnh mạch).
- Luôn dặn bệnh nhân khám lại nếu điều trị không đỡ.
----------------------------------------------
Tài liệu tham khảo:
1. Symptoms to diagnosis - An Evidence-Based Guide, Scott D.C. Stern; Adam S Cifu, Diane Altcorn. 2010
2. Norman A., 2012. Clinical guidelines for commune health centers. KICH project
ĐAU LƯNG
Nghĩ đến:
- Thoát vị đĩa đệm cột sống thắt lưng
- Giãn dây chằng vùng lưng do chấn thương
- Sỏi thận
- Viêm cột sống dính khớp
- Thoái hóa cột sống thắt lưng
- Các nguyên nhân ít gặp như nhiễm khuẩn cạnh cột sống, ung thư cột sống, viêm màng nhện tủy,…
Sơ bộ chẩn đoán:
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
Đau nhiều sau khi bê vật nặng hoặc chấn thương |
Giãn dây chằng vùng lưng |
Paracetamol 10mg/kg cân nặng x 4-6 lần/ngày, trong 7-10 ngày, và Diclofenac 50mg, 1 viên x 3 lần/ngày, trong 7-10 ngày, và Tolperisone (Mydocalm) 50mg, 2 viên x 2 lần/ngày, trong 7-10 ngày Nghỉ ngơi |
|
Đau lan xuống bẹn hoặc bộ phận sinh dục, từng cơn. |
Sỏi tiết niệu |
Chuyển tuyến |
|
Đau 1 bên chân, nhất là khi cúi xuống Khám có dấu hiệu Lasegue - Nếu có mất cảm giác hoặc teo cơ bên đau; đau quá 6 tháng |
Thoát vị đĩa đệm mạn tính |
Chuyển tuyến |
|
- Nếu đau dưới 6 tháng, không có teo cơ |
Thoát vị đĩa đệm cấp tính |
Diclofenac 50mg, 1 viên x 3 lần/ngày |
|
Người già, đau nhiều lần |
Thoái hóa cột sống |
Paracetamol 10mg/kg/ lần x 4-6 lần/ngày và/hoặc Diclofenac 50mg, 1 viên x 3 lần/ngày |
|
Ở thanh thiếu niên, nam Động tác cúi hạn chế (nghiệm pháp tay đất >6cm) |
Viêm cột sống dính khớp |
Chuyển tuyến |
-------------------------------------------------
Tài liệu tham khảo:
1. Symptoms to diagnosis - An Evidence-Based Guide, Scott D.C. Stern; Adam S Cifu, Diane Altcorn. 2010
2. Norman A., 2012. Clinical guidelines for commune health centers. KICH project
ĐAU KHỚP
Có thể chia làm 2 nhóm:
Đau cấp tính:
- Gout
- Chấn thương khớp
- Nhiễm khuẩn khớp do tạp khuẩn hoặc lao khớp
Đau mạn tính:
- Viêm khớp dạng thấp
- Thấp khớp cấp
- Thoái hóa khớp
Sơ bộ chẩn đoán:
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
ĐAU CẤP TÍNH: - Nam giới, đau ngón chân cái, có sưng nóng đỏ Đau nhiều nhất là về ban đêm, thường không đi lại được Tiền sử nghiện rượu |
Bệnh gout |
Chuyển tuyến |
|
- Đau sau chấn thương, không có biểu hiện gãy xương |
Chấn thương khớp (giãn dây chằng, bong gân) |
Nghỉ ngơi, hạn chế vận động Paracetamol 10mg/kg cân nặng x 4-6 lần/ngày và/hoặc Diclofenac 50mg, 1 viên x 3 lần/ngày. |
|
- Sưng nóng đỏ đau 1 khớp, có thể có sốt |
Nhiễm khuẩn khớp tại chỗ do tạp khuẩn hoặc do lao |
Chuyển tuyến |
|
ĐAU MẠN TÍNH: - Sưng nóng đỏ đau các khớp nhỡ, có tính chất di chuyển Ở tuổi thiếu niên Không đau khớp nhỏ và lớn |
Thấp khớp cấp |
Chuyển tuyến |
|
- Đau nhiều khớp (khớp bàn ngón và khớp ngón gần tay chân, khớp gối) Đau đối xứng cả 2 bên Cứng khớp buổi sáng Ở phụ nữ tuổi trung niên |
Viêm khớp dạng thấp |
Chuyển tuyến |
|
- Đau khớp, chủ yếu khớp gối cả 2 bên, không sưng nóng đỏ Đau tăng khi đi lại Ở người già, thường là nữ |
Thoái khớp |
Paracetamol 10mg/kg cân nặng/lần x 4-6 lần/ngày, và/ hoặc Diclofenac 50mg, 1 viên x 3 lần/ngày Tư vấn chế độ tập luyện. |
----------------------------------------------
Tài liệu tham khảo:
1. Symptoms to diagnosis - An Evidence-Based Guide, Scott D.C. Stern; Adam S Cifu, Diane Altcorn. 2010
2. Norman A., 2012. Clinical guidelines for commune health centers. KICH project
CHÓNG MẶT
Chóng mặt là cảm giác mọi vật xung quanh quay tròn kèm theo mất thăng bằng và định hướng. Tuy nhiên chóng mặt cũng được mô tả là một cảm giác chếnh choáng, mất thăng bằng mà không rõ biểu hiện quay tròn của các vật xung quanh.
Cần hỏi bệnh nhân xem họ cảm thấy chính xác là thế nào để diễn tả sự “chóng mặt”, từ đó chia ra các nhóm sau để có hướng chẩn đoán và xử lý:
1. CẢM GIÁC XỈU, CHẾNH CHOÁNG NHƯ SẮP NGẤT
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
Huyết áp thấp <90> Xảy ra từng cơn |
Huyết áp thấp |
Uống orerol Nghỉ ngơi, nằm đầu thấp |
|
Mạch không đều hoặc nhanh>120 lần/ph Huyết áp thấp |
Loạn nhịp tim |
Chuyển tuyến |
|
Dấu hiệu thiếu máu (da xanh, niêm mạc nhợt) |
Thiếu máu |
Chuyển tuyến |
2. CẢM GIÁC QUAY (NHÀ CỬA, VẬT XUNG QUANH QUAY TRÒN)
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
Có một trong các biểu hiện sau: Liệt khu trú Đau đầu nhiều hoặc đau gáy Tăng huyết áp |
Chóng mặt do nguyên nhân tại não |
Chuyển tuyến |
|
Không có các biểu hiện trên |
Chóng mặt do rối loạn tiền đình |
Dùng một hoặc phối hợp các thuốc chữa rối loạn tiền đình: acetyl- dl-leucine (Tanganil) 500mg, 2 viên x 2 lần/ngày, flunarizine (Sibelium) 5 mg, 2 viên trước khi đi ngủ, metoclopramide (Primperan) 10mg, 2 viên x 2 lần/ngày. Có thể thêm thuốc an thần (diazepam 5mg, 1-2 viên trước khi đi ngủ) Nếu đỡ sau 3 ngày thì tiếp tục điều trị cho đến khi hết chóng mặt. Nếu không đỡ thì chuyển. |
3. CẢM GIÁC MẤT THĂNG BẰNG:
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
Kèm dáng đi cứng nhắc, run tay, vẻ mặt đờ đẫn |
Bệnh Parkinson |
Chuyển tuyến |
|
Có mất thăng bằng. |
Tổn thương tiểu não |
Chuyển tuyến |
4. CÁC CHÓNG MẶT KHÔNG RÕ BIỂU HIỆN NÊN KHÔNG XẾP VÀO LOẠI NÀO TRONG 3 LOẠI TRÊN:
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
Khai thác xem có lo lắng , mất ngủ, trầm cảm |
Chóng mặt do nguyên nhân tâm lý |
Thuốc an thần (diazepam 5mg, uống 1-2 viên trước khi đi ngủ), tư vấn, giải thích động viên. Nếu không đỡ, Chuyển tuyến |
----------------------------------------------------
Tài liệu tham khảo:
1. Symptoms to diagnosis - An Evidence-Based Guide, Scott D.C. Stern; Adam S Cifu, Diane Altcorn. 2010
2. Norman A., 2012. Clinical guidelines for commune health centers. KICH project
HO
Ở người lớn, ho thường do các nhóm nguyên nhân chính sau:
- Nhiễm đường hô hấp trên hoặc dưới: do virus, do vi khuẩn thường, do lao
- Các bệnh khác: ung thư, giãn phế quản, hen phế quản, các bệnh màng phổi (tràn khí màng phổi, tràn dịch màng phổi), suy tim, dị ứng,…
Hướng chẩn đoán:
|
Triệu chứng, dấu hiệu |
Hướng chẩn đoán |
Xử lý |
|
Có hội chứng xâm nhập (biểu hiện sặc dị vật) |
Dị vật đường thở |
Lấy dị vật (có thể làm thủ thuật Heimlich) Nếu không được thì chuyển tuyến |
|
1. HO KHAN - Có tiếng thở cò cử Nghe phổi có ran rít, ran ngáy Tiền sử hen |
Hen phế quản |
Xử trí hen theo hướng dẫn của bài Hen phế quản |
|
- Có khàn hoặc mất tiếng Có thể có sốt |
Viêm thanh quản do virus |
Terpin codein, 2 viên x 2 lần/ngày. Giữ vệ sinh miệng, giữ ấm cổ. Hạ sốt nếu cần |
|
- Có ran rít, ran ngáy 2 phổi Có thể có sốt Không có tiền sử hen |
Viêm phế quản cấp do virus |
Terpin codein, 2 viên x 2 lần/ngày. Hạ sốt nếu cần. salbutamol 4mg, 1 viên x 2-3 lần/ngày nếu khó thở. |
|
- Thường về đêm, từng đợt liên quan đến thời tiết. Không khó thở, phổi không có ran |
Ho do dị ứng |
Chlorpheniramin 4mg, 2 viên x 2 lần ngày, Hoặc loratadin 10mg, 1 viên/ngày uống trước khi đi ngủ |
|
- Kèm theo rát họng, có biểu hiện ợ chua, nóng rát sau xương ức |
Trào ngược thực quản - dạ dày |
Omeprazol 20mg, 1 viên/ ngày x 10 ngày. Nếu không đỡ thì chuyển tuyến |
|
- Có đau ngực kèm hội chứng tràn khí một bên phổi |
Tràn khí màng phổi |
Chuyển tuyến |
|
- Có đau ngực kèm hội chứng tràn dịch một bên phổi |
Tràn dịch màng phổi |
Chuyển tuyến |
|
- Đang dùng thuốc điều trị tăng huyết áp |
Ho do thuốc ức chế men chuyển |
Dừng thuốc ức chế men chuyển và đổi sang nhóm thuốc khác. |
|
2. HO CÓ ĐỜM - Đờm trong như nước dãi, ho xảy ra trong vài ngày gần đây |
Viêm đường hô hấp trên do virus, hoặc ho do dị ứng |
Điều trị triệu chứng hoặc như với ho do dị ứng |
|
- Đờm trong, ho nhiều tháng, nhiều năm và có hút thuốc lá, thuốc lào Khám không có gì bất thường |
Viêm phế quản mạn |
Tư vấn bỏ thuốc lá, thuốc lào |
|
- Đờm đục (vàng hoặc xanh) Thường có sốt - Nếu tiền sử không có bệnh phổi mạn và/hoặc hút thuốc lá, thuốc lào. Khám phổi không có ran hoặc có ít ran rít, ran ngáy, không hội chứng đông đặc. - Nếu tiền sử có bệnh phổi mạn, hay ho khạc đờm, hút thuốc lá, thuốc lào |
Viêm hô hấp trên do vi khuẩn Đợt cấp của viêm phế quản mạn |
Kháng sinh amoxicillin 500mg, 2 viên x 3 lần/ ngày trong 7-10 ngày; hoặc Augmentin 652mg, 1 viên x 3 lần/ngày; hoặc erythromycin 500mg, 2 viên x 2 lần/ngày trong 7 ngày Sau điều trị kháng sinh, đánh giá lại sau 3 ngày, nếu đỡ thì tiếp tục điều trị cho đến hết 7 ngày; nếu không đỡ thì chuyển. Hạ sốt (paracetamol 10mg/ kg cân nặng/lần x 4-6 lần/ ngày), Oresol, Uống nhiều nước Điều trị như với viêm phế quản cấp do vi khuẩn. (Nếu bệnh nhân có khó thở thì chuyển vì có thể là đợt cấp của bệnh phổi tắc nghẽn mạn tính) |
|
- Nếu khám phổi có ran nổ khu trú, hội chứng đông đặc và/hoặc có sốt cao. |
Viêm phổi |
Chuyển tuyến |
|
- Đờm có máu |
Lao phổi, ung thư phổi, giãn phế quản, viêm phổi |
Chuyển tuyến |
|
3. HO KÈM CÁC BIỂU HIỆN NẶNG - Kèm theo khó thở, thở nhanh >24 lần/phút, co kéo cơ thở phụ, mạch nhanh > 120/phút |
Suy hô hấp |
Chuyển tuyến |
|
- Kèm theo các biểu hiện của suy tim (khó thở, phù, gan to, mạch nhanh, ran ẩm hai bên phổi) |
Suy tim |
Chuyển tuyến |
|
- Ho kéo dài trên 3 tuần |
Lao phổi, ung thư phổi |
Chuyển tuyến |
Những trường hợp dùng kháng sinh cần đánh giá kết quả điều trị sau 3 ngày, nếu không đỡ thì chuyển.
--------------------------------------------
Tài liệu tham khảo:
1. Symptoms to diagnosis - An Evidence-Based Guide, Scott D.C. Stern; Adam S Cifu, Diane Altcorn. 2010
2. Norman A., 2012. Clinical guidelines for commune health centers. KICH project
PHẦN IV: CHĂM SÓC SỨC KHỎE SINH SẢN
CHĂM SÓC TRƯỚC SINH
TRUYỀN THÔNG VÀ TƯ VẤN CHO PHỤ NỮ TRƯỚC VÀ TRONG KHI MANG THAI
|
TÓM TẮT Truyền thông và tư vấn cho phụ nữ trước và trong khi mang thai mang đến cho sản phụ sự chuẩn bị cần thiết trước khi có thai, bao gồm cả các nguy cơ có thể cho mẹ và thai, các phòng ngừa quan trọng, và các việc cần làm khi mang thai. Truyền thông và tư vấn không thể chỉ thực hiện trong một lần, mà nhiều lần trong suốt thời gian mang thai. 6 bước của quá trình tư vấn sức khỏe sinh sản phải được tuân thủ: 1) Gặp gỡ, 2) Gợi hỏi, 3) Giới thiệu, 4) Giúp đỡ, 5) Giải thích, và 6) Gặp lại. Nội dung của truyền thông và tư vấn trước khi mang thai bao gồm các hiểu biết cơ bản về khuyết tật bẩm sinh, tiền sử bản thân và gia đình, thuốc sử dụng trước và trong khi mang thai, các vacxin nên được dùng trước khi mang thai. Nội dung của truyền thông và tư vấn trong thời kỳ đầu khi mang thai bao gồm tư vấn về khám thai, dinh dưỡng, chế độ làm việc, vệ sinh, và các chế độ sinh hoạt khác khi mang thai. Nội dung của truyền thông và tư vấn trong giai đoạn sau khi mang thai bao gồm tư vấn về chuẩn bị cho cuộc sinh, nuôi con bằng sữa mẹ, và các biện pháp tránh thai sau sinh phù hợp. |
Người phụ nữ rất nên kiểm tra sức khỏe và phụ khoa trước khi chuẩn bị mang thai. Tư vấn và thăm khám trước khi mang thai giúp phát hiện những nguy cơ ảnh hưởng xấu tới thai kỳ. Qua tư vấn, người phụ nữ sẽ quyết định có mang thai hay không và thời điểm có thai thích hợp. Người phụ nữ cũng được cung cấp các kiến thức và kỹ năng cần thiết để giúp quá trình mang thai và sinh đẻ được an toàn.
1. TƯ VẤN CÁC HIỂU BIẾT CƠ BẢN VỀ KHUYẾT TẬT BẨM SINH
Khuyết tật bẩm sinh (hay dị tật bẩm sinh) là tên gọi chung chỉ các bất thường thai nhi khi sinh. Một trẻ sơ sinh có thể mắc một hay nhiều khuyết tật. Khuyết tật bẩm sinh có thể được phát hiện sớm trong khi mang thai, hay lúc sinh, hoặc thậm chí nhiều năm sau sinh. Khuyết tật bẩm sinh có thể gây ra thay đổi bề ngoài của trẻ, hay ảnh hưởng đến các cơ quan chức năng.
Các khuyết tật được phát sinh bởi một lỗi trong quá trình hình thành và phát triển của các cơ quan chức năng như tim, thận, gan, não, ống tủy sống, xương, cơ, hệ nội tiết hay tiêu hóa. Phần lớn các khuyết tật bẩm sinh xảy ra trong thời kỳ 3 tháng đầu thai nghén. Một số khuyết tật bẩm sinh nặng có thể gây tử vong cho trẻ ngay khi sinh, nhưng một số khác có thể điều trị được hoặc trẻ có thể chung sống đến hết đời.
Tại các nước đã phát triển hệ thống chẩn đoán và phân loại khuyết tật bẩm sinh, khoảng 2-3% số thai nhi có khuyết tật. Ở các nước nghèo và kém phát triển, tỷ lệ mắc có thể tới 5%. Nhiều khuyết tật có thể phát hiện sớm và dễ dàng, nhưng cũng rất nhiều khuyết tật đòi hỏi các khám nghiệm đặc biệt ví dụ khuyết tật thính giác hay thị giác. Nguyên nhân rõ ràng của khuyết tật bẩm sinh thường chỉ được phát hiện trên khoảng 1/3 trường hợp trong điều kiện xét nghiệm tốt.
Ảnh: Minh họa những thời điểm nhạy cảm để phát sinh khuyết tật bẩm sinh. Màu xám đậm chỉ mức độ nhạy cảm cao. Màu xám nhạt chỉ mức độ nhạy cảm thấp. Nguồn: Selevan và cộng sự - 2000.
Có tới 3000 khuyết tật bẩm sinh khác nhau được phát hiện. Theo phân loại đơn giản nhất, có 3 nhóm lớn chính: khuyết tật cấu trúc, khuyết tật di truyền, và các khuyết tật gây ra bởi nhiễm khuẩn hay các yếu tố độc hại từ môi trường. Nhiều khuyết tật bẩm sinh thuộc về 1 hay 2 nhóm.
Có rất nhiều yếu tố nguy cơ được cho là liên quan đến khuyết tật. Những yếu tố nguy cơ tương đối rõ ràng bao gồm:
Mẹ lớn tuổi trên 35 khi sinh con. Bố trên 50 tuổi khi sinh con.
Tiền sử cá nhân hay gia đình có khuyết tật bẩm sinh
Có con trước bị khuyết tật bẩm sinh
Sử dụng một số loại thuốc vào thời điểm mang thai
Đái tháo đường khi mang thai
2. TƯ VẤN CÁC HIỂU BIẾT CƠ BẢN VỀ TIỀN SỬ BỆNH LÝ
2.1. Tiền sử bệnh lý của mẹ
Một số bệnh lý sẵn có của mẹ có thể nặng lên hay biến chứng trong thời kỳ mang thai, ví dụ đái tháo đường, bệnh tim, viêm gan, cao huyết áp hay động kinh. Tuy nhiên, điều đó không có nghĩa là những phụ nữ mang bệnh lý này hoàn toàn không nên có con. Tùy thuộc mức độ nặng, tiên lượng của bệnh mà các bác sĩ đưa ra các phác đồ điều trị khác nhau, để bảo đảm rằng tình trạng bệnh có thể kiểm soát được khi mang thai, và cho người phụ nữ biết thời điểm nào bạn có thể mang thai. Có nhiều phụ nữ khi khám thai mới biết mình có bệnh, và một khi điều trị ở thời điểm đó là không phù hợp, bắt buộc phải phá thai một cách đáng tiếc. Cán bộ y tế khám thai có thể phối hợp với bác sĩ chuyên khoa của bệnh lý đó để đưa ra chế độ điều trị, dinh dưỡng, sinh hoạt tối ưu, cùng với lịch thăm khám riêng biệt.
2.2 Các bệnh lý có thể cần tư vấn đặc biệt
2.2.1. Thiếu máu
Ở nước ta hiện nay tỷ lệ thiếu máu khoảng 50% ở 3 tháng cuối thai kỳ, vì vậy thai phụ hay bị chảy máu trong lúc sinh đẻ và nguy hiểm đến tính mạng. Đối với thai nhi người mẹ bị thiếu máu do thiếu sắt ảnh hưởng đến cân nặng gây nên trẻ đẻ nhẹ cân, suy thai và ngạt thai ảnh hưởng đến thể chất, tâm thần và tính mạng của trẻ.
Nguyên nhân gây thiếu máu chủ yếu là do chế độ dinh dưỡng kém, rối loạn đường tiêu hóa, mắc các bệnh về máu, phổ biến là các bệnh giun sán và nhiễm trùng. Vì vậy phần lớn thiếu máu có thể đề phòng được bằng cách điều trị các nguyên nhân thiếu máu trước khi mang thai như cải thiện chế độ ăn, điều trị các bệnh đường tiêu hóa, tẩy giun….
2.2.2. Bệnh tim mạch và huyết áp cao
Người bị bệnh tim và huyết cao khi chưa có thai tim đã phải làm việc quá mức và có thể có những tai biến như suy tim cấp, phù phổi cấp , loạn nhịp tim, tiền sản giật - sản giật, rau bong non, đông máu rải rác trong lòng mạch, xuất huyết não, liệt….có thể dẫn đến tử vong. Nếu phát hiện bệnh tim và huyết áp cao phải được điều trị tích cực và khi quyết định có thai phải theo sự chẩn đoán, tiên lượng và tư vấn của các thầy thuốc tim mạch.
2.2.3. Bệnh sốt rét
Phụ nữ khi mang thai bị bệnh sốt rét sẽ chuyển từ nhẹ sang nặng sẽ ảnh hưởng xấu đến tình trạng người mẹ và thai nhi, nhất là sốt rét ác tính sẽ đưa đến tử vong rất cao. Mẹ bị sốt rét trong khi mang thai gây cho thai bị thiếu máu, sẩy thai, đẻ non, thai chậm phát triển, chết lưu và trẻ sinh ra có thể bị sốt rét bẩm sinh. Vì vậy phải điều trị dự phòng cho phụ nữ trong lứa tuổi sinh đẻ sống trong vùng có dịch sốt rét.
2.2.4. Bệnh viêm gan vi rút
Viêm gan vi rút là bệnh gan phổ biến gây ra nhiều biến chứng cho phụ nữ có thai đặc biệt là trong lúc sinh đẻ. Bệnh lý nặng có thể gây nhiều biến chứng cho mẹ như băng huyết sau đẻ, máu không đông, teo gan cấp, hôn mê gan, tỷ lệ tử vong rất cao. Đối với thai dễ bị sẩy thai, đẻ non và chết lưu. Ở nước ta hiện nay chủ yếu là viêm gan do vi rút B còn do vi rút A và C thì ít hơn. Do đó phụ nữ trong lứa tuổi sinh đẻ phải xét nghiệm máu tìm kháng thể viêm gan B.
2.2.5. Bệnh bướu cổ
Bệnh bướu cổ là do thiếu hụt nội tiết tuyến giáp, phụ nữ bị nhiều hơn nam giới. Ở vùng núi nước ta có khoảng 20 - 30% người mắc bệnh bướu cổ do thiếu i ốt, còn ở vùng trung du, đồng bằng và ven biển chiếm khoảng 10%. Khi có thai cần nhiều i ốt, tuyến giáp có thể to lên để đảm bảo sản xuất nội tiết theo nhu cầu của thai nhưng với người đã thiếu i ốt mà không được điều trị thích hợp thì dễ bị sẩy thai, thai chết lưu hoặc thai dễ bị các DTBS như chân tay ngắn, người lùn, thoát vị rốn, kém phát triển về trí tuệ (đần độn). Vì vậy những người bị bệnh bướu cổ phải được điều trị trước khi có thai và phụ nữ trong lứa tuổi sinh đẻ phải có chế độ ăn muối i ốt hàng ngày để đề phòng bệnh bướu cổ.
2.2.6. Bệnh tiểu đường phụ thuộc insulin:
Mẹ bị bệnh tiểu đường phụ thuộc vào isulin gây sẩy thai, thai chết lưu, có thể sinh con quái thai, bị những dị tật tim mạch và hệ thống thần kinh trung ương, thoái hóa vùng cùng - cụt.
2.3. Tiền sử gia đình
Một số bệnh lý có liên quan tới tiền sử gia đình hay đặc trưng dân tộc. Khi những người thân trong gia đình có những bệnh lý này, thai nhi có nguy cơ cao mắc bệnh. Một số bệnh lý liên quan tới tiền sử gia đình là huyết áp cao, đái tháo đường, động kinh hay chậm phát triển trí tuệ. Một số bệnh lý mang tính chất di truyền điển hình như bệnh nhày nhớt, loạn dưỡng cơ Duchelle, hay hemophilia. Cán bộ y tế khám thai sẽ hỏi người phụ nữ, và một khi người phụ nữ có khả năng mang gen của những bệnh lý này, người đó sẽ được yêu cầu làm xét nghiệm tầm soát và tư vấn với chuyên gia di truyền.
2.4. Tiền sử thai nghén và sinh sản
Tiền sử mang thai và kết quả thai nghén có tầm quan trọng, bởi một số biến chứng như sảy thai, cao huyết áp, rau tiền đạo, khuyết tật bẩm sinh hay thai chết lưu có thể xuất hiện lặp lại khi mang thai. Biết tiền sử này cho phép người cán bộ y tế khám thai đưa ra những xét nghiệm cần thiết, các điều trị hỗ trợ, hay đơn giản là những tư vấn cho lần mang thai này. Một khi có những chăm sóc và điều trị đúng đắn, khả năng mang thai khỏe mạnh cho lần này sẽ cao hơn nhiều.
3. TƯ VẤN CÁC THUỐC SỬ DỤNG TRƯỚC VÀ TRONG KHI MANG THAI
Nhiều loại thuốc sử dụng khi mang thai hoặc ngay trước khi có thai có thể có các tác dụng phụ nguy hại đến thai nhi. Ví dụ một số loại kháng sinh có thể gây điếc hay liệt cơ của thai nhi, một số thuốc điều trị trứng cá, sốt rét hay động kinh có thể gây ra sảy thai hoặc khuyết tật bẩm sinh hay chậm phát triển trí tuệ. Đặc biệt khi sản phụ sử dụng các thuốc điều trị mà không có chỉ định của bác sĩ, mà tình trạng này khá phổ biến ở Việt Nam, nguy cơ còn cao hơn nhiều. Ngay cả những thuốc đông y thảo dược cũng mang nhiều nguy cơ nhất định và đừng hiểu ngây thơ rằng những cây cỏ tự nhiên là an toàn. Ngay cả những thuốc đa vitamin, khi chứa hàm lượng vitamin A quá cao có thể gây ra dị tật ống thần kinh. Nếu người phụ nữ dùng bất kỳ loại thuốc gì ngay trước và trong khi mang thai, hãy giúp họ thảo luận với bác sĩ chuyên khoa. Khuyến khích người phụ nữ mang theo loại thuốc đang dùng đến trạm y tế.
Nếu người phụ nữ đang sử dụng một biện pháp tránh thai nào đó, có thể sẽ phải dừng biện pháp tránh thai và chuyển sang một loại tránh thai tạm thời vài tháng trước khi mang thai. Ví dụ như đang sử dụng thuốc tránh thai uống, người phụ nữ cần phải dừng thuốc khoảng 3-4 tháng trước khi định thụ thai. Khoảng thời gian này giúp cho kinh nguyệt và khả năng rung trứng bình ổn trở lại. Đồng thời người phụ nữ cũng sẽ dễ dàng hơn xác định chính xác thời điểm thụ thai và sau này là tuổi thai hay dự kiến sinh. Khi người phụ nữ dừng thuốc tránh thai và có ý định có thai sau đó vài tháng, chồng cô ấy cần sử dụng bao cao su như 1 biện pháp tránh thai tạm thời. Một số biện pháp như thuốc tiêm hay cấy tránh thai đòi hỏi thời gian dài hơn để kinh nguyệt và rụng trứng bình ổn trở lại. Nếu người phụ nữ sử dụng vòng tránh thai (dụng cụ tử cung), dụng cụ này cần phải được tháo ra trước khi người phụ nữ có ý định thụ thai.
4. TƯ VẤN VỀ NHIỄM KHUẨN VÀ VĂCXIN PHÒNG NGỪA
Mắc một số nhiễm khuẩn và virus vào thời điểm sớm của thai nghén có thể gây ra khuyết tật bẩm sinh cho thai nhi. Một số nhiễm khuẩn khác làm tăng nguy cơ biến chứng của thai nghén và khi đẻ. Chính vì thế điều nên làm là người phụ nữ cần bảo đảm mình có thể miễn dịch bằng cách tiêm vắcxin. Tuy nhiên, rất đáng tiếc là hầu như người Việt Nam không giữ lại những giấy tờ ghi nhận về vắcxin đã được tiêm từ nhỏ bởi chúng ta đã coi thường những việc này. Nếu người phụ nữ không thể nhớ mình đã dùng những vắcxin nào, chị ấy có thể tiêm hay uống lại để tái tạo miễn dịch. Các vắcxin quan trọng nhất bao gồm sởi, sởi Đức (Rubella), quai bị, uốn ván, bạch hầu, thủy đậu và viêm gan. Đến nay, hầu hết các cơ sở chăm sóc sản phụ khoa toàn quốc chỉ cung cấp và tiêm vắcxin uốn ván, như vậy là không đủ và người phụ nữ nên tới các trung tâm y tế dự phòng và dịch tễ để tiêm hay uống. Hầu hết các vắcxin là an toàn khi mang thai, tuy nhiên tốt nhất vẫn nên sử dụng trước khi có thai. Dưới đây là những khuyến cáo an toàn cho sử dụng vắcxin:
- Sởi, sởi Đức (Rubella), quai bị: nên tiêm trước khi có thai 3 tháng (nếu chưa tiêm bao giờ)
- Thủy đậu: trước khi có thai 1 tháng là đủ an toàn
- Bạch hầu-uốn ván nhắc lại (mỗi 10 năm một lần), viêm gan A và B, cúm và viêm phổi có thể tiêm khi có thai
Một hiểu lầm rất phổ biến hiện tại cho cả các y bác sĩ chuyên ngành và các sản phụ ở Việt Nam là nhiễm cúm khi mang thai có thể gây ra khuyết tật thai nhi. Hiểu lầm này đã gây ra nhiều phá thai đáng tiếc kể cả khi thai lớn. Trên thực tế, nhiễm cúm hầu như không làm tăng nguy cơ khuyết tật thai nhi, vô cùng thấp so với nhiễm Rubella, không cao đáng kể hơn so với người không nhiễm. Nguy hiểm nhất của nhiễm cúm là có thể gây ra biến chứng viêm phổi nặng. Nếu người phụ nữ nhiễm cúm, và không trải qua điều trị đặc biệt, thai nhi vẫn an toàn. Đối với các chủng cúm mới như H5N1 hay H1N1, các dữ liệu hiện tại chưa hoàn toàn đầy đủ để kết luận về mức độ nguy hiểm cho thai nhi, mặc dù mức độ nguy hiểm cho bà mẹ là rất rõ ràng, nên cũng có thể nói rằng mức độ nguy hiểm cho thai là đáng kể.
Các bệnh lây truyền qua đường tình dục cũng rất đáng lưu ý bởi có thể nguy hiểm cho cả mẹ và thai. Các bệnh chính bao gồm: giang mai, lậu, herpes, Chlamydia, trùng roi, và HIV. Có nhiều bệnh lây truyền qua đường tình dục có triệu chứng lặng lẽ. Nếu người phụ nữ nghĩ mình có nguy cơ cao, ví dụ do có nhiều bạn tình cùng lúc hoặc quan hệ với người nghi nhiễm, hoặc người phụ nữ có những triệu chứng nghi ngờ, hãy hỏi cán bộ y tế khám thai cho xét nghiệm chẩn đoán hoặc chuyển tuyến. Cần xét nghiệm cả người phụ nữ lẫn bạn tình. Khi xét nghiệm cho biết người phụ nữ hoặc bạn tình có bệnh, cần phải điều trị cả hai cho tới lúc ổn định rồi hãy có thai. Một số bệnh lây truyền qua đường tình dục không có điều trị hiện tại bao gồm herpes, viêm gan B, hay HIV. Khi người phụ nữ mang thai, cần phải chuyển tuyến để theo dõi. Riêng với nhiễm HIV, việc có thai cần được tư vấn kỹ càng, chế độ chăm sóc càng đặc biệt hơn và nhiều thuốc có thể dùng để giảm bớt nguy cơ lây nhiễm từ mẹ sang con.
5. CÁC NỘI DUNG CẦN TƯ VẤN KHÁC TRƯỚC KHI MANG THAI
- Bảo đảm dinh dưỡng đầy đủ cho phụ nữ trước khi có thai. Thực hiện chế độ ăn hợp lý, đa dạng, đủ 4 nhóm thực phẩm (đạm, mỡ, đường, vitamin) nhằm đạt chỉ số khối cơ thể (BMI) bình thường từ 18,5- 24 hoặc có cân nặng ít nhất trên 40 kg trở lên.
- Uống bổ sung acid folic 400 mcg hàng ngày ít nhất trong 3 tháng trước khi có thai và viên đa vi chất để đề phòng khuyết tật ống thần kinh, chống thiếu máu do thiếu sắt và thiếu vi chất.
- Sử dụng muối iốt, bột canh iốt hàng ngày.
- Tẩy giun bằng :
+ Albendazole 400 mg liều duy nhất, hoặc
+ Mebendazol 500 mg uống liều duy nhất hay 100 mg x 2 lần/ngày x 3 ngày.
Nếu là vùng nhiễm giun móc nặng (tần suất > 50%) thì lập lại liều điều trị 12 tuần sau liều điều trị đầu tiên.
- Tiêm vắc xin phòng uốn ván cho phụ nữ từ 15 đến 35 tuổi theo quy định của tổ chức vệ sinh phòng dịch.
- Thực hiện chế độ lao động và nghỉ ngơi hợp lý, tránh tiếp xúc với các chất độc hại. Ngoại trừ các bệnh lý và bất thường thai nghén được phát hiện, người phụ nữ vẫn được khuyến khích làm việc khi mang thai. Không có giới hạn nào cho việc ngừng làm việc, kể cả có thể làm tới khi đẻ. Hãy tránh tiếp xúc với các hóa chất như chì, thủy ngân, các dung môi hóa học, thuốc trừ sâu, hay nguồn phóng xạ. Tuy nhiên, có thể lưu ý rằng, khi người phụ nữ chỉ tiếp xúc với phóng xạ 1 lần như chụp X-quang ngực thì nồng độ phóng xạ đó không đủ nguy cơ cho thai nhi. Nhưng với phóng xạ điều trị ung thư, nồng độ đó là nguy hiểm. Ngoài ra, người phụ nữ cần tuyệt đối không sử dụng đồ uống có cồn, không hút thuốc lá, hay sử dụng chất gây nghiện.
- Khám phụ khoa định kỳ 6 tháng và điều trị thích hợp các bệnh phụ khoa, viêm nhiễm đường sinh sản và bệnh lây truyền qua đường tình dục.
- Người phụ nữ được trang bị kiến thức làm mẹ và chăm sóc con. Giáo dục sức khỏe và tư vấn cho người phụ nữ khi có thai và kiến thức lợi ích nuôi con bằng sữa mẹ. Hướng dẫn cho người phụ nữ chăm sóc vú trước khi có thai, không để cho đầu vú bị tụt, bị nứt nẻ. Phải vệ sinh đầu vú hàng ngày, các tuyến vú phát triển bình thường để khi có thai và sau khi sinh có đầy đủ sữa cho con bú ; phòng tránh vú bị cương đau, tắc tia sữa, viêm tuyến vú và áp xe vú
- Khi người phụ nữ muốn có thai có thể hướng dẫn xác định thời gian có khả năng thụ thai cao nhất theo chu kỳ kinh nguyệt, lập đồ thị biểu diễn nhiệt độ cơ thể, chú ý đến tiết chất nhầy âm đạo và người chồng nên mặc những quần áo rộng rãi không bị chật hoặc không bị nóng thì tinh hoàn sẽ sản xuất nhiều tinh trùng.
6. TƯ VẤN RIÊNG CHO SẢN PHỤ NHIỀU TUỔI TRƯỚC KHI MANG THAI
Nhiều sản phụ có thai khi tuổi đã cao, và đối với họ kiểm tra trước khi mang thai càng quan trọng. Những sản phụ nhiều tuổi thường có các mối lo ngại rằng tuổi tác sẽ có ảnh hưởng đến khả năng thụ thai và thai nhi. Tuy nhiên, đến hiện tại, mốc tuổi được coi là cao là 35, đặc biệt với con so, thực chất cũng mang tính tương đối. Các nguy cơ có thể kèm theo với bà mẹ lớn tuổi là:
- Khả năng thụ thai: khả năng thụ thai của phụ nữ bắt đầu giảm thấp một cách từ từ hơn từ khi 30 tuổi. Có 2 lý do: thứ nhất là quá trình rụng trứng trở nên thưa hơn, thứ hai là trứng trên những người phụ nữ nhiều tuổi cũng khó thụ thai hơn so với người phụ nữ trẻ. Bên cạnh đó nguy cơ của tắc vòi trứng và lạc nội mạc tử cung cũng tăng lên cung tuổi tác khiến cho khả năng thụ thai giảm đi.
- Khuyết tật bẩm sinh cho thai: Phụ nữ dưới 30 tuổi có nguy cơ khuyết tật bẩm sinh cho thai nhi thấp hơn so với trên 30 tuổi. Ví dụ nguy cơ thai nhi mắc khuyết tật nhiễm sắc thể bẩm sinh ở người phụ nữ 20 tuổi là 1,9 trên 1000 thai nhi, ở người phụ nữ 35 tuổi là 5,2, và ở người 40 tuổi là 15,2 trên 1000 thai nhi. Trong hầu hết các trường hợp, những phụ nữ trên 35 tuổi khi mang thai nên được xét nghiệm các rối loạn gen và tầm soát sớm về khuyết tật bẩm sinh
- Các nguy cơ sức khỏe và thai nghén: Sản phụ càng lớn tuổi, nguy cơ của các bệnh lý như đái tháo đường hay cao huyết áp khi mang thai càng tăng. Nguy cơ của những biến chứng từ các bệnh lý này cũng nhiều hơn so với các sản phụ trẻ tuổi hơn có cùng bệnh lý. Quá trình theo dõi, chăm sóc cũng kỹ lưỡng hơn kể cả quá trình mang thai cũng như khi đẻ.
7. NHỮNG NỘI DUNG CẦN TRUYỀN THÔNG VÀ TƯ VẤN CHUNG KHI MANG THAI
- Cần nói rõ cho người phụ nữ biết sự cần thiết phải khám thai định kỳ:
+ Để biết được thai nghén lần này có bình thường không.
+ Để biết cơ thể bà mẹ có thích ứng được với quá trình thai nghén không.
+ Để phát hiện những nguy cơ trong thai nghén có thể có sẵn từ trước hay phát sinh trong khi đang mang thai hay không.
+ Để lựa chọn nơi sinh an toàn nhất và lập kế hoạch cho cuộc đẻ của lần thai nghén này.
+ Để biết điều nên làm như dinh dưỡng tốt, thể dục nhẹ nhàng, nghỉ ngơi đầy đủ… và các điều nên tránh như hút thuốc, làm công việc nguy hiểm, độc hại hoặc tự ý dùng thuốc để giảm nguy hiểm đến tính mạng của cả mẹ và con.
+ Để giảm bớt các tai biến sản khoa.
- Cần nói rõ số lần khám thai tối thiểu (ít nhất ba lần trong 3 thời kỳ: 3 tháng đầu, 3 tháng giữa, 3 tháng cuối) nếu mọi điều diễn ra bình thường. Ngược lại nếu có điều bất thường thì cần phải đến cơ sở y tế khám ngay.
- Cần nhắc thai phụ đến khám lần sau đúng hẹn.
- Cần giải thích rõ nếu sau khi khám, thai phụ được biết thai nghén phát triển bình thường thì đó là điều mừng chứ không phải là lý do để không đến khám định kỳ lần sau.
- Cần cho thai phụ biết những dấu hiệu bất thường cần đi khám ngay vì đó là những nguy cơ có thể nguy hiểm cho cả mẹ và con như ra máu, ra nước ối, đau bụng từng cơn, có cơn đau bụng dữ dội, sốt, khó thở, nhức đầu, hoa mắt chóng mặt, mờ mắt, phù nề, đi tiểu ít, tăng cân nhanh, thai đạp yếu, đạp ít hay không đạp…, nghĩa là bất cứ điều gì thai phụ cảm thấy không bình thường.
8. NHỮNG NỘI DUNG CẦN TRUYỀN THÔNG VÀ TƯ VẤN TRONG THỜI KỲ ĐẦU CỦA THAI NGHÉN
8.1. Về dinh dưỡng
Việc ăn uống của bà mẹ có thai và nuôi con bú là cho hai người: bản thân bà mẹ và thai nhi. Chế độ ăn uống đúng thì sức khỏe bà mẹ và sự phát triển của thai sẽ tốt; nếu không thì ngược lại. Vì thế truyền thông và tư vấn cho người có thai về dinh dưỡng là điều rất quan trọng.
- Trước hết cần cho thai phụ biết rõ lợi ích của dinh dưỡng, cụ thể cần làm cho họ biết dinh dưỡng tốt sẽ giúp cho bà mẹ:
+ Có sức đề kháng chống lại nguyên nhân gây bệnh nên ít mắc bệnh.
+ Không bị thiếu máu nặng khi có thai
+ Thai phụ ăn không no và đủ các chất cần thiết thì con sẽ suy dinh dưỡng, nhẹ cân nhưng nếu ăn no và đủ chất, thai sẽ phát triển bình thường và cân nặng của thai sẽ đạt mức trung bình như mọi thai khỏe mạnh khác. Con to, quá nặng cân không phải do mẹ ăn no, đủ chất mà do nhiều yếu tố như di truyền, tuổi, lần đẻ, và nhất là do bệnh của mẹ như bị tiểu đường, béo phì.
+ Thai phụ không được dinh dưỡng tốt sức khỏe cũng yếu, dễ mắc bệnh, dễ bị kiệt sức lúc sinh nên thường phải can thiệp thủ thuật, kể cả mổ đẻ. Sau đẻ, do thiếu nguồn dự trữ nên càng mệt mỏi, sức khỏe chậm hồi phục, dễ bị nhiễm khuẩn, không đủ sữa nuôi con khiến việc kiêng khem ăn uống lúc có thai lại tiếp tục gây hậu quả xấu cho cả mẹ và con.
- Về chế độ ăn khi có thai: cần giúp cho thai phụ hiểu đúng nghĩa “ăn no” và “ăn đủ chất”.
+ Để ăn no khi có thai bà mẹ cần tăng khẩu phần ăn lên 1/4 so với lúc chưa có thai; có thể ăn tăng hơn trong mỗi bữa, có thể ăn nhiều bữa hơn. Để ăn được nhiều hơn như thế cần thay đổi món ăn, thay đổi cách chế biến sao cho ngon miệng. Trường hợp những tháng đầu, do tình trạng nghén, ăn uống có thể kém đi thì tăng cường nghỉ ngơi dành thêm năng lượng từ thức ăn cho sự phát triển của thai, rau thai và sữa mẹ về sau.
+ Để ăn đủ chất, không nên nói bà mẹ mỗi ngày cần bao nhiêu gam chất đạm, chất béo, chất bột đường hay muối khoáng, vitamin hoặc cần phải cung cấp bao nhiêu calo vì những điều đó không thực tế (trừ trường hợp thai phụ hỏi đến). Vấn đề cần truyền thông và tư vấn là nêu lên tất cả những thức ăn có chất đạm như thịt, cá, tôm, cua, ếch, lươn, trứng, sữa, các loại đậu, đỗ nhất là đậu tương. Các thức ăn chứa nhiều chất mỡ như dầu ăn, thịt, vừng, lạc; các loại nhiều chất bột đường như gạo, ngô, khoai, sắn, củ mài, bột mì, đường, mật, mía; các loại quả ngọt; thức ăn chứa nhiều muối khoáng và vitamin như rau tươi, hoa quả các loại, các thực phẩm như tôm, cua, ốc. Khuyên thai phụ không nên kiêng bất cứ loại thực phẩm nào họ vẫn ưa thích. Tuy nhiên không thể ép buộc họ ăn những thứ họ chưa tin. Tốt nhất là lựa chọn những thực phẩm nào cùng loại nhưng họ không kiêng thì giới thiệu. Ví dụ thai phụ không muốn ăn thịt bò thì khuyên ăn thịt gà, thịt lợn; kiêng rau cải thì khuyên ăn rau ngót, xu hào, xúp lơ; khi không dám ăn xoài, ăn mít thì khuyên họ ăn cam, ăn táo...
+ Cần uống đủ lượng nước cần thiết khi có thai và lúc nuôi con (từ 8 đến 12 cốc nước sạch, nước hoa quả hoặc chè thảo dược mỗi ngày).
+ Ngoài ra nếu thai phụ là người có bệnh mạn tính đã được theo dõi điều trị, cần phải có chế độ ăn kiêng thì khi có thai họ vẫn cần một chế độ ăn hạn chế các thức ăn đó và nên khuyên họ hỏi ý kiến thầy thuốc chuyên khoa điều trị bệnh cho họ trước đây.
8.2. Về chế độ làm việc khi có thai
- Cần khuyên thai phụ làm việc theo khả năng. Nếu công việc trước khi có thai không nặng nhọc như dậy học, làm việc ở văn phòng thì họ có thể làm việc bình thường cho đến khi nghỉ đẻ (trước dự kiến đẻ một tháng). Nếu là công việc nặng nhọc hay độc hại như bốc vác, phải gánh gồng, đội nặng, phải tiếp xúc với hóa chất (thuốc trừ sâu, xăng dầu, chất phóng xạ...) thì khuyên nên xin chuyển tạm thời sang công việc khác trong thời gian thai nghén và nuôi con nhỏ. Dù bất cứ công việc gì cũng không bao giờ làm việc quá sức.
- Trong thời gian thai nghén không làm việc ở trên cao (dễ bị tai nạn) và ngâm mình dưới nước (dễ nhiễm lạnh, nhiễm khuẩn)
- Trong thời gian làm việc nên xen kẽ những phút nghỉ ngơi giữa giờ. Nếu đang lao động thấy người mệt mỏi, đau bụng thì xin phép nằm nghỉ để cơ thể thư dãn. Nếu thấy ra máu, nhức đầu, chóng mặt, buồn nôn, đau bụng vùng dưới xương ức thì nên đi khám kiểm tra xem có bất thường do thai nghén hay không.
- Vào tháng cuối trước ngày dự kiến đẻ cần nghỉ ngơi để mẹ có sức, con tăng cân. Tuy thế không nghỉ ngơi một cách thụ động mà nên làm các công việc nhẹ trong nhà: đan lát, đọc sách, đi lại vận động cho máu lưu thông và tinh thần thoải mái.
- Cần đảm bảo ngủ mỗi ngày ít nhất 8 giờ. Nên ngủ trưa từ 30 phút đến một giờ. Không thức khuya, dậy sớm. Không làm việc ban đêm. Nếu công việc phải làm ca đêm (xí nghiệp sản xuất, trực đêm của cán bộ y tế) thì nên xin chuyển sang làm ca ngày, đặc biệt thai nghén từ tháng thứ bẩy nhất thiết không để người có thai phải làm việc đêm.
8.3. Về vệ sinh thân thể
- Năng tắm rửa, thay quần áo hàng ngày. Tắm trong nhà tắm, kín đáo, tránh gió lùa. Không tắm sông, tắm suối nhất là không tắm trong ao hồ nước tù đọng (vì có các vi khuẩn và ký sinh trùng). Mùa lạnh cần tắm nước nóng.
- Hàng ngày vệ sinh bộ phận sinh dục ngoài bằng cách dùng gáo dội rửa (hoặc bằng vòi hoa sen) để nước rửa đến đâu trôi đi đến đấy. Không xịt nước hay cho ngón tay vào rửa trong âm đạo. Chú ý rửa sạch bộ phận sinh dục rồi mới rửa đến vùng khác. Hậu môn là phần rửa cuối cùng. Trong thời kỳ thai nghén, bộ phận sinh dục thường tiết dịch nhiều hơn lúc không có thai vì thế vệ sinh tại chỗ càng phải thực hiện thường xuyên, đều đặn hàng ngày (nên thực hiện ít nhất 2 lần sáng - tối và sau mỗi lần đại tiện).
- Khi có thai chăm sóc vú bằng cách lau rửa vú hàng ngày với bông hoặc khăn vải mềm.
Xoa bóp, nặn, kéo núm vú đều đặn nếu núm vú thụt vào trong để tạo điều kiện nuôi con sau này. Trong khi xoa nắn nếu thấy bụng co cứng thì không được làm tiếp.
- Tránh tiếp xúc với người ốm, bị sốt bất kỳ do nguyên nhân gì để tránh lây bệnh truyền nhiễm.
8.4. Về cuộc sống sinh hoạt trong khi có thai
- Cần có cuộc sống thoải mái, ấm cúng trong gia đình. Tránh lo lắng, căng thẳng trong sinh hoạt. Điều này đòi hỏi sự thông cảm và quan tâm tạo điều kiện của người chồng và các thành viên trong gia đình thai phụ.
- Cần ở nơi thoáng đãng, sạch sẽ, không khí trong lành không có khói bếp nhất là khói thuốc lá, thuốc lào.
- Mặc áo quần rộng rãi, thoáng mát về mùa hè, ấm áp về mùa đông. Nếu cần sưởi thì không sưởi bằng lò than trong buồng kín. Tốt hơn là ủ ấm bằng các chai hay túi chườm nước nóng được bọc trong khăn vải.
- Về quan hệ tình dục: không phải kiêng tuyệt đối nhưng cần hạn chế, có sự thông cảm và nhẹ nhàng, với tư thế thích hợp của người chồng. Nếu đã bị sảy thai và đẻ non ở lần thai nghén trước thì cần rất hạn chế và nên kiêng hẳn trong ba tháng đầu và ba tháng cuối.
- Khi có thai nên tránh phải đi xa, nhất là những tháng cuối. Nếu bắt buộc phải đi thì nên chọn phương tiện nào an toàn, êm, ít xóc nhất.
9. NHỮNG NỘI DUNG TRUYỀN THÔNG VÀ TƯ VẤN TRONG GIAI ĐOẠN SAU CỦA THAI NGHÉN
9.1. Chuẩn bị sẵn sàng cho cuộc sinh sắp tới
- Hướng dẫn thai phụ chuẩn bị sẵn sàng các đồ dùng cần thiết cho cuộc sinh như các loại áo quần, khăn mũ của mẹ, của con, một cái chăn để bọc sơ sinh khi đưa về nhà. Các khăn lau rửa cho con (khăn nhỏ, vải mềm), khăn và giấy vệ sinh cho mẹ giúp thai phụ ghi ra tờ giấy những thứ cần chuẩn bị ở nhà cho sơ sinh và những thứ cần đem đi khi đẻ. Các loại thìa, cốc, bát để dùng cho con; túi thay băng rốn. Tất cả các vật dụng trên nên sắp xếp gọn vào một cái làn hay cái túi để khi nào chuyển dạ có thể mang theo đến nhà hộ sinh.
- Đến gần ngày dự kiến sinh, thai phụ không nên đi xa. Nên đi khám thai lần cuối để nhận được lời khuyên của cán bộ y tế và tuân theo chỉ dẫn và sự lựa chọn nơi sinh do cán bộ khám thai nêu ra. Nên bàn bạc trước với chồng và người thân trong gia đình, thu xếp công việc sao cho thuận lợi chu đáo lúc đi đẻ và trong những tuần sau đẻ. Nên sắp xếp ở gần cơ sở y tế phải đến đẻ. Cũng cần chuẩn bị sẵn phương tiện đi lại và tiền nong khi cuộc chuyển dạ diễn ra đột ngột, ngay cả về ban đêm để khỏi lúng túng bị động. Nếu sản phụ định đẻ ở nhà cũng cần chuẩn bị sẵn phương tiện đi lại để có thể đến cơ sở y tế nhanh nhất khi có biến chứng xảy ra.
- Khi thấy bắt đầu chuyển dạ nếu đủ thì giờ, nên tắm gội bằng nước ấm, thay áo quần sạch sẽ trước khi đến nhà hộ sinh.
- Hướng dẫn sản phụ những dấu hiệu bất thường cần đi khám như: chảy máu, phù mặt và tay, đi tiểu ít, nhức đầu, sốt, bồn chồn, thai đạp yếu đi hay không đạp nữa...
- Hướng dẫn những dấu hiệu chính của cuộc chuyển dạ bắt đầu: đau bụng từng cơn, ra chất nhày hồng...
9.2. Truyền thông và tư vấn về nuôi con bằng sữa mẹ
- Cần cho bà mẹ biết những lợi ích của việc nuôi con bằng sữa mẹ.
- Hướng dẫn bà mẹ đầy đủ về kỹ thuật nuôi con bằng sữa mẹ.
- Hướng dẫn bà mẹ cách giữ gìn nguồn sữa mẹ.
- Cho con bú trong một số hoàn cảnh đặc biệt: sơ sinh non tháng, suy dinh dưỡng, sinh đôi.
9.3. Hướng dẫn chủ động tránh thai trở lại sớm sau khi sinh lần này
Vấn đề này nếu truyền thông và tư vấn sau khi thai phụ sinh con là hợp lý nhưng nếu có điều kiện làm ngay từ khi đang có thai, trong những tháng cuối cũng không phải thừa.
- Cần nêu tác hại của việc có thai trở lại sớm sau đẻ:
+ Sức khỏe bà mẹ chưa hồi phục đã phải mang thai tiếp theo.
+ Con đẻ trước và thai nhi trong bụng mẹ lần này đều không được nuôi dưỡng chăm sóc tốt.
+ Khoảng cách hai lần đẻ dưới 36 tháng có tỷ lệ tử vong trẻ em sẽ tăng cao hơn.
+ Nếu phá thai cũng nguy hiểm hơn vì dễ có tai biến và lâu lại sức, ảnh hưởng đến chăm sóc nuôi dưỡng con còn bé.
- Hướng dẫn cho bà mẹ một số biện pháp tránh thai thích hợp trong thời gian ngay sau đẻ và đang nuôi con bú:
+ Đối với người nuôi con bằng sữa mẹ:
• Biện pháp cho bú vô kinh.
• Bao cao su.
• Viên thuốc tránh thai chỉ có progestin.
• Các loại thuốc tránh thai tiêm hay cấy dưới da.
• Đặt dụng cụ tử cung từ 6 tuần lễ sau đẻ.
+ Đối với người không cho con bú: có thể dùng bất kỳ biện pháp tránh thai nào, trước kỳ kinh đầu tiên sau khi đẻ
Bảng tóm tắt các nội dung cần thiết về truyền thông và tư vấn cho người có thai
|
Thông tin chung |
Giai đoạn đầu của thời kỳ mang thai |
Giai đoạn cuối của thời kỳ mang thai |
|
Chăm sóc khi có thai - Khám thai ít nhất 3 lần trong 3 thời kỳ: 3 tháng đầu, 3 tháng giữa, 3 tháng cuối. Nếu có dấu hiệu bất thường phải đi khám ngay. - Chăm sóc khi có thai rất quan trọng để: + Biết là thai có bình thường hay không + Biết những gì có thể xảy ra + Xác định các yếu tố nguy cơ + Chọn những cơ sở y tế an toàn hơn để đẻ. + Những điều cần làm và cần tránh khi mang thai. + Giảm các biến chứng sản khoa. - Nhắc sản phụ lần khám thai tiếp theo. |
Dinh dưỡng - Dinh dưỡng tốt là cần thiết để thai nghén phát triển bình thường, chống lại bệnh tật. - Tránh thiếu máu - Cần tránh cho con bị suy dinh dưỡng và chậm phát triển về tinh thần . - Tăng khẩu phần ăn lên 25% so với lúc chưa có thai. - Hướng dẫn cụ thể cách ăn uống khi có thai. |
Chuẩn bị cho chuyển dạ - Những đồ dùng cần thiết khi đi đẻ. - Chọn cơ sở y tế sẽ đến đẻ - Thu xếp sẵn tiền nong và phương tiện đi lại. |
|
Tiêm chủng và bổ sung vi chất - Tiêm vacxin phòng uốn ván - Bổ sung sắt |
Hướng dẫn về lao động và nghỉ ngơi. |
Hướng dẫn cụ thể nuôi con bằng sữa mẹ |
|
Cho thai phụ biết các dấu hiệu của tai biến hay có nguy cơ |
- Hướng dẫn cụ thể về vệ sinh cá nhân - Hướng dẫn về các hoạt động hàng ngày |
- Hướng dẫn về các biện pháp kế hoạch hóa gia đình sau đẻ |
QUY TRÌNH KHÁM THAI 9 BƯỚC
|
TÓM TẮT 9 bước khám thai là quy định bắt buộc phải tuân thủ trong việc chăm sóc người phụ nữ mang thai: 1) Hỏi, 2) Khám toàn thân, 3) Khám sản khoa, 4) Thử nước tiểu, 5) Tiêm phòng uốn ván, 6) Cung cấp thuốc thiết yếu, 7) Giáo dục vệ sinh thai nghén, 8) Vào sổ, ghi phiếu quản lý thai, và 9) Kết luận, dặn dò |
Đăng ký thai nghén là việc cần làm cả về phía người mang thai và trạm y tế xã. Y tế xã có thể biết được người phụ nữ mang thai thông qua mạng lưới cộng tác viên hay y tế thôn bản. Đối với người mang thai, đăng ký thai là việc đi khám thai lần đầu cho mỗi lần có thai để cán bộ y tế ghi vào sổ. Đối với trạm y tế, đăng ký thai là việc lập danh sách số phụ nữ có thai mà mình quản lý được.Đăng ký thai sớm giúp phân loại và xử trí thai sớm và hiệu quả.
1. BƯỚC 1: HỎI
1.1. Hỏi thông tin cá nhân
- Họ và tên
- Tuổi
- Nghề, điều kiện lao động (có tiếp xúc với các yếu tố độc hại)
- Địa chỉ (chú ý vùng sâu, vùng xa)
- Dân tộc
- Trình độ văn hóa
- Tôn giáo
- Điều kiện sinh hoạt, kinh tế (chú ý ăn kiêng, thiếu ăn)
1.2. Hỏi về sức khỏe
1.2.1. Hiện mắc bệnh gì?
Nếu có: mắc từ bao giờ, diễn biến thế nào, đã điều trị gì? kết quả điều trị, có ảnh hưởng gì đến sức khỏe? đang dùng thuốc gì?
1.2.2. Tiền sử mắc những bệnh gì?
Lưu ý những bệnh phải nằm viện, phải phẫu thuật, phải truyền máu, các tai nạn, dị ứng, có nghiện rượu, thuốc lá ma tuý, các bệnh đặc hiệu như tiểu đường, bệnh tim mạch, bệnh tâm thần, nội tiết, rối loạn đông máu, bệnh thận...
1.2.3. Hỏi về gia đình
Sức khỏe, tuổi của chồng, của bố mẹ, anh chị, còn sống hay đã chết nếu chết, cho biết lý do. Có ai mắc bệnh truyền nhiễm, ung thư, bệnh tim, cao huyết áp, tiểu đường, bệnh thận, bệnh tâm thần, lao, đẻ con dị dạng, dị ứng, bệnh máu.
1.2.4. Hỏi về kinh nguyệt
Có kinh lần đầu năm bao nhiêu tuổi, chu kỳ, số ngày, số lượng, màu sắc. Kinh cuối từ ngày.... đến.....ngày......
1.2.5. Hỏi về tiền sử hôn nhân, hoạt động tình dục và đánh giá nguy cơ lây nhiễm bệnh lây truyền qua đường tình dục:
- Lấy chồng năm bao nhiêu tuổi?
- Hôn nhân lần thứ mấy?
- Họ tên, tuổi, nghề nghiệp, sức khỏe bệnh tật của chồng. Về tình dục cần khai thác bắt đầu có hoạt động tình dục từ tuổi nào, có bao nhiêu bạn tình, các vấn đề về tình dục, tiền sử bệnh LTQĐTD, làm việc ở xa nhà…
1.2.6. Hỏi về tiền sử sản khoa
- Đã có thai bao nhiêu lần, sử dụng cách ghi theo 4 số (PARA):
+ Số đầu là số lần đẻ đủ tháng.
+ Số thứ hai là số lần đã đẻ non.
+ Số thứ ba là số lần đã sảy thai và phá thai.
+ Số thứ tư là số con hiện sống
Ví dụ: 2012: đã đẻ đủ tháng 2 lần, không đẻ non, 1 lần sảy (hoặc phá thai), hiện 2 con sống.
- Với mỗi lần có thai:
+ Thời điểm kết thúc.
+ Thai bao nhiêu tuần khi kết thúc
+ Nơi đẻ: bệnh viện, trạm xá, tại nhà, đẻ rơi...
+ Thời gian chuyển dạ.
+ Cách đẻ: đẻ thường hay khó (forceps, giác hút, mổ lấy thai...).
+ Các bất thường:
• Khi mang thai: ra máu, tiền sản giật.
• Khi đẻ: ngôi thai bất thường, nhiễm khuẩn ối, chuyển dạ kéo dài, suy thai
• Sau đẻ: băng huyết, nhiễm khuẩn.
+ Cân nặng con khi đẻ.
+ Giới tính con.
+ Tình trạng con khi đẻ ra: khóc ngay, ngạt, chết...
Nếu thai nghén kết thúc sớm thì cũng mô tả chi tiết về lý do, cách kết thúc, các vấn đề xảy ra khi kết thúc thai nghén.
1.2.7. Hỏi về tiền sử phụ khoa
Có điều trị vô sinh, điều trị nội tiết, có các bệnh nhiễm khuẩn đường sinh sản, bệnh LTQĐTD, các khối u phụ khoa, các phẫu thuật phụ khoa.
1.2.8. Hỏi về các biện pháp tránh thai đã sử dụng
- Các biện pháp tránh thai đã dùng
+ Loại biện pháp tránh thai.
+ Thời gian sử dụng của từng biện pháp.
+ Tác dụng phụ của từng biện pháp.
+ Lý do ngừng sử dụng.
- Biện pháp tránh thai dùng trước khi có thai lần này
Nếu có dùng, tại sao mang thai (chủ động có thai hay thất bại của biện pháp tránh thai).
1.2.9. Hỏi về lần có thai này
Cán bộ y tế khi hỏi cũng cần cung cấp thông tin cho những phụ nữ sắp làm mẹ lần đầu để họ biết quá trình mang thai diễn ra như thế nào, thế nào là bình thường, thế nào là không bình thường và cần đi khám ngay
- Ngày đầu kinh cuối (từ ngày này đến dự kiến đẻ là 280 ngày, nhưng cũng nói rõ trong thực tế ngày đẻ có thể dao động 2 tuần trước hoặc sau ngày dự kiến sinh).
- Các triệu chứng nghén.
- Ngày thai máy: từ ngày này đến khi đẻ trung bình là 20 tuần cho con so và 22 tuần cho con dạ (con dạ có kinh nghiệm có thể nhận biết thai máy sớm hơn).
- Sụt bụng: xuất hiện 2 tuần đến một tháng trước đẻ cho trường hợp đẻ lần đầu, do đầu chuẩn bị lọt. Chiều cao tử cung xuống thấp hơn - lúc này thai phụ dễ thở hơn vì cơ hoành đỡ bị tử cung chèn ép nhưng bàng quang lại bị ảnh hưởng của đầu dẫn đến tiểu nhiều lần. Trong lần có thai thứ 2 trở đi, hiện tượng này chỉ xuất hiện khi chuyển dạ.
- Các dấu hiệu bất thường:
+ Đau bụng, ra máu, dịch tiết âm đạo tăng nhiều, có mùi hôi.
+ Mệt mỏi, uể oải, đau đầu, ăn kém ngon (dấu hiệu thiếu máu).
+ Nhức đầu, hoa mắt, đau thượng vị (dấu hiệu tiền sản giật).
- Dự tính ngày sinh theo ngày đầu kinh cuối.
+ Theo dương lịch: lấy ngày đầu kinh cuối + 7, tháng cuối + 9 hoặc - 3 (nếu + 9 quá 12).
Thí dụ: Ngày kinh cuối: 15/02/2004; dự kiến đẻ 22/11/2004.
+ Theo âm lịch: ngày đầu kinh cuối + 15, tháng kinh cuối + 9 hoặc - 3.
Thí dụ: ngày kinh cuối 5/8 (âm lịch), dự kiến đẻ: 20/05 năm âm lịch sau.
+ (Nếu có tháng nhuận, lấy tháng kinh cuối + 8 hoặc - 4).
2. BƯỚC 2: KHÁM TOÀN THÂN
- Đo chiều cao (lần khám thai đầu)
- Cân nặng: cho mọi lần khám thai - nếu có thể, hướng dẫn sản phụ tự cân hàng tuần để theo dõi sức khỏe, ghi các kết quả vào phiếu khám. Bình thường, từ tuần 10 đến tuần 40 tăng được khoảng 10kg.
- Quan sát kết mạc mắt và móng tay cho mọi lần khám thai để đánh giá tình trạng thiếu máu.
- Đếm mạch và đo huyết áp: cho mọi lần khám thai.
- Khám tim phổi: trong lần đầu
- Khám vú: trong lần đầu
- Các dấu hiệu bất thường: như da xanh, niêm mạc nhợt nhạt (thiếu máu), tăng phản xạ đầu gối (tiền sản giật)...
3. BƯỚC 3: KHÁM SẢN KHOA
3.1. Ba tháng đầu:
- Nắn trên mu xem đã thấy đáy tử cung chưa.
- Nhìn: xem có sẹo mổ cũ trên thành bụng không.
3.2. Ba tháng giữa:
- Đo chiều cao tử cung.
- Tìm nghe tim thai khi đáy tử cung đã ngang rốn.
3.3. Ba tháng cuối:
- Đo khung chậu ngoài
- Đo chiều cao tử cung/vòng bụng (làm trong mọi lần thăm) để kiểm tra sự phát triển của thai.
- Nắn ngôi thế (làm trong mọi lần thăm) đặc biệt từ sau tuần 36 vì lúc này ngôi thai thường đã thuận.
- Nghe tim thai (làm trong mọi lần thăm): nghe dễ nhất ở bên có lưng thai từ tuần thứ 20 trở đi
- Đánh giá độ cao của đầu (trong một tháng trước dự kiến đẻ). Có 4 thao tác nắn bụng với các ngón tay duỗi tối đa (như hình vẽ) để thai phụ cảm thấy thoải mái.
- Khi cần thiết thì thăm âm đạo
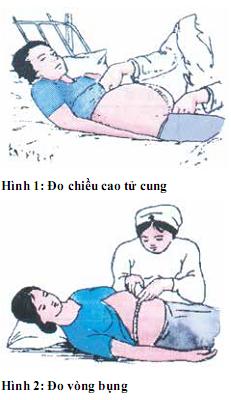
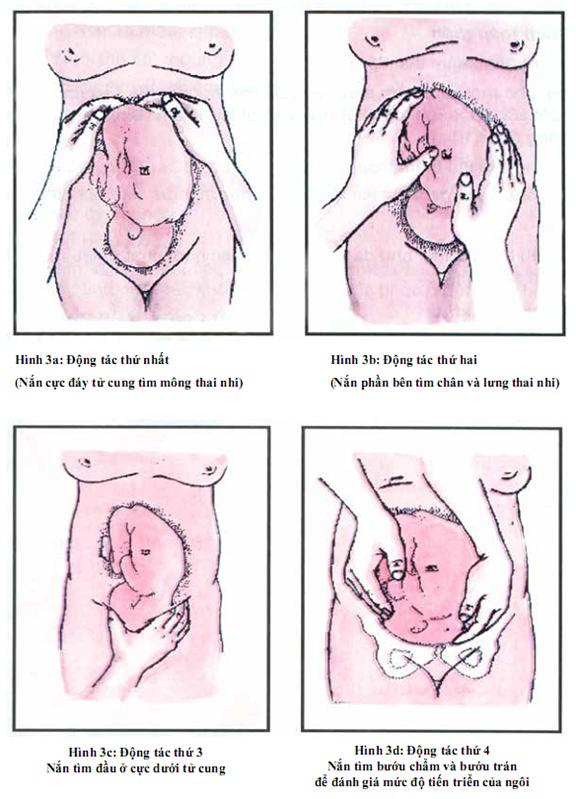
4. BƯỚC 4: THỬ NƯỚC TIỂU
- Lấy nước tiểu buổi sáng, giữa dòng thử protein niệu (phương pháp so màu với 1 gam mầu mẫu) hoặc dùng phương pháp đốt, Protein nếu có sẽ đọng lại làm nước tiểu đục.
- Thử nước tiểu tìm protein và đường cần làm cho mọi lần và mọi người thăm thai. Không vì không thấy phù hoặc không có huyết áp cao, không có tiểu đường mà không thử.
- Nếu có sẵn thanh thử nên hướng dẫn thai phụ tự kiểm tra giống như có thể tự theo dõi cân nặng. Đó cũng là một cách xã hội hóa việc chăm sóc thai, biến quá trình theo dõi thành tự theo dõi.
5. BƯỚC 5: TIÊM PHÒNG UỐN VÁN
Khi khám thai lần đầu cần đánh giá xem thai phụ đã từng được tiêm uốn ván hay chưa và cần bổ sung hoặc tiêm mới hoàn toàn trong lần này. Các lần khám thai tiếp phải kiểm tra xem việc hẹn tiêm phòng có được thực hiện đầy đủ hay không.
- Thai phụ hoàn toàn chưa được tiêm phòng uốn ván:
+ Hẹn tiêm 2 mũi, mũi 2 cách mũi 1 ít nhất 1 tháng và trước đẻ ít nhất 1 tháng.
+ Nếu thai phụ đến đăng ký thai sớm nên tiêm 2 mũi này vào tháng thứ 4 và tháng thứ 5 hoặc tháng thứ 5 và tháng thứ 6.
- Thai phụ đã tiêm phòng uốn ván đủ 2 mũi hoặc mới chỉ tiêm 1 mũi: hẹn tiêm 1 mũi vào tháng thứ 4 hoặc thứ 5.
- Thai phụ khi còn nhỏ đã được tiêm chủng mở rộng 3 mũi bạch hầu, ho gà, uốn ván (BH/ HG/UV): tiêm đủ 2 mũi như trên.
- Thai phụ đã được tiêm phòng 3 - 4 mũi uốn ván, lần tiêm cuối cùng đã trên 1 năm: tiêm thêm 1 mũi nhắc lại.
- Thai phụ đã được tiêm 5 mũi uốn ván. Không cần tiêm bổ sung, vì với 5 mũi khả năng bảo vệ trên 95%. Nhưng nếu mũi thứ 5 đã trên 10 năm, nên tiêm 1 mũi nhắc lại.
6. BƯỚC 6: CUNG CẤP THUỐC THIẾT YẾU
- Thuốc sốt rét cần được cung cấp đối với vùng có sốt rét lưu hành theo phác đồ của ngành sốt rét để dự phòng và điều trị hoặc cả hai.
- Iod cần được cung cấp đối với vùng thiếu iod.
- Một thứ thuốc có thể cung cấp cho mọi người có thai là viên sắt/folic. Nguyên tắc là cho càng sớm càng tốt, uống mỗi ngày 1 viên trong suốt thời gian có thai và 42 ngày sau đẻ. Tối thiểu trước đẻ cần uống trong 90 ngày. Nếu thai phụ có dấu hiệu thiếu máu rõ, có thể tăng từ liều phòng lên liều điều trị: 2 - 3 viên/ ngày và tư vấn về chế độ ăn.
7. BƯỚC 7: GIÁO DỤC VỆ SINH THAI NGHÉN.
7.1. Dinh dưỡng
- Người mẹ cần biết lợi ích của dinh dưỡng tốt cho bản thân và cho con:
+ ít mắc bệnh và giảm nguy cơ chảy máu khi sinh do giảm thiếu máu khi có thai.
+ Con sẽ khỏe không bị thấp cân.
+ Thường đẻ đủ tháng.
+ ít phải can thiệp vì mọi việc có chiều hướng bình thường.
+ Hồi phục sau đẻ nhanh.
+ Trẻ sẽ phát triển tốt.
+ Đủ sữa cho con bú.
- Nếu dinh dưỡng kém
+ Dễ mắc bệnh, chảy máu nhiều hơn khi đẻ, nhiễm khuẩn, dễ suy kiệt.
+ Có xu hướng đẻ non, thấp cân, con yếu.
+ Không đủ sữa.
+ Con chậm phát triển về thể lực và trí tuệ
- Chế độ ăn khi có thai
+ Nếu ăn ít nên tăng số bữa ăn.
+ Chất đảm bảo cho cả mẹ và con:
• Thịt
• Cá
• Tôm
• Sữa
+ Không ăn thức ăn ôi thiu.
• Trứng
• Đậu, lạc, vừng
• Dầu ăn
• Rau quả tươi màu xanh và vàng
+ Thay đổi cách nấu để ăn ngon miệng. Uống nhiều nước
+ Tăng giờ nghỉ để có dự trữ năng lượng.
7.2. Chế độ làm việc khi có thai
- Làm theo khả năng, xen kẽ nghỉ ngơi.
- Có thể làm việc cho tới tận lúc đẻ nếu sản phụ vẫn thấy thoải mái.
+ Để mẹ có sức.
+ Để con tăng cân.
- Không mang vác nặng trên đầu, trên vai.
- Không để kiệt sức.
- Không làm việc dưới nước hoặc trên cao nguy hiểm.
- Tránh làm việc ban đêm.
7.3. Vệ sinh khi có thai
- Mặc rộng và thoáng.
- Tắm rửa thường xuyên.
- Giữ vú và bộ phận sinh dục sạch:
+ Hàng ngày vệ sinh bộ phận sinh dục.
+ Thường xuyên thay quần áo lót.
+ Rửa đầu vú hàng ngày bằng nước sạch.
- Duy trì cuộc sống thoải mái, tránh căng thẳng.
- Ngủ ít nhất 8 giờ/ngày. Chú trọng giấc ngủ trưa.
- Nhà ở phải thoáng khí sạch sẽ, tránh ẩm, nóng, khói.
- Tránh đi xa, tránh xóc xe.
8. BƯỚC 8: VÀO SỔ, GHI PHIẾU, QUẢN LÝ THAI
9. BƯỚC 9: KẾT LUẬN, DẶN DÒ:
Nhắc lại thông điệp chính: Khám thai ít nhất ba lần trong 3 thời kỳ: 3 tháng đầu, 3 tháng giữa,
3 tháng cuối. Nếu có điều kiện, nên khám ít nhất 2 lần trong 3 tháng cuối. Khi có dấu hiệu bất thường phải đi khám ngay.
9.1. Với thai quý 1: nhắc lại những điểm chính của tư vấn:
- Những biểu hiện có thai của 3 tháng đầu, chế độ dinh dưỡng, làm việc nghỉ ngơi, quan hệ tình dục
- Hẹn tiêm phòng uốn ván.
- Hẹn thăm lần 2. Xử trí nguy cơ (nếu có).
9.2. Với thai quý 2:
- Hẹn thăm lần sau.
- Hẹn tiêm phòng uốn ván (nếu chưa tiêm đủ).
9.3. Với thai quý 3: tóm tắt những biểu hiện của thai 3 tháng cuối, điểm qua các dấu hiệu nguy hiểm, về KHHGĐ sau khi sinh
- Hẹn thăm tiếp (nếu có nhu cầu).
- Dự kiến ngày sinh, nơi sinh.
- Hướng dẫn chuẩn bị phương tiện cho mẹ và cho con khi đẻ.
Tóm tắt: 09 bước khám thai
|
TT |
Nội dung |
Dưới 12 tuần |
13 - 27 tuần |
28 - 40 tuần |
Ghi chú |
|
1 |
Hỏi |
Tắt kinh Các dấu hiệu nghén Tiền sử sản Tiền sử bệnh Các dấu hiệu bất thường |
Bụng to dần Thai máy |
Thai máy Sụt bụng |
Các lần thăm sau phải xem phiếu để nắm vững các chi tiết đã hỏi. Nếu cần thì bổ sung |
|
2 |
Khám toàn thân |
Đo chiều cao, cân nặng Mạch, huyết áp Phù? Da xanh, niêm mạc nhợt? |
Đo chiều cao (nếu là khám lần đầu) Mạch, huyết áp Phù? Da xanh, niêm mạc nhợt? Vú |
Đo chiều cao (nếu là khám lần đầu) Mạch, huyết áp Phù? Da xanh, niêm mạc nhợt? Vú |
|
|
3 |
Khám sản khoa |
Nắn bụng (xem đáy tử cung) |
Cao tử cung Tim thai |
Cao tử cung/ vòng bụng Ngôi thai, tim thai |
Không thăm trong khi khám thai bình thường |
|
4 |
Thử nước tiểu |
+ |
+ |
+ |
Dùng que thử hoặc đốt nóng nước tiểu |
|
5 |
Tiêm phòng uốn ván |
Hẹn ngày |
Mũi 1 - Mũi 2 hoặc tiêm mũi nhắc lại. |
Kiểm tra bổ sung nếu chưa đủ mũi |
|
|
6 |
Cung cấp viên sắt/folic. Thuốc phòng sốt rét (nếu ở vùng sốt rét lưu hành) |
+ |
+ |
+ |
Các lần thăm sau phải kiểm tra có uống hay không, có cần hay không cần cấp tiếp |
|
7 |
Giáo dục vệ sinh thai nghén |
+ |
+ |
+ |
Dinh dưỡng Chế độ làm việc Tránh các yếu tố độc hại Vệ sinh thân thể |
|
8 |
Vào sổ phiếu, bảng, hộp quản lý thai |
+ |
+ |
+ |
Vào sổ khám thai Ghi phiếu khám thai Dán tôm lên bảng quản lý thai. Hộp phiếu hẹn |
|
9 |
Dặn dò, hẹn thăm lại |
Hẹn ngày thăm lại |
Hẹn ngày thăm lại |
Chuẩn bị cho mẹ và con. Dự kiến ngày đẻ, nơi đẻ |
Khám thai ít nhất ba lần trong 3 thời kỳ: 3 tháng đầu, 3 tháng giữa, 3 tháng cuối. Dặn trở lại khám bất kỳ lúc nào, nếu thấy bất thường |
PHÁT HIỆN THAI NGHÉN CÓ NGUY CƠ CAO
|
TÓM TẮT Tuyến xã có ý nghĩa quan trọng trong việc phát hiện các yếu tố nguy cơ cao trong thai nghén hay trong chuyển dạ nhằm tiên lượng và dự phòng cho cuộc đẻ. Tất cả các thai nghén có nguy cơ cao phải được chuyển tuyến trên. Tuyến xã không thực hiện được các xét nghiệm cận lâm sàng, tuy nhiên có thể phiên giải các kết quả xét nghiệm cận lâm sàng có sẵn của thai phụ để xác định thai nghén có nguy cơ cao hay không. |
Thai nghén có nguy cơ cao là tình trạng thai nghén có khả năng gây tai biến đối với sức khỏe và tính mạng của bà mẹ, thai nhi và trẻ sơ sinh trong quá trình mang thai, trong chuyển dạ và trong thời kỳ hậu sản.
Yếu tố nguy cơ là những dấu hiệu hoặc triệu chứng gợi ý cho biết thai nghén hoặc sinh đẻ lần này có thể xảy ra tai biến cho bà mẹ và thai nhi. Phát hiện sớm các yếu tố nguy cơ cao giúp tiên lượng và xử trí kịp thời bảo đảm an toàn tính mạng cho mẹ và thai nhi.
1. PHÂN LOẠI CÁC YẾU TỐ NGUY CƠ
Có thể phân chia các yếu tố nguy cơ thành 5 nhóm chính sau đây:
1.1. Nhóm nguy cơ có liên quan tới cơ địa của thai phụ:
- Tuổi của thai phụ:
• Dưới 18 tuổi: dễ bị đẻ khó, đẻ non, thai suy dinh dưỡng, tử vong chu sinh cao
• Trên 35 tuổi: dễ bị đẻ khó, nguy cơ rối loạn nhiễm sắc thể, dị dạng thai nhi và sơ sinh
- Thể trạng của thai phụ (quá béo hoặc quá gầy: cân nặng trên 70 kg hoặc dưới 40 kg), chiều cao từ 1m45 trở xuống. Bất thường về khung chậu: lệch, vẹo, biến dạng
- Những bất thường về giải phẫu của đường sinh dục như tử cung đôi, tử cung hai sừng, vách ngăn tử cung….dễ gây đẻ non.
1.2. Nhóm nguy cơ liên quan tới bệnh tật của mẹ có từ trước
- Cao huyết áp: nguy cơ tai biến cho mẹ và thai (tiền sản giật nặng, sản giật; rau bong non; xuất huyết não…), có thể dẫn đến tử vong.
- Bệnh thận: nguy cơ cao huyết áp mạn dẫn tới tiền sản giật, sản giật, suy thận….
- Đái đường: làm cho bệnh nặng lên trong khi mang thai gây ra các biến chứng: tăng huyết áp, tiền sản giật và sản giật, sẩy thai và thai lưu, nhiễm trùng tiết niệu, đẻ non, đa ối, thai to hoặc thai chậm phát triển trong tử cung, hội chứng suy hô hấp cấp sơ sinh tăng tỷ lệ tử vong chu sinh, dị tật bẩm sinh, hạ đường huyết sơ sinh, hạ canxi máu sơ sinh……
- Bệnh tim: Đặc biệt là bệnh tim có biến chứng gây tử vong cao
- Bệnh nội tiết: Basedow, đái tháo đường dễ gây biến chứng cho mẹ và cho thai nhi
- Rối loạn hệ miễn dịch, bệnh tạo keo.
- Bệnh ác tính của mẹ: ung thư vú, ung thư cổ tử cung, ung thư buồng trứng..
- Bệnh thiếu máu: suy tuỷ, hồng cầu lưỡi liềm
- Bệnh nhiễm khuẩn cấp hoặc mạn tính: lao phổi, thương hàn…..
- Bệnh lây truyền qua đường tình dục: Chlamydia trachomatis, herpes sinh dục, HPV, lậu, giang mai, HIV.
- Bệnh do virus: viêm gan virus, rubella.
- Bệnh do ký sinh trùng: sốt rét cơn, Trichomonas âm đạo
- Bệnh não: viêm não, động kinh, tâm thần...
- Nhiễm khuẩn niệu - sinh dục: tụ cầu, Coli, Proteus
- Bệnh di truyền có tính chất gia đình như: chảy máu, tiểu đường, sinh đôi, đa thai..
- Bệnh ngoại khoa: vỡ xương chậu, bệnh trĩ, tạo hình bàng quang do chấn thương…
1.3.Nhóm bệnh và các yếu tố bất thường phát sinh trong kỳ thai này
- Nôn nặng trong 3 tháng đầu
- Chảy máu đường sinh dục
- Chấn thương.
- Nhiễm khuẩn đường tiết niệu
- Nhức đầu, hoa mắt, chóng mặt, ù tai....
- Thai quá ngày sinh
- Thai kém phát triển
- Các ngôi thai không thuận lợi
- Song thai, đa thai
- Đa ối, thiểu ối
- Ra nước âm đạo do rỉ nước ối hay vỡ ối non
- Đường trong nước tiểu (+), mang bệnh đái tháo đường thai kỳ gây nhiều biến chứng cho mẹ và con và gây hậu quả lâu dài: tăng nguy cơ bị đái tháo đường typ 2 trong tương lai và tăng nguy cơ đái tháo đường thai kỳ trong những lần mang thai sau.
- Cao huyết áp, tiền sản giật, sản giật
- Bệnh thiếu máu
- Đã có lần bị sốt xuất huyết, cúm nặng, sốt rét.
- Xét nghiệm huyết thanh giang mai (+), HbsAg (+), HIV (+)
1.4. Nhóm có tiền sử sản khoa nặng nề:
- Sảy thai liên tiếp nhiều lần: thường do bất thường của hai vợ chồng, thiểu năng nội tiết, bất thường ở tử cung.
- Thai chết lưu: cần phát hiện nguyên nhân. Ví dụ: u xơ tử cung, bệnh toàn thân như cao huyết áp, bệnh thận…..
- Đã đẻ từ 5 lần trở lên.
- Các lần đẻ quá gần hoặc quá xa nhau.
- Tiền sử đẻ băng huyết
- Tiền sử đẻ non, con dưới 2500g gây nguy cơ cho sơ sinh.
- Hoạt động của nội tiết sinh dục kém dễ gây sảy thai, đẻ non..
- Điều trị vô sinh
- Bất đồng nhóm máu ABO, yếu tố Rh gây nguy cơ cho thai.
- Tiền sử tiền sản giật, sản giật dễ bị lại ở những lần có thai sau.
- Tiền sử đẻ lần trước trẻ bị dị tật bẩm sinh, bất thường nhiễm sắc thể thì dễ bị dị tật ở các lần sau.
- Tiền sử bị đình chỉ thai nghén do bệnh lý thì lần có thai này cũng dễ bị nguy cơ đó. Như tiền sử đình chỉ thai nghén do tiền sản giật nặng thì thai lần này cũng dễ bị nguy cơ đó.
- Tiền sử mổ lấy thai: dễ có nguy cơ mổ lại; hoặc tiền sử đẻ Forceps, giác hút.. dễ bị can thiệp lại ở lần có thai này.
1.5. Nhóm nguy cơ cao có liên quan tới yếu tố xã hội.
Liên quan tới nhóm này, phải kể đến các yếu tố như nghèo đói, trình độ văn hoá thấp, ở xa cơ sở y tế, giao thông vận tải không thuận tiện.... Tất cả những yếu tố trên đều là những yếu tố nguy cơ cao cho quá trình mang thai và sinh đẻ.
Nhận xét:
- Một yếu tố nguy cơ có thể đưa đến nhiều tai biến.
Ví dụ: tăng huyết áp trong khi có thai có thể dẫn tới thai suy dinh dưỡng, chết lưu, mẹ có thể bị sản giật, rau bong non chảy máu, tai biến mạch máu não, xuất huyết đáy mắt (đưa đến mù lòa).....
- Ngược lại, một tai biến có thể do nhiều yếu tố nguy cơ gây ra.
Ví dụ: vỡ tử cung có thể xẩy ra với các yếu tố nguy cơ như: mẹ thấp lùn, tử cung cao trên 34 cm (thai to), ngôi không thuận.....
- Sản phụ càng có nhiều yếu tố nguy cơ càng nhiều khả năng bị tai biến.
2. KHÁM PHÁT HIỆN THAI NGHÉN CÓ NGUY CƠ CAO
Khám phát hiện các yếu tố có nguy cơ cao cơ bản cũng dựa theo quy trình khám bước 1,2, 3 và 4 của 9 bước khám thai ( xem bài Khám thai và chăm sóc trước sinh)
2.1. Hỏi
Xem bước 1 của quy trình 9 bước khám thai trong bài Khám thai và chăm sóc trước sinh để phát hiện các yếu tố nguy cơ cao cho lần mang thai này.
2.2. Khám thực thể chung:
Khám toàn thân có thể phát hiện các yếu tố nguy cơ sau:
- Chiều cao sản phụ dưới 1m45 thì đẻ khó.
- Khám cân nặng: tăng < 20%="" trọng="" lượng="" là="" bất="">
- Mạch ≥ 90 lần/phút. Huyết áp cao ≥ 140/90 mmHg kèm theo có nhức đầu, hoa mắt, chóng mặt.
- Phù toàn thân; phù mềm, trắng, ấn lõm, nằm nghỉ không hết.
- Da xanh, niêm mạc nhợt (thiếu máu), Hemoglobin dưới 9 g/100ml
- Khám vú (đầu vú tụt, u vú….)
- Khám tim mạch và phổi có tiếng thổi bệnh lý
- Bất thường về khung chậu: dáng đi không cân đối, lệch vẹo, gù, biến dạng hoặc đo các đường kính khung chậu ngoài nhỏ hơn bình thường thì cũng ảnh hưởng đến các đường kính của tiểu khung
2.3. Khám chuyên khoa:
- Tử cung (chiều cao tử cung, tư thế, u xơ); âm đạo (sa sinh dục); cổ tử cung (rách, viêm, tư thế..); tầng sinh môn (ngắn, dài, sẹo cũ..); phần phụ (u..).
- Viêm nhiễm đường sinh dục và bệnh lây truyền qua đường tình dục
2.4. Chăm sóc và đánh giá suốt quá trình thai nghén:
Khám thai định kỳ: phát hiện các yếu tố nguy cơ:
- Trong suốt thời kỳ có thai tăng dưới 6 kg hoặc dưới 1 kg 1 tháng.
- Bề cao tử cung không tăng hoặc nhỏ đi trong hai lần khám thai liên tiếp: thai kém phát triển, thiểu ối hoặc thai chết lưu
- Bề cao tử cung quá to so với tuổi thai: có thể do thai to, đa ối, song thai hoặc đa thai, khối u và thai nghén.
- Thai quá ngày sinh
- Thai đạp ít hơn hay nhiều hơn bình thường, thai không máy, không đạp.
- Ngôi bất thường: ngôi mông, ngôi ngang....
- Khám khung chậu sờ được mỏm nhô, hoặc hai gai hông nhô nhiều
- Ra máu âm đạo bất thường trong nửa đầu hoặc nửa cuối của thai kỳ
- Ra nước âm đạo do rỉ nước ối hay vỡ ối.
- Đái rắt, đái buốt, nước tiểu ít, đục
Những vấn đề cần đánh giá để duy trì thai nghén:
- Tình trạng sức khỏe của mẹ tốt, đảm bảo cho một quá trình thai nghén.
- Không có thai nghén bất thường: chửa ngoài tử cung, chửa trứng
- Chiều cao tử cung phù hợp tuổi thai
- Thai máy ở nửa sau của thai kỳ, tim thai nghe đều rõ.
- Nếu có rau tiền đạo: dựa vào kết quả siêu âm hoặc dấu hiệu ra máu trong thời kỳ mang thai.
- Tiền sản giật: không nặng lên, có thể duy trì nếu đáp ứng với điều trị.
- Nếu có nhiễm khuẩn: điều trị tích cực cho thai phụ khỏi trước khi chuyển dạ và không để lại nguy cơ cho mẹ và con
- Dự kiến ngày đẻ chính xác, tránh thai già tháng
Những yếu tố có thể gây biến chứng trong chuyển dạ và sau đẻ:
Những yếu tố sau đây để tiên lượng thai nghén có nguy cơ cao trong chuyển dạ và sau đẻ:
- Bệnh của mẹ có tăng lên trong đẻ và sau đẻ: tăng huyết áp, sản giật, hôn mê gan hoặc do đái đường, phù phổi cấp, suy tim cấp, viêm nội tâm mạc bán cấp, hen phế quản, lao phổi….
- Đa ối, thiểu ối.
- Thai non tháng, thai già tháng.
- Thai to.
- Ngôi thai bất thường: ngôi trán, ngôi vai…
- Rối loạn cơn co tử cung: cơn co quá mau, cường tính, không đều...
- Bất thường về dây rau: ngắn, quấn cổ có thể làm cho ngôi không lọt và suy thai.
- Ối vỡ non, vỡ sớm dẫn tới suy thai, nhiễm khuẩn ối..
- Sa dây rau dẫn tới thai chết
- Cổ tử cung không tiến triển, phù nề.
- Chuyển dạ kéo dài dẫn tới suy thai, vỡ tử cung
- Mẹ rặn yếu, rặn không sổ gây suy thai, ngạt thai, mẹ mệt có thể bị choáng
- Chỉ định sản khoa không đúng về Forceps, về sử dụng oxytocin, Cytotec có thể gây vỡ tử cung, chết thai
- Rau tiền đạo gây mất máu mẹ, suy thai
- Rau bong non dẫn tới suy thai, chết thai, mẹ chảy máu
- Sau đẻ: đờ tử cung gây băng huyết, sót rau gây chảy máu và nhiễm khuẩn, chấn thường đường sinh dục gây chảy máu
- Cho trẻ sơ sinh: thoát vị cơ hoành (bẩm sinh), ngạt, xẹp phổi, chảy máu phổi, non tháng nhẹ cân < 2500g,="" suy="" hô="" hấp,="" nhiễm="" khuẩn,="" xuất="" huyết="">
3. CÁC XÉT NGHIỆM THĂM DÒ CẬN LÂM SÀNG:
3.1. Xét nghiệm thường quy:
- Xét nghiệm máu: công thức máu, nhóm máu, máu chảy máu đông, sinh sợi huyết đường máu, giang mai, HbsAg, HIV (đã tư vấn)…..
- Xét nghiệm nước tiểu: protein, đường, trụ niệu, cặn….
3.2. Xem xét các xét nghiệm cận lâm sàng sản phụ có sẵn:
- Siêu âm chẩn đoán trước sinh: thai sống, chết, khoảng sáng sau gáy, số lượng thai, hình thái của thai, tình trạng nước ối…
- Theo dõi những hoạt động sinh học của thai qua siêu âm (thai thở, cử động..)
- Thể nhiễm sắc: cho phụ nữ > 35 tuổi, tiền sử đẻ con bị bệnh Down hoặc rối loạn nhiễm sắc thể khác, con dị dạng (xét nghiệm sàng lọc qua phản ứng huyết thanh của mẹ: bộ 3 test a fetoprotein (AFP), estradiol, beta hCG; chọc hút nước ối..)
- Theo dõi nhịp tim thai bằng Monitoring (test không đả kích)
- Test gây cơn co tử cung để xác định tim thai bình thường hay bất thường.
4. CHĂM SÓC THAI NGHÉN CÓ NGUY CƠ.
Về nguyên tắc, tuyến xã trong quá trình quản lý thai nghén và trong khi sinh đẻ phát hiện thấy một trong những yếu tố nguy cơ cao đều phải chuyển lên tuyến trên.
Các biện pháp tại xã:
- Quản lý thai nghén để sớm xác định các yếu tố nguy cơ.
- Tư vấn và chuyển tuyến để loại bỏ thai nghén không mong muốn bằng biện pháp sản khoa thích hợp.
- Thực hiện theo dõi bà mẹ sau khi đã được điều trị tại tuyến trên. Phát hiện các diễn tiến xấu của bệnh lý để chuyển tuyến kịp thời.
- Nghỉ ngơi hợp lý, chế độ ăn uống tốt
- Đánh giá tình trạng của bà mẹ và thai trong chuyển dạ để xử trí kịp thời.
BẢNG HƯỚNG DẪN PHÁT HIỆN NGUY CƠ KHI KHÁM THAI
Có 1 trong các yếu tố dưới đây là sản phụ có nguy cơ cao, phải chuyển lên tuyến trên
A. Các yếu tố tổng quát:
- Tuổi < 18="" hay=""> 35
- Số lần đã sinh con: trên 2 lần.
- Khoảng cách 2 lần có thai < 3="">
- Chiều cao < 145="">
- Cân nặng < 40kg="" hay=""> 70 kg
- Dáng đi không cân đối
B. Tiền sử sản khoa:
- Vô sinh
- Sẩy thai liên tiếp
- Đẻ non
- Thai chết trong tử cung
- Đẻ khó
- Mổ lấy thai
- Băng huyết sau đẻ
- Lần đẻ trước con chết do ngạt
C. Tiền sử phụ khoa:
- Mổ bóc nhân xơ tử cung
- Mổ vì dị dạng tử cung
- Khoét chóp cổ tử cung, cắt cụt cổ tử cung.
D.Tiền sử nội, ngoại khoa:
- Có tiền sử bệnh tim mạch, huyết áp
- Bệnh thận
- Nội tiết: cường hay thiểu năng tuyến giáp, đái tháo đường
- Phổi: hen suyễn, lao phổi.
- Thiếu máu, rối loạn đông máu
- Viêm gan vi rút
- Các bệnh nhiễm khuẩn, nhiễm ký sinh trùng nặng, các bệnh lây truyền qua đường tình dục
- Di chứng bại liệt
- Gãy xương đùi, xương chậu từ nhỏ
E. Các dấu hiệu xuất hiện trong khi khám thai
- Tăng <6kg thai="" kỳ,="" hoặc="">< 1kg/tháng="" (từ="" 3="" tháng="">
- Chiều cao tử cung không tăng hoặc nhỏ đi trong hai lần khám thai liên tiếp
- Chiều cao tử cung không tương xứng với tuổi thai
- Thai > 40 tuần (tính theo ngày đầu của kỳ kinh cuối)
- Cử động thai ít hơn hoặc tăng nhiều một cách bất thường.
- Da xanh, niêm mạc mắt nhợt nhạt
- Sốt cao
- Chảy máu âm đạo
- Có triệu chứng của nhiễm độc thai nghén: tăng cân > 2kg/tháng, phù tay hay mặt, huyết áp cao ≥ 140/90 mm Hg, Protein niệu (+)
- Đường niệu (+)
- Đái rắt, đái buốt, nước đái đục.
- Xét nghiệm: giang mai (+), viêm gan B (+), HIV (+)
G. Khám âm đạo:
- Cổ tử cung xơ cứng, sùi hoặc loét
- Ngôi thai: không phải là ngôi đầu (trong 3 tháng cuối)
- Ối vỡ hay rỉ ối mà chưa có dấu hiệu chuyển dạ
- Khung chậu: sờ thấy mỏm nhô hay 2 gai hông nhô nhiều
- Tim thai không nghe được
- Ghi chú: không được khám âm đạo bằng tay nếu ra máu trong 3 tháng cuối
QUẢN LÝ THAI NGHÉN TẠI XÃ
|
TÓM TẮT 4 công cụ đang được sử dụng thống nhất để quản lý thai nghén tại xã: 1) Sổ khám thai, 2) Phiếu khám thai, 3) Bảng quản lý thai sản, và 4) Hộp và phiếu hẹn. Quản lý thai nghén cho các sản phụ một cách hiệu quả chính là việc sử dụng tốt các công cụ này. |
Quản lý thai (QLT) là các biện pháp giúp cán bộ y tế xã nắm chắc số người có thai trong từng thôn xóm, trong đó ai có thai bình thường, ai có thai nghén nguy cơ cao, việc khám thai của các thai phụ đó thế nào, hàng tháng sẽ có bao nhiêu người đẻ và đẻ tại đâu cho mỗi thai phụ để có thể theo dõi, chăm sóc bà mẹ khi sinh đẻ và sau đẻ cho đến hết thời kỳ hậu sản. Vì thế, QLT được thực hiện tốt nhất chính là tại các cơ sở như trạm y tế xã.
Quản lý thai là một trong những công việc quan trọng nhất góp phần bảo vệ sức khỏe sinh sản cho mọi gia đình, giảm tỷ lệ tử vong mẹ và tử vong sơ sinh ở tuyến xã, phường.
Bốn công cụ để quản lý thai là:
- Sổ khám thai.
- Phiếu khám thai.
- Bảng Quản lý thai sản.
- Hộp hẹn và phiếu hẹn.
1. SỔ KHÁM THAI:
Mẫu số A3/YTCS (theo Quyết định số 3440/QĐ-BYT năm 2009)
Là công cụ quan trọng hàng đầu, nhằm cung cấp số liệu về số lần khám, số người khám hàng ngày, hàng tháng và cho biết những thông tin cụ thể và diễn biến trong mỗi lần khám của từng thai phụ.
|
Ý nghĩa của việc ghi sổ khám thai |
Số cột |
Nội dung cột |
|
Thống kê số người khám thai trong tháng/năm |
1 |
Số thứ tự |
|
Ít nhất 3 tháng phải khám thai 1lần |
3 |
Ngày khám thai |
|
|
2 |
Họ và tên |
|
Dưới 18, trên 35 là yếu tố nguy cơ |
4 |
Tuổi (năm sinh) |
|
|
5 |
Địa chỉ |
|
Lưu ý các nghề độc hại với cơ thể |
6 |
Nghề nghiệp |
|
Lưu ý con so và đẻ từ lần 5 trở lên |
7 |
Số con hiện có |
|
Từ lần thứ 3 là yếu tố nguy cơ |
8 |
Lần có thai thứ mấy |
|
Có bệnh là một yếu tố nguy cơ (lưu ý các bệnh: tim, phổi, gan, thận, lây truyền qua đường tình dục như HIV…) |
9 |
Tiền sử sức khỏe và sinh đẻ |
|
Để tính tuổi thai và dự kiến ngày sinh (ghi ngày đầu của kinh cuối, theo dương lịch) |
10 |
Ngày kinh cuối cùng |
|
|
|
11 |
Tuần thai |
|
|
Sau khi ghi sổ, chuyển dự kiến sinh vào phiếu con tôm trên bảng Quản lý thai sản |
12 |
Dự kiến ngày sinh |
|
|
|
13 |
Trọng lượng mẹ |
Phần khám mẹ |
|
|
14 |
Vòng bụng |
|
|
Đối chiếu với bảng theo dõi phát triển chiều cao tử cung xem bình thường hay tăng chậm, tăng nhanh |
15 |
Cao tử cung |
|
|
Căn cứ chủ yếu theo chiều cao và đo ngoài |
16 |
Khung chậu |
|
|
Mọi lần thăm thai đều được thử protein niệu |
17 |
Protein niệu |
|
|
140/90mmHg trở lên là cao - Huyết áp tâm thu tăng 30mmHg, tâm trương tăng 15mmHg là cao |
18 |
Huyết áp |
|
|
|
19 |
Tình trạng thiếu máu |
|
|
|
20 |
Uống viên sắt |
|
|
Ghi đầy đủ sẽ đánh giá được % được miễn dịch với uốn ván |
21 |
Số mũi uốn ván đã tiêm |
|
|
Nghe được từ tuần thứ 20 trở ra |
22 |
Tim thai |
Phần khám thai |
|
Chỉ tìm ngôi sau tuần 28 |
23 |
Ngôi thai |
|
|
|
24 |
Đẻ thường |
Tiên |
|
|
25 |
Có nguy cơ |
|
|
Ghi rõ chức vụ và tên người khám |
26 |
Người khám |
|
|
Khám lần đầu: ghi thêm chiều cao mẹ. Các lần khám sau: ghi dấu hiệu phù (nếu có) |
27 |
Ghi chú |
|
Sau mỗi lần khám thai, cán bộ y tế phải ghi đầy đủ các thông tin thu nhận được qua thăm khám vào các cột mục trong sổ:
Lần khám đầu phải ghi đủ hầu hết 27 cột mục. Số thứ tự ở đây vừa là số đăng ký (theo năm), vừa là số người có thai đang được theo dõi tại thời điểm đó.
Để trống khoảng 4-5 dòng kế tiếp (hoặc hơn) để ghi lại các lần khám tiếp theo. Như vậy nhìn vào sổ sẽ biết được có bao nhiêu thai phụ đã được khám thai và mỗi người đã được khám bao nhiêu lần.
Những lần khám thai sau chỉ cần ghi lại những phần khám xét có biến động (như huyết áp, cân nặng, chiều cao tử cung, tim thai…), một số cột mục không cần ghi lại (như tên, tuổi, địa chỉ, tiền sử bệnh và sản khoa…).
2. PHIẾU KHÁM THAI
Phiếu khám thai là công cụ ghi lại những thông tin cán bộ y tế thăm khám phát hiện và những điều căn dặn cần thiết với thai phụ và ngày hẹn khám lại lần sau. Có 2 loại:
- Phiếu khám thai thông thường, có thể là một phiếu in sẵn các cột mục để ghi lại các thông tin mỗi lần thăm khám (tên tuổi, địa chỉ, tiền sử bệnh và thai nghén, các dữ kiện phát hiện được trong mỗi lần khám thai). Loại phiếu này chỉ dùng cho mỗi lần có thai và mẫu thường không thống nhất giữa các địa phương nhưng đều có những cột mục cần thiết để đánh giá, theo dõi quá trình thai nghén.
- Có thể là phiếu “theo dõi sức khỏe bà mẹ và sơ sinh tại nhà” theo mẫu thống nhất từ Bộ y tế, là một quyển sổ tổng hợp nhiều chi tiết để cán bộ y tế tất cả các tuyến có thể khám, theo dõi và ghi vào đó mỗi lần người phụ nữ được khám (kể cả khám bệnh, khám thai và sinh đẻ)
Như vậy, phiếu không chỉ có tác dụng trong một lần có thai mà còn dùng cho suốt tuổi sinh sản (từ 15-49). Sau 49 tuổi, phiếu không được sử dụng nữa.
Khi có thai, phiếu này sẽ là phiếu khám thai định kỳ theo hẹn của cán bộ y tế.
Phiếu sẽ được lập thành 2 bản giống nhau. Một phiếu trao cho thai phụ giữ để biết tình trạng thai nghén và sức khỏe hiện tại và ngày hẹn khám lần sau; một phiếu lưu tại trạm y tế, khi chưa có thai thì lưu ở các ô thôn xóm trong tủ hồ sơ; khi có thai các phiếu này được lưu trong hộp hay túi luân chuyển phiếu hẹn.
Dưới đây là phần hướng dẫn ghi chép các trang của phiếu Theo dõi sức khỏe bà mẹ và sơ sinh tại nhà (Ghi chú: Phiếu này đang được thử nghiệm một số tỉnh, và khi Bộ Y tế ban hành phiếu chính thức, có thể sẽ có những thay đổi nhỏ).
2.1. Nội dung ghi phiếu và cách ghi
2.1.1. Trang 1
Trang này chủ yếu ghi về bản thân của người có thai. Có 11 chỗ trống để điền vào.
|
Số đăng ký.......................................... Họ và tên:................................................................................................... Ngày tháng năm sinh:................................................................................ Dân tộc:...................................................................................................... Trình độ văn hóa:....................................................................................... Địa chỉ:....................................................................................................... Thôn, bản:......................................................................................... Xã huyện:.......................................................................................... Tỉnh:.................................................................................................. Họ và tên chồng:......................................................................................... Người lập phiếu |
Ngày tháng năm sinh không nhớ chính xác thì ghi tuổi, số đăng ký dựa theo số của sổ khám thai.
2.1.2. Trang 2
- Trang này theo dõi 14 yếu tố nguy cơ đều xếp sang phía bên phải và có ô màu để dễ nhận dạng.
- Ngày lập phiếu: ghi ngày, tháng, năm, dương lịch.
- Tuổi: phải ghi rõ số tuổi cụ thể. Thí dụ 28, sau đó mới đánh dấu x vào ô 18 - 35 (không có nguy cơ).
- Chiều cao: phải ghi rõ đơn vị là cm, thí dụ ghi 158cm ngay cạnh chữ chiều cao sau đó đánh dấu x vào ô > 145cm.
- Số lần đã sinh cũng phải ghi rõ ví dụ đã sinh 2 lần, ghi số 2 bên phải dòng số lần đã sinh sau đó mới đánh dấu x vào ô 1 - 3 lần.
- Sảy thai liên tiếp nếu có phải ghi rõ mấy lần sau đó mới đánh dấu x vào ô “C” bên phải.
|
Ngày tháng năm lập phiếu:............../........./........................... |
|||
|
Tuổi (khi có thai)............................ |
18 - 35 |
|
> 35 |
|
Chiều cao ....................................... |
145cm |
144cm trở xuống |
|
|
Tiền sử sản khoa |
|||
|
Số lần đã đẻ |
1 - 3 |
0 |
> 4 |
|
Sảy 2 lần liên tiếp |
K |
C |
|
|
Thai chết trong tử cung |
K |
C |
|
|
Sản giật |
K |
C |
|
|
Chảy máu trước đẻ |
K |
C |
|
|
Băng huyết sau đẻ |
K |
C |
|
|
Đẻ khó |
K |
C |
|
|
Mổ lấy thai |
K |
C |
|
|
Đẻ con dưới 2500g |
K |
C |
|
|
Con chết tuần đầu |
K |
C |
|
|
Vô sinh |
K |
C |
|
|
Tiền sử bệnh |
K |
C |
|
|
Nếu có bệnh thì ghi rõ tên bệnh .................................................... |
|||
Các ô tiếp theo cũng tùy có hay không mà đánh dấu vào ô tương ứng.
Riêng tiền sử bệnh, nếu có, đánh dấu “x” vào ô “C” và ghi rõ bên dưới là bệnh gì (tim, phổi, gan, hay thận...).
2.1.3. Trang 3: chăm sóc hiện tại
- Có thai lần thứ (kể cả các lần sảy, phá, đẻ).
- Đẻ lần thứ (không tính sảy, phá).
- Ngày đầu kinh cuối: đây là cơ sở để tính tuổi thai và dự kiến ngày đẻ (tính theo công thức
“ tháng -3 (hoặc +9); ngày + 7” hoặc tính theo bảng tính xoay tròn).
- Ngày thăm thai: để ghi ngày thai phụ đến khám. Ví dụ: khám thai ở tuần thứ 10 ngày 10/11/2004, thì ghi 10/11/2004 theo dòng ngày thăm thai tại cột thứ 2.
- Cân nặng: căn cứ biểu đồ theo dõi cân nặng (xem bài ”Chăm sóc trước đẻ”) để nhận định là bình thường hay bất thường.
- Chiều cao tử cung: cũng căn cứ theo biểu đồ phát triển chiều cao tử cung (xem bài ”Chăm sóc trước đẻ”) nếu cao tử cung lệch mức chuẩn 2cm là bất thường, phải hẹn thăm lại sau một tuần.
- Tim thai: nghe được từ tuần thứ 20 trở đi. Nhịp tim bình thường trong khoảng 120 -160 lần/phút. Ngoài phạm vi đó là bất thường. Tim thai có thể được nghe bằng ống nghe gỗ, hay tốt hơn là máy Doppler sản khoa, nếu như trạm y tế được trang bị.
- Huyết áp: phải được đo mỗi lần khám thai. Huyết áp 140/90mmHg trở lên là cao. Hoặc huyết áp tối đa tăng 30mmHg, huyết áp tối thiểu tăng 15mmHg trở lên so với trước lúc có thai là cao.
- Ngôi thai: chỉ đặt ra cho chẩn đoán từ sau tuần 28.
- Các mục từ 1 đến 5 không được đánh dấu “x” mà phải ghi cụ thể số lượng đo được vào phiếu. Thí dụ lần khám thứ nhất cân nặng 45kg ta ghi 45 vào ô của cân nặng tại tuần tương ứng.
- Các mục 6, 7, 8, 9 đều là các yếu tố cần theo dõi để xác định thai có nguy cơ cao. Nếu bình thường cũng cần đánh dấu vào ô tương ứng.
|
Chăm sóc hiện tại Có thai lần thứ...............Đẻ lần thứ ................................. Ngày đầu KCC..............Dự đoán ngày đẻ ...................... Không nhớ |
||||||||
|
Tuổi thai |
1 - 12 tuần |
13 - 27 tuần |
28 - 32 tuần |
33 - 37 tuần |
38 - 41 tuần |
|||
|
Ngày thăm thai |
|
|
|
|
|
|||
|
1 |
Cân nặng |
Bình thường |
|
|
|
|
|
|
|
Bất thường |
|
|
|
|
|
|||
|
2 |
Cao tử cung |
Bình thường |
|
|
|
|
|
|
|
Bất thường |
|
|
|
|
|
|||
|
3 |
Tim thai |
Bình thường |
|
|
|
|
||
|
Bất thường |
|
|
|
|
||||
|
4 |
Ngôi thai |
Bình thường |
|
|
|
|||
|
Bất thường |
|
|
|
|||||
|
5 |
Huyết áp |
Bình thường |
|
|
|
|
|
|
|
Bất thường |
|
|
|
|
|
|||
|
6 |
Có phù |
|
|
|
|
|
||
|
7 |
Da rất xanh |
|
|
|
|
|
||
|
8 |
Chảy máu âm đạo |
|
|
|
|
|
||
|
9 |
Có Protein niệu |
|
|
|
|
|
||
|
10 |
Ngày vaccin uốn ván |
Mũi 1 |
|
|
|
|
|
|
|
Mũi 2 |
|
|
|
|
|
|||
|
11 |
Uống viên sắt/folic |
|
|
|
|
|
||
|
Thăm thai ít nhất 3 lần Tiêm phòng uốn ván đủ 2 mũi |
||||||||
Như vậy với trang 3 có thể ghi lại số liệu liên quan đến 6 bước thăm thai (bước 1 đến bước 6, xem bài 9 bước khám thai).
2.1.4. Trang 4
Trang này ghi lại các việc làm của bước 7 (giáo dục vệ sinh thai nghén) và bước 9 (dặn dò, hẹn gặp lại).
Và, chính bản thân việc ghi phiếu là nội dung của bước 8.
Tóm lại, từ trang 1 đến trang 4, phiếu khám thai đã phản ánh đầy đủ các nội dung của 9 bước thăm thai.
2.1.5. Trang 5: ghi tình hình sinh đẻ của mẹ và con
|
Chuyển dạ đẻ |
|||
|
Tuổi thai so với ngày dự kiến |
£ Đủ tháng |
£ Non tháng |
£ Già tháng |
|
Thời gian chuyển dạ |
£ Bình thường |
£ Kéo dài |
|
|
Ngôi thai |
£ Chỏm |
£ Khác |
|
|
Cách đẻ |
£ Thường |
£ Khó,…forceps, giác hút |
|
|
|
£ Mổ đẻ |
||
|
Băng huyết |
£ Không |
£ Có |
|
|
Sản giật |
£ Không |
£ Có |
|
|
Nơi đẻ |
£ Cơ sở y tế |
£ Đẻ ở nhà, đẻ rơi |
|
|
Người đỡ |
£ Cán bộ y tế |
£ Mụ vườn |
|
|
|
£ Tự đỡ |
||
|
Rách, cắt, khâu TSM |
£ Không |
£ Có |
|
Chín nội dung được ghi trong phiếu về các diễn biến khi chuyển dạ, cột bên trái là bình thường cột bên phải có nền nhạt là bất thường.
|
Trẻ sơ sinh |
||
|
£ Trai £ Gái |
Đẻ hồi......Ngày....../......./......... |
|
|
Số con khi đẻ |
£ Một |
£ Hai trở lên |
|
Khóc |
£ Ngay |
£ Chậm |
|
Thở |
£ Bình thường |
£ Khó |
|
Màu da |
£ Hồng |
£ Tím tái |
|
Cân nặng khi đẻ |
£ > 2500g |
£ <> |
|
Tình trạng con |
£ Sống |
£ Chết....ngày |
|
Bú mẹ |
£ Giờ đầu |
£ Sau một giờ đầu |
Sau khi đẻ phải ghi cụ thể:
- Cân nặng của trẻ nếu trên 2500g thì ghi vào cột bên trái, nếu dưới 2500g ghi vào cột bên phải (nền chấm nhạt). Ghi cụ thể số gam đã cân được, không đánh dấu “x”.
- Các ô khác, đánh dấu “x” đầy đủ vào ô tương ứng.
2.1.6. Chăm sóc bà mẹ sau đẻ
|
Chăm sóc bà mẹ sau đẻ |
||||||||||||||||
|
Ngày sinh …././20... |
Da rất xanh |
Co hồi tử cung |
Sản dịch |
Băng huyết |
Sữa mẹ |
Sốt, sốt rét |
Uống vitamin A |
Uống viên sắt |
||||||||
|
Tuần 1 |
K |
C |
Bình thường |
Chậm |
Bình thường |
Hôi |
K |
C |
K |
C |
K |
C |
K |
C |
K |
C |
|
Tuần 2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Tuần 3 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Tuần 4 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Tuần 5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Tuần 6 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
K: Không; C: Có
- Ghi các yếu tố cần theo dõi bà mẹ trong 6 tuần sau đẻ.
- Nếu có nội dung nào bất thường thì đánh dấu x vào cột đó.
- Tối thiểu phải chăm sóc 2 lần sau đẻ - ghi ngày sinh để biết tuần thứ mấy sau đẻ.
2.1.7. Kế hoạch hóa gia đình sau đẻ
|
Ngày có kinh trở lại lần đầu …/…/… |
Không dùng BPTT |
Viên tránh thai |
Bao cao su |
Dụng cụ tử cung |
Biện pháp khác |
Sảy thai |
Nạo hút thai |
||||||||||
|
Uống lần đầu |
Ngày khám |
Ngày ngừng |
Ngày dùng lần đầu |
Ngày ngừng |
Ngày đặt |
Ngày khám |
Ngày lấy |
Ngày chấp nhận |
Ngày khám |
Ngày ngừng |
|||||||
|
2008 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2009 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2010 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2011 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
- Bảng này được thiết kế cho 4 năm để làm giãn khoảng cách sinh ra 5 năm - tránh đẻ mau, cột không dùng biện pháp tránh thai là cột có nguy cơ.
- Bên trái cột không dùng biện pháp tránh thai có 1 cột không đề tên, có thể dùng để theo dõi kinh nguyệt bằng cách đánh dấu vào các dòng (mỗi năm có 4 dòng, mỗi dòng ứng với một quý. Bên trái dòng là tháng đầu quí, giữa dòng là tháng giữa quí và bên phải là tháng cuối quí).
- Chỉ cần 2 tháng không đánh dấu, đã có thể chẩn đoán sớm là có thai, nếu không dùng biện pháp tránh thai.
2.1.8. Lời khuyên của cán bộ y tế
|
Lời khuyên của cán bộ y tế cơ sở |
|
Lời khuyên của tuyến bệnh viện |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Bên trái trang để CBYT cơ sở ghi:
- Để hướng dẫn thai phụ.
- Để xin ý kiến tuyến trên (đối với những trường hợp được chuyển tuyến)
- Bên phải trang chủ yếu để ghi những nhận xét ý kiến phản hồi của tuyến nhận (tuyến trên) với tuyến chuyển đi (hiện nay một trong những mặt còn yếu của Phiếu khám thai là chưa có những thông tin phản hồi này).
3. BẢNG QUẢN LÝ THAI SẢN:
3.1. Cách làm bảng:
BẢNG QUẢN LÝ THAI
Xã.............
Năm...........
|
Tháng Thôn |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
11 |
12 |
|
A |
|
|
|
|
|
|
|
|
|
|
|
|
|
B |
|
|
|
|
|
|
|
|
|
|
|
|
|
C |
|
|
|
|
|
|
|
|
|
|
|
|
|
D |
|
|
|
|
|
|
|
|
|
|
|
|
|
Đ |
|
|
|
|
|
|
|
|
|
|
|
|
|
Phiếu hẹn |
* |
* |
* |
* |
* |
* |
* |
* |
* |
* |
* |
* |
|
Sau đẻ |
|
|
|
|
|
|
|
|
|
|
|
|
- Bảng có 13 cột dọc, cột đầu ghi địa chỉ (thôn, xóm, đội...) 12 cột sau ghi đủ tháng 01 đến tháng 12.
- Các hàng ngang tương ứng với các thôn.
- Dưới đó là các hộp (bì) để đựng các phiếu hẹn (chi tiết xem mục hộp hẹn và phiếu hẹn).
- Hàng dưới cùng là hàng sau đẻ. Người đã đẻ thì Tôm ở phần Quản lý thai sẽ được bóc ra và dán xuống hàng này.
- Nếu có điều kiện, nên làm theo mẫu thống nhất (cho huyện hoặc tỉnh) bằng bảng nhựa trắng dài 159cm, rộng 120cm kẻ khung bằng bút dạ (hoặc không xoá được bằng nước).
- Cách làm tôm.
Tốt nhất dùng giấy tự dán, bóc mặt sau là có thể dán vào bảng.
+ Mẫu tôm: 2cm x 8cm: với 6 tin

• PARA: tiền sử sản khoa với 4 hàng số ví dụ: 1001.
• KCC: ngày đầu kỳ kinh cuối cùng.
• DKS: ngày dự kiến sinh.
• Ngày đẻ: ngày đẻ thực tế
+ Màu sắc của tôm:
• Xanh: con so.
• Vàng: đẻ lần thứ 2.
• Đỏ: đẻ từ lần thứ 3.
+ Ký hiệu có nguy cơ: Đánh dấu hoa thị vào đầu bên phải của tôm.
- Tôm được làm ngay trong lần đăng ký thai (khám thai lần đầu). Tôm được dán vào tháng dự kiến sinh và chỉ bóc đi khi đã sinh.
3.2. Ý nghĩa của bảng Quản lý thai
- Cho biết số sinh trong tháng để có kế hoạch chuẩn bị phục vụ.
- Nếu con tôm còn lại ở tháng trước, có khả năng là thai già tháng, hoặc đã đẻ ở nơi khác
- Giúp đánh giá tổng quát số lần sinh, chất lượng dân số.
- Giúp nhận định số thai có nguy cơ cao.
- Giúp đánh giá khả năng quản lý thai sớm. Nếu tổng số tôm ở 3 tháng cuối của thai kỳ nhiều hơn 3 tháng giữa trên 2 lần và hơn 3 tháng đầu trên 3 lần thì có thể chưa quản lý được thai sớm.
- Giúp quản lý số đã sinh để thực hiện việc chăm sóc sức khỏe tại nhà và vận động kế hoạch hóa gia đình.
4. HỘP HOẶC TÚI HẸN VÀ PHIẾU HẸN
- Hẹn và kiểm tra có đến đúng hẹn hay không là một nội dung quan trọng của quản lý thai nghén.
- Hộp hay túi hẹn và phiếu hẹn là công cụ giúp cán bộ y tế xã biết được thai phu có được khám thai đúng kỳ hẹn hay không.
- Công cụ là một hộp bằng gỗ hay bằng giấy có 12 ngăn tương ứng với 12 tháng, đánh số từ 1 đến 12. Không có hộp thì thay bằng 12 túi nylông, bên ngoài túi ghi tên tháng.
- Thai phụ đến khám ở tháng nào thì tìm phiếu hẹn của họ trong hộp (hay túi tháng đó. Sau khi khám xong , hẹn ngày đến khám lần sau vào tháng nào thì để phiếu hẹn vào hộp (hay túi) của tháng đó.
- Đến hết tháng mà trong hộp (hay túi) vẫn còn lại phiếu hẹn thì rõ ràng người đó chưa đến khám, cần tìm hiểu nguyên nhân để mời họ đến khám .
- Thời hạn hẹn không nên quá 3 tháng.
- Các hộp (túi) hẹn có thể gắn với bảng quản lý thai sản.
CHĂM SÓC KHI SINH
CHẨN ĐOÁN VÀ TIÊN
LƯỢNG
MỘT CUỘC CHUYỂN DẠ TẠI TUYẾN XÃ
A. CHẨN ĐOÁN MỘT CUỘC CHUYỂN DẠ
|
TÓM TẮT Quan trọng nhất là việc xác định một sản phụ đã thực sự có chuyển dạ hay chưa và đang ở giai đoạn nào. Xác định loại trừ một cuộc chuyển dạ giả có thể tiết kiệm thời gian, công sức, và làm an tâm cho cả sản phụ và người đỡ đẻ. Cuộc chuyển dạ thục sự được đánh giá trên 4 triệu chứng chính trên lâm sàng: - Cơn co tử cung - Ra chất nhày âm đạo - Xóa mở cổ tử cung - Thành lập đầu ối |
Chuyển dạ là một loạt hiện tượng diễn ra trên người có thai ở giai đoạn cuối cùng kết thúc tình trạng thai nghén làm cho thai nhi và rau thai được đưa ra khỏi buồng tử cung qua đường âm đạo.
Chẩn đoán chuyển dạ không chính xác có thể dẫn đến sự lo lắng hoặc can thiệp không cần thiết.
Một cuộc chuyển dạ đẻ thai nhi đủ tháng xảy ra sau một thời gian thai nghén từ hết tuần 37 (259 ngày) đến hết 41 tuần (287 ngày), trung bình là 40 tuần (280 ngày).
1. TRIỆU CHỨNG CỦA CHUYỂN DẠ
Chuyển dạ được xác định dựa vào 4 triệu chứng chính sau đây:
- Các cơn co tử cung gây đau bụng tăng dần lên với đặc điểm từ nhẹ đến mạnh, từ ngắn đến dài, từ thưa đến mau với tần số là 3 cơn co trong 10 phút trở lên, mỗi cơn co kéo dài trên 20 giây.
- Sản phụ thấy ra chất nhày (nhựa chuối) ở âm đạo.
- Cổ tử cung xóa hết hoặc gần hết và đã mở từ 2cm trở lên là chắc chắn đã chuyển dạ
- Đầu ối thành lập: khi chuyển dạ, cực dưới túi ối sẽ dãn dần ra do các cơn co tử cung dồn nước ối xuống tạo thành đầu ối.
2. KHÁM CHẨN ĐOÁN CHUYỂN DẠ
2.1. Chuẩn bị
- Nữ hộ sinh, y sĩ, bác sĩ phụ trách công tác đỡ đẻ được khám xác định chuyển dạ.
- Phương tiện:
+ Máy đo huyết áp và ống nghe tim phổi để khám nội khoa.
+ Dụng cụ khám thai: thước dây, thước đo khung chậu, ống nghe tim thai, giấy pH, găng hấp, mỏ vịt hoặc van vô khuẩn dầu nhờn bôi trơn, dung dịch sát khuẩn, thông đái. Doppler sản khoa hay máy monitoring sản khoa là rất hiệu quả nếu trạm y tế được trang bị.
2.2. Các bước tiến hành
Một sản phụ chuyển dạ đến cơ sở y tế đẻ, cần được khám nhận theo một quy trình thống nhất:
- Kiểm tra lại phiếu khám thai và sổ khám thai nếu sản phụ đã khám tại trạm
- Hỏi
+ Tiền sử bệnh của cá nhân, gia đình, tiền sử sản phụ khoa.
+ Tình hình thai nghén lần này
+ Kinh cuối cùng.
+ Diễn biến quá trình thai nghén lần này
+ Dấu hiệu chuyển dạ: tính chất của đau bụng, ra nhầy hồng....
- Khám toàn thân
Đo chiều cao, cân nặng, đếm mạch, đo huyết áp, đo thân nhiệt, nghe tim phổi, khám phù, da - niêm mạc, quan sát toàn bộ (thể trạng, cao, lùn, thọt...).
- Khám sản khoa
• Quan sát bụng to hay nhỏ, tư thế tử cung.
• Đo đường kính ngoài khung chậu
• Đo chiều cao tử cung, vòng bụng.
• Sờ nắn bụng xem ngôi thế.
• Nghe tim thai.
• Đo cơn co tử cung.
• Siêu âm, nếu như trạm y tế được trang bị, và có cán bộ đủ năng lực.
• Thăm âm đạo đánh giá tình trạng: độ xóa mở cổ tử cung, ngôi thế và kiểu thế, tiến triển độ lọt của ngôi thai, tình trạng ối, tiểu khung
Bảng kiểm: Khám nhận một sản phụ chuyển dạ ở trạm y tế cơ sở
|
TT |
Nội dung |
Có |
Không |
|
1 |
Chào hỏi sản phụ và gia đình. Đón tiếp niềm nở, mời sản phụ ngồi hay nằm trên giường (nếu đau và mệt nhiều). |
|
|
|
2 |
Thăm hỏi và nói tóm tắt công việc sẽ làm đối với sản phụ để họ hợp tác với nữ hộ sinh (NHS) khi khám và trả lời tất cả những câu hỏi của sản phụ. |
|
|
|
3 |
Xem lại hồ sơ khám thai (phiếu khám thai). Xác định lại với sản phụ những dữ kiện đã ghi trong đó - Điều nào chưa rõ thì hỏi thêm. |
|
|
Bước 1: Hỏi
|
TT |
Nội dung |
Có |
Không |
|
4 |
Thời gian bắt đầu chuyển dạ (Bắt đầu có dấu hiệu chuyển dạ từ bao giờ?) |
|
|
|
5 |
Dấu hiệu đầu tiên của chuyển dạ (đau bụng, ra nhựa chuối, ra nước hay ra máu?) |
|
|
|
6 |
Toàn trạng (đau nhiều, mệt mỏi, nhức đầu, hoa mắt, nhìn mờ, ù tai, chóng mặt?) |
|
|
|
7 |
Can thiệp trước khi đến cơ sở y tế (đã dùng thuốc và loại gì) |
|
|
|
8 |
Dùng bữa ăn gần nhất khi nào? |
|
|
|
9 |
Đại tiện gần nhất vào lúc nào? |
|
|
Bước II: Thăm khám ngoài
|
TT |
Nội dung |
Có |
Không |
|
10 |
Đề nghị sản phụ đi tiểu trước khi khám, đồng thời lấy nước tiểu để thử protein niệu. |
|
|
|
11 |
Quan sát toàn trạng: còn tươi tỉnh hay mệt mỏi, béo, gầy, xanh xao, khó thở.... |
|
|
|
12 |
Cân cho sản phụ. |
|
|
|
13 |
Lấy nhiệt độ, đếm mạch, nhịp thở, đo huyết áp. |
|
|
|
14 |
Đo khung xương ngoài (nếu có thước), đo chiều cao tử cung, vòng bụng, quan sát hình dáng tử cung và phát hiện bất thường (hình tim, có sẹo mổ....). |
|
|
|
15 |
Nắn bụng chẩn đoán ngôi thế và vị trí của ngôi trong khung chậu (cao lỏng, chúc, chặt, lọt). |
|
|
|
16 |
Nghe tim thai bằng ống nghe gỗ, hay tốt hơn là bằng Doppler |
|
|
|
17 |
Đo cơn co tử cung (thời gian, độ mạnh, khoảng cách giữa các cơn co). |
|
|
|
18 |
Ghi kết quả khám vào hồ sơ hoặc trên biểu đồ chuyển dạ. |
|
|
Bước III: Thăm khám trong
|
TT |
Nội dung |
Có |
Không |
|
19 |
Chuẩn bị: nước rửa, thuốc sát khuẩn, bông rửa, kìm cặp bông, găng vô khuẩn. |
|
|
|
20 |
Giải thích cho sản phụ về việc cần thiết phải khám trong và hướng dẫn sản phụ vào phòng khám. |
|
|
|
21 |
Hướng dẫn cho sản phụ lên bàn, bộc lộ phần dưới cơ thể, mông sát mép bàn để nữ hộ sinh rửa (nếu cần bôi thuốc sát khuẩn). |
|
|
|
22 |
Nữ hộ sinh rửa tay, đi găng vô khuẩn. |
|
|
|
23 |
Quan sát tại âm hộ: dịch, máu, dãn tĩnh mạch, phù nề, vết sùi, vết loét. Khi cần đặt van hay mỏ vịt xem màng ối còn hay rách. |
|
|
|
24 |
Một tay dùng các đầu ngón tách các môi âm hộ để tay kia luồn hai ngón (trỏ và giữa) vào âm đạo một cách dễ dàng. |
|
|
Các vấn đề cần đánh giá khi thăm khám trong
|
TT |
Nội dung |
Có |
Không |
|
25 |
Tình trạng cổ tử cung: độ xóa mở, mềm mỏng hay dày, cứng, phù nề, tư thế (ở giữa hay lệch). |
|
|
|
26 |
Tình trạng ối Nếu ối còn: đầu ối dẹt hay phồng, màng ối dày hay mỏng, có sa dây rốn? Nếu ối vỡ: màu sắc, mùi nước ối như thế nào? |
|
|
|
27 |
Tình trạng ngôi thai: ngôi, thế, kiểu thế gì? Vị trí trong tiểu khung: cao, chúc, chặt, lọt, sự chồng khớp? |
|
|
|
28 |
Tình trạng khung chậu: mặt sau khớp mu, mặt trước xương cùng, gai hông, mỏm nhô. |
|
|
|
29 |
Rút tay ra khỏi âm đạo: quan sát chất dính trên đầu ngón tay (nếu nghi có nhiễm khuẩn thì chú ý đến mùi). |
|
|
|
30 |
Giải thích kết quả thăm khám cho sản phụ biết và có thể dự báo giờ đẻ và tiên lượng cuộc đẻ. |
|
|
|
31 |
Đưa sản phụ về giường, cho lời khuyên cần nằm nghỉ hay đi lại trong phòng. Hướng dẫn sản phụ và người thân về chế độ ăn uống, tự theo dõi. |
|
|
|
32 |
Ghi lại kết quả khám vào hồ sơ hay biểu đồ chuyển dạ. |
|
|
3. PHÂN BIỆT CHUYỂN DẠ THẬT VÀ CHUYỂN DẠ GIẢ
Trước khi bước vào cuộc chuyển dạ thật để kết thúc thời kỳ thai nghén một vài tuần người sản phụ cũng đã có một số thay đổi tiền chuyển dạ như:
- Có hiện tượng sụt bụng do ngôi thai bắt đầu cúi vào tiểu khung. Sản phụ thấy bụng nhỏ đi, dễ thở hơn, nếu đo chiều cao tử cung thấy giảm hơn.
- Sản phụ hay đi tiểu, dịch tiết âm đạo tăng.
- Có cơn co nhẹ, ngắn, thưa, không đều đặn thành chu kỳ và không đau hoặc ít đau. Đó là cơn co sinh lý trước chuyển dạ.
- Cổ tử cung có thể đã xóa một phần hoặc có khi cũng đã xóa hết, ở người đẻ con rạ thì ngay trong thời kỳ tiền chuyển dạ này có khi cổ tử cung cũng đã hé mở cho lọt ngón tay dễ dàng.
Vì thế nhiều khi rất khó xác định chuyển dạ thật hay giả. Về mặt lâm sàng, có thể căn cứ vào các dấu hiệu sau để phân biệt:
|
|
Chuyển dạ thật |
Chuyển dạ giả |
|
Cơn co tử cung |
Tiến triển tăng dần lên theo quá trình chuyển dạ: đều đặn, mỗi lúc một mạnh lên, dài ra và mau hơn. Cơn co gây đau. |
Cơn co tử cung thất thường, không đều, không tăng lên rõ rệt vầ tần số và cường độ . Cơn co không gây đau hoặc ít đau |
|
Xóa mở cổ tử cung |
Cổ tử cung biến đổi, mở rộng dần theo quá trình chuyển dạ. |
Cổ tử cung hầu như không tiến triển sau một thời gian theo dõi. |
|
Đầu ối. |
Đã thành lập. |
Chưa thành lập. |
Tóm lại, có thể nghĩ đến chuyển dạ giả khi theo dõi sản phụ không thấy mức độ tiến triển về cơn co tử cung, độ xóa mở cổ tử cung, trong đó quan trọng nhất là cơn co tử cung.
Chú ý: Có thể xác định thêm chuyển dạ bằng máy Monitor sản khoa trong điều kiện cho phép. Theo dõi tim thai thường xuyên là bắt buộc. Hạn chế khám âm đạo trong quá trình chuyển dạ.
4. CÁC GIAI ĐOẠN CỦA MỘT CUỘC CHUYỂN DẠ
Chuyển dạ đẻ được chia thành ba giai đoạn
Giai đoạn I (còn gọi là giai đoạn mở cổ tử cung) được tính từ khi cổ tử cung bắt đầu mở đến mở hết (10cm). Giai đoạn mở cổ tử cung chia ra 2 pha:
- Pha tiềm tàng (1a) cổ tử cung bắt đầu mở đến 3cm, pha này cổ tử cung tiến triển chậm, thời gian trung bình là 8 giờ.
- Pha tích cực (1b) cổ tử cung mở từ 3cm đến 10cm, pha này cổ tử cung tiến triển nhanh, thời gian chừng 7 giờ, mỗi giờ trung bình cổ tử cung mở thêm được 1cm hoặc hơn.
Giai đoạn II (còn gọi là giai đoạn sổ thai) tính từ lúc cổ tử cung mở hết, ngôi lọt đến lúc thai sổ ra ngoài. Thời gian trung bình từ 30 phút đến 1 giờ.
Giai đoạn III (còn gọi là giai đoạn sổ rau) tính từ lúc sổ thai đến khi rau sổ ra ngoài. Thời gian trung bình từ 15 phút đến 30 phút.
5. XỬ TRÍ
- Nếu đã chuyển dạ và tiên lượng có thể đẻ thường: cho sản phụ vào phòng theo dõi, theo dõi chuyển dạ cho đến khi đẻ
- Nếu chưa rõ chuyển dạ:
• Cho về nhà nếu thai nghén bình thường. Sản phụ cần có phương tiện liên lạc (điện thoại)
với cán bộ y tế xã phụ trách đỡ đẻ khi có các câu hỏi hay các diễn biến đặc biệt.
• Nằm theo dõi hoặc chuyển tuyến trên nếu thai nghén có nguy cơ cao.
• Nếu ối vỡ mà chưa chuyển dạ hoặc đã có chuyển dạ nhưng có bất kỳ nguy cơ nào kèm theo, tuyến xã chuyển tuyến trên, cho kháng sinh chống nhiễm khuẩn khi ối đã vỡ trên 6 giờ.
• Nếu sản phụ ở xa, có tiền sử đẻ khó, cán bộ chuyên khoa chưa xác định chuyển dạ thật: Cho nằm lưu theo dõi thêm, đề phòng có chuyển dạ và đề phòng các nguy cơ cho mẹ và thai. Khi có dấu hiệu chuyển dạ và xác định có nguy cơ, tuyến xã chuyển tuyến trên.
B. TIÊN LƯỢNG MỘT CUỘC CHUYỂN DẠ ĐẺ THƯỜNG TẠI XÃ
|
TÓM TẮT Tiên lượng một cuộc chuyển dạ đẻ thường tại xã hay chuyển tuyến kịp thời là một công việc phức tạp đòi hỏi sự thăm khám cẩn thận đầy đủ các bước, kinh nghiệm lâm sàng của người đỡ đẻ, và khả năng phát hiện các yếu tố bất thường xảy ra. Tiên lượng cho một cuộc chuyển dạ tại xã phụ thuộc vào các yếu tố có sẵn và các yếu tố mới phát sinh trong chuyển dạ. |
Tiên lượng một cuộc chuyển dạ là sự dự đoán của người đỡ đẻ khi thăm khám cho một sản phụ thời điểm cuối kỳ thai nghén hoặc khi chuyển dạ xem liệu có khó khăn tai biến gì có thể sẽ xảy ra cho mẹ và con trong quá trình chuyển dạ và sinh đẻ. Muốn tiên lượng được một cuộc chuyển dạ thày thuốc phải dựa vào các dấu hiệu, triệu chứng phát hiện được khi thăm khám bao gồm các phần: hỏi tiền sử, khám thực thể toàn thân, khám sản khoa và các xét nghiệm đã được làm trước đó hoặc trong lần thăm khám hiện tại.
Những dấu hiệu, triệu chứng qua phần hỏi, khám và xét nghiệm sẽ cho biết cuộc chuyển dạ và sinh đẻ có thể diễn ra bình thường, có thể gợi ý về một điều bất thường hoặc một tai biến nào đó có thể xảy ra trong chuyển dạ và sinh đẻ lần này được gọi là các yếu tố tiên lượng một cuộc chuyển dạ.
Mọi cán bộ y tế tại xã chịu trách nhiệm làm công tác chăm sóc sản khoa, khi khám thai, khám xác định chuyển dạ, theo dõi chuyển dạ và đỡ đẻ cho sản phụ đều phải biết tiên lượng về cuộc chuyển dạ và sinh đẻ sắp tới của sản phụ. Một cuộc chuyển dạ chỉ được cho phép tiến hành tại xã khi tất cả các yếu tố tiên lượng là bình thường.
1. CÁC YẾU TỐ TIÊN LƯỢNG CHO MỘT CUỘC CHUYỂN DẠ
Có thể chia các yếu tố tiên lượng một cuộc chuyển dạ thành hai nhóm chính là:
- Nhóm các yếu tố có sẵn: bao gồm các yếu tố đã có sẵn từ trước khi sản phụ bước vào cuộc chuyển dạ, ví dụ các yếu tố về thể tạng, về tiền sử, về tình trạng thai nghén lần này qua các lần thăm khám trước...
- Nhóm các yếu tố phát sinh: là các yếu tố phát sinh trong quá trình theo dõi sản phụ chuyển dạ mà lúc đầu chưa xuất hiện, ví dụ sự biến đổi về cơn co tử cung, thay đổi nhịp tim thai, sự tiến triển không bình thường của ngôi thai, ối...
1.1. Các yếu tố tiên lượng có sẵn trong chuyển dạ
Có rất nhiều yếu tố khác nhau, có thể xếp thành các nhóm sau:
1.1.1. Toàn trạng, sức khỏe chung và tiền sử sản khoa của sản phụ:
Được đánh giá là có nguy cơ trong chuyển dạ và sinh đẻ khi:
- Tuổi bà mẹ: dưới 18 hoặc trên 35 (với con so), trên 40 (với con rạ)
- Chiều cao cơ thể từ 1,45 mét trở xuống.
- Cân nặng: quá gầy: dưới 35 kg, hoặc quá béo (mập): từ 70 kg trở lên.
- Số lần đẻ: từ 4 lần trở lên (kể cả lần này)
- Các bệnh bà mẹ đã mắc từ trước khi có thai: đặc biệt là các bệnh tim mạch (hẹp, hở van tim; suy tim, tăng huyết áp mạn tính...); bệnh phổi (lao phổi, hen phế quản, dãn phế quản...), bệnh gan (viêm gan virut B, C; xơ gan...), bệnh thận (viêm thận mạn, suy thận...), bệnh chuyển hóa, nội tiết (tiểu đường, Basedow), các bệnh lây qua đường tình dục (lậu, giang mai, HIV...).
- Các bệnh bà mẹ mắc trong khi có thai: Tăng huyết áp, tiền sản giật, đái tháo đường khi mang thai, các bệnh nhiễm khuẩn, nhiễm ký sinh trùng (sốt rét), viêm gan, viêm phổi, các bệnh nhiễm virut khác...
- Tiền sử những lần có thai và sinh đẻ trước đây: Một sản phụ đã sinh đẻ dễ dàng lần trước thì lần này cuộc chuyển dạ và sinh đẻ cũng có thể bình thường; nhưng nếu lần trước đã có bất thường như bị tăng huyết áp, tiền sản giật nặng khi có thai, băng huyết sau đẻ, phải mổ lấy thai, con bị chết ngạt... thì đó là những dấu hiệu cần được quan tâm vì tiên lượng cuộc chuyển dạ và đẻ lần này các tai biến đó rất có thể lặp lại.
1.1.2. Các yếu tố không tương xứng giữa thai nhi với khung chậu và các phần mềm của bộ phận sinh dục của sản phụ:
- Khung chậu hẹp, méo , lệch... do hậu quả của còi xương từ bé hay các bệnh lý bẩm sinh.
- Âm đạo hẹp, có vách ngăn (ngang hoặc dọc).
- Cổ tử cung xơ cứng, chít hẹp do bẩm sinh hoặc phẫu thuật trước đó.
- Dị dạng tử cung (tử cung đôi, tử cung kém phát triển...)
- Tử cung có sẹo mổ cũ (mổ lây thai, mổ bóc nhân xơ tử cung)
- Tầng sinh môn rắn, cứng do các vết sẹo phẫu thuật cũ, hoặc rách phức tạp tầng sinh môn trong lần sinh trước.
- Đường sinh dục đã từng bị phẫu thuật như: đã mổ sa sinh dục đường dưới, đã khoét chóp hoặc cắt cụt cổ tử cung...
- Những khối u tiền đạo cản trở đường ra của thai như: u xơ dưới phúc mạc ở phần eo tử cung; u buồng trứng, u xương vùng tiểu khung...
1.1.3. Các yếu tố về phía thai nhi:
- Thai to (to toàn bộ khi cân nặng ước trên 3500g hoặc to từng bộ phận như thai não úng thủy, thai bụng cóc).
- Ngôi thai bất thường: ngôi ngang, ngôi chỏm có thể chẩm-cùng, ngôi trán, ngôi thóp trước, ngôi mặt cằm sau, ngôi mông...
- Thai non tháng, thai suy dinh dưỡng, thai quá ngày sinh, thai dị dạng.
- Đa thai.
- Thai quý, hiếm trong một số hoàn cảnh đặc biệt (vô sinh nhiều năm, thụ tinh trong ống nghiệm...).
1.1.4. Các yếu tốt về phía phần phụ của thai
- Rau tiền đạo.
- Rau bong non.
- Đa ối, thiểu ối, cạn ối.
- Vỡ ối non, vỡ ối sớm, nhiễm khuẩn ối.
- Dây rốn bất thường: quá ngắn, quấn cổ hoặc quấn thân, sa dây rốn.
1.2. Các yếu tố tiên lượng phát sinh trong chuyển dạ
1.2.1. Rối loạn cơn co tử cung: Con co tử cung được theo dõi tốt nhất trên máy monitor sản khoa
- Cơn co tử cung mạnh-dài-mau không phù hợp với tiến triển của cuộc chuyển dạ, và độ xoa mở cổ tử cung có thể dẫn đến dọa vỡ và vỡ tử cung.
- Cơn co tử cung yếu-ngắn-thưa khiến cuộc chuyển dạ bị kéo dài, đình trệ.
- Tử cung tăng trương lực cơ bản (trong một số bệnh lý như rau bong non.
1.2.2. Bất thường về xóa mở cổ tử cung:
- Cổ tử cung cứng, phù nề.
- Cổ tử cung không mở hoặc chậm mở (pha tiềm tàng quá 8 giờ; pha tích cực mỗi giờ không mở thêm được 1 cm hoặc thấy đường biểu diễn cổ tử cung trên biểu đồ chuyển dạ lệch sang bên phải đường báo động).
1.2.3. Ngôi thai không tiến triển trong chuyển dạ:
- Ngôi luôn ở cao, đầu chờm khớp vệ.
- Xương sọ mỗi lúc một chồng khớp nhiều hơn.
1.2.4. Tình trạng ối và rau:
- Màng ối dầy và dính vào mặt trong đoạn dưới cản trở cổ tử cung mở thêm trong chuyển dạ.
- Ối đã vỡ lâu, nước ối có mùi hôi. Nước ối lẫn máu. Nước ối ít, vàng bẩn, hoặc lẫn phân su, hướng đến chẩn đoán thai suy hoặc sinh dinh dưỡng trong tử cung.
- Sa dây rau.
1.2.5. Nhịp tim thai: Theo dõi tốt nhất trên máy monitor sản khoa
- Quá nhanh: trên 160 nhịp/phút. Đề phòng trường hợp sản phụ sốt hoặc dùng quá liều các thuốc như atropine.
- Quá chậm: dưới 120 nhịp/phút, đặc biệt dưới 100l/phút
- Nhịp không đều.
- Nếu được ghi trên monitor sản khoa: xuất hiện nhịp phẳng, DIP I, DIP II, DIP biến đổi...
1.2.6. Thay đổi về toàn trạng mẹ:
- Đau đớn, vật vã, kiệt sức.
- Rặn yếu, lâu không hiệu quả (trên 1 giờ với con so, trên 30 phút với con rạ).
- Tình trạng choáng do đau đớn, đặc biệt choáng và khó thở dữ dội vì tắc động mạch phổi do nước ối.
Các yếu tố tiên lượng nói trên có loại chỉ một mình nó đã có thể gây tai biến nghiêm trọng, ví dụ sản phụ có khung chậu hẹp hoặc ngôi thai bất thường, nếu không nhận biết được sớm có thể dẫn đến vỡ tử cung trong chuyển dạ. Những yếu tố tiên lượng này có thể coi như những nguy cơ tuyệt đối. Những yếu tố như số lần đẻ nhiều, sản phụ đã nhiều tuổi hay còn quá ít tuổi… thì tai biến có thể xảy ra với tỷ lệ cao hơn những trường hợp bình thường khác, được coi là những nguy cơ tương đối. Một thai phụ có nhiều yếu tố nguy cơ cộng lại, dù chỉ là tương đối thì mức độ nguy hiểm cho mẹ và thai cũng tăng lên nhiều hơn. Về thái độ xử trí, dù chỉ có một nguy cơ tương đối, sản phụ cũng cần được sinh đẻ ở cơ sở tuyến trên không được để chuyển dạ và đẻ tại trạm y tế xã.
2. CÁC TAI BIẾN CÓ THÊ TRONG CHUYỂN DẠ:
- Băng huyết trong và sau đẻ (là tai biến gây tử vong mẹ cao nhất hiện nay).
- Co giật, hôn mê do tăng huyết áp trong thai nghén và tiền sản giật, sản giật (tai biến gây tử vong mẹ đứng hàng thứ hai ở nước ta).
- Vỡ tử cung.
- Chấn thương đường sinh dục (rách âm hộ, âm đạo, cổ tử cung).
- Thai suy, thai chết trong chuyển dạ hoặc ngay sau đẻ.
- Thai ngạt ngay sau đẻ với hậu quả không lường hết được cho cuộc sống của trẻ sau này.
- Tắc mạch do nước ối.
3. THÁI ĐỘ XỬ TRÍ VÓI THAI PHỤ CÓ YẾU TỐ NGUY CƠ CAO TẠI XÃ:
- Khi phát hiện các yếu tố tiên lượng có sẵn không tốt (yếu tố nguy cơ cao) thì ngay từ khi theo dõi khám thai định kỳ, cán bộ y tế đã phải tư vấn, giải thích cho thai phụ cần đến đẻ tại cơ sở y tế tuyến trên.
- Nếu sản phụ đến trạm y tế xã khi đã chuyển dạ thì cần tư vấn, giải thích để chuyển sản phụ lên tuyến trên và có cán bộ chuyên môn đi hộ tống.
- Trường hợp sản phụ chuyển dạ đã gần đến giai đoạn sổ thai thì xã phải liên hệ với tuyến trên, báo cáo tình hình và xin chi viện cụ thể.
- Chuẩn bị tốt các phương tiện cấp cứu ban đầu, lực lượng hỗ trợ trong các trường hợp cấp cứu ngay lập tức, không thể chuyển tuyến trên. Trước khi chuyển tuyến, tùy theo từng trường hợp mà phải có xử trí thích đáng ban đầu (xem các phần chi tiết xử trí trong cuốn sách này)
BẢNG HƯỚNG DẪN PHÁT HIỆN NGUY CƠ KHI THEO DÕI CHUYỂN DẠ
Có 1 trong các yếu tố dưới đây là sản phụ có nguy cơ cao, phải chuyển tuyến trên:
|
A. Có dấu hiệu đẻ non: - Có cơn co tử cung và cổ tử cung xóa mở khi tuổi thai chưa đến 37 tuần hoặc chiều cao tử cung chưa được 28cm B. Trọng lượng thai: ước lượng dựa vào khám lâm sàng và siêu âm - Khám lâm sàng: Công thức:
- Siêu âm Lưu ý: - Ước lượng > 3500g là thai to - Dù thai trung bình cũng có thể bất tương xứng đầu chậu, cần theo dõi chuyển dạ sát để phát hiện sớm C. Chuyển dạ kéo dài: - Pha tiềm tàng: Thời gian cổ tử cung mở từ 0 đến 3cm quá 8giờ - Pha tích cực: Con so: - Cổ tử cung mở chậm, dưới 1cm mỗi giờ - Khi cổ tử cung đã mở 5-6cm mà đầu chưa lọt hoặc có bướu huyết thanh to Con rạ: - Cổ tử cung mở dưới 1,5cm mỗi giờ - Khi cổ tử cung đã mở hết mà đầu không lọt hoặc có bướu huyết thanh to. |
D. Cơn co dồn dập: - Thời gian co > 50giây - Thời gian nghỉ <> - Trương lực cơ tử cung tăng (giữa 2 cơn co) bụng vẫn căng cứng - Dấu hiệu doạ vỡ tử cung: tử cung bị thắt lại có hình quả bầu nậm. E. Thai suy: - Nhịp < 120="" lần/phút="" hoặc=""> 160 lần/phút - Nhịp tim thai không đều, khó nghe hoặc không nghe được - Nước ối xanh, sệt hay vàng nâu F. Sờ được dây rốn trong bọc ối hay trong âm đạo khi đã vỡ ối G. Khi khám âm đạo: ngôi không phải là ngôi đầu, hoặc là ngôi đầu mà không phải là ngôi chỏm: sờ được thóp trước ngay trung tâm, sờ được mũi, được miệng hoặc cằm thai nhi H. Các dấu hiệu toàn thân sản phụ: - Mạch > 90 hoặc < 60=""> - Huyết áp ≥140/90 hoặc < 90/60=""> - Ra máu âm đạo bất thường trong khi chuyển dạ |
THEO DÕI MỘT CUỘC CHUYỂN DẠ ĐẺ THƯỜNG
SỬ DỤNG BIỂU ĐỒ CHUYỂN DẠ
ĐỠ ĐẺ THƯỜNG NGÔI CHỎM TẠI XÃ
A. THEO DÕI MỘT CUỘC CHUYỂN DẠ ĐẺ THƯỜNG
|
TÓM TẮT Theo dõi cuộc chuyển dạ đẻ thường tại xã là một quá trình bao gồm toàn bộ các thăm khám và xử trí cuộc chuyển dạ với 6 nhóm chỉ số như trong Biểu đồ chuyển dạ. 6 nhóm chỉ số bao gồm: - Các dấu hiệu toàn thân - Cơn co tử cung - Nhịp tim thai - Tình trạng ối - Xóa mở cổ tử cung - Tiến triển của ngôi thai Các biến chứng cần phải được dự đoán trước và có biện pháp xử lý kịp thời. |
1. NGUYÊN TẮC CƠ BẢN VỀ THEO DÕI VÀ CHĂM SÓC TRONG KHI CHUYỂN DẠ TẠI XÃ
• Sản phụ được yêu cầu đẻ tại trạm y tế, không đẻ tại nhà. Cán bộ y tế phải giải thích những ích lợi của việc đẻ tại cơ sở y tế để được chăm sóc chu đáo. Chỉ trong trường hợp không đến được cơ sở y tế, nên mời cán bộ y tế đã được đào tạo về đỡ đẻ đến đỡ tại nhà.
• Phải theo dõi chuyển dạ bằng biểu đồ chuyển dạ một cách toàn diện, có hệ thống, phải thành thạo các thao tác chuyên môn, phải biết ghi và phân tích được một biểu đồ chuyển dạ để phát hiện các yếu tố bất thường trong theo dõi chuyển dạ, kịp thời xử trí (thuốc men, thủ thuật, hay chuyển tuyến) đảm bảo an toàn cho mẹ và con.
• Người đỡ đẻ phải chuẩn bị và có sẵn những dụng cụ tối thiểu cần thiết và đảm bảo vô khuẩn cùng với những dụng cụ để chăm sóc sơ sinh ngay sau đẻ. Nếu sản phụ đẻ tại nhà phải chuẩn bị nước sạch và sử dụng gói đỡ đẻ sạch (hoặc bộ dụng cụ đã được hấp vô khuẩn trong túi đỡ đẻ cấp cứu).
• Khi đỡ đẻ, đỡ rau, kiểm tra rau, làm rốn sơ sinh phải thao tác đúng qui trình. Một số trường hợp phải bóc rau nhân tạo, kiểm soát tử cung, khâu tầng sinh môn cũng phải thao tác đúng qui trình và đảm bảo vô khuẩn mới hy vọng góp phần hạ tỷ lệ năm tai biến sản khoa.
• Theo dõi sát sao, tận tình, kiên nhẫn và tỷ mỷ là những đức tính cần thiết của người đỡ đẻ. Trong khi theo dõi quá trình chuyển dạ, người đỡ đẻ cần động viên, chia sẻ, hỗ trợ về tinh thần giúp cho sản phụ giảm bớt lo lắng.
2. CÁC CÔNG VIỆC CỤ THÊ THEO DÕI MỘT CUỘC CHUYỂN DẠ BÌNH THƯỜNG - 6 MỤC YÊU CẦU TRONG BIỂU ĐỒ CHUYỂN DẠ
2.1. Theo dõi toàn thân
- Mạch:
+ Trong chuyển dạ bắt mạch 4 giờ một lần, ngay sau đẻ phải đếm mạch, ghi lại trong hồ sơ rồi sau đó cứ 15 phút một lần trong giờ đầu, 30 phút một lần trong giờ thứ hai và 1 giờ một lần trong 4 giờ tiếp theo.
+ Bình thường mạch 70 - 80 lần/phút, mạch nhanh ≥100 lần/phút hoặc chậm < 60="">
phút tuyến xã phải hồi sức rồi chuyển tuyến gần nhất.
- Huyết áp:
+ Đo huyết áp: trong chuyển dạ 4 giờ một lần, ngay sau đẻ phải đo huyết áp để ghi lại trong hồ sơ, sau đó 1 giờ một lần trong 2 giờ đầu; phải đo huyết áp khi có chảy máu hoặc mạch nhanh. Chỉ đo huyết áp giữa các cơn co tử cung khi sản phụ đã hết đau.
+ Ở tuyến xã phải chuyển tuyến huyện khi:
• Huyết áp tối đa trên 140mmHg hoặc huyết áp tối thiểu trên 90mmHg hoặc cả hai
• Huyết áp tụt thấp dưới 90/60mmHg phải hồi sức và chuyển tuyến. Nếu huyết áp tụt quá thấp phải hồi sức và gọi tuyến trên xuống hỗ trợ (xem bài Xử trí choáng sản khoa).
- Thân nhiệt:
+ Đo thân nhiệt 4 giờ/lần.
+ Bình thường <>oC. Khi nhiệt độ ≥ 38oC, nếu ở tuyến xã, giảm nhiệt độ bằng các phương tiện đơn giản (ví dụ chườm lạnh….), chuyển tuyến khi xử trí không kết quả.
+ Cho sản phụ uống đủ nước
- Đếm nhịp thở:
+ Đếm nhịp thở 4 giờ/lần.
+ Nhịp thở bình thường 16-20 lần/phút. Nếu sản phụ có nhịp thở nhanh, nông, kèm theo tím tái, rút lõm các cơ hô hấp, cần phải cho thở oxy và chuyển tuyến ngay.
- Quan sát diễn biến toàn trạng:
+ Nếu người mẹ mệt lả, kiệt sức, vật vã, khó thở cần xử trí thích hợp và chuyển tuyến (đối với tuyến xã)
2.2. Theo dõi cơn co tử cung
- Theo dõi độ dài 1 cơn co và khoảng cách giữa 2 cơn co.
- Cần phải theo dõi cơn co trong vòng ít nhất 10 phút liền để biết tần số cơn co.
- Trong pha tiềm tàng đo 1 giờ một lần, pha tích cực 30 phút một lần.
- Đối với tuyến xã cơn co tử cung quá thưa yếu, quá mạnh, rối loạn hoặc tăng trương lực cơ bản (ngoài cơn co thành bụng vẫn cứng) đều phải chuyển tuyến.
- Nếu cơn co quá mạnh (xem bài Biểu đồ chuyển dạ) phải cho thuốc giảm co
Spasmaverin 40mg tiêm bắp 01 ống (hoặc uống 02 viên) trước khi chuyển.
- Tuyến xã không được dùng thuốc tăng co để đẻ chỉ huy khi cơn co thưa yếu.
2.3. Theo dõi nhịp tim thai
- Nghe tim thai 1 giờ một lần đối với pha tiềm tàng, 30 phút một lần đối với pha tích cực. Nghe tim thai trước và sau khi vỡ ối hay bấm ối.
- Thời điểm nghe tim thai là sau khi hết cơn co tử cung. Đến giai đoạn rặn đẻ nghe tim thai sau mỗi cơn rặn.
- Phải đếm tần số nhịp thai trong một phút, nhận xét nhịp tim thai có đều hay không.
- Nhịp tim thai trung bình từ 120 - 160 lần/phút. Nếu nhịp tim thai trên 160 lần/phút hoặc dưới 120 lần/phút hoặc không đều phải hồi sức và chuyển tuyến (xem bài Chẩn đoán và xử trí suy thai cấp).
2.4. Theo dõi tình trạng ối
- Nhận xét tình trạng ối mỗi lần thăm âm đạo (4 giờ/lần) và khi ối vỡ.
- Bình thường đầu ối dẹt, nước ối có thể trong hay đục, số lượng 500 - 1000ml.
- Cổ tử cung mở hết, ối chưa vỡ phải tiến hành bấm ối (xem bài Kỹ thuật bấm ối).
- Nếu nước ối mầu xanh, mầu đỏ hoặc nâu đen, hôi, đa ối, thiểu ối ở xã đều phải chuyển tuyến.
- Nếu ối vỡ non, ối vỡ sớm trên 6 giờ chưa đẻ, ở xã cho kháng sinh rồi chuyển tuyến.
2.5. Theo dõi mức độ xóa mở cổ tử cung
- Thăm âm đạo 4 giờ một lần, khi ối vỡ và khi quyết định cho sản phụ rặn. Trường hợp cuộc chuyển dạ tiến triển nhanh, có thể thăm âm đạo để đánh giá cổ tử cung, độ lọt của ngôi. Cần hạn chế thăm âm đạo để tránh nhiễm khuẩn.
- Bình thường cổ tử cung mềm, mỏng, không cứng, không phù nề. Đường biểu diễn cổ tử cung trên biểu đồ chuyển dạ luôn ở bên trái đường báo động.
- Nếu cổ tử cung không tiến triển, phù nề, đường biểu diễn cổ tử cung chuyển sang bên phải đường báo động hoặc cổ tử cung mở hết mà đầu không lọt, tuyến xã phải chuyển ngay lên tuyến trên, nơi có điều kiện phẫu thuật.
2.6. Theo dõi mức độ tiến triển của ngôi
- Phải đánh giá mức độ tiến triển của đầu thai nhi bằng cách nắn ngoài thành bụng và thăm âm đạo. Có 4 mức độ: đầu cao lỏng, đầu chúc, đầu chặt và đầu lọt. Khi đầu đã lọt có 3 độ lọt cao, lọt trung bình và lọt thấp.
- Ghi độ lọt của đầu vào biểu đồ chuyển dạ. Phát hiện sớm chuyển dạ đình trệ
- Nếu ngôi thai không tiến triển: luôn ở cao, chờm vệ, đầu uốn khuôn nhiều (chồng xương sọ), tuyến xã phải chuyển tuyến có điều kiện phẫu thuật.
Theo dõi khi thai sổ (xem bài Đỡ đẻ thường ngôi chỏm)
Theo dõi khi sổ rau
(xem bài Xử trí tích cực giai đoạn 3 của chuyển dạ và bài Kiểm tra bánh rau).
Các yếu tố cần theo dõi được tóm tắt trong bảng dưới đây
|
Yếu tố |
Pha tiềm tàng |
Pha tích cực |
Giai đoạn sổ thai |
|
Mạch |
4 giờ/lần |
4 giờ/lần |
|
|
Huyết áp |
4 giờ/lần |
4 giờ/lần |
|
|
Nhiệt độ |
4 giờ/lần |
4 giờ/lần |
|
|
Tim thai |
1giờ/lần |
30 phút/lần |
Sau mỗi cơn rặn |
|
Cơn co tử cung |
1 giờ/lần |
30 phút/lần |
|
|
Độ xóa mở cổ tử cung |
4 giờ/lần |
2 giờ/lần |
|
|
Tình trạng ối |
4 giờ/lần |
2 giờ/lần |
|
|
Độ lọt của ngôi (nắn ngoài) |
1 giờ/lần |
30 phút/lần |
|
|
Chồng khớp (thăm trong) |
4 giờ/lần |
2 giờ/lần |
|
B. SỬ DỤNG BIỂU ĐỒ CHUYỂN DẠ
|
TÓM TẮT Biểu đồ chuyển dạ là một công cụ theo dõi chuyển dạ đã được thống nhất trên toàn thế giới, và được chấp thuận áp dụng tại Việt nam tại tất cả các tuyến. Tại trạm y tế xã, sử dụng biểu đồ chuyển dạ một cách hữu hiệu giúp cho người đỡ đẻ có được xử lý chuyển tuyến kịp thời. |
1. MÔ TẢ NỘI DUNG MỘT BIỂU ĐỒ CHUYỂN DẠ
Qua nhiều năm nghiên cứu, thử nghiệm ở nhiều nước, Tổ chức Y Tế thế giới đã đưa ra một mẫu biểu đồ chuyển dạ. Để phù hợp với các tuyến công tác chăm sóc sản phụ chuyển dạ ở nước ta hiện nay, biểu đồ này được thay đổi chút ít để sử dụng như ở trang bên. Xem hình 1.
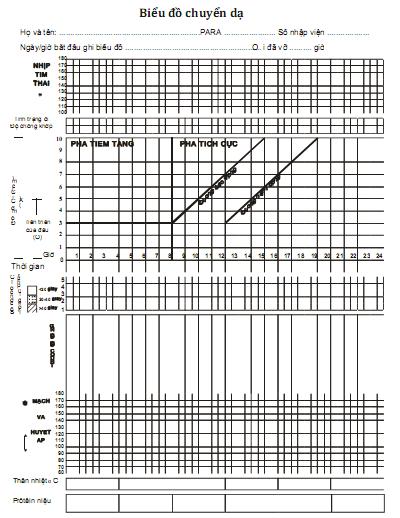
Hình 1: Mẫu biểu đồ chuyển dạ
2. KHI NÀO SỬ DỤNG BIỂU ĐỒ CHUYỂN DẠ
- Biểu đồ chuyển dạ là phương tiện để theo dõi các sản phụ khi đã chuyển dạ, vì vậy nó chỉ được dùng khi sản phụ đã chuyển dạ thật sự. Những trường hợp chưa chuyển dạ và chưa xác định rõ là chuyển dạ thật thì chưa sử dụng. Cũng vì thế, biểu đồ chuyển dạ không có giá trị gì để theo dõi phát hiện nguy cơ trong khi mang thai và chưa có dấu hiệu chuyển dạ.
- Tất cả các trường hợp thai nghén có nguy cơ cao, thì tại tuyến xã đã có chỉ định chuyển tuyến, do vậy sẽ không áp dụng biểu đồ chuyển dạ.
3. CÁCH GHI VÀ PHÂN TÍCH, ĐÁNH GIÁ MỘT BIỂU ĐỒ CHUYỂN DẠ
Dưới đây sẽ lần lượt trình bày cách thức ghi chép, cách phân tích đánh giá các phần trong biểu đồ chuyển dạ:
3.1. Phần thủ tục
- Họ và tên sản phụ: ghi bằng chữ in hoa: ví dụ NGUYỄN THỊ THU.
- PARA: ví dụ sản phụ Thu đã đẻ 1 lần đủ tháng, không lần nào sinh non, sẩy 1 lần, không phá thai lần nào, 1 con sống thì ghi PARA là 1011.
- Số nhập viện: ghi số thứ tự trong sổ khám khi nhập viện của sản phụ.
- Ngày/giờ nhập viện: ghi theo ngày dương lịch (ở phần bệnh án khi nhập viện, không cần ghi ở biểu đồ chuyển dạ).
- Ngày/giờ ghi biểu đồ: ghi đủ và đúng giờ với số lẻ từng phút ngay khi sản phụ có dấu hiệu chuyển dạ thật, theo thang giờ từ 0 đến 24. Ví dụ giờ chuyển dạ thật của sản phụ Thu là
14 giờ 15 (tức 2 giờ 15 phút chiều). Xem hình 2.
- Trong biểu đồ chuyển dạ còn có các ô trắng “thời gian” nằm phía dưới bảng ghi “biểu đồ cổ tử cung và độ tiến triển của ngôi” thì cần ghi thời gian chuyển dạ thật ở cạnh chữ “thời gian” (nằm ngoài biểu đồ) nhưng với số ghi đã được làm tròn số. Cụ thể là: nếu số phút lẻ từ 30 trở xuống thì ghi số giờ chẵn trước thời điểm chuyển dạ thật; nếu số phút lẻ từ 31 trở lên thì ghi số giờ chẵn sau thời điểm chuyển dạ. Ví dụ sản phụ Thu vào viện đã chuyển dạ thật lúc 14 giờ 15 thì ghi 14 giờ; nếu người khác chuyển dạ lúc 15 giờ 40 phút thì ghi tròn số thành 16 giờ. Như vậy các ô tiếp theo ở hàng ngang “thời gian” sẽ được ghi tiếp theo giờ đã làm tròn số; ví dụ trường hợp của bà Thu ô số 1 sẽ ghi 15 giờ, ô số 2 ghi 16 giờ. Xem hình 2 (cách làm tròn số này giúp cho việc theo dõi về sau dễ dàng hơn vì cứ bắt đầu một giờ mới thì cán bộ y tế sẽ thăm khám theo quy định và ghi vào biểu đồ; mặt khác do ô trắng quá nhỏ chỉ đủ ghi giờ chẵn, không có số lẻ, biểu đồ sẽ sáng sủa hơn).
- Ối đã vỡ: nếu chưa vỡ ối thì ghi “chưa”; nếu ối đã vỡ thì ghi số giờ tính từ lúc vỡ ối đến lúc bắt đầu ghi biểu đồ, ví dụ 45 phút hay 1giờ, 2 giờ... Xem hình 2
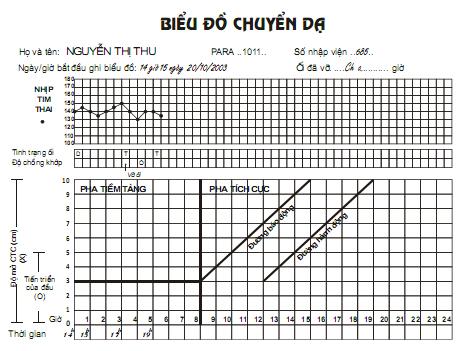
Hình 2
3.2. Các ký hiệu và nguyên tắc ghi trên biểu đồ chuyển dạ
3.2.1. Các ký hiệu để ghi trên biểu đồ
Mỗi dữ kiện cần ghi trên biểu đồ được quy định bằng một ký hiệu nhất định, cụ thể là:
- Nhịp tim thai và nhịp mạch của sản phụ được ghi bằng dấu chấm “·”.
- Để ghi các ô ở mục “tình trạng ối”: sẽ dùng các ký hiệu sau tùy tình huống:
+ Khi ối chưa vỡ: ghi loại đầu ối phát hiện được khi khám: ối dẹt: chữ “D”, ối phồng: chữ “P”.
+ Nếu ối đã vỡ: ghi theo màu sắc nước ối quan sát được: khi nước ối bình thường (trong hay hơi đục) ghi chữ “T”, nếu nước ối xanh phân su ghi chữ “X”, nếu có máu ghi chữ “M”.
- Ký hiệu “độ chồng khớp” được ghi như sau:
+ Khi không có hiện tượng chồng khớp: khe hở giữa hai xương đỉnh của đầu thai hơi cách xa nhau (sờ thấy khi thăm âm đạo): ghi ký hiệu “0”.
+ Khi thấy hai xương đỉnh sát vào nhau không còn khe hở: ghi “+”.
+ Khi hai xương đỉnh bắt đầu chồng lên nhau: ghi “++”.
+ Khi hai xương đỉnh chồng lên nhau nhiều: ghi “+++”.
- Độ mở của cổ tử cung ghi ký hiệu “x”.
- Mức tiến triển của ngôi thai ghi ký hiệu “o”.
- Ký hiệu ghi về cơn co tử cung:
+ Năm ô vuông theo chiều dọc của phần này để nói lên tần số cơn co tử cung trong 10 phút. Cách ghi sẽ nêu ở phần dưới.
+ Khi thời gian mỗi cơn co còn nhẹ, dưới 20 giây: các ô đóng khung, để trắng
+ Khi thời gian mỗi cơn co từ 20 - 40 giây: các ô đánh dấu chấm
+ Khi thời gian mỗi cơn co trên 40 giây: các ô gạch chéo
- Huyết áp sản phụ được ghi ký hiệu mũi tên hai đầu nhọn “↕”, đầu trên chỉ số huyết áp tâm thu (tối đa), đầu dưới chỉ số huyết áp tâm chương (tối thiểu).
- Thân nhiệt: ghi theo độ bách phân (độ C) bằng chữ số, ví dụ 36o8, 37o1...
- Kết quả thử protein niệu được ghi bằng các ký hiệu ( - ), (±), (+) hoặc (++) tùy theo khi định tính là “không có”, “có vết”, “có ít” hay “có nhiều” prôtêin trong nước tiểu.
3.2.2. Nguyên tắc ghi các ký hiệu trên biểu đồ
Các ký hiệu ghi trên biểu đồ cần được ghi đúng vị trí theo thời gian thăm khám để theo dõi với nguyên tắc sau đây:
- Ký hiệu được ghi trên đường kẻ dọc nằm ngay sau số ghi giờ theo dõi, nơi giao điểm cắt đường ngang của các chỉ số tương ứng.
Ví dụ các chỉ số khám nhận lần đầu tiên khi vào viện phải được ghi lại trên dòng kẻ dọc đầu tiên của biểu đồ (tương ứng với thời điểm 0 tính theo thời gian bắt đầu ghi biểu đồ). Sau nửa giờ hay một giờ theo dõi ở trạm (hay bệnh viện), các ký hiệu phải ghi lại trên các ô dọc tương ứng với đường ngang của các chỉ số. Chú ý là không bao giờ ghi các ký hiệu vào khoảng giữa các ô trong biểu đồ (điều này cũng cho thấy việc làm tròn số thời gian nhập viện ghi trên biểu đồ là cần thiết). Xem các hình mô tả ở phần sau.
- Trường hợp các sự kiện diễn ra trong những thời điểm xác định trong quá trình chuyển dạ như vỡ ối tự nhiên, bấm ối, đẻ... thì đánh dấu bằng một mũi tên thẳng đứng lên trên biểu đồ ở ô giờ tương ứng với một vài chữ ghi ở dưới mũi tên đó.
Ví dụ ối vỡ lúc 17 giờ 15 phút thì mũi tên có ghi chữ “vỡ ối” đặt ở khoảng 1/4 quá ô 17 giờ; nếu là lúc 17 giờ 30 thì mũi tên đặt ở chính giữa của ô 17 giờ v.v...
3.3. Ghi biểu đồ nhịp tim thai, đánh giá và xử trí
Dùng ký hiệu “·” ghi vào các dòng và ô tương ứng với giờ thăm khám (xem hình vẽ). Các điểm ghi nhịp tim thai sẽ được nối với nhau thành một đường biểu diễn nhịp tim thai trong suốt quá trình chuyển dạ (Xem hình 2). Nếu cuộc chuyển dạ diễn biến bình thường, ở pha tiềm tàng, mỗi giờ ghi nhịp tim thai một lần (cùng với ghi cơn co tử cung và đánh giá độ lọt qua nắn bụng) còn trong pha tích cực thì cứ 30 phút một lần.
- Đánh giá: nhịp tim thai ổn định khi tần số giao động trong khoảng từ 120 - 160 lần/phút.
Nếu nhanh trên 160 hoặc chậm dưới 120 là có nguy cơ suy thai.
- Cách xử trí: xem bài “Xử trí suy thai cấp”. Nếu đánh giá có suy thai, phải chuyển tuyến.
3.4. Ghi tình trạng ối, cách đánh giá và xử trí
Dùng các ký hiệu ghi về nước ối ghi trên các ô giờ tương ứng phát hiện được khi thăm khám.
Nếu ối vỡ hoặc bấm ối vào thời điểm nào thì ghi ký hiệu về tình trạng nước ối vào ngay thời điểm đó (như đã hướng dẫn ở phần trên). Xem hình 2.
- Đánh giá và thái độ xử trí:
+ Đầu ối dẹt (D): bình thường, tiên lượng tốt, tiếp tục theo dõi.
+ Đầu ối phồng (P): có thể ngôi thai bình chỉnh không tốt, cần chú ý theo dõi phòng ngừa sa dây rốn khi ối vỡ tự nhiên, đột ngột.
+ Nước ối trong hoặc hơi trắng đục (T): bình thường.
+ Nước ối xanh (X) hoặc có màu bất thường: chuyển dạ có nguy cơ cho thai nhi và có khi cho cả mẹ (như khi nước ối có máu (M)).
- Cách xử trí khi có nguy cơ:
+ Với tuyến xã, các trường hợp có nguy cơ (nước ối xanh bẩn, phân xu, lẫn máu) cần chuyển tuyến.
3.5. Ghi độ chồng khớp, đánh giá và xử trí
Dùng các ký hiệu đã quy định ghi tại các ô giờ tương ứng mỗi lần thăm khám (hình 2). Đánh giá: độ chồng khớp càng nhiều chứng tỏ sự tiến triển của ngôi thai có khó khăn, báo
hiệu sớm cuộc chuyển dạ có thể đình trệ (chuyển dạ kéo dài hoặc tắc nghẽn).
Cách xử trí ở tuyến xã:
+ Nếu ngôi đã lọt và cổ tử cung mở hết mới xuất hiện chồng khớp thì có thể theo dõi, cho sản phụ rặn đẻ tích cực trong vòng 30 phút. Nếu không kết quả cần chuyển tuyến với túi đỡ đẻ cấp cứu và người đỡ đẻ đi kèm để xử lý bất thường trên đường vận chuyển.
+ Nếu ngôi thai chưa lọt, cổ tử cung chưa mở hết đã thấy xuất hiện chồng khớp thì ở mức độ (++) trở lên cần chuyển tuyến.
3.6. Ghi độ mở cổ tử cung và mức tiến triển của ngôi đầu thai - Cách đánh giá và xử trí
3.6.1. Ghi độ mở cổ tử cung - cách đánh giá và xử trí
- Dùng ký hiệu (x) ghi vào dòng tương ứng với độ mở cổ tử cung tại thời điểm theo dõi, sau đó nối các điểm đó thành đường biểu diễn độ mở cổ tử cung trong suốt quá trình chuyển dạ.
- Cách ghi biểu đồ cổ tử cung thực hiện như sau:
+ Nếu ở lúc bắt đầu ghi biểu đồ, cổ tử cung đã mở được từ 3cm trở lên (chuyển dạ đã sang pha tích cực) thì giờ ghi biểu đồ được ghi ngay vào các ô tương ứng của pha tích cực và độ mở cổ tử cung được ghi lại ở ngay trên đường báo động, nơi giao nhau với dòng ngang của biểu đồ, tương ứng với độ mở cổ tử cung lúc đó. Ví dụ hình 3 mô tả trường hợp một sản phụ được ghi biểu đồ lúc 15 giờ, cổ tử cung lúc đó đã 4cm (pha tích cực), đến 17 giờ cổ tử cung mở hết (10cm), như vậy thời gian của giai đoạn 1 (mở cổ tử cung) tại trạm chỉ có 2 giờ.
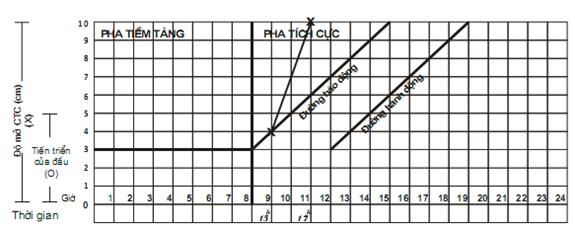
Hình 3
+ Hình 4 mô tả một trường hợp khác: sản phụ được ghi biểu đồ lúc 9 giờ, cổ tử cung khi đó mở 1cm (được ghi vào điểm tương ứng của pha tiềm tàng), đến 13 giờ, cổ tử cung mở 2cm (vẫn ở pha tiềm tàng); đến 17 giờ cổ tử cung mở được 3cm (bắt đầu vào pha tích cực). Đến 20 giờ 30 phút, cổ tử cung mở hết (10cm). Như vậy trong cuộc chuyển dạ của sản phụ này, pha tiềm tàng kéo dài hơn 8 giờ 30 phút (trong đó thời gian theo dõi ở trạm là hơn 8 giờ) và thời gian của pha tích cực (được theo dõi tại trạm) chỉ có 3 giờ.
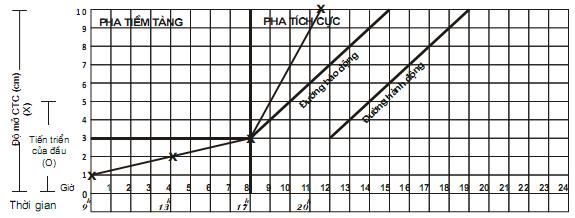
Hình 4
+ Hình 5 mô tả biểu đồ cổ tử cung của một sản phụ được ghi biểu đồ lúc 2 giờ, khi đó cổ tử cung đã mở 2cm. Lúc 6 giờ cổ tử cung mở 6cm. Như vậy đến đây cuộc chuyển dạ đã ở pha tích cực, vì thế ký hiệu ghi cổ tử cung phải chuyển sang pha tích cực (ghi trên đường báo động, tương ứng với mức cổ tử cung 6cm). Chú ý cần chuyển cả giờ theo dõi: lúc này 6 giờ sẽ ghi ở ô số 11 trên biểu đồ. Đến 10 giờ, cổ tử cung đã mở hết; như vậy thời gian của giai đoạn 1 của chuyển dạ được theo dõi tại trạm trong trường hợp này là 8 giờ.
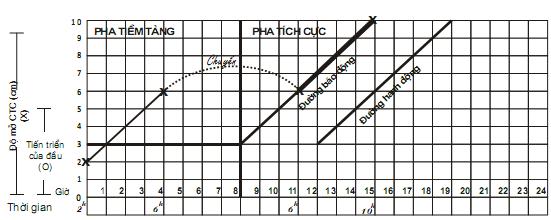
Hình 5
- Nhận xét:
+ Trong cuộc chuyển dạ của sản phụ, pha tiềm tàng từ 0 - 3cm, độ mở cổ tử cung được theo dõi tại trạm y tế có thể không tới 8 giờ.
+ Pha tích cực của chuyển dạ từ 3 - 10cm, độ mở cổ tử cung có thể diễn ra ít nhất là 1cm/giờ.
+ Khi cuộc chuyển dạ tiến triển tốt, đường biểu diễn độ mở cổ tử cung không vượt sang bên phải của đường báo động.
+ Khi sản phụ đến trạm y tế, cuộc chuyển dạ đã ở pha tích cực thì ghi độ mở cổ tử cung ngay trên đường báo động, tương ứng với độ mở cổ tử cung lúc đó.
+ Khi cuộc chuyển dạ theo dõi ở trạm y tế chuyển từ pha tiềm tàng sang pha tích cực thì phải ghi độ mở đó bằng cách chuyển ký hiệu ghi sang pha tích cực, nằm trên đường báo động.
- Đánh giá và xử trí:
+ Khi cuộc chuyển dạ diễn biến bình thường, đường biểu diễn độ mở cổ tử cung luôn nằm ở bên trái của đường báo động (tại cả hai pha tiềm tàng và tích cực). Trường hợp này tiếp tục theo dõi.
+ Nếu trong quá trình theo dõi chuyển dạ, thấy đường biểu diễn độ mở cổ tử cung chuyển sang bên phải của đường báo động (nếu đang ở pha tích cực thì cắt đường báo động để chuyển sang phải) thì cuộc chuyển dạ đó phải coi là không bình thường, có nguy cơ đình trệ. Tại tuyến xã, cần chuyển tuyến dù thời gian theo dõi ở trạm mới chỉ vài giờ.
3.6.2. Ghi mức tiến triển của đầu thai - Đánh giá và xử trí
- Một cuộc chuyển dạ tiến triển tốt thì độ mở cổ tử cung phải đi kèm với sự tiến triển của đầu thai, tuy vậy có những trường hợp mức tiến triển của đầu chỉ diễn ra khi cổ tử cung mở từ 7cm.
- Mức độ tiến triển của đầu thai được đánh giá bằng cách dùng bàn tay với năm ngón tay đặt trên bụng sản phụ từ bờ trên xương mu để đánh giá tình trạng của đầu thai nằm bên trong tử cung. Ký hiệu (o) được ghi vào các đường ngang từ 5 đến 0, trong đó:
+ 5 là khi đầu còn cao, cả 5 ngón tay của bàn tay chạm được đầu thai.
+ 4 là khi đầu chúc, chỉ có 4 ngón tay (trừ ngón cái) chạm được đầu thai.
+ 3 là chặt, khi có ba ngón tay (trừ ngón cái và ngón út) chạm được đầu thai.
+ 2 là lọt (mức cao) khi chỉ có 2 ngón tay (ngón trỏ và ngón thứ ba) còn chạm được đầu thai.
+ 1 là lọt (mức trung bình) khi chỉ một ngón tay trỏ còn sờ được đầu thai.
+ 0 là khi đầu thai đã lọt thấp, không ngón tay nào chạm được đầu thai nữa. Xem hình vẽ 6 và 7.
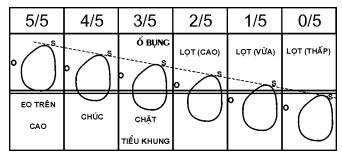
Hình 6

Hình 7
- Hình 8 mô tả trường hợp của sản phụ chuyển dạ được ghi cả độ tiến triển của ngôi thai và mức độ mở của cổ tử cung, cụ thể là:
+ Sản phụ được ghi biểu đồ lúc 1 giờ, đầu thai còn cao (5/5), cổ tử cung mở 1cm.
+ Vào lúc 5 giờ, đầu chúc (4/5), cổ tử cung mở 5cm.
+ Cuộc chuyển dạ đến lúc này đã chuyển sang pha tích cực, các ký hiệu ghi độ mở cổ tử cung và mức tiến triển của đầu thai phải di chuyển sang pha tích cực. Chú ý chuyển cả giờ theo dõi (5 giờ lúc này phải ghi ở ô số 10 trong biểu đồ).
+ Đến 8 giờ, đầu lọt trung bình (vừa) (1/5) và cổ tử cung đã mở hết (10cm).
+ Như vậy giai đoạn 1 của cuộc chuyển dạ đối với sản phụ này được theo dõi tại trạm chỉ có 7 giờ.
- Nhận xét và đánh giá:
+ Đường biểu diễn độ mở cổ tử cung bao giờ cũng là một đường đi dần lên cao còn đường biểu diễn mức tiến triển của đầu thai thì đi dần xuống.
+ Nếu trong quá trình chuyển dạ, mức độ tiến triển của đầu thai không là một đường đi xuống mà lại nằm ngang (nhất là sau khi cổ tử cung đã mở đến 6 - 7cm) thì phải nghĩ đến tình trạng chuyển dạ tắc nghẽn, ngôi không tiến triển, đầu không lọt. Trong trường hợp này ở xã không được giữ sản phụ theo dõi nữa mà cần chuyển sớm.
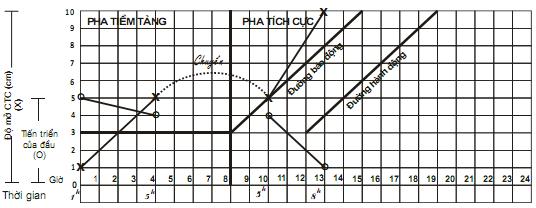
Hình 8
3.7. Cách ghi cơn co tử cung - Đánh giá và xử trí
- Cơn co tử cung trong chuyển dạ được ghi lại trên các ô của phần theo dõi cơn co. Tại mỗi giờ theo dõi, có 5 ô dọc, mỗi ô đó đại diện cho một cơn co. Nếu trong 10 phút có 2 hoặc 3 cơn co tử cung thì đóng khung vào 2 hay 3 ô đi từ dưới lên (chú ý: biểu đồ cơn co tử cung luôn nằm ở bên phải của thời điểm ghi các yếu tố khác- xem các hình vẽ). Tùy theo thời gian của mỗi cơn là bao nhiêu giây mà trong khung đó sẽ đánh dấu theo quy định đã nêu ở phần 3. 2. 1. Sau khi cổ tử cung mở hết vẫn ghi tiếp về cơn co tử cung và các yếu tố khác cho đến khi thai sổ.
- Hình 9 mô tả tình trạng cơn co tử cung trong thời gian sau 3 giờ được theo dõi tại cơ sở y tế. Ví dụ này có thể phân tích như sau:
+ Trong nửa giờ đầu tiên, có 2 cơn co tử cung trong 10 phút và mỗi cơn chỉ dưới 20 giây.
+ Trong nửa giờ đầu của giờ thứ 2, có 3 cơn co tử cung trong 10 phút và mỗi cơn cũng vẫn dưới 20 giây, nhưng sau đó trong 1 giờ liền cơn co không thay đổi về tần số nhưng mỗi cơn đã từ 20-40 giây
+ Trong nửa giờ sau của giờ thứ ba, 10 phút có 4 cơn co tử cung và mỗi cơn từ 20 - 40 giây.
+ Hết giờ thứ ba, 10 phút đã có 5 cơn co và mỗi cơn trên 40 giây.
+ (Thông thường, thời gian mỗi cơn co tăng lên thì cường độ của cơn co tử cung cũng tăng theo. Vì thế các ký hiệu cơn co tử cung ở đây cũng được coi như ký hiệu về cường độ cơn co).
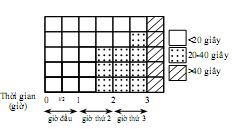
Hình 9
- Hình 10 là một ví dụ mô tả tiến triển của một cuộc chuyển dạ với biểu đồ mở cổ tử cung, mức tiến triển của đầu thai và cơn co tử cung. Có thể phân tích như sau:
+ Sản phụ được ghi biểu đồ lúc 2 giờ, cuộc chuyển dạ lúc đó đã ở pha tích cực.
+ Cổ tử cung đã mở 3cm, đầu chúc (4/5); Có 3 cơn co tử cung trong 10 phút, mỗi cơn dưới 20 giây.
+ Đến 6 giờ, cổ tử cung mở 7cm, đầu chặt (3/5), cơn co tử cung tần số 4, mỗi cơn dài từ 20 giây đến 40 giây.
+ 9 giờ, cổ tử cung mở hết, đầu lọt thấp (0/5) cơn co tử cung tần số 5, mỗi cơn dài trên 40 giây.
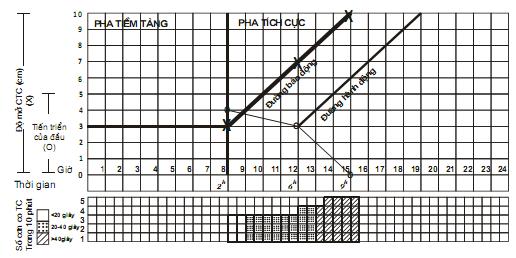
Hình 10
- Đánh giá và xử trí:
+ Trong chuyển dạ, cơn co tử cung sẽ mỗi lúc một mau hơn và mạnh hơn (biểu hiện bằng thời gian mỗi cơn kéo dài hơn) cùng với sự tiến triển tương ứng về độ mở của cổ tử cung. Đó là những diễn biến bình thường (xem bài Chẩn đoán và theo dõi chuyển dạ).
+ Nếu không có sự tiến triển đồng bộ đó, ví dụ cơn co tử cung thưa và yếu kéo dài hoặc cơn co quá mau, quá mạnh trong lúc cổ tử cung mở chưa phù hợp thì đó là những trường hợp bất thường; ở xã cần chuyển tuyến ngay.
3.8. Ghi các diễn biến về toàn thân sản phụ - Đánh giá và xử trí
Cách ghi các ký hiệu nói về tình trạng toàn thân của sản phụ không khác các cách ghi về mạch, huyết áp để theo dõi người bệnh đã làm quen từ trước. Riêng với thân nhiệt, trong biểu đồ chuyển dạ không lập bảng theo dõi mà ghi bằng chữ số.
Thời gian quy định theo dõi để đo, đếm các số liệu rồi ghi lại trên biểu đồ chuyển dạ đã được quy định rõ trong bài Theo dõi chuyển dạ.
Hình 11 trình bày biểu đồ chuyển dạ hoàn chỉnh của một sản phụ từ khi vào trạm đến khi sinh bình thường theo đường dưới.
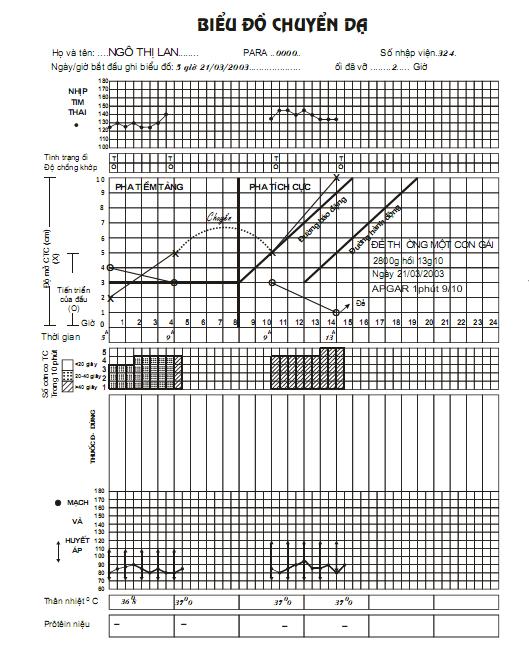
Hình 11: Ví dụ một biểu đồ chuyển dạ hoàn chỉnh
Trong ví dụ này cần lưu ý các điểm sau đây:
+ Thời gian ghi biểu đồ của sản phụ là thời điểm 0 đối với quá trình theo dõi chuyển dạ của trạm y tế hay bệnh viện và lúc đó cuộc chuyển dạ vẫn ở pha tiềm tàng;
+ Khi pha tích cực bắt đầu, tất cả các ký hiệu ghi trên biểu đồ phải chuyển theo sự chuyển độ mở cổ tử cung đến đường báo động;
+ Trong cuộc chuyển dạ bình thường, các ký hiệu ghi về độ mở cổ tử cung phải nằm ở bên trái của đường báo động hoặc chỉ nằm chính trên đường đó mà thôi.
+ Nếu đường biểu diễn độ mở cổ tử cung lệch sang phải đường báo động; độ tiến triển của đầu thai; tình trạng cơn co tử cung, các đường biểu diễn nhịp tim thai hoặc các chỉ số về tình trạng toàn thân mẹ không trong giới hạn bình thường (xem bài “Chẩn đoán và theo dõi đẻ thường”) thì đó là những nguy cơ xuất hiện trong chuyển dạ cần được xử trí phù hợp theo quy định của chuẩn quốc gia tùy theo từng tuyến.
4. MỘT SỐ CUỘC CHUYỂN DẠ CÓ NGUY CƠ PHÁT HIỆN QUA THEO DÕI BIỂU ĐỒ CHUYỂN DẠ
4.1. Chuyển dạ kéo dài ở pha tiềm tang

Hình 12
4.2. Chuyển dạ kéo dài ở pha tích cực
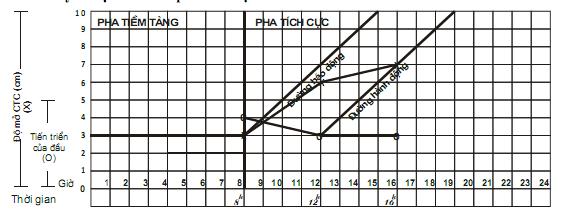
Hình 13
C. ĐỠ ĐẺ THƯỜNG NGÔI CHỎM KIỂU THẾ CHẨM VỆ TẠI XÃ
|
TÓM TẮT Đỡ đẻ thường ngôi chỏm bao gồm các thao tác thường gặp nhất, và duy nhất được cho phép tại xã. Các bước cần phải được thực hành thuần thục, trên mô hình trước khi thao tác trên sản phụ. Các thao tác đỡ đẻ bao gồm: - Đỡ đầu - Đỡ thân - Đỡ mông và chi |
Đỡ đẻ thường ngôi chỏm kiểu thế chẩm vệ là thủ thuật tác động vào thì sổ thai (giai đoạn 2 của chuyển dạ) để giúp sổ thai an toàn theo đường âm đạo, không cần can thiệp (trừ trường hợp cắt tầng sinh môn).
1. CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH
- Chỉ định
Thai ngôi chỏm, đầu đã lọt thấp, thập thò ở âm hộ và chuẩn bị sổ.
- Chống chỉ định
+ Thai không có khả năng đẻ được theo đường dưới.
+ Ngôi chỏm chưa lọt.
2. CHUẨN BỊ
2.1. Phương tiện đỡ đẻ
- Bộ dụng cụ đỡ đẻ và bộ khăn vô khuẩn.
- Bộ dụng cụ cắt, khâu tầng sinh môn.
- Khăn, bông, băng, gạc hấp, chỉ khâu, kim khâu.
- Dụng cụ để hút nhớt và hồi sức sơ sinh (máy hút, ống nhựa, bóng hút, sưởi ấm)
- Thông đái.
2.2. CHUẨN BỊ CHO SẢN PHỤ.
- Động viên, hướng dẫn cách thở, cách rặn và thư giãn ngoài cơn rặn.
- Hướng dẫn đi đại tiện hoặc thụt tháo phân lúc mới bắt đầu chuyển dạ và tiểu tiện khi sắp đẻ. Nếu có cầu bàng quang mà không tự đái được thì thông tiểu.
- Rửa vùng sinh dục ngoài bằng nước chín.
- Sát khuẩn rộng vùng sinh dục và bẹn, đùi, trải khăn vô khuẩn.
2.3. Tư thế sản phụ.
- Nằm ngửa trên bàn đẻ, nâng giường đẻ lên để có tư thế nửa nằm nửa ngồi, đầu cao, hai tay nắm vào hai thành bàn đẻ, hai đùi giang rộng, mông sát mép bàn, hai cẳng chân gác trên hai cọc chống giữ chân.
3. CÁC BƯỚC TIẾN HÀNH
3.1. Nguyên tắc đỡ đẻ
- Người đỡ đẻ phải tôn trọng nguyên tắc vô khuẩn trong khi đỡ đẻ, phải kiên nhẫn chờ đợi, hướng dẫn sản phụ rặn khi cổ tử cung mở hết và có cơn co tử cung, không được nong cổ tử cung và âm đạo, không được đè hay đẩy bụng sản phụ.
- Ở thì lọt, xuống và xoay không can thiệp, chỉ theo dõi cơn co tử cung, tim thai, độ xóa mở cổ tử cung, độ lọt, khi cổ tử cung mở hết đầu lọt thấp mới cho sản phụ rặn.
- Thời gian rặn tối đa ở người con so là 60 phút, ở người con rạ là 30 phút. Nếu quá thời gian này cần kêu gọi trợ giúp từ tuyến trên hoặc chuyển tuyến để thực hiện thủ thuật.
- Trong thời gian sản phụ rặn đẻ vẫn phải theo dõi tim thai thường xuyên, sau mỗi cơn rặn.
3.2. Kỹ thuật đỡ đẻ ngôi chỏm kiểu chẩm vệ.
3.2.1 Người đỡ đẻ chỉ bắt tay vào đỡ khi có đủ các điều kiện sau:
- Cổ tử cung mở hết.
- Ối đã vỡ (chưa vỡ thì bấm ối).
- Ngôi thai đã lọt và thập thò ở âm môn làm tầng sinh môn căng giãn, hậu môn loe rộng.
- Hướng dẫn cho sản phụ chỉ rặn khi có cảm giác mót rặn cùng với sự xuất hiện của cơn co tử cung.
Các thao tác hầu hết làm trong cơn rặn của sản phụ và cần phải nhẹ nhàng, tránh sự thúc ép, theo sức rặn của sản phụ giúp cho thai sổ từ từ, không làm các động tác kéo hay đẩy lên bà mẹ.
3.2.2. Các thao tác đỡ đẻ
- Đỡ đầu
+ Giúp đầu cúi tốt: ấn nhẹ nhàng vào vùng chẩm trong mỗi cơn co tử cung.
+ Chỉ cắt tầng sinh môn khi thấy cần thiết. Tầng sinh môn được cắt ở vị trí 7 giờ.
Chỉ cắt khi tầng sinh môn đã giãn căng, cắt có giới hạn và kiểm soát.
+ Khi hạ chẩm tì dưới khớp vệ: sản phụ ngừng rặn, một tay giữ tầng sinh môn ở vị trí đỉnh vết rách, một tay đẩy vào vùng trán ngược lên trên, giúp đầu ngửa dần, mắt, mũi, miệng, cằm sẽ lần lượt sổ ra ngoài.
+ Chỉ hút dịch hoặc lau miệng thai nhi khi nước ối có phân su.
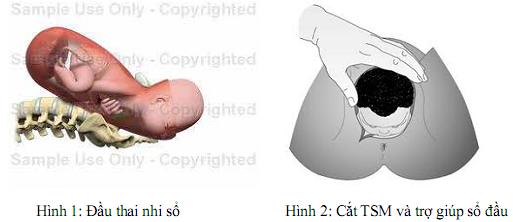
- Đỡ vai
+ Quan sát xem đầu thai có xu hướng quay về bên nào thì giúp cho chẩm quay về bên đó (chẩm trái - ngang hoặc chẩm phải - ngang), kiểm tra dây rốn nếu quấn cổ: gỡ hoặc cắt (khi chặt không gỡ được).
+ Hai bàn tay ôm đầu thai nhi ở hai bên đỉnh thái dương, kéo thai xuống theo trục rốn - cụt để vai trước sổ trước. Khi bờ dưới cơ delta tì dưới khớp vệ thì một tay giữ đầu (cổ nằm giữa khe hai ngón cái và trỏ) tay kia giữ tầng sinh môn, nhấc thai lên phía trên và cho sổ vai sau. Ở thì này dễ rách tầng sinh môn, vì vậy phải giữ tầng sinh môn tốt và cho vai sổ từ từ.
- Đỡ thân, mông và chi
+ Khi đã sổ xong hai vai, bỏ tay giữ tầng sinh môn để thân thai nhi sổ và khi thân ra ngoài thì bắt lấy hai bàn chân, người trợ thủ tiêm bắp 10 đơn vị oxytocin khi chắc chắn không còn thai nào trong tử cung (xem bài Xử trí tích cực giai đoạn 3 của chuyển dạ).
+ Giữ thai ở tư thế ngang, đầu hơi thấp (hoặc để thai nằm nghiêng trên phần bàn đẻ đã được kéo ra hoặc cho nằm sấp trên bụng mẹ) rồi tiến hành cặp cắt rốn. Nếu người đỡ chính còn bế giữ thai thì động tác cặp cắt rốn do người đỡ phụ thực hiện.
+ Chuyển thai ra bàn hồi sức, giao cho người phụ chăm sóc, làm rốn, đánh giá chỉ số Apgar phút thứ 1 và thứ 5.
3.3. Kỹ thuật đỡ đẻ kiểu chẩm cùng.
Cách theo dõi đỡ đẻ cơ bản giống như đỡ đẻ ngôi chẩm vệ chỉ khác một số điểm sau:
- Khi đỡ đầu vì ngôi chỏm sổ kiểu chẩm cùng mặt thai ngửa lên phía xương mu người mẹ nên phải giúp đầu cúi bằng cách dùng đầu ngón tay ấn vào đầu thai từ dưới lên.
- Khi hạ chẩm của thai ra đến mép sau âm hộ thì cho đầu thai ngửa dần ra sau để lộ các phần trán, mắt, mũi, cằm.
- Khi đầu đã sổ hoàn toàn chờ cho đầu tự quay về phía nào sẽ giúp thai quay hẳn sang bên đó (trái hoặc phải ngang).
- Tiếp tục đỡ vai và các phần khác của thai như với đỡ ngôi chỏm chẩm vệ
Chú ý:
- Ngôi chỏm sổ chẩm cùng thường diễn biến lâu, sổ khó hơn và dễ gây sang chấn cho mẹ vì vậy tầng sinh môn có thể phải cắt rộng hơn.
- Thai nhi sổ chẩm cùng cũng dễ bị ngạt vì thế cũng phải hồi sức thai thật tốt.
3.4. Theo dõi và xử lý tai biến.
3.4.1. Theo dõi.
- Sau mỗi cơn rặn, người đỡ phụ lại nghe nhịp tim thai, báo lại cho người đỡ chính, nhằm phát hiện suy thai để có thái độ xử lí thích hợp. Khi đầu lọt thấp, trong lúc rặn, nhịp tim thai thường xuống thấp nhưng ngoài cơn co, và mẹ không rặn, tim thai trở lại bình thường. Chính vì vậy, hoàn toàn không cần thiết quá vội vã thúc ép sản phụ rặn thật nhanh, hoặc can thiệp thô bạo, dễ gây sang chấn cho thai và phần mềm của mẹ.
- Luôn quan sát bụng sản phụ phát hiện kịp thời dấu hiệu dọa vỡ.
- Hạ bàn đẻ nằm ngang khi thai đã sổ ra ngoài.
- Sau khi đỡ đẻ, người đỡ chính phải quan sát sản phụ để kịp thời phát hiện chảy máu, vết rách và đánh giá mức co hồi tử cung và tiếp theo với xử trí tích cực giai đoạn 3 của chuyển dạ.
- Ghi lại tình hình diễn biến cuộc đẻ vào hồ sơ.
3.4.2. Xử trí khi cần thiết
- Ngay sau khi sổ thai, rau bong dở dang gây băng huyết cần bóc rau nhân tạo và kiểm soát tử cung ngay.
- Nếu rách âm hộ, âm đạo, tầng sinh môn (hoặc cắt chủ động): khâu lại sau khi đã sổ rau và kiểm tra bánh rau.
- Nếu bị băng huyết do đờ tử cung phải tập trung cấp cứu bằng các biện pháp làm ngừng chảy máu và bồi phụ lượng máu đã mất.
- Thai ngạt: phải hồi sức thai.
KỸ THUẬT BẤM ỐI
|
TÓM TẮT Là một kỹ thuật đơn giản, tuy nhiên nguyên tắc đối với tuyến xã là chỉ bấm ối trong trường hợp cổ tử cung đã mở hết mà đầu ối còn, trong một cuộc chuyển dạ ngôi chỏm có tiên lượng đẻ thường. |
Đối với tuyến xã, bấm ối là thủ thuật được làm trong quá trình chuyển dạ đẻ, khi cổ tử cung đã mở hết, mục đích làm vỡ màng ối một cách chủ động để nước ối thoát ra, trong một cuộc chuyển dạ ngôi chỏm có tiên lượng đẻ thường (xem bài Tiên lượng một cuộc đẻ thường).
Trong mọi trường hợp khác, tuyến xã không được phép bấm ối chủ động để rút ngắn chuyển dạ, nghiệm pháp lọt hay đề phòng chảy máu trong rau tiền đạo.
1. CHUẨN BỊ
1.1. Dụng cụ
Một cành của kìm Kocher có mấu.
1.2. Cán bộ y tế
- Nghe tim thai.
- Đi găng tay vô khuẩn.
1.3. Chuẩn bị sản phụ
- Giải thích cho sản phụ trước khi làm thủ thuật.
- Nằm trên bàn đẻ, tư thế sản khoa, thở đều, không rặn
- Làm vệ sinh âm hộ, tầng sinh môn.
2. CÁC BƯỚC TIẾN HÀNH
- Rửa sạch âm hộ bằng nước vô khuẩn
- Nghe tim thai
- Đeo găng vô khuẩn
- Trước khi bấm ối, cần phải kiểm tra kỹ xem có sa dây rau trong bọc ối không
3. KỸ THUẬT BẤM ỐI
Người đỡ đẻ đứng bên phải hoặc giữa hai chân sản phụ đưa ngón trỏ và giữa vào âm đạo qua cổ tử cung tới màng ối, tay kia dùng mấu của kẹp có mấu phá màng ối. Khi màng ối đã chọc, dùng một đầu ngón tay che lỗ đã chọc để nước ối chảy ra từ từ.

- Khi đầu ối dẹt: bấm ối trong cơn co tử cung.
- Khi đầu ối phồng: bấm ối ngoài cơn co hướng cho đầu chúc vào eo trên rồi mới xé rộng màng ối vì có thể sa dây rau gây nguy hiểm cho thai.
4. THEO DÕI SAU BẤM ỐI
- Phải kiểm tra ngay sau khi bấm ối để phát hiện xem có sa dây rau hay không.
- Nghe lại tim thai đề phòng dây rau bị chèn ép, so sánh nhịp tim thai trước và sau khi bấm ối.
- Xem màu sắc nước ối và lượng nước ối: Nếu nước ối có màu sắc bất thường như đục bẩn, lẫn máu thì phải kiểm tra các nguy cơ khác như suy thai hay rau bong non. Yêu cầu trợ giúp kịp thời của tuyến trên. Tùy theo tiến triển của chuyển dạ mà có thể tiếp tục xử trí tại xã, hay chuyển tuyến.
5. TAI BIẾN VÀ XỬ TRÍ TAI BIẾN
Sa dây rau: rất hiếm gặp nếu bấm ối đúng chỉ định và đúng kỹ thuật. Nếu phát hiện sa dây rau cho sản phụ nằm tư thê đầu gối - ngực (đầu thấp, mông cao) dùng 2 ngón tay đẩy ngôi thai lên tránh đè vào dây rau. Cho thuốc giảm co spasmaverin 40 mg tiêm bắp một ống. Yêu cầu trợ giúp ngay từ tuyến trên. Theo dõi tim thai liên tục và có thể chuyển tuyến nếu người đỡ đẻ không có kinh nghiệm xử trí (Xem bài Xử trí sa dây rau).
Bảng kiểm: Kỹ thuật bấm ối
|
TT |
Các bước |
Có |
Không |
Ghi chú |
|
|
Chuẩn bị phương tiện cần thiết và tư thế sản phụ. |
|
|
|
|
|
Nói với sản phụ (và gia đình) những việc sắp làm, lắng nghe, đáp lại các câu hỏi và các mối quan tâm của sản phụ. |
|
|
|
|
|
Nghe tim thai. |
|
|
|
|
|
Mang các trang bị bảo hộ. |
|
|
|
|
|
Rửa tay và đeo găng vô khuẩn. |
|
|
|
|
|
Sát khuẩn âm hộ và trải khăn vô khuẩn. |
|
|
|
|
|
Đặt thông bàng quang (nếu cần). |
|
|
|
|
|
Đưa ngón trỏ và giữa vào âm đạo tới màng ối. |
|
|
|
|
|
Kiểm tra xem có sa dây rau trong bọc ối, vị trí của ngôi, và tình trạng đầu ối. |
|
|
|
|
|
Luồn kẹp có mấu vào giữa 2 ngón tay và chọc màng ối. |
|
|
|
|
|
Giữ cho nước ối chảy ra từ từ |
|
|
|
|
|
Quan sát nước ối chảy ra về số lượng và màu sắc. |
|
|
|
|
|
Đánh giá độ mở cổ tử cung sau bấm ối và kiểm tra xem có sa dây rau hay sa chi không. |
|
|
|
|
|
Kiểm tra lại tim thai. |
|
|
|
|
|
Ghi kết quả bấm ối vào hồ sơ hoặc biểu đồ chuyển dạ |
|
|
|
Ghi nhớ: Luôn luôn nghe tim thai trước và sau khi bấm ối.
XỬ TRÍ TÍCH CựC GIAI ĐOẠN 3 CủA CUỘC CHUYểN DẠ
|
TÓM TẮT Xử trí tích cực giai đoạn 3 của cuộc chuyển dạ bao gồm 3 bước: 1) tiêm oxytocin lúc sổ thai, 2) kéo dây rốn có kiểm soát, và 3) xoa đáy tử cung. Xử trí tich cực giai đoạn 3 là yêu cầu bắt buộc cho mọi cuộc đẻ thường. Các bước xử trí tích cực này có ý nghĩa quan trọng nhất trong giảm lượng máu mất, và đề phòng chảy máu sau đẻ bởi các nguyên nhân từ tử cung và bánh rau. |
1. CHUẨN BỊ
- Nên phải có ít nhất 2 người cho một cuộc đẻ để một người có thể tiêm thuốc ngay sau khi người đỡ đẻ vừa đỡ thai ra ngoài và sau đó chăm sóc sơ sinh.
- Chuẩn bị sẵn 10 đơn vị oxytocin (2 ống hàm lượng 5 đơn vị) trong bơm tiêm loại 5ml.
2. CÁC BƯỚC TIẾN HÀNH
- Tiêm Oxytocin: Ngay sau khi người đỡ chính đỡ thai nhi ra khỏi âm hộ bà mẹ, bảo đảm chắc chắn là chỉ có 1 thai, người phụ tiêm vào bắp cho sản phụ 10 đơn vị oxytocin đã chuẩn bị sẵn trước đó (thường tiêm vào mặt trước đùi).
- Cặp và cắt dây rốn: Kẹp dây rốn trong vòng 1-3 phút sau sổ thai hoặc khi dây rốn hết đập. Nên cặp dây rốn ở gần sát âm hộ bà mẹ để lát nữa cầm dây rốn kéo dễ hơn.
Người đỡ chính đưa bé ra bàn làm rốn và để cho người phụ chăm sóc sơ sinh (lau khô, hút nhớt nếu cần, làm rốn, kiểm tra dị tật, mặc áo, quấn tã lót…).
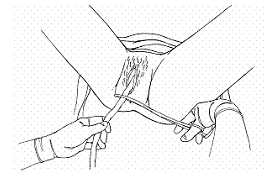
Hình: Cặp và cắt dây rốn sát âm hộ
- Đỡ rau: Người đỡ chính quay trở lại bàn đẻ để thực hiện đỡ rau ngay với các thao tác sau:
+ Kiểm tra sự co hồi của tử cung: Đầu tiên phải đặt bàn tay lên bụng dưới sản phụ kiểm tra xem tử cung đã co lại tốt chưa. Chỉ khi nào thấy tử cung đã co lại tốt (rắn chắc) mới thực hiện bước tiếp theo.
+ Đỡ rau: Khi đã xác định tử cung co tốt, một tay người đỡ chính đặt trên bụng sản phụ phía trên xương mu, ấn nhẹ vào mặt trước đoạn dưới tử cung và hơi đẩy lên trên và ra sau để làm thẳng ống đẻ. Tay kia cầm kẹp dây rốn (nếu dây rốn còn dài thì quấn vào kẹp cho ngắn lại) kéo với một lực có kiểm soát (lực kéo tăng từ từ và không quá mạnh) theo hướng lúc đầu kéo xuống, tiếp đó kéo ngang và cuối cùng khi rau đã ra gần âm hộ thì kéo lên. Việc kéo từ từ kết hợp tay trên bụng để tránh lộn tử cung.
Nếu màng rau khó sổ thì hạ thấp bánh rau xuống để lợi dụng trọng lượng bánh rau kéo hết màng ra. Cũng có thể dùng hai bàn tay đỡ bánh rau và xoay theo chiều kim đồng hồ để màng rau xoắn lại tuột ra hết.
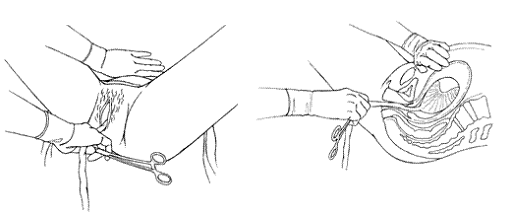
Hình: Đỡ rau bằng hai tay. Kéo có kiểm soát khi một tay giữ tử cung.
+ Xoa đáy tử cung: Ngay sau khi rau sổ, không vội kiểm tra bánh rau ngay mà dùng tay đặt lên bụng dưới sản phụ xoa bóp cho tử cung co chắc lại để cầm máu.
+ Kiểm tra rau: Khi đã chắc chắn tử cung co tốt và không thấy còn chẩy máu âm đạo mới tiến hành kiểm tra bánh rau, màng rau, dây rốn như thường lệ.
3. NHỮNG ĐIỂM KHÁC BIỆT CỦA PHƯƠNG PHÁP XỬ TRÍ TÍCH CỰC GIAI ĐOẠN 3 TRONG CHUYỂN DẠ SO VỚI ĐỠ RAU CỔ ĐIỂN
- Sử dụng oxytocin cho tất cả mọi trường hợp sau đẻ.
- Không cần đợi và làm nghiệm pháp bong rau.
- Đỡ rau ra bằng động tác kéo vào dây rốn có kiểm soát kết hợp với việc nâng giữ tử cung ở trên bụng để vừa làm bong rau vừa làm sổ rau.
4. LỢI ÍCH CỦA PHƯƠNG PHÁP XỬ TRÍ TÍCH CỰC GIAI ĐOẠN 3 CỦA CHUYỂN DẠ:
- Phương pháp xử trí tích cực giai đoạn 3 trong chuyển dạ giúp rút ngắn thời gian bong rau và sổ rau so với cách xử trí đỡ rau theo cổ điển.
- Ưu điểm nhất của phương pháp này là hạn chế lượng máu mất trong quá trình bong rau, sổ rau.
- Có tác dụng phòng ngừa, hạn chế băng huyết sau đẻ.
Bảng kiểm: XỬ TRÍ TÍCH CỰC GIAI ĐOẠN 3 CỦA CHUYỂN DẠ
|
T.T |
Nội dung |
Có |
Không |
|
1 |
Chuẩn bị: 2 nhân viên y tế. 10 đơn vị oxytocin lấy sẵn trong bơm tiêm. |
|
|
|
2 |
Sản phụ được thông báo và giải thích về việc đỡ rau sắp diễn ra để yên tâm và hợp tác với nhân viên y tế. |
|
|
|
3 |
Tư thế sản phụ: nằm theo tư thế phụ khoa trên bàn đẻ. |
|
|
|
4 |
Ngay khi NHS đỡ thai ra ngoài và chắc chắn trong tử cung không còn thai nữa, người phụ tiêm 10 đơn vị oxytocin vào mặt trước đùi (*). |
|
|
|
5 |
Kẹp dây rốn trong vòng 1-3 phút sau sổ thai hoặc khi dây rốn hết đập. Cắt dây rốn ở gần sát âm hộ bà mẹ để sau đó kéo dây rốn dễ dàng hơn. |
|
|
|
6 |
NHS chuyển bé ra bàn làm rốn giao cho người phụ chăm sóc bé. |
|
|
|
7 |
NHS quay trở lại với sản phụ, đặt tay lên bụng kiểm tra sự co hồi của tử cung (*). |
|
|
|
8 |
Một tay NHS đặt lên bụng SP, phía trên xương mu, ấn nhẹ vào mặt trước đoạn dưới, đẩy nhẹ tử cung lên trên và hơi ra sau; tay kia nắm vào kẹp giây rốn kéo với lực tăng dần có kiểm soát theo hướng của cơ chế đẻ cho bánh rau ra (*). |
|
|
|
9 |
Cho màng rau ra bằng hạ thấp bánh rau xuống hoặc nắm bánh rau bằng hai tay xoắn theo chiều kim đồng hồ. |
|
|
|
10 |
Đặt tay lên bụng sản phụ xoa bóp cho tử cung co chặt lại. |
|
|
|
11 |
Kiểm tra bánh rau, màng rau và dây rốn như thường lệ. |
|
|
Ghi chú: (*) điểm liệt
Đánh giá: Đạt khi thực hiện đủ tất cả các bước, trong đó các bước có điểm liệt phải thật hoàn hảo.
CHĂM SÓC SAU ĐẺ
LÀM RỐN SƠ SINH
|
TÓM TẮT Bảo đảm nguyên tắc vô khuẩn, kiểm tra đề phòng chảy máu rốn là các yêu cầu quan trọng nhất của làm rốn sơ sinh. Có thể sử dụng kẹp hoặc chỉ buộc ở đầu dây rốn khi cắt. |
1. DỤNG CỤ VÀ CHUẨN BỊ
Bộ làm rốn được chuẩn bị sẵn với các dụng cụ được xử lý vô khuẩn, bao gồm:
- 1 đôi găng tay y tế.
- 1 kéo thẳng đầu tù.
- Khăn vô khuẩn, 2 miếng gạc 6 x 6cm, gạc bông, một cuộn băng rốn
- Chỉ lanh vô khuẩn 30cm (hoặc 1 kẹp rốn bằng nhựa).
- Dung dịch sát khuẩn (cồn 70o).
Bàn làm rốn tại góc sơ sinh trong phòng đẻ phải có đủ ánh sáng, được sưởi ấm và tránh gió lùa.
2. CÁC BƯỚC TIẾN HÀNH
- Trẻ sơ sinh sau khi đã được cắt rốn, người đỡ đẻ cầm kẹp dây rốn và bế bé đặt lên bàn làm rốn
- Người đỡ đẻ sau khi lau khô, ủ ấm, hút dịch cho bé, khi đã thở và khóc tốt thì bắt đầu thay đôi găng mới trong hộp làm rốn.
- Nâng kẹp dây rốn lên cao, đặt 1 miếng gạc che quanh chân rốn, sát khuẩn từ chân rốn lên phía kẹp rốn bằng cồn 70o
- Nếu dùng chỉ:
+ Buộc rốn bằng một sợi chỉ lanh vô khuẩn (được ngâm trong cồn 70o), buộc vòng cách chân rốn chừng 3cm, phải buộc chặt để tránh chảy máu và buộc 2 vòng chặt cách nhau 0,5cm.
+ Cắt bỏ phần dây rốn còn lại trên nút buộc (không chạm tay vào mỏm cắt)
+ Kiểm tra động mạch và tĩnh mạch trên mặt cắt (bình thường là 1 tĩnh mạch và 2 động mạch), dùng bông cồn thấm xem có chảy máu không.
+ Sát khuẩn mặt cắt và dây rốn một lần nữa bằng cồn 70o.
+ Không băng kín cuống rốn (có thể bọc nhẹ bằng một lớp gạc mỏng).
+ Cắt phần chỉ buộc rốn còn thừa.
- Nếu dùng kẹp rốn nhựa (thay cho buộc chỉ):
+ Kẹp rốn ở vị trí cách gốc rốn 3 cm
+ Đặt kẹp theo hướng trên dưới, không kẹp ngang
+ Cắt rốn cách mặt ngoài kẹp 0,5 -1 cm.
+ Lau mỏm cắt bằng cồn 70o.
+ Sát khuẩn mỏm cắt.
+ Không băng kín cuống rốn (có thể bọc nhẹ bằng một lớp gạc mỏng).
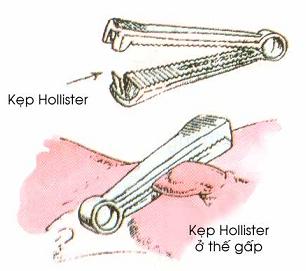
Hình: Làm rốn bằng kẹp
Bảng kiểm: Kỹ thuật làm rốn sơ sinh
|
TT |
Các thao tác |
Có |
Không |
Ghi chú |
|
|
Chuẩn bị dụng cụ: chỉ không tiêu (hoặc 1 kẹp nhựa), kéo, băng gạc vô khuẩn, cồn sát khuẩn 700. |
|
|
|
|
|
Rửa tay, khử khuẩn, đeo găng tiệt khuẩn. |
|
|
|
|
|
Đặt miếng gạc lót ở chân rốn. |
|
|
|
|
|
Sát khuẩn từ chân rốn lên phía kẹp rốn bằng cồn 700. |
|
|
|
|
|
Buộc chặt cuống rốn cách chân rốn 3cm. |
|
|
|
|
|
Buộc vòng thứ hai chặt cách vòng đầu 0,5cm. |
|
|
|
|
|
Cắt bỏ phần dây rốn ngoài nút buộc thứ hai (hoặc kẹp rốn nhựa). |
|
|
|
|
|
Kiểm tra động mạch và tĩnh mạch trên mặt cắt (1 tĩnh mạch và 2 động mạch). |
|
|
|
|
|
Sát khuẩn mỏm cắt và dây rốn còn lại một lần nữa bằng cồn 700. |
|
|
|
|
|
Bọc kín mỏm cắt và rốn bằng gạc vô khuẩn. |
|
|
|
|
|
Cắt phần chỉ buộc rốn còn thừa (nếu buộc rốn bằng chỉ). |
|
|
|
|
|
Băng rốn nhẹ nhàng, đủ chặt bằng băng thun hay băng cuộn. |
|
|
|
Ghi chú: nếu có kẹp rốn nhựa vô khuẩn thì thay hai bước 5 và 6 bằng thao tác kẹp dây rốn bằng kẹp đó và không thực hiện bước 11.
Đánh giá: Đạt khi thực hiện đủ 10-12 bước trong bảng kiểm (tùy theo làm rốn bằng kẹp nhựa hay vô khuẩn)
3. THEO DÕI VÀ XỬ LÝ TAI BIẾN
Theo dõi
- Theo dõi nút buộc rốn trong những giờ đầu bị lỏng gây chảy máu rốn.
- Không để ướt rốn và thay băng rốn hàng ngày để đề phòng nhiễm khuẩn rốn.
Xử trí
- Chảy máu rốn: buộc lại.
- Rốn rụng sớm có chảy máu ở chân rốn: tùy theo mức độ, nếu chỉ rỉ ít thì băng ép lại, nếu chảy nhiều thì phải khâu cầm máu (nếu không có điều kiện thì tạm băng ép và chuyển trẻ lên tuyến trên để khâu cầm máu).
- Nhiễm khuẩn và ướt chân rốn: rửa sạch hàng ngày bằng nước muối 0,9%, thấm khô, sát khuẩn bằng cồn 70 o, nếu có dấu hiệu nhiễm khuẩn lan tỏa như da vùng quanh rốn đỏ, trẻ có sốt cần chuyển tuyến trên.
Sơ đồ diễn tiến: Xử trí các bất thường về rốn
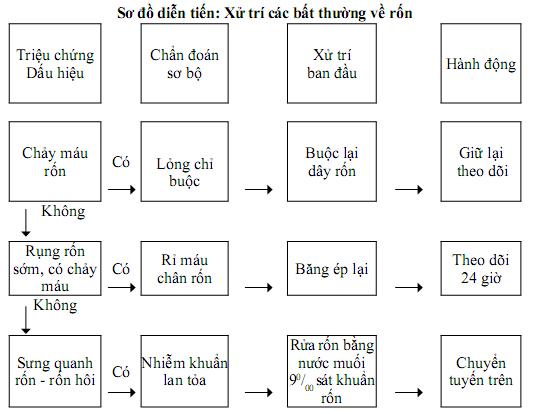
THĂM KHÁM VÀ CHĂM SÓC SƠ SINH NGAY SAU ĐẺ
|
TÓM TẮT Ngay sau đẻ phải thăm khám, đánh giá, phân loại và chăm sóc sơ sinh ngay. Các nguyên tắc cơ bản về giữ ấm, cho trẻ bú mẹ, tiêm Vitamin K phải được tuân thủ chặt chẽ. |
Thăm khám và chăm sóc cơ bản
Đánh giá chỉ số Apgar phút thứ nhất, thứ 5, thứ 10.
|
Chỉ số |
0 |
1 |
2 |
|
Màu sắc da |
Xanh, xanh tím |
Người hồng hào nhưng tay chân xanh |
Hồng hào toàn thân |
|
Nhịp tim |
Không có |
Ít hơn 100 nhịp/phút |
Nhiều hơn 100 nhịp/ phút |
|
Hô hấp |
Không thở |
Thở chậm, không đều, khóc yếu |
Thở và khóc tốt |
|
Phản xạ |
Không có |
Nhăn mặt |
Ho, hắt hơi, khóc to |
|
Trương lực cơ |
Không có, mềm nhẽo |
Cử động các đầu chi |
Cử động linh hoạt |
(Phản xạ được đo bằng cách đưa ống thông vào mũi trẻ sơ sinh)
Theo dõi toàn trạng: nhịp thở (khóc) mầu sắc da (hồng), thân nhiệt, bú mẹ, rốn, tiêu hóa tại các thời điểm như trên. Nếu trẻ có dấu hiệu ngạt, cần hồi sức sơ sinh ngay, xem bài Hồi sức sơ sinh sau đẻ.
Để bảo đảm cho trẻ sinh ra thở đều và dễ khóc, có thể chỉ cần hơi nghiêng đầu trẻ để dãi dớt chảy ra ngoài miệng.
Giữ ấm: Phòng đẻ có các dụng cụ sưởi ấm, bảo đảm nhiệt độ từ 27 - 28°C, không có gió lùa, không để quạt trực tiếp vào người mẹ và trẻ. Đặt trẻ tiếp xúc da kề da với mẹ, nếu không có điều kiện thì phải đội mũ, quấn tã, mặc áo ấm, đắp chăn và đặt trẻ nằm cạnh mẹ
Cho trẻ bú mẹ hoàn toàn: cho trẻ bú mẹ sớm trong vòng 1 giờ sau đẻ. Chỉ bú mẹ, không cho bất cứ thứ nước uống nào khác.
Chăm sóc rốn: xem bài Làm rốn sơ sinh
Chăm sóc mắt: lau mắt bằng vải mềm, sạch, thấm ướt nước sạch và nhỏ mỗi bên mắt 1-2 giọt argyrol 1%.
Xác định giới tính, cân, đo chiều dài cơ thể.
Tiêm bắp 1mg vitamin K , một liều duy nhất (đối với trẻ < 1500="" g="" tiêm="" 0,5="">
Tiêm chủng: viêm gan B
Thăm khám toàn thân khác để phát hiện các dị dạng quan trọng, các sang chấn sơ sinh có thể xảy ra khi đẻ, các rối loạn nghiêm trọng về tim và hô hấp
Kiểm tra màu sắc da, tím có thể xảy ra thoáng qua trong vòng vài phút sau sinh, nếu kéo dài hoặc xanh xao là bất thường. Kiểm tra xem trẻ có bị nhuộm phân xu nhiều hay không.
Trong khoảng 15 phút đầu trẻ có thể khóc rên hay phập phồng cánh mũi, sau đó trở lại bình thường.
Kiểm tra dây rốn xem có bệnh lý một động mạch rốn không. Một động mạch rốn thường đi kèm với các dị tật bẩm sinh về thận hay hệ sinh dục-tiết niệu. Kiểm tra bộ phận sinh dục ngoài.
Phát hiện các dị dạng bên ngoài: khoèo chi, sứt môi-hở vòm miệng, dị tật ống thần kinh... Đặt thông hậu môn để xem có dị tật không hậu môn hay hậu môn màng. Xem thành bụng xem có thoát vị không.
Kiểm tra xem có sang chấn vùng đầu và tứ chi trong quá trình đẻ không. Bảo đảm giữ thân nhiệt cho trẻ bằng ủ ấm và nằm cạnh mẹ.
Đánh giá cân nặng sơ sinh, đánh giá mức độ non tháng hay già tháng để có biện pháp xử lý kịp thời.
KIỂM TRA BÁNH RAU
|
TÓM TẮT Kiểm tra bánh rau bao gồm kiểm tra các mặt của bánh rau, dây rốn và xử trí kịp thời các bất thường xảy ra trong thời kỳ sổ rau. |
Kiểm tra rau là thao tác quan sát các mặt của bánh rau, màng rau, dây rốn sau khi đã lấy được rau ra qua xử trí tích cực giai đoạn 3 của chuyển dạ để xem những thành phần đó có bình thường hay không, có sót rau, sót màng rau không. Kiểm tra rau phải được thực hiện cho mọi trường hợp đẻ đường âm đạo, không phân biệt đó là đẻ dễ hay đẻ khó.
1. CHUẨN BỊ
- Một khay to, phẳng hoặc một chậu đựng rau khi rau ra.
- Găng tay cao su, bông, gạc cần cho việc lau thấm máu khi kiểm tra.
2. CÁC BƯỚC TIẾN HÀNH
2.1. Kiểm tra mặt múi bánh rau
- Đặt bánh rau trên một khay đáy phẳng hoặc trên lòng bàn tay, cho mặt múi ngửa lên trên, dùng bông hoặc gạc gạt máu cục để dễ quan sát.
- Quan sát kỹ múi rau từ trung tâm ra chung quanh xem có nhẵn bóng không, mặt múi rau có bị xây xước, mất múi nào hay có bị bất thường không? Nếu có nơi bị khuyết thì múi rau tại đó đã sót lại trong tử cung, phải kiểm soát tử cung để lấy ra.
- Đánh giá chất lượng múi rau: có các ổ nhồi máu, các ổ lắng đọng canxi, tình trạng rau có bị xơ hóa hay không.
2.2. Kiểm tra mặt màng của bánh rau
- Đặt bánh rau cho mặt múi úp vào lòng bàn tay, màng rau tỏa xung quanh lòng bàn tay.
- Quan sát vị trí bám của dây rốn: bám trung tâm, bám cạnh hay bám màng.
- Quan sát các mạch máu từ chân rốn đi ra đến tận bờ mép bánh rau. Chú ý tìm kỹ xem có mạch máu nào đi qua rìa bánh rau ra hướng màng rau để theo hướng đó phát hiện bánh rau phụ. Nếu chỉ thấy mạch máu chạy ra khỏi bánh rau mà không tìm thấy múi rau phụ nào thì chắc chắn múi rau phụ còn sót trong tử cung, phải kiểm soát tử cung.
2.3. Kiểm tra màng rau
- Quan sát màng rau và đánh giá xem đủ hay thiếu.
- Quan sát vị trí lỗ rách ối có cân đối so với màng chung quanh (rau bám đáy). Nếu lỗ rách ối bị lệch, một bên màng ngắn dưới 10cm, bên kia dài hơn nhiều là rau bám thấp.
- Với bánh rau sinh đôi cần bóc tách màng ối ngăn đôi hai buồng ối xem có mấy nội và trung sản mạc. Nếu tách ra được 4 màng mỏng, 2 nội, 2 trung sản mạc hoặc 3 màng (2 nội và 1 trung sản mạc) thì có thể kết luận là có 2 bánh rau. Nếu chỉ có 2 nội sản mạc thì đó là sinh đôi một bánh rau.
2.4. Kiểm tra dây rốn
- Tìm xem có bị thắt nút. Cần phân biệt với trường hợp dây rốn có một chỗ phồng ra do dãn tĩnh mạch ở bên trong có thể lẫn với nút thắt.
- Quan sát mặt cắt của dây rốn: Kiểm tra có đủ 2 động mạch,1 tĩnh mạch rốn và xem có gì bất thường.
- Sau cùng đo độ dài của dây rốn, đo 2 phía: phía bám vào bánh rau và phía bám vào rốn sơ sinh. Bình thường độ dài này trung bình từ 45-60 cm.
- Cuối cùng, sau khi đã kiểm tra bánh rau, cần cân xem bánh rau nặng bao nhiêu. Trung bình trọng lượng bánh rau bằng 1/5 đến 1/6 trọng lượng thai nhi (khoảng trên dưới 600 gam).
3. THEO DÕI VÀ XỬ TRÍ TAI BIẾN TRONG THỜI KỲ SỔ RAU
Ngay sau khi đẻ thai, sản phụ cần được theo dõi toàn trạng mạch, huyết áp, mức độ chảy máu âm đạo, co hồi tử cung toàn trạng trước khi chuyển về buồng hậu sản.
- Nếu ngay sau khi thai ra, chưa kịp xử trí tích cực giai đoạn 3 của chuyển dạ, sản phụ bị băng huyết: bóc rau nhân tạo và kiểm soát tử cung ngay rồi cho tiêm thuốc co hồi tử cung (oxytocin, ergometrin). Xem bài Bóc rau nhân tạo.
- Băng huyết sau khi rau đã ra: kiểm soát tử cung và tiêm thuốc co tử cung.
- Sót rau hay sót trên 1/3 màng rau: kiểm soát tử cung để lấy nốt rau và màng sót.
Bảng kiểm: Kiểm tra bánh rau
|
TT |
Quy trình |
Có |
Không |
Ghi chú |
|
|
Kiểm tra rau được tiến hành sau khi xử trí tích cực giai đoạn 3 của chuyển dạ và chắc chắn rằng tử cung của sản phụ đã co hồi tốt, không bị chẩy máu. |
|
|
|
|
|
Kiểm tra rau nên làm ở nơi rộng rãi, đủ ánh sáng để dễ quan sát. Không nên kiểm tra rau ở ngay dưới chân bàn đẻ. |
|
|
|
|
Kiểm tra mặt múi bánh rau |
|
|
|
|
|
|
Đặt bánh rau trên mặt phẳng của khay hoặc trên lòng bàn tay, cho mặt múi ngửa lên |
|
|
|
|
|
Dùng bông hoặc gạc, gạt hết máu cục để dễ quan sát. |
|
|
|
|
|
Quan sát từ trung tâm ra xung quanh bánh rau xem có nhẵn bóng, có bị xây sát, có mất múi nào không (nếu sót phải kiểm soát tử cung). |
|
|
|
|
|
Đánh giá chất lượng múi rau: các ổ nhồi máu, các ổ lắng đọng canxi, tình trạng xơ hóa… |
|
|
|
|
Kiểm tra mặt màng bánh rau |
|
|
|
|
|
|
Đặt bánh rau cho mặt múi úp vào lòng bàn tay, màng rau tỏa ra xung quanh. |
|
|
|
|
|
Quan sát vị trí bám của dây rốn: trung tâm, bám cạnh hay bám màng. |
|
|
|
|
|
Quan sát các mạch máu từ chân dây rốn đi ra đến tận bờ mép bánh rau. Tìm xem có mạch máu nào đi từ rìa bánh rau ra ngoài màng rau để theo hướng đó phát hiện bánh rau phụ. |
|
|
|
|
Kiểm tra màng rau |
|
|
|
|
|
|
Cầm vào kìm đã kẹp dây rốn nâng bánh rau lên cho màng rau thõng xuống |
|
|
|
|
|
Quan sát màu sắc màng rau và đánh giá xem đủ hay thiếu. |
|
|
|
|
|
Quan sát vị trí lỗ ối có cân đối so với màng chung quanh. Khi lỗ rách lệch cần đo từ lỗ vỡ ối đến bờ bánh rau của bên có màng ngắn nhất (dưới 10 cm là rau bám thấp). |
|
|
|
|
|
Với bánh rau trong sinh đôi: bóc tách màng ngăn đôi hai buồng ối xem có mấy nội và trung sản mạc để xác định có một hay hai bánh rau. |
|
|
|
|
Kiểm tra dây rốn |
|
|
|
|
|
|
Xem có bị thắt nút không |
|
|
|
|
|
Quan sát mặt cắt của dây rốn xem có đủ 2 động mạch, 1 tĩnh mạch và có bất thường gì không. |
|
|
|
|
|
Đo độ dài của dây rốn (đo 2 phía, phía bánh rau và phía sơ sinh đã được kẹp cắt) |
|
|
|
|
|
Cân bánh rau |
|
|
|
|
|
Ghi chép vào hồ sơ: giờ đỡ rau, kiểu sổ rau, tình trạng rau, cân nặng, chiều dài dây rốn, lượng máu mất và các bất thường (nếu có) |
|
|
|
CẮT VÀ KHÂU TẦNG SINH MÔN
|
TÓM TẮT Thay đổi quan trọng cần lưu ý: Thủ thuật cắt tầng sinh môn không được phép chỉ định rộng rãi hay thường quy. Các nghiên cứu chỉ ra rằng cắt tầng sinh môn thường quy không có tác dụng làm giảm tổn thương tầng sinh môn, phòng ngừa thai ngạt hay sang chấn đầu so sánh với giữ tầng sinh môn. Cần cân nhắc về quyền lợi của sản phụ trước khi chỉ định cắt tầng sinh môn. |
1. CHỈ ĐỊNH
1.1. Về phía người mẹ:
- Âm hộ hẹp, tầng sinh môn ngắn và các cơ cứng chắc, không giãn khi đầu xuống.
- Tâng sinh môn có khả năng rách rộng khi thai sổ, đặc biệt do phù nề.
- Mẹ quá yếu sức rặn làm giai đoạn sổ quá lâu, tim thai chậm
1.2. Về phía thai nhi:
- Thai to.
- Sổ khó do mắc vai
2. CHUẨN BỊ
- Phương tiện: hộp cắt khâu tầng sinh môn (kéo thẳng đầu tù, kim, kìm kẹp kim, chỉ tự tiêu và không tiêu, gạc củ ấu, thuốc gây tê Lidocain 1%).
- Sản phụ: được hướng dẫn cách rặn, được giải thích lý do và cách thức thực hiện việc cắt và khâu lại tầng sinh môn.
3. CÁC BƯỚC TIẾN HÀNH
3.1. Nguyên tắc
- Cắt đúng lúc, không quá sớm cũng không quá muộn, cắt khi âm hộ và tầng sinh môn đã phồng căng, khi ngôi thai đã xuống sâu trong âm đạo, cắt lúc có cơn co tử cung khi sản phụ đang rặn.
3.2. Kỹ thuật cắt
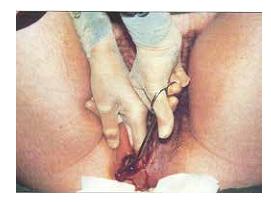
Hình 1: Cắt tầng sinh môn
|
TT |
Nội dung |
Ý nghĩa |
|
1 |
Sát khuẩn rộng vùng cắt. |
Phòng nhiễm khuẩn. |
|
2 |
Giảm đau (tiêm lidocain 1% tại chỗ, theo hướng sẽ cắt tầng sinh môn). |
Đỡ đau khi cắt. |
|
3 |
Dùng kéo thẳng đầu tù, lưỡi dài và sắc. |
Tránh tổn thương do mũi kéo nhọn, vết cắt thẳng và gọn, không bị cong. |
|
4 |
Ngoài cơn rặn, đưa 2 ngón tay (ngón trỏ và ngón giữa) vào âm đạo giữa đầu thai nhi và tầng sinh môn ở vị trí 6 - 8 giờ. Đặt mũi kéo vào giữa hai ngón tay này. |
- Tránh gây tổn thương cho thai. - Làm điểm tựa cho nhát cắt. |
|
5 |
Đường cắt chếch từ trên xuống dưới và ra ngoài so với đường thẳng đứng. |
Tránh trực tràng và cơ vòng hậu môn. |
|
6 |
Cắt 1 nhát dứt khoát. |
Đường cắt gọn và đỡ đau. |
|
7 |
Đường cắt dài từ 4 - 5cm tùy theo mức độ cần thiết. |
Tránh rách thêm. |
|
8 |
Cắt tầng sinh môn trong cơn rặn, tầng sinh môn giãn. |
Đỡ đau, đỡ chảy máu. |
|
9 |
Các cơ bị cắt: một phần cơ thắt âm hộ, cơ ngang nông và sâu cùng với thành âm đạo và da vùng tầng sinh môn. |
Hạn chế thấp nhất các cơ bị tổn thương. |
3.3. Khâu phục hồi tầng sinh môn
Tất cả các trường hợp cắt tầng sinh môn đều phải khâu phục hồi lại.
- Điều kiện: thường khâu sau khi sổ rau, sau khi đã kiểm tra:
+ Tử cung co tốt, không chẩy máu.
+ Bánh rau đủ.
+ Cổ tử cung bình thường hoặc nếu bị rách đã được khâu lại.
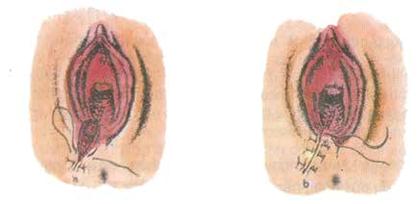
Hình 2: Khâu phục hồi tầng sinh môn
- Nguyên tắc khâu: bảo đảm không chồng mép, không so le và không còn khoảng trống giữa các lớp.
- Kỹ thuật:
+ Sát khuẩn vùng âm hộ tầng sinh môn, trải khăn vô khuẩn, người khâu phải mặc áo, đi găng tay vô khuẩn.
+ Cách khâu: đặt 1 gạc tròn to vào trong âm đạo để máu từ buồng tử cung không chảy ra gây cản trở việc quan sát vùng khâu. Người phụ dùng van banh rộng âm đạo ra cho dễ khâu, quan sát kỹ mức độ rộng, sâu, cần khâu. Vết cắt gồm 3 lớp là thành âm đạo, cơ tầng sinh môn và da, nên được khâu làm 3 lớp:
• Lớp âm đạo: khâu từ trong ra ngoài, khâu mũi rời bằng chỉ tiêu số 0 hay 1. Mũi khâu phải lấy tất cả bề dày của thành âm đạo, không những lớp nội mạc mà còn cả lớp cơ mô liên kết chung quanh (dày ít ra từ 5 - 7mm). Mũi khâu đầu tiên trên đỉnh vết cắt hoặc vết rách âm đạo khoảng 3 - 5mm. Mũi khâu cách nhau 1 - 1,5cm. Cẩn thận cho hai mép của vết cắt khớp đúng với nhau và khi khâu đến âm hộ phải lấy nếp màng trinh và đường ranh giới giữa nội mạc âm đạo và da tầng sinh môn làm chuẩn.
• Lớp cơ: khâu cơ mũi rời với chỉ tiêu. Cẩn thận không để lại những khoảng trống dưới cơ và da, dễ gây tụ máu, vì vậy nên khâu sát gần tới da.
• Lớp da: có thể khâu mũi rời bằng chỉ không tiêu. Cũng có thể khâu lớp da bằng mũi chỉ chromic 00, khâu liền mũi dưới da, sẹo đẹp hơn.
Cuối cùng lấy gạc trong âm đạo, sát khuẩn, lau khô, phủ gạc vô khuẩn và cho đóng khố. Có thể khâu cả 3 lớp bằng một đường khâu liền mũi với chỉ tiêu. Lớp da được khâu các mũi luồn ở dưới da.
4. THEO DÕI VÀ XỬ TRÍ TAI BIẾN
4.1. Theo dõi
- Giữ vết khâu luôn sạch và khô để vết khâu liền tốt: cho sản phụ đóng băng vệ sinh vô khuẩn, thường xuyên thay băng vệ sinh, lau sạch và thấm khô vùng âm hộ, tầng sinh môn và nhất là sau mỗi lần đại, tiểu tiện. Cắt chỉ vào ngày thứ 5 nếu khâu lớp da bằng chỉ không tiêu.
4.2. Xử trí
- Chảy máu do có khoảng trống giữa các lớp khâu: cắt chỉ và lấy hết máu cục, khâu lại cho các lớp liền và ép vào nhau.
- Nhiễm khuẩn: cắt chỉ tầng sinh môn cách quãng hoặc toàn bộ, rửa sạch, kháng sinh toàn thân.
- Trường hợp không liền có thể khâu lại ngay nếu vết khâu sạch, không có mủ. Thường thì vết khâu bị toác do nhiễm khuẩn, do đó không thể khâu lại ngay mà cần để một thời gian mới khâu lại (sau 6 tuần).
Bảng kiểm: Kỹ thuật cắt và khâu tầng sinh môn
|
TT |
Quy trình |
Có |
không |
Ghi chú |
|
A. Cắt tầng sinh môn |
|
|
|
|
|
Chuẩn bị |
|
|
|
|
|
|
Phương tiện: hộp cắt khâu tầng sinh môn (kéo thẳng đầu tù, kéo cắt chỉ, kim, kìm kẹp kim, kìm phẫu tích có mấu, chỉ tự tiêu và không tiêu, gạc củ ấu, tăm bông, thuốc gây tê lidocain 1%), bơm và kim tiêm. |
|
|
|
|
|
Giải thích cho sản phụ lý do và công việc sẽ làm để họ yên tâm cộng tác với cán bộ y tế. |
|
|
|
|
|
Cán bộ y tế rửa tay, đi găng, mang trang phục bảo hộ |
|
|
|
|
Các bước tiến hành |
|
|
|
|
|
|
Sát khuẩn rộng vùng dự định cắt |
|
|
|
|
|
Tiêm thuốc tê vào vùng dự định sẽ cắt (tiêm dưới da) |
|
|
|
|
|
Dùng kéo thẳng đầu tù, lưỡi dài và sắc |
|
|
|
|
|
Ngoài cơn rặn, đưa 2 ngón tay (ngón trỏ và giữa) vào âm đạo giữa đầu thai nhi và tầng sinh môn ở vị trí 6-8 giờ. Đặt một nhánh kéo vào giữa 2 ngón tay. |
|
|
|
|
|
Chờ lúc sản phụ rặn, tầng sinh môn giãn mỏng, cắt trong cơn rặn |
|
|
|
|
|
Cắt mép sau âm hộ ở vị trí 7 giờ bằng 1 nhát dứt khoát |
|
|
|
|
|
Đường cắt dài từ 4-5 cm tùy theo mức độ cần thiết |
|
|
|
|
|
Kéo cắt tầng sinh môn xong để riêng ra ngoài không để vào hộp khâu tầng sinh môn đã chuẩn bị |
|
|
|
|
B. Khâu tầng sinh môn |
|
|
|
|
|
Chuẩn bị |
|
|
|
|
|
|
Dụng cụ: sử dụng tiếp hộp cắt khâu tầng sinh môn đã chuẩn bị |
|
|
|
|
|
Sát khuẩn lại vùng âm hộ, tầng sinh môn, không bôi dung dịch sát khuẩn vào trong vết cắt hay vết rách. Trải khăn vô khuẩn |
|
|
|
|
|
Cán bộ y tế mang khẩu trang, đeo găng vô khuẩn sau rửa tay. |
|
|
|
|
Kỹ thuật khâu |
|
|
|
|
|
|
Chỉ khâu tầng sinh môn sau khi đã kiểm tra rau và đường sinh dục |
|
|
|
|
|
Đặt 1 bông tròn to (có dây thò ra ngoài) vào trong âm đạo để chặn máu từ lòng tử cung chảy ra. |
|
|
|
|
|
Dùng van banh rộng âm đạo, quan sát kỹ mức độ rộng, sâu của vết rách, phải nhìn thấy đỉnh vết rách |
|
|
|
|
|
Khâu âm đạo: khâu từ trong ra ngoài mũi rời bằng chỉ tự tiêu. Mũi khâu đầu tiên trên đỉnh vết cắt hoặc vết rách khoảng 5-7mm |
|
|
|
|
|
Mũi khâu phải lấy tất cả bề dày của vết cắt hoặc rách của âm đạo |
|
|
|
|
|
Hai mép vết cắt (vết rách) phải khớp đúng với nhau |
|
|
|
|
|
Khâu âm đạo chấm dứt ở nếp màng trinh sao cho 2 mép màng trinh gắn lại với nhau. |
|
|
|
|
|
Lớp cơ và mô dưới da: khâu chỉ tự tiêu mũi rời |
|
|
|
|
|
Không để khoảng trống dưới vết rách hoặc cắt |
|
|
|
|
|
Lớp da: khâu mũi rời bằng chỉ không tiêu gắn hai mép da lại với nhau |
|
|
|
|
|
Lấy bông trong âm đạo ra |
|
|
|
|
|
Kiểm tra lại âm đạo bằng tay ngay trên vết khâu xem có máu tụ và còn chảy máu không |
|
|
|
|
|
Sát khuẩn lại âm đạo, âm hộ |
|
|
|
|
|
Phủ gạc vô khuẩn và cho đóng băng vệ sinh |
|
|
|
|
|
Đo lại mạch, huyết áp. |
|
|
|
|
|
Hướng dẫn thai phụ tự theo dõi và báo cho cán bộ y tế ngay khi có bất thường. |
|
|
|
|
|
Ghi chép đầy đủ vào hồ sơ bệnh án |
|
|
|
TƯ VẤN HƯỚNG DẪN NUÔI CON BẰNG SỮA MẸ
|
TÓM TẮT Nuôi con bằng sữa mẹ có các lợi ích rõ rệt cho bà mẹ và sơ sinh. Cho bú sớm ngay sau đẻ và hướng dẫn bà mẹ cho bú đúng cách để duy trì nguồn sữa và bảo đảm dinh dưỡng cho con. |
Tư vấn về nuôi con bằng sữa mẹ có thể thực hiện ngay khi người phụ nữ đang có thai những tháng cuối nhưng thiết thực hơn cả là lúc sản phụ vừa đẻ xong vì khi đó những điều truyền thông và tư vấn này thường là nhu cầu thiết yếu đối với mọi sản phụ.
Để tư vấn tốt về nuôi con bằng sữa mẹ, ngoài kỹ năng tư vấn như với mọi chủ đề khác, người cung cấp dịch vụ cần có những kiến thức sau đây.
1. NHỮNG LỢI ÍCH CỦA VIỆC NUÔI CON BẰNG SỮA MẸ
Trước hết nên gợi ý, tìm hiểu và lắng nghe xem bà mẹ đã biết gì về lợi ích của việc nuôi con bằng sữa mẹ rồi mới trình bày với họ những điều mình muốn nói vì hầu hết các bà mẹ đều đã biết rằng sau đẻ họ phải cho con bú. Cần cho bà mẹ hiểu rõ và đầy đủ hơn:
- Sữa mẹ là thức ăn tốt nhất, phù hợp nhất đối với trẻ mới sinh vì có thành phần dinh dưỡng đầy đủ với tỷ lệ thích hợp, không một thứ sữa nào có thể thay thế và so sánh được.
- Sữa non đã có từ những ngày trước khi đẻ, số lượng tuy ít nhưng đủ cho trẻ mới sinh những ngày đầu tiên và rất phù hợp với bộ máy tiêu hoá còn non nớt của trẻ.
- Nuôi con bằng sữa mẹ không tốn kém về tiền bạc, thời gian và rất vệ sinh. Nếu cho bú đúng thì có thể đủ sữa nuôi con, trong sáu tháng đầu không cần phải cho trẻ ăn thêm bất cứ thức ăn gì.
- Trẻ bú sữa mẹ sẽ chóng lớn, phát triển đầy đủ về thể lực cũng như trí tuệ sau này.
- Sữa mẹ còn cung cấp cho trẻ những kháng thể chống bệnh tật giúp trẻ khỏe mạnh, không hay bị tiêu chảy, viêm đường hô hấp và nếu có bị nhiễm bệnh thì cũng nhẹ, dễ chữa.
- Nuôi con hoàn toàn bằng sữa mẹ có thể ngăn cản có thai trở lại sớm
- Nuôi con bằng sữa mẹ sẽ giữ gìn sức khỏe cho bà mẹ, giúp tránh băng huyết sau đẻ và các bệnh về buồng trứng và tử cung.
- Giúp tăng cường tình cảm và gắn bó mẹ con
2. NHỮNG ĐIỂM CHÍNH TRONG TƯ VẤN NUÔI CON BẰNG SỮA MẸ
2.1. Sau khi đẻ
Trẻ mới sinh cần được tiếp xúc da kề da với mẹ, được nằm cùng mẹ để mẹ có thể chăm nom con dễ dàng, đúng lúc. Trẻ được gần mẹ sẽ ít khóc hơn; thời gian cho bú được lâu, tình cảm mẹ - con sớm hình thành và phát triển tốt hơn.
2.2. Cho con bú sớm ngay sau đẻ
- Sữa non đã có từ những tháng cuối của thai nghén. Trẻ cần bú sữa non đó, không được vắt bỏ đi (vì cho rằng sữa này không tốt).
- Nói cho bà mẹ biết đặc điểm của sữa non: hơi vàng, đục, không trắng như sữa thường.
Các chất dinh dưỡng trong sữa mẹ thích hợp với tiêu hoá của trẻ mới đẻ, rất nhiều kháng thể chống bệnh tật có trong đó.
- Phải cho con bú ngay trong vòng 1 giờ đầu sau đẻ
- Cho con bú sớm, do động tác mút đầu vú của trẻ gây phản xạ lên tuyến yên làm tiết oxytocin nên tử cung sẽ co chặt hơn, tránh được băng huyết sau đẻ.
- Cho con bú sớm, sữa sẽ về sớm, vú tiết sữa nhiều hơn, ít bị sưng đau và nhiễm khuẩn ở vú.
- Ngoài bú sữa non của mẹ ra, không cần và không nên cho trẻ uống bất cứ thứ nước gì
(nước cam thảo, nước đường, nước sâm, nước lọc...) ngay sau sinh.
2.3. Cho con bú hoàn toàn đến 6 tháng sau đẻ
- Trong 6 tháng đầu sau đẻ sữa mẹ là thức ăn duy nhất cho trẻ. Không cho trẻ ăn thêm bất cứ loại sữa gì, ngay cả nước cũng không cần cho uống (nếu trẻ bú đủ thì nước uống thêm chỉ làm tăng gánh nặng cho thận, không tốt cho trẻ).
- Cho con bú theo nhu cầu, nghĩa là khi trẻ muốn ăn, không cần bú theo giờ giấc.
- Cho con bú ban ngày và cho bú cả ban đêm. Trẻ bú ban đêm càng giúp tăng lượng sữa của bà mẹ (do tăng lượng nội tiết kích thích sinh sữa của tuyến yên).
- Không cho ăn thêm bất cứ thức ăn nào kể cả nước hoa quả, nước cháo, nước cơm.
3. HƯỚNG DẪN BÀ MẸ CÁCH CHO CON BÚ
- Cách bế con để cho bú: dù cho bú nằm hay bú ngồi cũng cần đảm các điểm sau:
+ Đầu và thân trẻ thẳng hàng
+ Bụng trẻ áp sát vào bụng mẹ.
+ Mặt trẻ đối diện với vú mẹ.
+ Bà mẹ đỡ cả mông trẻ.
- Cách cho trẻ bú:
+ Cho núm vú chạm vào miệng trẻ.
+ Chờ khi trẻ mở miệng to mới đưa vú vào miệng trẻ
- Cho trẻ ngậm bắt vú đúng: nếu không ngậm bắt vú đúng thì trẻ không nhận được đủ sữa trong bữa bú, trẻ sẽ đói và bà mẹ sẽ bị ứ đọng sữa dẫn tới mất sữa.
- Các điểm then chốt bảo đảm trẻ ngậm bắt vú đúng :
+ Miệng trẻ mở rộng
+ Trẻ ngậm sâu vào quầng thâm của vú
+ Cằm trẻ tì vào vú mẹ
+ Môi dưới của miệng trẻ hướng ra ngoài
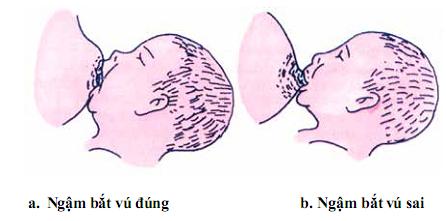
Hình 1. Cách ngậm bắt vú của trẻ khi bú mẹ
- Những điểm lưu ý:
+ Cho trẻ bú hết bầu vú bên này mới chuyển sang cho bú bên kia.
+ Khi bú, trẻ có thể thiu thiu ngủ. Cần đánh thức cháu bằng cách “nói chuyện” với trẻ, xoa hay búng nhẹ vào bàn chân, kích thích cho trẻ tiếp tục bú.
+ Khi bú no trẻ sẽ tự nhả bầu vú, không cằn nhằn, quấy khóc. Nếu bầu vú chưa hết sữa thì bà mẹ nên vắt hết ra để tuyến sữa rỗng sẽ tạo sữa nhiều hơn, sữa về nhiều.
+ Khi trẻ bú no không nên đặt nằm ngay mà nên bế vác trẻ lên vai, xoa vỗ nhẹ vào lưng cho hơi trong dạ dày thoát ra, tránh bị trớ (hình 2).

Hình 2. Sau khi cho bú, bế vác trẻ, vỗ nhẹ vào lưng
- Mỗi ngày với trẻ đẻ đủ tháng số lần cho bú ít nhất 7 - 8 lần, bú cả ban đêm. Với trẻ đẻ non, số lần cho bú cần nhiều hơn.
- Nếu trẻ bú đủ sữa thì cân nặng hàng tháng của bé tăng đều và đi tiểu bình thường. Nếu một tháng trẻ chỉ tăng ít hơn 500 gam hoặc có hiện tượng tiểu tiện ít thì thường là do trẻ không được bú đủ sữa.
- Nên cho con bú đến 24 tháng mới cai sữa. Khi trẻ được tròn 6 tháng tuổi (180 ngày) mới bắt đầu cho ăn bột.
4. HƯỚNG DẪN CÁCH GIỮ GÌN NGUỒN SỮA MẸ
- Bà mẹ cần ăn no, nhiều bữa, đủ các chất dinh dưỡng; uống nhiều nước (mỗi ngày khoảng 1,5 lít, nếu mùa hè ra nhiều mồ hôi cần uống nhiều hơn). Kinh nghiệm dân gian để có nhiều sữa, bà mẹ có thể ăn cơm nếp, cháo móng giò, nước sắc lá mít...
- Yếu tố quan trọng nhất để bà mẹ có nhiều sữa là phải cho con bú càng nhiều càng tốt, và cho bú đúng phương pháp (tư thế bú mẹ và ngậm bắt vú đúng). Cho bú nhiều sẽ kích thích mẹ tạo nhiều hoc mon prolactin để tạo sữa.
- Đảm bảo giờ giấc nghỉ ngơi, ngủ 8 tiếng/ngày hoặc hơn.
- Cuộc sống gia đình hòa thuận, hạnh phúc, không phải lo lắng buồn phiền cũng góp phần không nhỏ vào việc giữ gìn nguồn sữa mẹ.
- Khi cho con bú nếu cần dùng thuốc men phải hỏi ý kiến thầy thuốc, không nên tự động dùng thuốc vì có thể nguy hại cho con và có thể làm cạn sữa.
- Nếu vú bị cương tức cũng vẫn cần cho con bú.
- Tuyệt đối không dùng bình sữa cho trẻ ăn và cho trẻ ngậm núm vú giả vì dễ nhiễm khuẩn và trẻ sẽ bỏ bú mẹ.
5. CHO CON BÚ TRONG MỘT SỐ HOÀN CẢNH ĐẶC BIỆT
5.1. Khi con non tháng/ nhẹ cân
- Rất cần thiết phải nuôi con bằng sữa mẹ vì trong sữa của bà mẹ đẻ non còn có thành phần đạm nhiều hơn, thích hợp cho trẻ đẻ non
- Nếu những ngày đầu sau đẻ, trẻ chưa thể tự bú được thì vắt sữa ra cốc chén, dùng thìa đổ cho cháu bé.
- Số bữa bú càng phải tăng nhiều khi trẻ càng non tháng, càng nhẹ cân: từ 10 đến 20 lần bú/ngày.
5.2. Khi sinh đôi
- Thuyết phục bà mẹ yên tâm là dù phải nuôi hai con bằng sữa mẹ, họ vẫn có khả năng đủ sữa cho chúng nếu thực hiện đầy đủ kỹ thuật cho bú và biết gìn giữ nguồn sữa.
- Lúc đầu có thể cho bú từng bé một, bé bú trước, bé bú sau.
- Sau này khi đã cho bú quen, có thể tập cho hai con bú cùng một lúc: bà mẹ ngồi, đặt mỗi cháu nằm trên một cẳng tay.
- Trong hai trẻ, cháu nào yếu hơn cần quan tâm nhiều hơn đến cháu đó.
- Việc ăn uống, nghỉ ngơi của bà mẹ cần phải được quan tâm, chú ý nhiều hơn.
6. NHỮNG TRƯỜNG HỢP KHÔNG NÊN NUÔI CON BẰNG SỮA MẸ
Chỉ trong những trường hợp sau đây mới cần tư vấn cho bà mẹ không nên nuôi con bằng sữa mẹ:
- Người mẹ bị nhiễm HIV/AIDS: trẻ bú mẹ có thể bị lây nhiễm do đó bà mẹ không nên cho con bú. Trong trường hợp gia đình quá túng thiếu không thể nuôi con bằng các sản phẩm thay thế sữa mẹ, nếu nguy cơ đứa bé có thể chết vì suy dinh dưỡng thì vẫn cần khuyên bà mẹ cho con bú.
- Các bà mẹ bị suy tim, lao phổi nặng hoặc có bệnh gan đang tiến triển cũng nên khuyên không nên cho con bú vì nguy cơ cho cả mẹ và con.
- Các bà mẹ đang phải điều trị các thuốc chống ung thư, thuốc điều trị bệnh động kinh, thuốc hướng tâm thần cũng không nên cho con bú.
CHĂM SÓC BÀ MẸ VÀ TRẺ SƠ SINH NGÀY ĐẦU VÀ TUẦN ĐẦU SAU ĐẺ
A. CHĂM SÓC TRONG NGÀY ĐẦU
|
TÓM TẮT Trong vòng 24 giờ đầu sau đẻ, mẹ và trẻ sơ sinh phải được chăm sóc và theo dõi tích cực vì các biến chứng nguy hiểm thường xảy ra sớm trong thời gian này. Theo dõi và chăm sóc trong ngày đầu được chia 3 giai đoạn: 2 giờ đầu tiên, 4 giờ tiếp theo, và thời gian còn lại. Các nguy cơ cần theo dõi với bà mẹ là: băng huyết sau đẻ, choáng sau đẻ, tiền sản giật, tụ máu tầng sinh môn. Các nguy cơ cần theo dõi với trẻ sơ sinh là: suy hô hấp, hạ thân nhiệt, chảy máu rốn. |
1. THEO DÕI - CHĂM SÓC TRONG HAI GIỜ ĐẦU SAU ĐẺ
- Sản phụ vẫn nằm ở phòng đẻ.
- Theo dõi mẹ: theo dõi thể trạng, mạch, huyết áp, nước tiểu, co hồi tử cung, ra máu âm đạo, vết khâu tầng sinh môn tại các thời điểm 15 phút, 30 phút, 45 phút, 60 phút, 90 phút và 120 phút.
- Theo dõi và chăm sóc con: xem bài Thăm khám và chăm sóc sơ sinh ngay sau đẻ
BẢNG TÓM TẮT CÁC TÌNH HUỐNG CÓ THỂ XẨY RA VÀ CÁCH XỬ TRÍ
|
|
Phát hiện |
Xử trí |
|
Mẹ |
Mạch nhanh (trên 90 lần/phút) |
Kiểm tra nguyên nhân Xử trí choáng sản khoa |
|
Huyết áp hạ (tối đa dưới 90mmHg) |
||
|
Huyết áp cao (huyết áp tối đa trên 140mmHg hoặc tăng 30mmHg so với trước; huyết áp tối thiểu tăng trên 90mmHg hoặc tăng 15mmHg so với trước). |
Xử trí tiền sản giật |
|
|
Tử cung mềm, cao trên rốn. |
Xử trí đờ tử cung |
|
|
Máu tiếp tục chảy |
Xử trí băng huyết sau đẻ |
|
|
Rách âm đạo, tầng sinh môn |
Sắp xếp để khâu |
|
|
Khối máu tụ tầng sinh môn |
Chuyển tuyến |
|
|
Con |
Khó thở, tím tái, các cơ mềm nhẽo |
Hồi sức thở, hồi sức tim, ủ ấm, chuyển tuyến. |
|
Hạ nhiệt độ |
Ủ ấm bằng phương pháp Kangaroo - sưởi ấm với phương tiện sẵn có. |
|
|
Chảy máu rốn |
Làm lại rốn |
2. THEO DÕI, CHĂM SÓC TỪ GIỜ THỨ BA ĐẾN HẾT NGÀY ĐẦU
2.1. Sau khi tích cực theo dõi trong 2 giờ đầu, nếu bình thường tiếp tục theo dõi từ giờ thứ 3 đến hết giờ thứ 6 theo hướng dẫn sau:
- Đưa bà mẹ và bé về phòng, theo dõi các nội dung như nêu ở phần trên 1 giờ một lần.
- Đặt bé nằm cạnh mẹ, ủ ấm
- Giúp người mẹ ăn uống, ngủ yên, mang băng vệ sinh sạch
- Khuyến khích cho con bú sớm và đúng cách. Nếu bà mẹ có khó khăn trong việc cho con bú, hướng dẫn tư thế bà mẹ cho con bú, cách cho trẻ ngậm bắt vú và cho trẻ bú theo yêu cầu cả ngày lẫn đêm.
- Hướng dẫn người mẹ cách chăm sóc con, theo dõi chảy máu rốn
- Bảo đảm vệ sinh khi chăm sóc trẻ:
+ Cán bộ y tế luôn phải rửa tay bằng nước sạch và xà phòng trước và sau khi chăm sóc trẻ
+ Các dụng cụ dùng để chăm sóc trẻ sau mỗi lần sử dụng cần phải được khử nhiễm, rửa sạch bằng nước và xà phòng rồi hấp tiệt khuẩn theo quy định. Không dùng chung các dụng cụ khi chăm sóc các trẻ khác nhau.
+ Tã, áo khăn…. dùng cho trẻ cần được giữ khô và sạch.
+ Hướng dẫn gia đình (đặc biệt là người bố) biết cách chăm sóc và phát hiện các dấu hiệu bất thường.
+ Yêu cầu bà mẹ và người nhà gọi ngay nhân viên y tế khi bé không bú, không thở, tím tái, chảy máu rốn.
+ Yêu cầu gọi ngay nhân viên y tế khi sản phụ chảy máu nhiều, đau bụng tăng, nhức đầu chóng mặt hoặc có bất cứ vấn đề gì khác.
2.2. Theo dõi từ giờ thứ 7
- Theo dõi mẹ: thể trạng, mạch, huyết áp, nhiệt độ, co hồi tử cung (rắn - tròn), băng vệ sinh (kiểm tra lượng máu mất), nước tiểu, tình trạng tầng sinh môn.
- Sản phụ có thể bắt đầu vận động nhẹ.
- Theo dõi con: thở (nếu khó thở, đếm nhịp thở), da (nếu lạnh,đo thân nhiệt), rốn có chảy máu không, tình trạng bú mẹ.
Một số tình huống có thể xẩy ra và hướng xử trí
|
|
Phát hiện |
Xử trí |
|
Mẹ |
Mạch nhanh (trên 90 lần/phút) Huyết áp hạ (tối đa dưới 90mmHg) Tử cung mềm, cao trên rốn. Máu tiếp tục chảy |
Kiểm tra nguyên nhân Xử trí choáng sản khoa Xử trí đờ tử cung Xử trí băng huyết sau đẻ |
|
Khối máu tụ tầng sinh môn |
Chuyển tuyến |
|
|
Sốt, có dấu hiệu nhiễm khuẩn |
Cho kháng sinh, hạ sốt |
|
|
Con |
Khó thở, tím tái, các cơ mềm nhẽo |
Hồi sức thở, hồi sức tim, ủ ấm, chuyển tuyến. |
|
Hạ nhiệt độ |
Ủ ấm bằng phương pháp Kangaroo - sưởi ấm với phương tiện sẵn có. |
|
|
Chảy máu rốn |
Làm lại rốn |
|
|
Không có phân su, không đi tiểu |
Khám lại hậu môn, gửi khám chuyên khoa |
B. CHĂM SÓC TRONG TUẦN ĐẦU SAU ĐẺ
|
TÓM TẮT Chăm sóc mẹ và trẻ sơ sinh tuần đầu sau đẻ có liên quan tới chăm sóc tại nhà. Cán bộ y tế xã và y tế thôn bản là những người có thể cung cấp tốt nhất dịch vụ này. Trong tuần đầu tiên, 2-3 lần thăm khám là lý tưởng. |
NỘI DUNG CHĂM SÓC
1. HỎI.
|
Về mẹ |
Về con |
|
- Sức khỏe chung, giấc ngủ, chế độ ăn uống. - Trạng thái tinh thần của bà mẹ. - Sốt hay không. - Nhức đầu hoa mắt. - Đại, tiểu tiện. Có rỉ nước tiểu hoặc són phân. - Đau bụng, sản dịch. - Tình trạng vú: cương, đau, tiết sữa, có đủ sữa cho con. - Đau tầng sinh môn. - Uống thuốc: viên sắt, vitamin A. |
- Bú mẹ: số lượng, cách ngậm vú, tư thế - Toàn trạng, ngủ, khóc - Đái ỉa. - Mắt - Rốn: chảy máu, mủ.. |
2. KHÁM.
|
Cho mẹ |
Cho con |
|
- Quan sát tình trạng tinh thần: vui vẻ, phấn khởi, buồn bã, trầm cảm. - Các dấu hiệu sống: mạch, huyết áp, thân nhiệt, da xanh, phù nề. - Nắn bụng kiểm tra tử cung: co hồi, đau, mật độ (mềm, rắn). - Kiểm tra tầng sinh môn: khô, liền hay sưng, đau, nhiễm khuẩn. - Kiểm tra vú: bầu vú, núm vú, sự tiết sữa, lượng sữa, |
- Toàn trạng. Màu sắc da: hồng hay xanh tím - Nhịp thở: bình thường 40-60 lần/phút - Nhịp tim: bình thường 120-140 lần/phút - Thân nhiệt: bình thường 36,50C, 37,40C - Ỉa: Đi phân vàng 3-4 lần/ngày - Đái: 7-8 lần/ngày - Rốn: khô, không chảy máu, không chảy dịch vàng, không hôi. |
3. HƯỚNG DẪN CHĂM SÓC.
|
Cho mẹ |
Cho con |
|
- Vệ sinh hàng ngày: rửa vùng sinh dục ngoài ít nhất 3 lần/ngày; lau người thay đồ sạch, sau đẻ 2 - 3 ngày tắm nhanh bằng nước ấm. Tránh gió lùa. - Chăm sóc vú: cho con bú hoàn toàn sữa mẹ, không cho bất cứ thức ăn, nước uống khác; nếu tắc tia sữa cần xử lý sớm (day, vắt, hút, đi khám) để phòng ngừa viêm vú, áp xe vú. - Xử trí đau do co bóp tử cung: nếu đau nhẹ: không cần xử trí. Nếu đau nhiều: cho uống paracetamol 500 mg, 2 viên/ ngày - Vết khâu tầng sinh môn (nếu có): rửa sạch âm hộ sau đại, tiểu tiện và thấm khô. Cắt chỉ nếu đã 5 ngày sau đẻ. - Chế độ ăn uống và sinh hoạt: ăn đủ lượng, đủ chất, không kiêng vô lý. Ngủ 8 giờ/ngày, tôn trọng giấc ngủ trưa. Mặc đồ sạch sẽ, rộng rãi. - Chế độ vận động: sau đẻ 6 giờ đã có thể ngồi dậy, ngày hôm sau đi lại, vận động nhẹ nhàng. - Tư vấn và giúp giải quyết vấn đề tâm lý (nếu có). - Tư vấn về KHHGĐ, về nuôi con bằng sữa mẹ. - Hẹn đến thăm hoặc hẹn sản phụ đến khám tại trạm vào 6 tuần sau đẻ. |
- Hàng ngày: nằm chung với mẹ trong phòng ấm. Ngủ màn. Không đặt trẻ nằm sấp, trên nền lạnh, cứng. Không cho tiếp xúc với người đang có bệnh, không cho gần súc vật, không để trong môi trường khói, bụi, khói thuốc. Tránh muỗi và côn trùng đốt. - Nuôi con bằng sữa mẹ: cho bú mẹ hoàn toàn, bú cả ngày/đêm, ít nhất 8 lần/ngày. Nếu mẹ có khó khăn khi cho bú, hướng dẫn cách cho con bú đúng. - Chăm sóc mắt: rửa tay sạch bằng xà phòng trước/sau khi chăm sóc. Dùng khăn sạch, ẩm lau mắt hàng ngày. Không nhỏ bất cứ thuốc gì vào mắt trẻ. - Chăm sóc rốn: để rốn khô và sạch. Không băng kín hoặc đắp bất cứ thứ gì lên rốn. Có thể phủ một lớp gạc mỏng vô khuẩn. Hạn chế sờ vào rốn và vùng quanh rốn. - Vệ sinh thân thể và chăm sóc da: lau rửa hàng ngày, không nhất thiết phải tắm hàng ngày. Tắm bằng nước ấm,sạch trong phòng ấm, kín gió. Thay đồ vải như mũ, áo, tã lót hàng ngày và mỗi khi trẻ bài tiết. Xem bài Chăm sóc da và tắm bé. - Hẹn ngày tiêm phòng và ghi nhận xét vào phiếu. - Hẹn đến thăm bé. |
4. MỘT SỐ TÌNH HUỐNG BẤT THƯỜNG CÓ THỂ XẢY RA VÀ CÁCH XỬ TRÍ.
|
Cho mẹ |
Cho con |
||
|
Phát hiện |
Xử trí |
Phát hiện |
Xử trí |
|
Tử cung: co chậm, mềm, ấn đau, có thể kèm theo sốt, sản dịch hôi. |
Xem bài Xử trí sốt sau đẻ. |
Màu sắc da: xanh tái, vàng da đậm tăng dần . |
Chuyển tuyến có khả năng điều trị. Chuyển tuyến có khả năng điều trị. |
|
Sản dịch: có mủ, mùi hôi. |
Xem bài Xử trí sốt sau đẻ. |
Thở bất thường: nhịp thở nhanh hoặc chậm:(≥ 60 hoặc < 40="" lần/phút,="" co="" rút="" lồng="" ngực=""> |
|
|
Rò, rỉ nước tiểu, són phân. |
Gửi tuyến trên khám và điều trị. |
Thân nhiệt: sốt cao (≥ 38,5oC) hoặc hạ thân nhiệt (<>oC). |
|
|
Tầng sinh môn: sưng, phù nề, đau, đỏ, rỉ nước vàng… |
Kháng sinh, chăm sóc vệ sinh hàng ngày, cắt chỉ (khi cần), rửa vết thương. Nếu tổn thương rộng và không liền thì chuyển tuyến. |
Tiêu hóa: - Bú kém, bỏ bú. - Nôn liên tục. - Chướng bụng. - Không ỉa/không đái sau đẻ 24 giờ. |
|
|
Vú: Núm vú lõm, nứt, sưng, đau hoặc có khó khăn khi cho con bú. |
Vắt sữa ra cho trẻ ăn bằng thìa. (Xem bài Tư vấn nuôi con bằng sữa mẹ và Xử trí tắc tia sữa) |
|
Chuyển tuyến có khả năng điều trị. |
|
Các dấu hiệu nguy hiểm: - Sốt cao. - Mạch nhanh. - Tăng HA. - Da rất xanh. - Phù nề. - Co giật… |
Chuyển khám, điều trị ở tuyến trên sau khi sơ cứu (tùy trường hợp: truyền dịch, kháng sinh, tiêm thuốc co tử cung, thuốc chống co giật…). |
Các dấu hiệu nguy hiểm khác: - Ngủ li bì khó đánh thức. - Co giật. - Mắt tấy đỏ, có mủ. - Viêm tấy lan rộng quanh rốn hoặc rốn có mủ. - Chảy máu bất cứ nơi nào trên cơ thể. - Vàng da đậm, tăng dần |
|
CHĂM SÓC BÀ MẸ VÀ TRẺ
SƠ SINH TRONG 6 TUẦN ĐẦU SAU ĐẺ
CHĂM SÓC DA VÀ TẮM BÉ
A. CHĂM SÓC BÀ MẸ VÀ TRẺ SƠ SINH TRONG 6 TUẦN ĐẦU SAU ĐẺ
|
TÓM TẮT 6 tuần đầu sau đẻ là thời kỳ hậu sản. Các nội dung thăm khám tập trung vào các diễn biến của bà mẹ và trẻ sơ sinh, phát hiện các bất thường và cung cấp tư vấn. Cán bộ y tế xã và y tế thôn bản là những người có thể cung cấp tốt nhất dịch vụ này. 1-2 tuần thăm khám một lần là lý tưởng. |
NỘI DUNG CHĂM SÓC
1. HỎI
1.1. Hỏi về mẹ
- Tình hình chung, nghỉ ngơi, ngủ, ăn uống
- Sốt
- Đại, tiểu tiện
- Đau bụng dưới
- Dịch âm đạo: số lượng, màu sắc, mùi…
- Cho bú: số lần cho bú trong ngày, cách bú, lượng sữa mẹ…
- Đã uống viên sắt, vitamin A chưa
- Có kinh lại chưa
- Các nhu cầu về KHHGĐ
- Những lo lắng, thắc mắc liên quan đến sức khỏe mẹ và con
1.2. Hỏi về con
- Bú: số lần bú, bú thế nào
- Ngủ
- Đái, ỉa
- Đã tiêm phòng những loại vắc xin nào
2. KHÁM
2.1. Khám mẹ
- Mạch, nhiệt độ, huyết áp, cân nặng
- Kiểm tra vú và các vấn đề liên quan đến cho bú.
- Nắn bụng để kiểm tra co hồi tử cung: mỗi ngày tử cung co nhỏ 1cm. Sau 2 tuần không còn nắn thấy đáy tử cung trên mu. Những ngày đầu có thể có đau do co hồi.
- Sản dịch: trong 2 tuần, số lượng sản dịch khoảng 1500ml. Ngày đầu có thể ướt hết 4-5 băng vệ sinh, số lượng giảm dần. Về màu sắc: sản dịch lúc đầu đỏ, sau nhạt dần, từ ngày 5 - 10 sản dịch lờ lờ máu cá, sau đó là vàng nhạt của thanh huyết. Mùi tanh nồng nhưng không hôi. Mùi hôi là biểu hiện của nhiễm khuẩn.
- Tầng sinh môn đã liền tốt chưa.
- Đặt mỏ vịt nếu nghi có viêm sinh dục
2.2. Khám con
- Thể trạng, cân nặng.
- Thở: tần số thở, tiếng thở.
- Mắt.
- Da, rốn
3. HƯỚNG DẪN CHĂM SÓC
3.1. Chăm sóc mẹ
- Sau mỗi lần đại tiểu tiện phải rửa sạch hoặc lau âm hộ
- Có thể tắm hàng ngày bằng nước ấm
- Đồ mặc rộng rãi, sạch sẽ và giữ bé sạch sẽ
- Chế độ ăn đủ chất để có đủ sữa.
- Cho con bú đều đặn
- Sau 1 tuần có thể làm các việc nhẹ. Tránh làm việc nhiều, lao động nặng gây sa sinh dục
- Thể dục: nếu có điều kiện nên làm các động tác thể dục giúp phục hồi cơ bụng, cơ tầng sinh môn, tránh táo bón, giúp ăn ngon.
- Quan hệ tình dục: nên tránh trong 6 tuần vì dễ gây nhiễm khuẩn, sang chấn như rách túi cùng sau.
- Trở lại khám ngay khi có các dấu hiệu bất thường (xem mục 4 trong bài).
- Cần đưa con đi tiêm chủng đúng lịch.
- Cần áp dụng các biện pháp tránh thai sớm.
3. 2. Chăm sóc con
Chăm sóc trẻ trong vòng 6 tuần đầu sau đẻ chủ yếu là thực hiện ở nhà. Người hộ sinh cần hướng dẫn người mẹ cách chăm sóc. Trong tháng đầu, cán bộ y tế cố gắng đến thăm khám trẻ ít nhất 1 - 2 lần tại nhà.
Nội dung chăm sóc:
- Các chăm sóc giống như trong phần chăm sóc trẻ trong vòng 1 tuần đầu sau đẻ bao gồm:
+ Chăm sóc chung hàng ngày
+ Nuôi con bằng sữa mẹ hoàn toàn
+ Chăm sóc mắt
+ Chăm sóc rốn: rốn rụng vào ngày thứ 7 - 10, liền sẹo khoảng vào ngày thứ 15.
+ Vệ sinh thân thể và chăm sóc da
+ Theo dõi trẻ: màu da, nhịp thở, nhịp tim, thân nhiệt, bú mẹ, rốn.
+ Hướng dẫn bà mẹ biết về các dấu hiệu nguy hiểm cần đưa trẻ đến cơ sở y tế ngay
- Đánh giá tình trạng xem con có phát triển bình thường không
+ Kiểm tra cân nặng, theo dõi tăng cân.
+ Phát hiện sớm bất thường về thính giác.
- Tìm hiểu và hỗ trợ giải quyết các vấn đề bà mẹ lo lắng
- Nếu trẻ có các tình trạng đặc biệt (đẻ non/nhẹ cân; các vấn đề về nuôi dưỡng; bị bệnh, HIV......) cần được chăm sóc theo dõi đặc biệt.
- Xử trí và hướng dẫn bà mẹ giải quyết một số vấn đề thông thường: trẻ bị nhiễm khuẩn tại chỗ, mẹ có khó khăn khi cho con bú . v.v.....
- Khi trẻ được 6 tuần tuổi: tiêm vắc xin BH - UV - HG, uống vắc xin bại liệt và tiêm nhắc lại viêm gan B.
4. PHÁT HIỆN CÁC DẤU HIỆU BẤT THƯỜNG VÀ XỬ TRÍ
4.1. Mẹ
- Có thiếu máu: điều trị thiếu máu
- Có nhiễm khuẩn: điều trị nhiễm khuẩn
- Cương vú và nứt núm vú: đánh giá bữa bú và có lời khuyên thích hợp
- Có bệnh lý khác: chuyển tuyến
- Nếu bình thường:
+ Thảo luận và hướng dẫn thực hiện một biện pháp KHHGĐ
+ Ghi phiếu theo dõi
4.2. Con
- Nếu có bất thường: chuyển tuyến
- Nếu trẻ không tăng cân: đánh giá bữa bú.
- Nếu bình thường:
+ Hướng dẫn về vệ sinh, cho bú, giấc ngủ, theo dõi tăng trưởng, tiêm chủng
+ Ghi phiếu theo dõi
Ghi chú: Thăm tại cơ sở y tế hoặc tại nhà
Tóm tắt chăm sóc bà mẹ và trẻ sơ sinh 6 tuần sau đẻ
|
Hỏi |
Khám |
Phát hiện |
Xử trí |
|
Mẹ |
|||
|
- Tình hình chung - Nghỉ, ngủ - Ăn uống - Sốt - Đại tiểu tiện - Đau bụng dưới - Dịch âm đạo - Sữa(có đủ cho con bú) - Đã uống: + Viên sắt + Vitamin A - Có kinh lại chưa? - Đã giao hợp chưa? - Các nhu cầu KHHGĐ |
- Mạch - Thân nhiệt - Huyết áp - Cân nặng - Kiểm tra vú (các vấn đề về cho bú) - Bụng (tử cung đã co hồi hoàn toàn?) - Tầng sinh môn - Dịch âm đạo - Đặt mỏ vịt kiểm tra (nếu nghi có viêm sinh dục) |
- Có thiếu máu - Có nhiễm khuẩn - Có bệnh lý khác |
- Điều trị thiếu máu - Điều trị nhiễm khuẩn - Chuyển tuyến - Thảo luận và hướng dẫn thực hiện một biện pháp KHHGĐ - Ghi phiếu theo dõi |
|
Hỏi |
Khám |
Phát hiện |
Xử trí |
|
Con |
|||
|
- Bú - Ngủ - Đái, ỉa -Các loại vắc xin đã tiêm |
- Thể trạng - Thở - Cân nặng - Mắt - Da - Rốn |
- Nếu có bất thường - Nếu bình thường |
- Chuyển tuyến
- Hướng dẫn + Vệ sinh + Cho bú + Cho ngủ + Theo dõi tăng trưởng + Tiêm phòng - Ghi phiếu theo dõi |
B. CHĂM SÓC DA VÀ TẮM BÉ
|
Thông điệp chủ chốt Hướng dẫn bà mẹ và người thân cách để họ có thể chăm sóc da của trẻ và các bước tắm cho trẻ phù hợp. Nếu có các sản phẩm chăm sóc da riêng như dầu, kem thì tốt, nếu không chỉ cần dùng nước ấm. |
Da của trẻ sơ sinh mỏng manh, chưa hoàn thiện và dễ tổn thương hơn rất nhiều so với da trẻ lớn. Vì vậy, chăm sóc da và tắm cho trẻ đúng cách để không làm hại đến da trẻ là hết sức quan trọng. Đây là những thực hành thiết yếu giúp làm sạch các chất bám bẩn trên da, bảo vệ da khỏi nhiễm khuẩn và giúp da thực hiện được các chức năng quan trọng như giữ nước, điều hòa thân nhiệt. Hơn thế nữa khi chăm sóc da cho trẻ, người mẹ có thể quan sát và phát hiện sớm được các bất thường ở trẻ nhỏ nhiễm khuẩn da, mắt, rốn …để có thể xử trí kịp thời
1. CHĂM SÓC DA
- Cần bảo vệ sự toàn vẹn da của trẻ để tránh sự xâm nhập của những tác nhân gây hại. Trẻ cần được nằm trong phòng ấm, cùng với mẹ. Sử dụng áo, tã lót mềm, thấm nước. Không dùng kim băng hoặc các loại cặp nhựa cứng dễ làm xây xát da. Các đồ vải dùng cho trẻ cần được giặt sạch, phơi dưới ánh nắng mặt trời hoặc là (ủi) trước khi dùng
- Không để da trẻ tiếp xúc trực tiếp với ánh nắng mặt trời.
- Trẻ trong vài ngày đầu sau sinh, cần lau rửa, vệ sinh hàng ngày, không cần thiết phải tắm hàng ngày trừ một số trường hợp đặc biệt. Khi lau rửa, vệ sinh da cho trẻ cần làm theo các bước sau:
+ Rửa sạch tay
+ Chuẩn bị 1 chậu nước ấm, khăn bông sạch và khãn mềm nhỏ để lau rửa cho trẻ.
+ Ðể trẻ nằm trên giường hoặc chỗ nào thuận tiện để lau rửa cho trẻ những cần chú ý trải khăn ấm cho trẻ nằm.
+ Dùng khăn lau nhúng vào chậu nước ấm, vắt nhẹ rửa mặt cho trẻ, lau 2 mắt trước, lau từ khóe mắt ra 2 bên đuôi mắt, tiếp đến nhẹ nhàng lau xuống mũi, mồm và ra sau hai tai. Lau phía ngoài mặt trong vành tai, phía trong lỗ mũi, không ngoáy sâu vào trong.
+ Lau vùng đầu, cẩn thận lau vòng xuống cổ, cằm. Chú ý nhẹ nhàng lau sạch ở các nếp gấp ở cổ và gáy. Dùng khăn bông lau khô vùng đầu và mặt.
+ Tiếp đến cởi áo trẻ và lau ngực, nách và tay. Chú ý lau sạch các nếp gấp. Lau khô ngay các vùng vừa lau khăn ướt xong.
+ Quấn khăn ấm ở vùng trên thân trẻ, thay khăn lau khác hoặc giũ khăn cũ vào chậu nước, tiếp tục lau vùng đùi và và chân, chú ý lau sạch vùng nếp gấp và từng ngón chân. Lau khô và phủ khăn giữ ấm cho trẻ.
+ Thay tã và lau vùng sinh dục và mông:
• Ðối với trẻ gái lau nhẹ từ trước ra sau. Nếu ở trẻ sơ sinh có một ít xuất tiết dịch âm đạo, nhẹ nhàng lau sạch.
• Ðối với trẻ trai: Lau đầu dương vật, vùng bìu rồi ra sau vùng hậu môn. Nếu có cặn bẩn ở đầu dương vật, nhẹ nhàng lau đi nhưng không cố vạch rộng các nếp da. Nếu thấy đầu dương vật bị chít hẹp, trẻ đái khó (rặn hoặc khóc khi đái), tia nước tiểu nhỏ hoặc vẹo sang một bên cần đến khám bác sĩ để được tư vấn chăm sóc, điều trị.
- Ðể làm mềm da và giảm mất nước qua da, tránh khô da nên sử dụng các sản phẩm dưỡng da dịu nhẹ, có độ pH trung tính dành riêng cho trẻ nhỏ đã được chứng minh là an toàn trên lâm sàng.
- Bôi kem chống hăm, phấn trẻ em ở các nếp gấp và vùng quấn tã.
- Sử dụng dầu mát xa dùng cho trẻ sơ sinh và mát xa khoảng 10 phút mỗi ngày. Mát-xa giúp máu lưu thông tốt, các lỗ chân lông thông thoáng làm da trẻ mịn màng.Trẻ được mát-xa sẽ ít khóc, bú tốt, ngủ ngon và sâu hơn. Mát-xa còn thúc đẩy sự hoàn thiện hệ thống miễn dịch giúp trẻ phòng chống bệnh tật. Mát-xa đặc biệt quan trọng đối với trẻ đẻ non, nhẹ cân, thúc đẩy sự phát triển và tăng cân, giúp trẻ nhanh chóng bắt kịp các trẻ bình thường.
- Nếu có biểu hiện bệnh lý ở da như nhiễm khuẩn, hăm loét… cần được khám và điều trị theo chuyên khoa.
2. THỰC HÀNH TẮM CHO TRẺ SƠ SINH
2.1. Nguyên tắc:
- Bảo đảm trẻ được tắm trong phòng ấm, tránh gió lùa, đủ ánh sáng. Sử dụng nước ấm và sạch để tắm cho trẻ.
- Bảo đảm an toàn cho trẻ: Khi tắm giữ trẻ cẩn thận, tránh làm dõi trẻ, tránh để sặc nước.
2.2. Chuẩn bị:
- Dụng cụ tắm trẻ:
+ Hai chậu sạch, chứa nước ấm nhiệt độ từ 35°C - 37°C (nhúng khuỷu tay vào nước, thấy vừa ấm): một dùng để tắm gội, một dùng chứa nước sạch để tráng.
+ Một khăn tắm lớn, một khăn bông vừa, ba khăn vải mềm, bông hoặc gạc mềm
+ Áo, mũ, tã, tất/vớ và bao tay.
+ Sữa tắm gội toàn thân, kem dưỡng ẩm.
+ Lau sạch vùng sinh dục, vùng hậu môn trước khi tắm trẻ.
2.3. Quy trình tắm trẻ:
- Rửa mặt: một bàn tay nâng đầu và thân trẻ cao hơn chân trẻ. Nhúng khăn vải 1 vào nước, vắt nhẹ để cho khăn vẫn còn ướt, dùng hai góc khác nhau nhẹ nhàng lau hai mắt từ khóe trong ra ngoài đuôi mắt; xoay 2 góc còn lại lau lần 2. Xả khăn lại và lau mặt 2 lần.
Tiếp tục lau vành tai ngoài và phía sau tai.
- Gội đầu: nếu thời tiết lạnh, nên gội đầu trẻ sau cùng để tránh làm trẻ mất nhiệt. Nếu thời tiết nóng có thể gội đầu sau khi rửa mặt, theo các bước sau:
+ Làm ướt tóc.
+ Cho sữa tắm gội vào khăn vải 1, đánh bọt và thoa đều lên tóc trẻ.
+ Nhúng khăn vải 2 vào chậu nước sạch, vắt nhẹ và xả sạch đầu.
+ Dùng khăn vải 3 lau khô đầu.
- Tắm phần thân còn lại:
+ Tắm từng phần (khi rốn chưa rụng):
• Tắm phần trên của trẻ: cởi áo, cho một ít sữa tắm gội toàn thân vào khăn vải 1, xoa vào phần trên cơ thể từ cổ, ngực đến nách, cánh tay, bàn tay, ngón tay và lưng. Sau đó, dùng khăn vải 2 nhúng nước xả sạch và lau sạch lại. Lau khô với khăn vải 3. Quấn phần trên của trẻ lại bằng khăn bông.
• Tắm phần dưới của trẻ: cũng như tắm phần trên, nhưng phải tránh làm ướt cuống rốn. Nếu rốn bị ướt, nên dùng khăn sạch hoặc gạc mềm thấm khô.
+ Tắm toàn thân (khi rốn đã rụng và sẹo đã khô).
Hòa 1-2 giọt sữa tắm vào chậu nước tắm (ấn một lần vào nắp chai sữa tắm).
Cởi tã lót, lau sạch vùng sinh dục và hậu môn bằng giấy ướt hoặc vải mềm
Đặt trẻ vào chậu: một tay nâng đầu một tay đỡ dưới đù và mông trẻ đặt vào chậu nước tắm. Chú ý để nước trong chậu chỉ ngập đến hông trẻ..
Tắm trẻ nhẹ nhàng, giao tiếp bằng mắt hoặc lời nói trong khi tắm trẻ. Dùng tay hoặc khăn vải lau toàn thân trẻ, bắt đầu từ cổ, xuống vai, toàn thân, tay, chân. Chú ý các nếp gấp: cổ, nách, bẹn, khoeo…
Lau tiếp vùng bộ phận sinh dục, hậu môn
Tráng lại bằng nước sạch
Quấn khăn giữ ấm cho trẻ.

Hình: Tắm cho trẻ sơ sinh trong chậu
- Chăm sóc da (giữ ẩm da): xoa một lớp sữa dưỡng ẩm (baby lotion) lên toàn thân trẻ và mát xa nhẹ nhàng để sữa thấm vào da.
- Mặc áo, quấn tã, đội mũ, đi tất/vớ cho trẻ: chú ý khi đi tất/vớ cho trẻ cần lộn mặt phải vào trong để các sợi vải không siết vào ngón tay, ngón chân của trẻ.
- Chăm sóc rốn: để thoáng rốn, không băng rốn, giữ rốn luôn khô, không bôi bất cứ chất gì lên rốn. Quấn tã phần bụng phía dưới rốn. Chỉ rửa khi rốn bị vấy bẩn hoặc nhiễm khuẩn.
2.4. Chăm sóc, theo dõi sau tắm:
- Chăm sóc: chú ý giữ ấm và cho trẻ bú sau khi tắm
- Theo dõi:
+ Thân nhiệt: có bình thường không, da có ấm không?
+ Màu sắc da: có hồng không?
+ Toàn trạng: có tỉnh táo, bú tốt không?
Chú ý:
- Tắm cho trẻ vào thời điểm ấm nhất trong ngày, trước khi cho trẻ bú.
- Tắm trẻ hàng ngày, hoặc cách ngày tùy điều kiện sức khỏe của trẻ và thời tiết.
- Buổi tắm chỉ nên kéo dài 5-10 phút.
- Tắm cho trẻ bệnh lý hay non yếu sẽ được thực hiện theo hướng dẫn riêng của thầy thuốc.
CHẨN ĐOÁN VÀ XỬ TRÍ CÁC BẤT THƯỜNG TRONG THAI NGHÉN VÀ CHUYỂN DẠ
HỒI SỨC SƠ SINH NGAY SAU ĐẺ VỚI MẶT NẠ VÀ BÓP BÓNG
|
TÓM TẮT Nhiều trạm y tế xã được trang bị mặt nạ và bóp bóng để hồi sức sơ sinh ngay sau đẻ. Các quy trình kỹ thuật cần phải nhanh, chính xác trong vài phút đầu tiên, và bảo đảm các nguyên tắc về thông đường hô hấp, hỗ trợ hô hấp và tuần hoàn. |
1. NGUYÊN TẮC A-B-C-D CỦA HỒI SỨC SƠ SINH (HSSS)
- A- (Airway): Thông đường hô hấp
- B- (Breathing): Hỗ trợ hô hấp
- C- (Circulation): Bảo đảm tuần hoàn tối thiểu có hiệu quả
- D- (Drug): Sử dụng các thuốc cần thiết
2. BA NGUY CƠ CẦN TRÁNH TRONG KHI HSSS:
- Tránh sang chấn: động tác HSSS phải nhẹ nhàng, chính xác.
- Tránh bị lạnh: thấm khô nhanh, sưởi ấm, ủ ấm. Góc sơ sinh có đèn sưởi cho trẻ.
- Tránh nhiễm khuẩn: HSSS trong điều kiện vô khuẩn.
3. BA ĐIỀU CẦN THIẾT:
- Hút nhớt sạch
- Giúp thở hiệu quả
- Bảo đảm tuần hoàn
4. ĐÁNH GIÁ, CHẨN ĐOÁN: CÁC DỮ KIỆN CẦN BIẾT TRƯỚC KHI HỒI SỨC SƠ SINH:
- Có suy thai cấp hay không?
- Màu nước ối: có lẫn phân su không? Nước ối có hôi thối không?
- Các thuốc sử dụng cho mẹ: đặc biệt các thuốc gây ức chế hô hấp như Morphin, các dẫn xuất của morphin như Dolargan, Dolosal?
- Ảnh hưởng tuần hoàn của mẹ: mẹ có bị thiếu máu nặng hay xuất huyết không?
- Các thai nghén nguy cơ cao:
+ Mẹ tiểu đường
+ Mẹ thiếu máu mạn tính nặng
+ Mẹ cao huyết áp - suy tim
+ Trẻ non tháng
+ Trẻ già tháng
+ Trẻ suy dinh dưỡng bào thai
+ Đa thai
+ Rau tiền đạo
+ Nhiễm độc thai nghén - sản giật
Từ các thông tin trên ta có thể tiên lượng được tình trạng trẻ để có cách xử trí thích hợp.
5. CÁC BƯỚC HỒI SỨC SƠ SINH NGAY SAU ĐẺ
5.1. Trong 30 giây đầu tiên:
- Đánh giá nhanh và xác định xem trẻ có cần hồi sức không bằng chỉ số Apgar.
- Ủ ấm và tiến hành hồi sức ngay nếu trẻ không khóc, không thở hoặc tím tái: đặt trẻ nằm đầu hơi ngửa, khẩn trương tiến hành hút dịch hầu họng và mũi sau để thông đường hô hấp (luôn hút miệng trước rồi mới hút mũi), kích thích thở và đặt mặt nạ bóp bóng, cung cấp oxygen (nếu cần). búng vào gót chân, kích thích gan bàn chân hay xoa dọc cột sống lưng trẻ
5.2. 30 giây tiếp theo:
- Nếu trẻ hồng lại, thở tốt thì chăm sóc thường quy và theo dõi sát.
- Nếu trẻ vẫn không thở thì nhanh chóng kiểm tra lại mặt nạ, chỉnh lại tư thế đầu trẻ và tiếp tục bóp bóng.
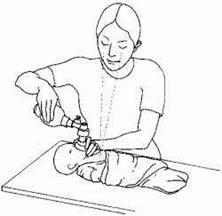
Hình 1. Đặt mặt nạ và bóp bong
5.3. Đánh giá trẻ sau 1 phút:
- Nếu sau đó trẻ tự thở được: tiếp tục theo dõi sát.
- Nếu trẻ vẫn không thở: kiểm tra nhịp tim:
+ Nếu nhịp tim > 60 lần/phút: bóp bóng 40 lần/phút, cung cấp oxygen 100% (nếu có) ngừng bóp bóng khi nhịp thở > 30 lần/phút.
+ Nếu nhịp tim < 60="" lần/phút="" thì="" gọi="" hỗ="" trợ="" và="" tiến="" hành="" ấn="" tim="" 120="" lần/phút,="" đồng="" thời="" bóp="" bóng="" oxygen="" 40="" lần/phút.="" thông="" thường="" ấn="" tim="" 3="" lần="" thì="" bóp="" bóng="" 1="" lần.="" ngừng="" ấn="" tim="" khi="" nhịp="" tim=""> 100 lần/phút.
Nếu hồi sức tích cực 20 phút mà không có kết quả thì ngừng hồi sức.
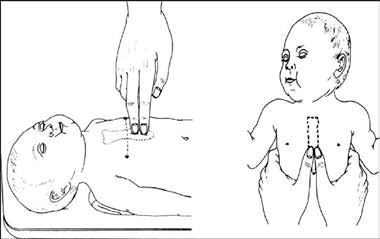
Hình 2. Ấn tim ngoài lồng ngực bằng kỹ thuật 2 ngón tay và kỹ thuật 2 bàn tay
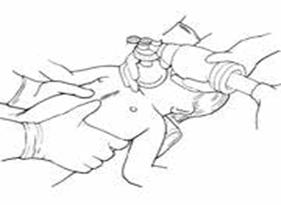
Hình 3. Bóp bóng và ấn tim cùng lúc khi có 2 cán bộ y tế.
Chú ý:
- Phải luôn bảo đảm giữ ấm cho trẻ trong quá trình hồi sức.
- Chọn mặt nạ thích hợp với cân nặng của trẻ.
- Khi bóp bóng phải kiểm tra lồng ngực, nếu thấy ngực trẻ nâng lên, hạ xuống theo từng nhịp bóp bóng là tốt.
- Trường hợp không thấy ngực nâng lên:
+ Kiểm tra tư thế đầu đứa trẻ: quá gập hay quá ngửa?
+ Đường hô hấp chưa thông?
+ Bóng giúp thở không thích hợp hay bị xì?
+ Mặt nạ chưa phủ kín cả mũi và miệng?
- Chú ý tránh bóp bóng với áp lực quá mạnh vì dễ gây vỡ phế nang và tràn khí màng phổi.
- Thuốc hồi sức sơ sinh không được phép sử dụng tại tuyến xã.
LƯU ĐỒ HỒI SỨC SƠ SINH TẠI PHÒNG SINH
ĐÁNH GIÁ NGAY SAU SINH - HỒI SỨC KHI CẦN
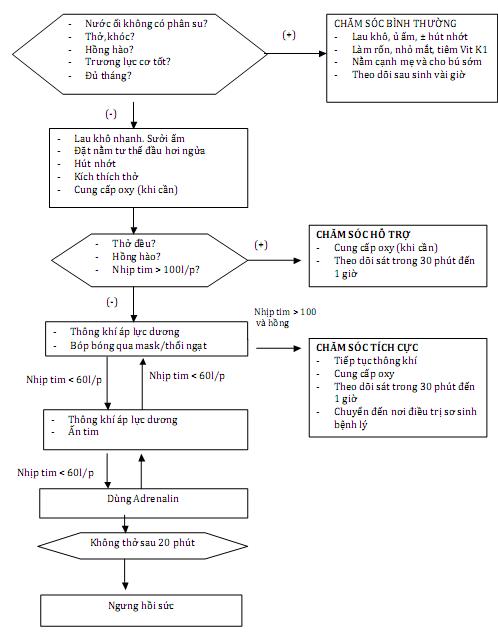
1.1. Các thao tác hồi sức sơ sinh:
4.2.1. Thông đường hô hấp: hút nhớt:
- Tư thế trẻ nằm hơi ngửa đầu.
- Luôn luôn hút miệng trước rồi mới hút mũi.
KỸ THUẬT KIỂM SOÁT TỬ CUNG
|
TÓM TẮT Thủ thuật kiểm soát tử cung được thực hiện ở tuyến xã để dự phòng và điều trị chảy máu sau đẻ do sót rau. Kỹ thuật không quá phức tạp nhưng yêu cầu nhanh và chính xác, cùng với giảm đau tốt. |
Kiểm soát tử cung là thủ thuật kiểm tra buồng tử cung bằng bàn tay xem có sót rau, màng rau, và sự toàn vẹn của tử cung sau đẻ thường.
1. CHỈ ĐỊNH
- Chảy máu sau khi sổ rau.
- Kiểm tra rau thấy thiếu múi, thiếu màng rau.
- Kiểm tra vì nghi ngờ sự toàn vẹn của tử cung.
2. CHUẨN BỊ
2.1. Người làm thủ thuật
- Người làm thủ thuật là người đỡ đẻ, nữ hộ sinh, y sĩ sản nhi, bác sĩ phải rửa tay phẫu thuật, đội mũ, khẩu trang, mặc áo, đi găng vô khuẩn
2.2. Phương tiện
- Găng vô khuẩn, săng vô khuẩn.
- Thông đái.
- Thuốc giảm đau sử dụng một trong các loại sau đây:
+ Dolosal (Dolargan) ống 0,10 g, tiêm bắp ½ ống hoặc
+ Diazepam (Seduxen) 10 mg ống, tiêm TM chậm
- Thuốc co tử cung: Oxytocin 5 đơn vị/ống, Ergometrin 0,2mg/ống, Misoprostol 200mcg/viên.
- Thuốc trợ tim, hồi sức để dùng khi cần
- Dung dịch Betadine sát khuẩn, cồn 70o
2.3. Sản phụ
- Giải thích cho sản phụ biết việc kiểm soát tử cung phải làm sắp tới, động viên họ yên tâm cùng cộng tác với cán bộ y tế.
- Tiêm thuốc giảm đau.
Chú ý: Khi sản phụ đang choáng, phải hồi sức sau đó mới kiểm soát tử cung
- Thông đái, sát khuẩn kỹ âm hộ và tầng sinh môn, trải khăn vô khuẩn dưới mông và trên bụng sản phụ
3. CÁC BƯỚC TIẾN HÀNH
- Người làm thủ thuật đứng cạnh bàn đẻ bên phải sản phụ (nếu thuận tay phải)
- Bàn tay trái đặt trên thành bụng sản phụ giữ đáy tử cung để cố định tại chỗ sau khi đã đẩy tử cung về vị trí chính giữa (nếu tử cung bị lệch một bên).
- Đưa bàn tay phải vào buồng tử cung tới tận đáy tử cung và bắt đầu kiểm tra
- Dùng các đầu ngón tay kiểm tra lần lượt theo một thứ tự nhất định:
+ Mặt trước tử cung (cả phần thân và đoạn dưới)
+ Hai mặt bên phải và trái
+ Mặt sau tử cung (cả phần thân và đoạn dưới)
+ Đáy tử cung (chú ý hai góc ở hai bên đáy).
- Nếu thấy các mảnh rau và các màng rau thì vét nhẹ nhàng, đồng thời kiểm tra xem tử cung có bị rạn nứt không.
- Sau khi đã kiểm soát tử cung xong, chờ cho cơ tử cung bóp chặt lấy bàn tay thì rút tay ra.
- Sau khi kiểm soát nếu tử cung co hồi không tốt thì tay trong buồng tử cung nâng đáy tử cung lên sát thành bụng, dùng tay bên ngoài xoa bóp tử cung tới khi tử cung co chặt thì mới rút tay ra.
- Kiểm tra xong mới rút tay ra, không được đưa tay ra vào nhiều lần vì dễ gây nhiễm khuẩn và sản phụ đau. Kiểm tra lại các mảnh rau hay màng rau vừa lấy ra.
- Thuốc co tử cung:
+ Oxytocin 5 đơn vị x 2 ống, tiêm bắp hoặc tiêm tĩnh mạch, hoặc/và
+ Ergometrin 0,2 mg, tiêm bắp 1 ống, hoặc
+ Misoprostol 200 mcg, ngậm dưới lưỡi 2 viên hoặc đặt hậu môn 3 - 4 viên.
- Kháng sinh uống
4. THEO DÕI VÀ XỬ TRÍ TAI BIẾN
Theo dõi
- Mạch, huyết áp, toàn trạng và phản ứng của sản phụ.
- Co hồi tử cung và lượng máu chảy ra từ âm đạo
Xử trí tai biến
- Choáng do đau hoặc do mất máu (xem bài Choáng sản khoa)
Bảng kiểm: Kỹ thuật Kiểm soát tử cung
|
TT |
Quy trình |
Có |
Không |
Ghi chú |
|
|
Giải thích cho sản phụ công việc sẽ phải làm để họ yên tâm cộng tác với cán bộ y tế khi làm thủ thuật. |
|
|
|
|
|
Tiêm thuốc giảm đau. |
|
|
|
|
|
Sát khuẩn vùng sinh dục ngoài. |
|
|
|
|
|
Thông đái (nếu cần). |
|
|
|
|
|
Người làm thủ thuật mang trang bị bảo hộ. |
|
|
|
|
|
Rửa tay và mang găng vô khuẩn dài tới khuỷu tay. |
|
|
|
|
|
Sản phụ nằm theo tư thế đẻ, người làm thủ thuật đứng ở vị trí thích hợp. |
|
|
|
|
|
Lót và phủ khăn vô khuẩn dưới mông, trên bụng. |
|
|
|
|
|
Chụm các ngón tay của một bàn tay luồn vào tử cung theo hướng từ dưới lên trên (không cho ngón tay chạm vào vùng mông - hậu môn sản phụ). |
|
|
|
|
|
Bàn tay để trên bụng giúp tử cung về tư thế chính giữa và cố định tại chỗ. Bàn tay kia luồn vào bên trong đến đáy tử cung. |
|
|
|
|
|
Dùng các đầu ngón tay kiểm soát tử cung nhẹ nhàng. |
|
|
|
|
|
Phối hợp tốt hai tay trong và ngoài khi thao tác. |
|
|
|
|
|
Nếu sản phụ đau, động viên họ chịu đựng, há mồm ra thở và thư giãn các cơ. |
|
|
|
|
|
Khi đã thấy mặt trong tử cung sạch, tử cung co chặt lấy bàn tay bên trong thì rút tay ra khỏi tử cung và âm đạo (không cho vào trở lại nữa). |
|
|
|
|
|
Sát khuẩn lại vùng sinh dục. |
|
|
|
|
|
Thăm hỏi, động viên sản phụ và thông báo kết quả cho sản phụ yên tâm. |
|
|
|
|
|
Đo mạch, huyết áp, nắn bụng đánh giá co hồi tử cung. |
|
|
|
|
|
Ghi chép hồ sơ, cho thuốc co tử cung và kháng sinh. |
|
|
|
KỸ THUẬT BÓC RAU NHÂN TẠO
|
TÓM TẮT Bóc rau nhân tạo là một thủ thuật tương đối khó, nhưng được phép sử dụng tại tuyến xã, bởi vì tính chất cấp cứu. Không phải trong mọi trường hợp thủ thuật đều thành công. Khi làm thủ thuật mà tiên lượng rau khó bóc, không được cố gắng hết sức mà nên yêu cầu trợ giúp tuyến trên hoặc chuyển tuyến. Giảm đau và hồi sức tích cực là rất quan trọng trước và trong thủ thuật. |
Bóc rau nhân tạo là một thủ thuật dùng tay đưa vào buồng tử cung để lấy bánh rau ra sau khi thai sổ.
1. CHỈ ĐỊNH
Tuyến xã
Chảy máu trong thời kỳ sổ rau khi rau còn trong tử cung, chưa bong.
Chú ý: Không có chỉ định bóc rau nhân tạo tại xã trong trường hợp 30 phút sau sổ thai mà rau không sổ, không có chảy máu kèm theo. Yêu cầu chuyển tuyến.
2. CHUẨN BỊ
2.1. Người làm thủ thuật
- Người làm thủ thuật là người đỡ đẻ, nữ hộ sinh, y sĩ sản nhi, bác sĩ phải rửa tay phẫu thuật, đội mũ, khẩu trang, mặc áo, đi găng vô khuẩn
2.2. Phương tiện
- Găng vô khuẩn, săng vô khuẩn.
- Thông đái.
- Thuốc giảm đau sử dung một trong các loại sau đây:
+ Dolosal (Dolargan) ống 0,10 g, tiêm bắp ½ ống hoặc
+ Diazepam (Seduxen) 10 mg ống, tiêm TM chậm
- Thuốc co tử cung: Oxytocin 5 đơn vị/ống, Ergometrin 0,2mg/ống, Misoprostol 200mcg/viên.
- Thuốc trợ tim, hồi sức để dùng khi cần
- Dung dịch Betadine sát khuẩn, cồn 70 °
2.3. Sản phụ
- Giải thích cho sản phụ biết việc bóc rau nhân tạo phải làm sắp tới, động viên họ yên tâm cùng cộng tác với cán bộ y tế.
- Giảm đau, phòng chống sốc. Khi sản phụ đang choáng, phải hồi sức rồi mới bóc rau nhân tạo.
- Thông đái, sát khuẩn kỹ âm hộ và tầng sinh môn, trải khăn vô khuẩn dưới mông và trên bụng sản phụ
3. CÁC BƯỚC TIẾN HÀNH
- Người làm thủ thuật đứng cạnh bàn đẻ bên phải sản phụ (nếu thuận tay phải)
- Bàn tay phải đưa vào trong âm đạo, qua cổ tử cung vào trong tử cung lần dọc theo dây rốn đến vùng rau bám, dùng bờ trong của bàn tay để lách vào giữa bánh rau và thành tử cung, bóc dần bánh rau ra khỏi thành tử cung từ ngoài vào trung tâm. Tuyệt đối không được túm và giật bánh rau vì có thể gây lộn tử cung, đứt cơ tử cung và gây chảy máu nhiều. Nếu sản phụ không được gây mê, vừa làm vừa động viên, hướng dẫn sản phụ thở đều, không kêu la.
- Bàn tay trái đặt trên thành bụng sản phụ giữ đáy tử cung để cố định tử cung tại chỗ
- Khi rau đã bong hết, tay ở trong tử cung đẩy bánh rau xuống dưới và ra ngoài, nhưng không rút tay ra, nếu cần dùng tay ngoài cầm kẹp cặp cuống rốn để lấy rau ra.
- Sau khi bóc rau nhân tạo phải kiểm soát buồng tử cung ngay
- Nếu tử cung co tốt, bóp chặt vào bàn tay bên trong tử cung thì nhẹ nhàng rút tay ra
- Nếu tử cung bị nhão, không bóp chặt vào bàn tay trong thì đó là trường hợp tử cung bị đờ.
Cần tiến hành các biện pháp sau đây để giúp tử cung co chặt lại:
+ Bàn tay bên trong tử cung nắm lại, đẩy nhẹ đáy tử cung lên.
+ Bàn tay bên ngoài xoa bóp vào tử cung vào tử cung qua thành bụng
+ Tiêm thuốc co bóp tử cung
+ Cho đến khi tử cung co bóp chặt vào bàn tay mới rút tay ra.
Hình: Bóc rau nhân tạo
- Thuốc co tử cung:
+ Oxytocin 5 đơn vị x 2 ống, tiêm bắp hoặc tiêm tĩnh mạch, hoặc/và
+ Ergometrin 0,2 mg, tiêm bắp, hoặc
+ Misoprostol 200 mcg, ngậm dưới lưỡi 2 viên hoặc đặt hậu môn 3 - 4 viên.
- Nếu không bóc được bánh rau vì rau bám chặt hoặc rau cài răng lược thì không nên cố sức bóc: phải ngừng ngay thủ thuật để chuyển tuyến.
- Cho kháng sinh uống hoặc tiêm
4. THEO DÕI VÀ XỬ TRÍ TAI BIẾN
Theo dõi
- Mạch, huyết áp, toàn trạng và phản ứng của sản phụ.
- Co hồi tử cung và lượng máu chảy ra từ âm đạo
Xử trí tai biến
- Choáng do đau hoặc do mất máu (xem bài Choáng sản khoa)
Bảng kiểm: Kỹ thuật Bóc rau nhân tạo
|
TT |
Quy trình |
Có |
Không |
Ghi chú |
|
|
Giải thích cho sản phụ công việc sẽ phải làm để họ yên tâm cộng tác với cán bộ y tế khi làm thủ thuật. |
|
|
|
|
|
Tiêm thuốc giảm đau. |
|
|
|
|
|
Sát khuẩn vùng sinh dục ngoài. |
|
|
|
|
|
Thông đái (nếu cần). |
|
|
|
|
|
Người làm thủ thuật mang trang bị bảo hộ. |
|
|
|
|
|
Rửa tay và mang găng vô khuẩn dài tới khuỷu tay. |
|
|
|
|
|
Sản phụ nằm tư thế đẻ - người làm thủ thuật đứng ở vị trí thích hợp. |
|
|
|
|
|
Lót và trải khăn vô khuẩn dưới mông, trên bụng. |
|
|
|
|
|
Chụm các ngón tay của một bàn tay luồn vào tử cung theo hướng từ dưới lên trên (không cho ngón tay chạm vào vùng mông - hậu môn). |
|
|
|
|
|
Bàn tay để trên bụng giúp tử cung về tư thế chính giữa và cố định tại chỗ. Bàn tay kia luồn vào bên trong đến đáy tử cung. |
|
|
|
|
|
Thao tác trong buồng tử cung: dùng bờ trong bàn tay nhẹ nhàng bóc rau. |
|
|
|
|
|
Tay bên trong đẩy dần các mô trong đó ra ngoài và tiếp tục các thao tác kiểm soát tử cung. |
|
|
|
|
|
Phối hợp tốt hai tay trong và ngoài khi thao tác. |
|
|
|
|
|
Nếu sản phụ đau, động viên họ chịu đựng, há mồm ra thở và thư giãn các cơ. |
|
|
|
|
|
Rút tay ra khỏi tử cung (không cho vào trở lại nữa). |
|
|
|
|
|
Rửa và sát khuẩn lại vùng sinh dục |
|
|
|
|
|
Thăm hỏi, động viên sản phụ và thông báo kết quả bóc rau đã xong cho sản phụ yên tâm |
|
|
|
|
|
Đo mạch, huyết áp. Nắn bụng đánh giá co hồi tử cung. |
|
|
|
|
|
Ghi chép hồ sơ và cho thuốc (co bóp tử cung và kháng sinh). |
|
|
|
CHẨN ĐOÁN VÀ XỬ TRÍ CHẢY MÁU TRONG THAI KỲ VÀ TRONG CHUYỂN DẠ
A. XỬ TRÍ CHẢY MÁU TRONG NỬA ĐÀU THAI KỲ
|
TÓM TẮT Dọa sảy thai, sảy thai, chửa ngoài tử cung hay thai trứng là các nguyên nhân thường gặp nhất ở 20 tuần đầu thai nghén. Mỗi bệnh lý có các xử trí thích hợp. Tuyến xã chỉ tập trung vào các cấp cứu, sau đó chuyển tuyến nếu như nguyên nhân chưa được giải quyết. |
1. NGUYÊN NHÂN THƯỜNG GẶP
- Dọa sẩy thai - Sẩy thai.
- Chửa ngoài tử cung.
- Chửa trứng.
Cán bộ y tế cần phải phát hiện được sớm các nguyên nhân để xử trí ở tuyến cơ sở hoặc chuyển tuyến kịp thời.
2. XỬ TRÍ CHUNG
- Nhanh chóng đánh giá tình trạng chung của bệnh nhân, các dấu hiệu sinh tồn: mạch, huyết áp, nhịp thở, nghe tim phổi.
- Nếu có dấu hiệu choáng hoặc chảy máu nhiều phải điều trị ngay (truyền dịch…)
- Tư vấn, giải thích cách xử trí tùy theo tình huống cụ thể.
3. CHẨN ĐOÁN VÀ XỬ TRÍ CỤ THỂ
3.1. Dọa sẩy thai - Sẩy thai
Sẩy thai là trường hợp thai và rau bị tống ra khỏi buồng tử cung trước 22 tuần (kể từ ngày đầu của kỳ kinh cuối).
Các dạng của sảy thai:
- Dọa sẩy thai.
- Đang sẩy thai.
- Sẩy thai hoàn toàn.
- Sẩy thai không hoàn toàn.
- Sẩy thai nhiễm khuẩn
3.1.1. Dọa sẩy thai
- Triệu chứng cơ năng
+ Thường có chậm kinh và tình trạng nghén.
+ Ra máu âm đạo đỏ tươi
+ Tức bụng dưới hoặc đau âm ỉ vùng hạ vị.
- Triệu chứng thực thể
+ Cổ tử cung còn dài, đóng kín.
+ Kích thước thân tử cung to tương ứng với tuổi thai.
- Xét nghiệm
+ Xét nghiệm hCG bằng que thử nhanh dương tính.
+ Nếu có siêu âm: thấy hình ảnh túi thai hoặc có âm vang thai và tim thai ở trong buồng tử cung.
- Xử trí
+ Nằm nghỉ, ăn nhẹ, chế độ ăn tránh gây táo bón.
+ Tư vấn cho người bệnh và gia đình những tiến triển có thể xảy ra.
+ Thuốc giảm co: spasmaverin 40 mg uống 02 viên/lần x 2 lần/ngày.
+ Bổ sung viên sắt và acid folic
+ Nếu sau khi nghỉ ngơi và điều trị các triệu chứng không đỡ phải chuyển lên tuyến trên.
+ Nếu đau bụng và ra máu tăng phải chuyển tuyến trên ngay không được giữ lại ở tuyến cơ sở, trước khi chuyển cho Spasmaverin 40 mg x 02 viên.
3.1.2. Đang sẩy thai
- Triệu chứng
+ Đau bụng nhiều từng cơn vùng hạ vị.
+ Máu ra ngày càng nhiều, có khi choáng.
+ Thăm âm đạo: cổ tử cung đã xóa, mở, có thể thấy rau, thai hoặc cổ tử cung hình con quay vì lỗ trong và phần trên cổ tử cung đã dãn rộng phình to do khối thai đã xuống đoạn dưới.
- Xử trí
+ Nếu thai và rau đã thập thò ở cổ tử cung thì dùng 2 ngón tay hay kẹp hình tim lấy thai ra rồi chuyển tuyến trên. Cho oxytocin 5 đơn vị x 2 ống tiêm bắp trước khi chuyển và 1 ống Ergometrin 0,2 mg tiêm bắp nếu băng huyết nặng.
+ Nếu có choáng thì truyền dịch mặn đẳng trương 0,9% hoặc Ringer Lactate trong khi chuyển tuyến hoặc chờ tuyến trên xuống xử trí.
+ Cho kháng sinh: Amoxilin 500mg x 02 viên x 2 lần/ngày x 5 ngày.
3.1.3. Sẩy thai hoàn toàn
- Triệu chứng
+ Thường gặp sẩy khi tuổi thai dưới 6 tuần.
+ Sau khi đau bụng, ra máu, thai ra cả bọc, sau đó ra máu ít dần.
+ Khám thấy cổ tử cung đóng, tử cung nhỏ hơn tuổi thai.
- Xử trí
+ Cho uống kháng sinh Amoxilin 500mg x 02 viên x 2 lần/ngày x 5 ngày.
+ Tư vấn cho người bệnh về nghỉ ngơi, ăn uống, theo dõi.
+ Nếu bệnh nhân đến khám lại vì những triệu chứng bất thường như: đau bụng, ra máu, sốt thì chuyển tuyến .
3.1.4. Sẩy thai không hoàn toàn: sót rau
- Triệu chứng
+ Sau khi thai sẩy, ra máu kéo dài.
+ Còn đau bụng.
+ Cổ tử cung mở và tử cung còn to.
- Xử trí
+ Tư vấn.
+ Cho kháng sinh và chuyển tuyến trên.
3.2. Chửa ngoài tử cung (CNTC)
CNTC là trường hợp trứng sau khi đã thụ tinh không làm tổ và phát triển trong buồng tử cung mà phát triển ở bên ngoài buồng tử cung.
Khi nghi ngờ CNTC phải tư vấn và chuyển ngay lên tuyến trên, nơi có khả năng phẫu thuật. Các triệu chứng có thể hướng tới nghi ngờ:
- Có chậm kinh hoặc rối loạn kinh nguyệt, có thể có triệu chứng nghén.
- Rong huyết: máu ra ít một kéo dài ở âm đạo với đặc điểm máu đen, lợn cợn (như bã cà phê) và rả rích ra trong nhiều ngày.
- Đau bụng âm ỉ ở vùng bụng dưới và đau về bên vòi tử cung có trứng làm tổ, thỉnh thoảng có cơn đau nhói.
- Khám thực thể: thân tử cung hơi to hơn bình thường, cạnh tử cung có khối nề, ranh giới không rõ, ấn đau. Cổ tử cung đóng kín, khi chạm ngón tay vào cổ tử cung thì đau tăng lên.
- Xét nghiệm hCG dương tính. Nếu có siêu âm sẽ không thấy hình ảnh túi ối hoặc các âm vang thai trong buồng tử cung, mà có thể thấy những âm vang bất thường ở một bên vòi tử cung
Trong trường hợp CNTC vỡ, các triệu chứng sẽ rất nặng bao gồm đau bụng dữ dội, choáng, bụng có phản ứng thành bụng. Cần hồi sức chống choáng, yêu cầu tuyến trên trợ giúp và/ hoặc chuyển tuyến ngay.
3.3. Chửa trứng
Chửa trứng là bệnh của rau trong đó gai rau thoái hóa thành các túi mọng nước.
Khi nghi ngờ chửa trứng phải tư vấn và chuyển ngay lên tuyến trên. Các triệu chứng có thể hướng tới nghi ngờ
+ Mất kinh như những trường hợp thai nghén khác.
+ Tình trạng nghén nặng hơn bình thường: nôn mửa nhiều, mệt mỏi, người xanh xao, gầy sút, có khi xuất hiện đầy đủ các triệu chứng của tiền sản giật như tăng huyết áp, phù, protein niệu.
+ Ra máu âm đạo ít một, máu đen, dai dẳng nhiều ngày, ban đêm máu thường ra nhiều hơn.
+ Đau bụng (nếu bắt đầu hiện tượng sẩy trứng).
+ Khám: Tử cung to nhanh hơn tuổi thai (thai 2 - 3 tháng nhưng tử cung đã to bằng thai 5 - 6 tháng, trừ chửa trứng thoái triển). Tử cung thường mềm. Nắn qua thành bụng không thấy các phần thai nhi . Không nghe thấy tim thai.
+ Thử hCG dương tính (nếu định lượng sẽ thấy rất cao).
+ Nếu có siêu âm thấy hình ảnh tuyết rơi trong buồng tử cung.
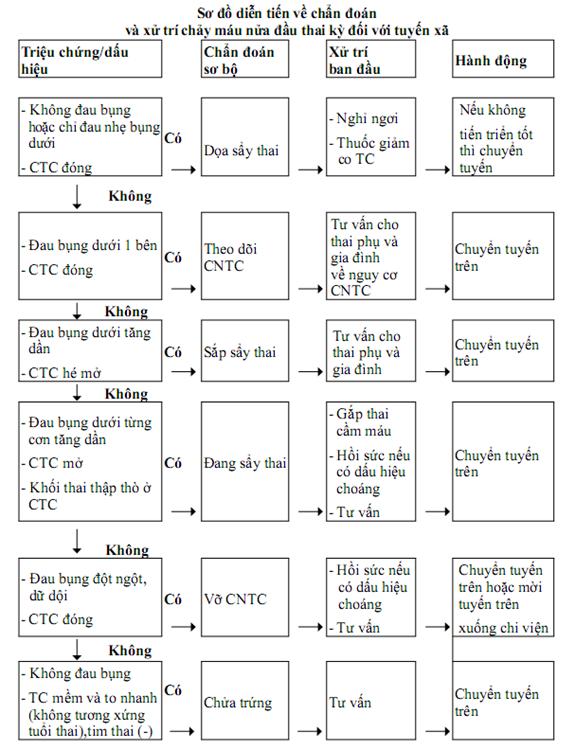
B. XỬ TRÍ CHẢY MÁU TRONG NỬA CUỐI THAI KỲ VÀ TRONG CHUYỂN DẠ
|
TÓM TẮT Rau tiền đạo, rau bong non, và vỡ tử cung là 3 nguyên nhân thường gặp nhất gây chảy máu nửa cuối thai kỳ và trong chuyển dạ. Đây là các cấp cứu sản khoa nặng. Tuyến xã chỉ tập trung vào cấp cứu, hồi sức sau đó chuyển tuyến ngay không cần xác định nguyên nhân. |
1. NGUYÊN NHÂN THƯỜNG GẶP:
- Rau tiền đạo.
- Rau bong non.
- Vỡ tử cung.
Cán bộ y tế cần phải phát hiện sớm từng nguyên nhân để xử trí ban đầu ở tuyến cơ sở và chuyển tuyến để xử lý kịp thời, bảo đảm an toàn cho mẹ và con.
2. XỬ TRÍ CHUNG
- Gọi cấp cứu: huy động tất cả mọi người để cấp cứu
- Đánh giá nhanh tình trạng chung của người bệnh gồm các dấu hiệu sinh tồn: mạch, huyết áp, nhịp thở, nhịp tim và nhiệt độ.
- Nếu nghĩ đến chảy máu do rau tiền đạo, rau bong non: không khám âm đạo.
- Nếu có choáng phải điều trị ngay. Ngay cả khi không có dấu hiệu choáng cũng phải luôn nghĩ đến khi đánh giá bệnh nhân vì tình trạng bệnh nhân có thể nặng lên rất nhanh. Thiết lập đường truyền dịch ngay cả khi máu chảy ít.
3. CHẨN ĐOÁN VÀ XỬ TRÍ CỤ THỂ
3.1. Rau tiền đạo
Rau tiền đạo là rau không bám ở đáy mà bám ở đoạn dưới tử cung lan tới hoặc che lấp lỗ trong cổ tử cung.
Theo vị trí giải phẫu, rau tiền đạo có thể bám trung tâm hoàn toàn, trung tâm không hoàn toàn, bám mép, bám bên hay bám thấp.
Các triệu chứng thường gặp:
+ Chảy máu với các đặc điểm: đột ngột, không kèm theo đau bụng, máu ra đỏ tươi, kết thúc đột ngột cũng như khi xuất hiện. Máu ra từng đợt, khoảng cách giữa các đợt ngắn lại, gần chuyển dạ và chuyển dạ chảy nhiều máu hơn.
+ Toàn thân : thiếu máu tùy theo trạng thái mất máu, nếu mất máu nhiều có tình trạng choáng: vã mồ hôi, nhợt nhạt, mạch nhanh, huyết áp hạ.
+ Khám bụng: thường không thấy gì đặc biệt, có thể thấy ngôi bất thường
+ Tim thai có thể bình thường hoặc nhanh, chậm hoặc mất tim thai tùy theo tình trạng mất máu ít hay nhiều.
+ Khi chuyển dạ có thể sờ thấy múi rau hay bờ rau tại lỗ cổ tử cung. Nếu nghi ngờ rau tiền đạo thì không được thăm âm đạo vì gây chảy máu nhiều hơn, sẽ gây nguy hiểm cho cả mẹ và thai.
+ Nếu có siêu âm, sẽ thấy bánh rau không bám ở vị trí bình thường mà bám ở đoạn dưới lan tới hoặc che lấp cổ tử cung.
Xử trí tại xã:
- Chuyển tuyến khi nghĩ đến rau tiền đạo
- Nếu có chuyển dạ: cho thuốc giảm co Nifedipine 10 mg ngậm dưới lưỡi, hoặc Spasmaverin
40 mg, uống 2 viên và tiêm bắp 10mg Morphin để giảm đau, rồi chuyển tuyến trên ngay
- Nếu máu chảy nhiều và có choáng: cần sơ bộ chống choáng bằng truyền dịch (nước muối sinh lý 9%o hoặc Ringer Lactate), cho thuốc giảm co tử cung rồi chuyển lên tuyến có trung tâm phẫu thuật ngay hoặc phải mời tuyến trên xuống hỗ trợ
- Khi chuyển tuyến trên, nhất thiết phải có nhân y tế đi kèm cùng với phương tiện hồi sức.
3.2. Rau bong non
Rau bong non (RBN) là rau bám ở vị trí bình thường nhưng bong sớm một phần của bánh rau, trước khi sổ thai.
Có hai loại rau bong non: rau bong non bệnh lý (thường do tiền sản giật), và rau bong non do chấn thương (sản phụ bị ngã hoặc bị tai nạn xe cộ).
Rau bong non thể nặng, thường gây tử vong mẹ rất cao do bị rối loạn đông máu và thai hầu như tử vong 100%.
Các triệu chứng thường gặp
Tùy theo thể bệnh, người ta chia làm 3 loại:
- Loại 1 hay thể nhẹ: tử cung chỉ tăng co hơn bình thường, sản phụ thấy đau nhẹ, đôi khi ra một ít máu đen, tim thai vẫn nghe rõ. Thể này cũng khó chẩn đoán nếu không có siêu âm.
- Loại 2 hay thể trung bình: tử cung có cơn co tăng nhiều hơn, sản phụ đau vừa, tim thai bắt đầu suy (nhanh hay chậm). Ra máu âm đạo lượng vừa, thâm đen, loãng. Có thể có choáng nhẹ. Thường kèm theo dấu hiệu của hội chứng tiền sản giật.
- Loại 3 hay thể nặng: (còn gọi là phong huyết tử cung rau)
+ Sản phụ đau dữ đội, tim thai không nghe thấy.
+ Có hội chứng tiền sản giật nặng.
+ Tình trạng choáng rất nặng do mất máu và do rối loạn đông máu.
+ Ra máu âm đạo thâm đen, loãng không đông.
+ Trương lực cơ tử cung tăng, sờ nắn thấy tử cung cứng liên tục như gỗ và tử cung tăng chiều cao.
+ Nếu máu ra ít ở âm đạo hoặc không ra mà tử cung to lên nhanh chứng tỏ rau bong nhiều, máu chảy vào tử cung.
+ Cổ tử cung cứng, ối căng phồng, nước ối có thể có máu.
Lưu ý: Tuy choáng nặng, nhưng lúc đầu huyết áp chưa tụt xuống vì huyết áp của sản phụ đã cao sẵn, khi huyết áp đã tụt dưới mức bình thường là tình trạng sản phụ đã rất nặng, có thể đã bắt đầu có dấu hiệu rối loạn đông máu và đe dọa tính mạng.
Phương tiện chẩn đoán tốt nhất là siêu âm, thấy khối máu tụ sau rau.
Xử trí tại xã:
- Khi đã chẩn đoán nghi ngờ là rau bong non dù ở thể nào cũng phải tư vấn và chuyển tuyến có điều kiện phẫu thuật và hồi sức, có nhân viên y tế cùng đi.
- Nếu có choáng phải hồi sức trước và trong khi chuyển tuyến: truyền dịch (nước muối sinh lý 9%o hoặc Ringer Lactate), cho thuốc giảm co tử cung rồi chuyển lên tuyến có trung tâm phẫu thuật ngay hoặc phải mời tuyến trên xuống hỗ trợ.
- Cho thuốc giảm co Nifedipine 10 mg ngậm dưới lưỡi, hoặc Spasmaverin 40 mg, uống 2 viên và tiêm bắp 10mg Morphin để giảm đau.
3.3. Vỡ tử cung
Vỡ tử cung là một tai biến sản khoa rất nguy hiểm dẫn đến tử vong mẹ và thai nếu không được chẩn đoán và xử trí kịp thời. Vỡ tử cung có thể hoàn toàn (thai và rau bị đẩy vào trong ổ bụng), hoặc vỡ dưới phúc mạc (thai và rau còn nằm trong tử cung), hoặc vỡ phức tạo với tổn thương các tạng khác.
Dấu hiệu dọa vỡ tử cung
- Sản phụ đau nhiều do cơn co tử cung mạnh và mau.
- Tử cung co cứng, chiều cao tử cung cao hơn so với lúc chưa có dấu hiệu dọa vỡ vì đoạn dưới tử cung kéo dài và căng phồng, thắt ngẵng thành một vòng giữa đoạn dưới và thân tử cung gọi là vòng Bandl. Vòng Bandl lên cao, tử cung có hình quả bầu nậm.
- Có thể chiều cao tử cung cao nhanh đột ngột.
- Thai suy: tim thai nhanh, chậm hoặc không đều.
- Thăm âm đạo : ngôi bất thường, ngôi cao hoặc chưa lọt.
Xử trí dọa vỡ tử cung
+ Thông tiểu.
+ Truyền dịch
+ Cho thuốc giảm cơn co tử cung: Nifedipine 10 mg x 1 viên ngậm dưới lưỡi hoặc Spasmaverin 40 mg uống 2 v, và giảm đau Morphin 10mg x 1 ống tiêm bắp.
+ Tư vấn, gửi tuyến trên ngay và có nhân viên y tế đi kèm.
Dấu hiệu vỡ tử cung
- Trước khi vỡ tử cung có dấu hiệu dọa vỡ tử cung trừ trường hợp có sẹo mổ cũ ở tử cung.
Thai phụ đang đau dữ dội, sau một cơn đau chói đột ngột, thì hết đau và có thể choáng.
- Cơn co tử cung không còn.
- Tim thai mất.
- Tử cung không còn hình trứng, không còn dấu hiệu vòng Bandl (dấu hiệu dọa vỡ).
- Bụng chướng, nắn đau.
- Sờ phần thai ngay dưới da bụng.
- Có thể ra máu âm đạo
- Thăm âm đạo không xác định ngôi thai.
- Ra máu ở âm đạo.
- Có dấu hiệu choáng: nhợt nhạt, vã mồ hôi, khó thở, mạch nhanh, huyết áp hạ.
Xử trí vỡ tử cung
+ Hồi sức chống choáng, tư vấn và chuyển ngay đến tuyến có khả năng phẫu thuật, nhất thiết phải có nhân viên y tế đi kèm.
+ Nếu tình trạng nặng phải mời tuyến trên đến hỗ trợ.
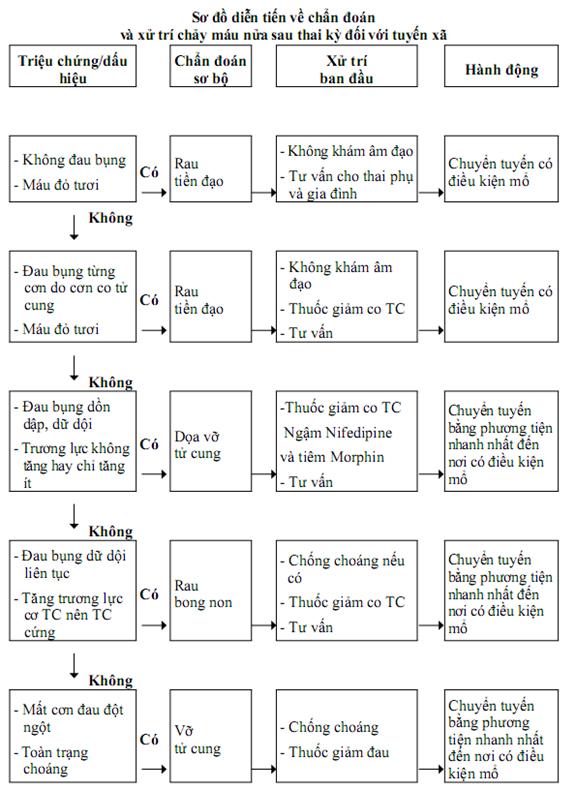
CHẨN ĐOÁN VÀ XỬ TRÍ CHẢY MÁU SAU ĐẺ
|
TÓM TẮT Chảy máu sau đẻ là cấp cứu sản khoa thường gặp nhất và là nguyên nhân gây tử vong mẹ hàng đầu. Xử trí chảy máu sau đẻ đòi hỏi nhanh, chính xác, đồng bộ và nhiều hành động cùng lúc. Cần kiểm tra và xử trí mọi nguyên nhân có thể. Luôn luôn kêu gọi hỗ trợ của đồng nghiệp và tuyến trên khi xử trí. |
Chảy máu âm đạo quá 500 ml sau đẻ được gọi là chảy máu sau đẻ. Có thể xảy ra khi rau còn trong buồng tử cung hoặc rau đã sổ ra ngoài.
1. NGUYÊN NHÂN CỦA CHẢY MÁU SAU ĐẺ:
- Đờ tử cung.
- Chấn thương đường sinh dục (rách âm hộ, âm đạo tầng sinh môn, rách cổ tử cung, vỡ tử cung và tụ máu đường sinh dục).
- Bất thường bong rau, sổ rau (sót rau, rau không bong)
- Rối loạn đông máu (có thể là nguyên nhân, và có thể là hậu quả của mất máu nhiều, khiến cho chảy máu nặng hơn).
2. XỬ TRÍ CHUNG:
- Huy động tất cả mọi người để cấp cứu
- Khẩn trương đánh giá thể trạng chung của sản phụ (các dấu hiệu sinh tồn: mạch, huyết áp, nhịp thở, nhịp tim, nhiệt độ).
- Nếu nghi ngờ có choáng hoặc bắt đầu có choáng phải xử trí ngay theo phác đồ xử trí choáng (xem bài Chẩn đoán và xử trí choáng sản khoa)
- Đánh giá tình trạng mất máu: đo số lượng máu chảy, xét nghiệm máu cấp nếu có thể….
- Thông tiểu
- Xoa bóp tử cung
- Tiêm Oxytocin bắp hay tĩnh mạch
- Thiết lập đường truyền tĩnh mạch.
- Gọi tuyến trên hoặc chuyển tuyến trên nếu thể trạng cho phép.
3. CHẨN ĐOÁN VÀ XỬ TRÍ CỤ THỂ
3.1. Đờ tử cung
Đờ tử cung là dấu hiệu cơ tử cung không co chặt lại thành khối an toàn sau khi rau đã sổ để thực hiện tắc mạch sinh lý, do đó gây chảy máu.
- Nguyên nhân có thể:
+ Cơ tử cung yếu: đẻ nhiều lần, tử cung có sẹo mổ, u xơ tử cung, tử cung dị dạng.
+ Tử cung bị căng giãn quá mức vì đa thai, đa ối, thai to.
+ Chuyển dạ kéo dài.
+ Nhiễm khuẩn ối.
+ Sót rau, màng rau trong buồng tử cung (đờ tử cung thứ phát).
+ Sản phụ suy nhược, thiếu máu, tăng huyết áp, tiền sản giật.
- Triệu chứng:
+ Chảy máu ngay sau khi sổ rau là triệu chứng phổ biến nhất. Máu có thể chảy liên tục với số lượng lớn hoặc chảy ri rỉ, hoặc khi ấn vào đáy tử cung máu sẽ chảy ồ ạt ra ngoài.
+ Tử cung giãn to, co hồi kém hoặc không co hồi, không có khối an toàn mặc dù rau đã sổ.
+ Mật độ tử cung mềm nhão, khi cho tay vào buồng tử cung không thấy tử cung bóp vào tay mà mềm nhẽo như ở trong cái túi, trong tử cung có toàn máu cục và máu loãng.
+ Dấu hiệu choáng mất máu : da xanh, niêm mạc nhợt, mạch nhanh, huyết áp hạ, khát nước, chân tay lạnh, vã mồ hôi.
- Xử trí tại xã
+ Khẩn trương, tiến hành song song cầm máu và hồi sức.
+ Dùng các biện pháp cơ học để cầm máu: xoa bóp tử cung, chẹn động mạch chủ bụng, ép tử cung qua thành bụng bằng hai tay.
Hình: ép tử cung qua thành bụng bằng 2 tay
+ Thông tiểu để bàng quang rỗng.
+ Kiểm soát tử cung lấy hết rau sót và máu cục rồi tiêm bắp thuốc Oxytocin 10 đơn vị, có thể tiêm bắp nhắc lại 2 lần. Đồng thời tiêm Ergometrin 0,2mg x 1 ống vào bắp hoặc Misoprostol 200mcg x 4 viên đặt hậu môn.
+ Truyền dịch chống choáng (tốt nhất là dùng Ringer latate hoặc dung dịch mặn đẳng trương). Trong dịch truyền cho thêm 10 đơn vị Oxytocin
+ Cho kháng sinh toàn thân đường tiêm.
+ Nếu không cầm được máu thì tư vấn và nhanh chóng chuyển lên tuyến trên hoặc mời tuyến trên hỗ trợ. Khi chuyển nhất thiết phải có nhân viên y tế đi kèm để theo dõi và hồi sức đồng thời xoa bóp tử cung liên tục.
3.2. Chấn thương đường sinh dục (rách âm hộ, âm đạo tầng sinh môn, rách cổ tử cung, vỡ tử cung và tụ máu đường sinh dục)
- Các nguyên nhân có thể:
+ Đỡ đẻ không đúng kỹ thuật: đẩy bụng, lạm dụng oxytocin.
+ Đẻ nhanh.
+ Thai to.
+ Cổ tử cung chưa mở hết mà sản phụ đã rặn.
+ Cắt tầng sinh môn không đúng lúc hoặc không giữ sau cắt.
- Triệu chứng:
+ Chảy máu xuất hiện ngay sau khi thai sổ, lượng máu mất nhiều hay ít tùy tổn thương nặng hay nhẹ.
+ Tử cung co tốt nhưng máu vẫn chảy ra ngoài âm hộ, máu đỏ tươi chảy rỉ rả hay thành dòng, liên tục.
+ Chẩn đoán rách ở tầng sinh môn và âm hộ dễ dàng qua quan sát bên ngoài.
+ Cần đặt van âm đạo để quan sát rách âm đạo.
+ Chẩn đoán rách cổ tử cung và cùng đồ bằng cách dùng van và 2 kẹp hình tim kiểm tra từng đoạn cổ tử cung để quan sát tìm chỗ rách (quan sát vòng quanh cổ tử cung).
+ Một loại chấn thương đường sinh dục có thể không kèm theo chảy máu ra ngoài là máu tụ sinh dục (ở âm hộ, âm đạo hay trong tiểu khung) nhưng có thể gây choáng nặng vì mất máu. Có thể nhìn thấy ở bên ngoài hoặc khi đặt van âm đạo.
- Xử trí tại xã:
+ Khẩn trương, tiến hành song song cầm máu và hồi sức.
+ Khâu lại tầng sinh môn nếu rách độ 1, 2
+ Nếu rách tầng sinh môn độ 3, rách âm đạo phức tạp, rách cổ tử cung rộng, vẫn tiếp tục chảy máu hoặc máu tụ phải chuyển tuyến trên hoặc mời tuyến trên xuống xử trí sau khi đã được chèn gạc đến tận cổ tử cung hoặc kẹp cầm máu tạm thời.
+ Nếu phát hiện khối máu tụ, chèn nhiều gạc âm đạo, sau đó chuyển tuyến trên hoặc mời tuyến trên xuống xử trí.
+ Cho kháng sinh toàn thân đường tiêm.
3.3. Bất thường về bong rau, sổ rau
3.3.1. Sót rau, sót màng
- Triệu chứng (thường không rõ ràng)
+ Chảy máu thường xuất hiện ngay sau khi sổ rau. Ra máu rỉ rả, lượng máu ra có thể ít, có thể nhiều, máu đỏ tươi có lẫn máu cục.
+ Tử cung có thể co hồi kém, máu đọng lại ở trong buồng tử cung làm tử cung căng to không co lại được, có thể gây đờ tử cung thứ phát.
+ Có thể phát hiện sớm sót rau sau đẻ bằng cách kiểm tra bánh rau và màng rau thấy thiếu. Chú ý đến những bánh rau phụ khi thấy các mạch máu trên màng rau.
+ Nếu không xử lý kịp thời, mất máu nhiều có dấu hiệu choáng: sản phụ khát nước, chân tay lạnh, vã mồ hôi, mạch nhanh nhỏ, huyết áp hạ.
- Xử trí:
+ Truyền dịch tĩnh mạch.
+ Cho thuốc giảm đau (Dolosal) và tiến hành kiểm soát tử cung (xem bài Kiểm soát tử cung).
+ Tiêm bắp 10 đơn vị Oxytocin và Ergometrin 0,2mg x 1 ống.
+ Cho kháng sinh toàn thân uống: Amoxilin 250mg x 4 viên/ngày x 7 ngày.
+ Theo dõi tiếp tục mạch, huyết áp, chảy máu và co hồi tử cung.
+ Nếu sản phụ choáng mà truyền dịch và xử trí không kết quả, tư vấn rồi chuyển lên tuyến trên hoặc mời tuyến trên hỗ trợ. Khi chuyển tuyến nhất thiết phải có nhân viên y tế đi kèm.
3.3.2. Rau không bong
Lý do được gọi là rau cài răng lược. Có thể toàn bộ hoặc một phần bánh rau bám sâu vào cơ tử cung. Tai biến này ít gặp.
- Triệu chứng:
+ Nếu là rau cài răng lược toàn phần: ít gặp, rau không bong trong vòng 30 phút sau khi sổ thai, rau bám chặt và không chảy máu.
+ Nếu là rau cài răng lược bán phần thì sau khi thai đã sổ 30 phút rau không bong được, nhưng có chảy máu nhiều hay ít tùy theo diện rau bong rộng hay hẹp.
+ Thường được phát hiện trong quá trình bóc rau nhân tạo không kết quả hay chỉ bóc được một phần và máu chảy nhiều.
+ Cần chú ý phân biệt với:
• Rau bám chặt: trường hợp rau không bong do lớp xốp kém phát triển, nhưng có thể bóc toàn bộ bánh rau bằng tay được.
• Rau mắc kẹt và rau cầm tù: trường hợp bánh rau đã bong nhưng không sổ tự nhiên được vì bị mắc kẹt ở một sừng tử cung do một vòng thắt của cơ đan chéo. Đặc biệt bánh rau dễ bị mắc kẹt trong trường hợp tử cung hai sừng. Loại này chỉ cần cho tay vào buồng tử cung là có thể lấy được rau ra vì bánh rau đã bong hoàn toàn.
- Xử trí tại xã:
+ Nếu chảy máu, tiến hành bóc rau và kiểm soát tử cung, cho tiêm bắp Oxytocin 10 đơn vị và Ergometrin 0,2mg tiêm bắp 1 ống, xoa bóp tử cung, hồi sức chống choáng, cho kháng sinh.
+ Nếu không bóc được hoặc vẫn chảy máu thì phải chuyển tuyến trên ngay hoặc mời tuyến trên hỗ trợ.
+ Nếu toàn bộ bánh rau không bong, không chảy máu thì không được bóc rau, phải chuyển lên tuyến trên ngay.
3.4. Rối loạn đông máu
Có thể là tiên phát do các bệnh về máu nhưng thường là thứ phát do chảy máu nhiều mất sinh sợi huyết (đông máu nội quản rải rác). Đây là một tình trạng nặng làm cho chảy máu trở nên khó cầm, và đòi hỏi điều trị chuyên biệt.
Tại tuyến xã, các hành động bao gồm hồi sức chống choáng, tư vấn và chuyển tuyến trên ngay.
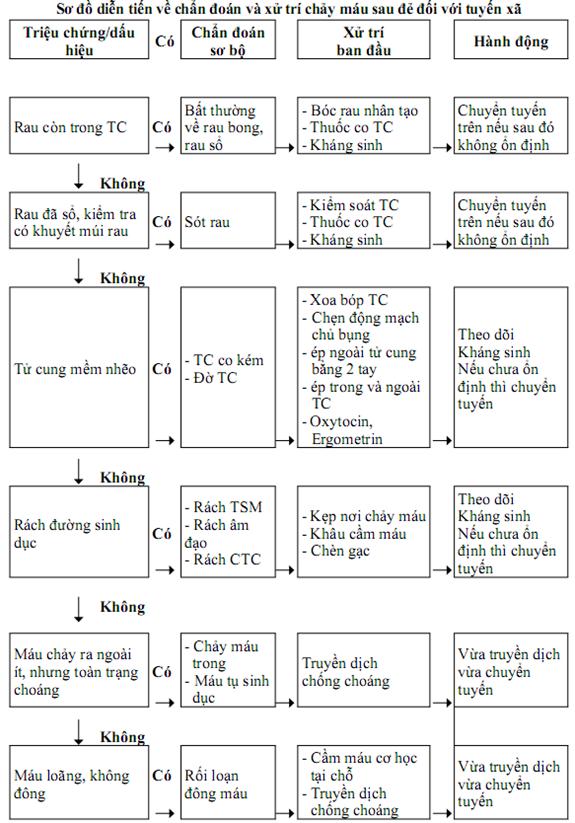
CHẨN ĐOÁN VÀ XỬ TRÍ
TĂNG HUYẾT ÁP, TIỀN SẢN GIẬT VÀ SẢN GIẬT
|
TÓM TẮT Bệnh lý tăng huyết áp, tiền sản giật và sản giật trong thai nghén có cơ chế bệnh sinh phức tạp. Tại tuyến xã, các xử trí tập trung vào giải quyết cấp cứu cơn giật nếu có, sau đó chuyển tuyến. |
Tăng huyết áp là một triệu chứng có thể có trước lúc mang thai hoặc xuất hiện lúc mang thai, hay đã có sẵn và nặng lên do thai nghén.
Điều này có nghĩa là tăng huyết áp khi có thai có thể có nguyên nhân độc lập với tình trạng mang thai hoặc nguyên nhân do thai. Nhưng dù nguyên nhân gì thì tăng huyết áp trong thai nghén là dấu hiệu báo động, hoặc dấu hiệu biểu hiện của một thai kỳ đầy nguy cơ, có thể gây tử vong mẹ và thai nhi.
Trong sản khoa, tăng huyết áp đi kèm với protein niệu và phù tạo nên một bệnh cảnh đặc biệt mà trước đây người ta thường gọi là nhiễm độc thai nghén thì ngày nay được gọi là tiền sản giật. Tiền sản giật có 2 mức độ là trung bình và nặng.
Định nghĩa tăng huyết áp.
- Khi huyết áp tâm trương trên 90 mmHg hoặc huyết áp tâm thu trên 140 mmHg đối với người không biết số đo huyết áp bình thường của mình;
- Khi huyết áp tâm trương tăng 15 mmHg hoặc huyết áp tâm thu tăng trên 30 mmHg so với huyết áp bình thường trước khi có thai.
Lưu ý đo huyết áp 2 lần cách nhau 4 giờ.
Phân loại tăng huyết áp và thai nghén:
|
Triệu chứng |
Chẩn đoán |
|
Huyết áp tâm thu ≥ 140mmHg hoặc huyết áp tâm trương ≥ 90mmHg, trước 20 tuần tuổi thai. |
Tăng huyết áp mạn tính. |
|
- Huyết áp ≥ 140/90mmHg hoặc huyết áp tâm trương từ 90 - 110mmHg đo 2 lần cách nhau 4 giờ, sau 20 tuần tuổi thai. - Không có protein niệu. |
Thai nghén gây tăng huyết áp. |
|
- Huyết áp ≥ 140/90mmHg hoặc huyết áp tâm trương từ 90-110mmHg, đo 2 lần cách nhau 4 giờ, sau 20 tuần tuổi thai. - Protein niệu có thể tới ++. - Không có triệu chứng khác. |
Tiền sản giật trung bình. |
|
- Huyết áp tâm trương 110mmHg trở lên sau 20 tuần tuổi thai và protein niệu +++ hoặc hơn. - Ngoài ra có thể có các dấu hiệu sau: + Tăng phản xạ. + Đau đầu tăng, chóng mặt. + Nhìn mờ, hoa mắt. + Thiểu niệu (dưới 400ml/24 giờ). + Đau vùng thượng vị. + Phù phổi. |
Tiền sản giật nặng. |
|
- Có cơn giật. - Hôn mê. - Kèm theo một số dấu hiệu tiền sản giật nặng. |
Sản giật. |
Chú ý: Khi có nghi ngờ huyết áp cao hay các bệnh lý tiền sản giật thì phải chuyển tuyến trên ngay. Tuyến xã chỉ thực hiện cấp cứu trong lúc sản phụ lên cơn giật.
1. TIỀN SẢN GIẬT
Tiền sản giật là sự phát triển của tăng huyết áp và protein niệu, do thai nghén. Tiền sản giật - sản giật xảy ra sau tuần lễ thứ 20 của thai kỳ và chấm dứt sau 6 tuần sau đẻ.
1.1. Triệu chứng lâm sàng và cận lâm sàng
- Tăng huyết áp: Như trên.
- Protein niệu
+ Protein niệu: mẫu xét nghiệm nước tiểu muốn chính xác phải được lấy cả 24 giờ.
+ Protein niệu thường là dương tính khi lớn hơn 0,3g/lít (nước tiểu 24 giờ) hoặc trên 0,5g/lít (một mẫu nước tiểu ngẫu nhiên) (tương đương +).
|
Mức độ protein niệu (nước tiểu 24 giờ) |
|
|
Vết |
0,1g/l |
|
+ |
0,3g/l |
|
++ |
1,0g/l |
|
+++ |
3,0g/l |
|
++++ |
10,0g/l |
- Phù
+ Theo cổ điển, phù được mô tả như một dấu hiệu sớm nhất của tiền sản giật đang phát triển. Tuy nhiên, phù sinh lý cũng xuất hiện trên 85% sản phụ có thai trong 3 tháng cuối. Phù được coi là là sinh lý khi chỉ phù nhẹ ở chân, mắt cá, sáng chưa phù, chiều mới phù, nằm nghỉ ngơi kê chân cao sẽ hết. Được xem là phù bệnh lý, nếu như phù toàn thân: tay, chân, cả mặt khi mới thức dậy buổi sáng, có khi kèm theo tràn dịch màng bụng hoặc màng phổi. Phù có thể ở mức độ nhẹ hay nặng, có thể chỉ thấy khi ấn lõm mắt cá chân.
+ Tăng cân nhanh hơn bình thường. (Bình thường, trong quá trình mang thai, người mẹ có thể tăng từ 9-12 kg, nhưng trong một tuần không tăng quá 1kg).
- Dấu hiệu cận lâm sàng: tuyến xã có thể không có xét nghiệm sinh hóa. Nếu có có thể thấy tăng creatinin máu, acid uric máu, và có thể tăng ure máu trong trường hợp nặng. Ngoài ra, có thể thấy men gan tăng cao, dự trữ kiềm giảm, soi đáy mắt có dấu hiệu phù gai thị, xuất huyết võng mạc…
1.2. Hình thái lâm sàng của tiền sản giật
|
Triệu chứng |
Tiền sản giật trung bình |
Tiền sản giật nặng |
|
Huyết áp tâm trương |
< 90="" -=""> |
≥ 110mmHg |
|
Protein niệu |
Vết, + hoặc ++ |
+++ hoặc nhiều hơn |
|
Nhức đầu |
Không |
Có |
|
Rối loạn thị giác: mờ mắt, nhìn đôi |
Không |
Có |
|
Đau thượng vị |
Không |
Có |
|
Nôn, buồn nôn |
Không |
Có |
|
Thiểu niệu |
Không |
Có |
|
Creatinin máu |
Bình thường |
Tăng |
|
Giảm tiểu cầu |
Không |
Có |
|
Tăng bilirubin máu |
Không |
Có |
|
Tăng men gan |
Tăng rất ít |
Tăng đáng kể |
|
Thai chậm phát triển |
Không |
Có |
|
Phù phổi |
Không |
Có |
1.3. Biến chứng của tiền sản giật nặng
- Biến chứng về phía mẹ
+ Sản giật.
+ Xuất huyết não.
+ Mù mắt.
+ Hoại tử ống thận cấp, suy thận cấp.
+ Chảy máu dưới bao gan, có thể vỡ gan xuất huyết vào ổ bụng.
+ Suy tim cấp.
+ Phù phổi cấp.
+ Có thể gây rối loạn đông máu như giảm tiểu cầu, đông máu rải rác trong lòng mạch.
- Biến chứng về phía con
+ Thai chậm phát triển trong tử cung (56%).
+ Đẻ non (40%), do tiền sản giật nặng hoặc sản giật phải cho đẻ sớm.
+ Tử vong chu sinh: tỉ lệ tử vong chu sinh tăng cao nếu có biến chứng rau bong non, đẻ non. Tử vong chu sinh khoảng 10%.
1.4. Điều trị tại xã
- Không có điều trị nào tại tuyến xã, khi nghi ngờ bệnh lý tiền sản giật phải chuyển tuyến ngay cho dù tiền sản giật trung bình.
2. SẢN GIẬT
Sản giật được xác định là khi xuất hiện những cơn co giật hoặc hôn mê trên một người bệnh có hội chứng tiền sản giật nặng. Đây là một biến chứng cấp tính của tiền sản giật nặng. Sản giật có thể xẩy ra trước, trong hoặc sau khi đẻ.
2.1. Triệu chứng lâm sàng và cận lâm sàng
- Triệu chứng lâm sàng
Trên lâm sàng mỗi cơn giật điển hình thường trải qua 4 giai đoạn:
+ Giai đoạn xâm nhiễm: khoảng 30 giây đến 1 phút. Có những cơn kích thích ở vùng mặt, miệng, mí mắt nhấp nháy, nét mặt nhăn nhúm sau đó cơn giật lan tràn xuống 2 tay.
+ Giai đoạn giật cứng: khoảng 30 giây. Toàn thân co cứng, các cơ thanh quản và hô hấp co thắt lại làm cho người bệnh dễ ngạt thở vì thiếu oxy.
+ Giai đoạn giật gián cách: giai đoạn này kéo dài khoảng 1 phút. Sau cơn giật cứng các cơ toàn thân và chi trên giãn ra trong chốc lát, rồi liên tiếp những cơn co giật toàn thân, lưỡi lè ra thụt vào nên rất dễ cắn vào lưỡi, miệng sùi bọt mép.
+ Giai đoạn hôn mê: các cử động co giật thưa dần rồi ngưng. Người bệnh rơi vào hôn mê. Tùy theo tình trạng nặng, nhẹ mà người bệnh có thể hôn mê nhẹ hoặc hôn mê sâu. Nếu nhẹ thì 5 - 7 phút người bệnh sẽ tỉnh lại, nếu hôn mê sâu, có thể kéo dài vài giờ đến vài ngày. Người bệnh mất tri giác, đồng tử giãn rộng, rối loạn cơ vòng nên đại tiểu tiện không tự chủ. Nếu nặng có thể tử vong trong tình trạng hôn mê kéo dài.
- Triệu chứng cận lâm sàng: tuyến xã có thể không có các xét nghiệm này. Nếu có thì có thể phát hiện
+ Thiểu niệu hoặc vô niệu. Nước tiểu: protein niệu tăng cao. Cặn nước tiểu: hồng cầu, bạch cầu, trụ hạt (+).
+ Urê, creatinin và acid uric máu có thể tăng.
+ Soi đáy mắt: có thể phù gai thị, xuất huyết võng mạc. . .
+ Xét nghiệm chức năng gan: tăng men gan và giảm tiểu cầu.
+ Não: các tổn thương có thể gặp bao gồm phù, huyết khối, thiếu máu khu trú và chảy máu não.
2.2. Chẩn đoán
Chẩn đoán xác định dựa trên triệu chứng lâm sàng của cơn co giật điển hình hoặc hôn mê trên một người bệnh có hội chứng tiền sản giật.
Chẩn đoán phân biệt với cơn động kinh, hysteria, hôn mê do các bệnh lý khác…
2.3. Biến chứng
- Về phía mẹ:
+ Cắn phải lưỡi khi lên cơn co giật.
+ Ngạt thở.
+ Phù phổi cấp, viêm gan cấp, viêm thận cấp.
+ Xuất huyết não, màng não.
+ Mù, giảm thị lực.
+ Tăng huyết áp mạn, viêm gan, viêm thận mạn.
- Về phía con:
+ Thai kém phát triển trong tử cung.
+ Đẻ non.
+ Thai chết trong tử cung.
2.4. Điều trị tại xã
- Ngáng miệng để không cắn phải lưỡi, ủ ấm
- Diazepam 10mg/ống, tiêm bắp hay tiêm tĩnh mạch chậm 1 ống
- Magie sunfat: ống 15%, tiêm tĩnh mạch chậm 2 ống
- Chuyển tuyến tỉnh, cố định người bệnh tốt trong khi chuyển.
CÁC BẤT THƯỜNG HAY GẶP TRONG SẢN KHOA: CHẨN ĐOÁN VÀ XỬ TRÍ CHOÁNG SẢN KHOA, CHẨN ĐOÁN VÀ XỬ TRÍ NGÔI BẤT THƯỜNG, NGÔI MÔNG, CHẨN ĐOÁN VÀ XỬ TRÍ SA DÂY RAU, CHẨN ĐOÁN VÀ XỬ TRÍ DỌA ĐẺ NON, ĐẺ NON
A. CHẨN ĐOÁN VÀ XỬ TRÍ CHOÁNG SẢN KHOA
|
TÓM TẮT Là một tình trạng cấp cứu, có thể xảy ra bởi nhiều nguyên nhân khác nhau. Quan trọng nhất tại tuyến xã là hành động nhanh chóng, tích cực, kêu gọi trợ giúp và chuyển tuyến kịp thời, cho dù nguyên nhân khó xác định. |
Choáng là một trình trạng suy sụp tuần hoàn, làm giảm hoặc ngừng cung cấp máu, oxy đến nuôi dưỡng các cơ quan, đặc biệt là các cơ quan quan trọng như tim, phổi, não. Tình trạng này nguy hiểm trực tiếp đến tính mạng sản phụ.
Trong sản khoa, choáng thường gặp do mất máu, hoặc do nhiễm khuẩn, hoặc do đau đớn.
1. BIỂU HIỆN LÂM SÀNG CHUNG:
- Mạch nhanh nhỏ (≥ 100 lần/phút), có khi không đều, mạch ngoại biên không bắt được.
- Huyết áp tụt < 90/60="">
- Da xanh tái, niêm mac nhợt (quanh môi, mi mắt và lòng bàn tay)
- Vã mồ hôi.
- Tay chân lạnh do co mạch ngoại vi
- Nhịp thở nhanh nông ( nhịp thở thường trên 30 lần/phút) .
- Lơ mơ, vật vã, hôn mê
- Thiểu niệu hoặc vô niệu (< 400ml/24="">
- Nếu choáng do nhiễm khuẩn, nhiễm độc tố có thể thấy sản phụ sốt cao, rét run hoặc hạ nhiệt độ, xuất huyết dưới da. Xét nghiệm máu thấy bạch cầu tăng cao hoặc giảm rất thấp.
- Nếu choáng do mất máu có thể xét nghiệm hồng cầu, huyết sắc tố và hematocrit giảm.
- Choáng do đau sẽ thấy xét nghiệm máu bình thường.
2. XỬ TRÍ TẠI XÃ:
- Kêu gọi mọi người đến giúp đỡ cùng cấp cứu bệnh nhân
- Người bệnh nằm đầu thấp
- Kiểm tra các dấu hiệu sinh tồn: mạch, huyết áp, nhịp thở, nhịp tim, nhiệt độ.
- Đảm bảo thông thoáng đường thở bằng cách cho bệnh nhân nằm tư thế đầu ngửa thấp (hoặc quay về một bên nếu bệnh nhân nôn)
- Hút đờm dãi nếu bệnh nhân tiết nhiều đờm dãi và cho bệnh nhân thở oxy qua mũi với tốc độ 6 - 8 l/phút. Tại tuyến xã nếu không có bình oxy có thể cho bệnh nhân thở oxy qua túi đựng oxy, tốt nhất nên cho oxy đi qua một bình chứa nước để đảm bảo đủ độ ẩm.
- Bù khối lượng tuần hoàn bằng truyền tĩnh mạch tốc độ nhanh các dung dịch đẳng trương (Ringer lactate, muối đằng trương 9‰), không nên dùng các dung dịch đường để bồi phụ tuần hoàn. Trong trường hợp nguy cấp cần lập nhiều đường truyền dịch cùng một lúc. Tốc độ truyền có thể tới 1 lít/ 15 - 20 phút, trong giờ đầu tiên phải truyền được 2 lít dịch.
- Gọi tuyến trên để được giúp đỡ, hoặc tư vấn gia đình và chuyển tuyến trên khi tình trạng huyết động cho phép, có nhân viên y tế đi kèm. Duy trì truyền dịch, đặt sonde theo dõi lượng nước tiểu trong khi chờ chuyển tuyến trên và trên đường chuyển tuyến.
B. CHẨN ĐOÁN VÀ XỬ TRÍ NGÔI BẤT THƯỜNG, NGÔI MÔNG
|
TÓM TẮT Ngôi mông, ngôi trán, thóp trước, ngôi mặt và ngôi vai là các ngôi bất thường. Khi phát hiện trước chuyển dạ, phải chuyển tuyến. Không có chỉ định xử trí nào cho tuyến xã trừ phi trường hợp cấp cứu, thai sắp sổ. |
1. NGÔI MÔNG
Ngôi mông hay ngôi ngược là một loại ngôi dọc; đầu thai nằm ở phía đáy tử cung, mông trình diện trước eo trên.
Ngôi mông là một ngôi đẻ khó do nguy cơ mắc đầu hậu có thể làm cho thai chết hoặc gây sang chấn do lấy đầu hậu khó khăn.
1.1. Chẩn đoán
- Hỏi: sản phụ cảm giác tức một bên hạ sườn. Thai máy nhiều chỗ.
- Nhìn: tử cung hình trứng, trục dọc.
- Nghe tim thai: ngang rốn hay cao hơn rốn.
- Khám:
+ Cực trên (ở đáy tử cung) cứng, tròn và di động linh hoạt là đầu.
+ Cực dưới (ở vùng đoạn dưới) mềm, ít di động hơn là mông.
- Siêu âm: đầu thai ở phía trên, vùng thượng vị, hoặc hạ sườn
- Thăm âm đạo lúc đã chuyển dạ sờ thấy điểm mốc là xương cùng, mông, có thể thấy chân thai nhi
1.2. Xử trí tại xã
- Tư vấn cho thai phụ và gia đình về những nguy cơ của ngôi mông.
- Thai từ 30 tuần phải chuyển tuyến trên theo dõi và xử trí.
- Nếu đã chuyển dạ, cho thuốc giảm co rồi chuyển ngay lên tuyến trên.
- Trong trường hợp bất đắc dĩ, ngôi thai đã lọt, không kịp chuyển tuyến trên, bắt buộc phải đỡ đẻ tại tuyến xã, các bước thực hiện như sau:
+ Gọi người đến hỗ trợ
+ Chuẩn bị hồi sức sơ sinh tốt: cán bộ biết và thực hiện tốt kỹ thuật hồi sức sơ sinh, các phương tiện và dụng cụ hồi sức sơ sinh.
+ Đặt một dây truyền tĩnh mạch với dung dịch Glucose 5%
+ Hướng dẫn sản phụ thở đều không rặn
+ Cứ để thai sổ tự nhiên
+ Khi mông thai nhi sổ ra khỏi âm hộ, tiêm 5 đơn vị Oxitoxin qua đường dây truyền vào tĩnh mạch, đồng thời kéo nhẹ dây rốn, tránh đứt dây rốn
+ Người đỡ chính: Dùng một khăn vải mềm bọc quanh đùi và ôm lấy thai nhi nhưng không được kéo thai nhi.
+ Nên cắt TSM rộng trước khi đỡ đẻ, giúp thai sổ dễ dàng hơn.
+ Ấn giúp đầu thai nhi cúi tốt hơn: người phụ dùng bàn tay hoặc mấy ngón tay ấn lên bờ trên khớp mu, đồng thời hướng dẫn cho sản phụ rặn tốt.
+ Đỡ đầu theo phương pháp Bờ Rát (Bracht): Điều chỉnh cơn co tốt và hướng dẫn cho sản phụ rặn tốt, đầu thai nhi lọt xuống eo dưới
· Quay cho đầu thai nhi về chẩm vệ (xương chẩm nằm dưới khớp vệ)
· Dùng ngón trỏ và ngón giữa ôm lấy cổ thai nhi, kéo xuống phía dưới chân người đỡ đẻ để cho đầu thai cúi tốt hơn và xuống sâu hơn để hạ chẩm tì dưới xương vệ,
· Bàn tay kia nắm lấy hai chân của thai kéo lên cao lật nhẹ nằm lên phía trên cho lưng thai nhi nằm trên bụng mẹ, Khi thực hiện động tác này: cằm, mồm, mũi, trán lần lượt lướt qua tầng sinh môn và sổ ra khỏi âm hộ.
+ Đỡ đầu theo phương pháp Mô ri xô (Mauriceau): do sản phụ rặn non, rặn liên tục hoặc người đỡ đẻ kéo làm cho đầu thai nhi ngửa, cúi không tốt. Cách đỡ đầu theo phương pháp này như sau:
· Quay cho thai nằm sấp, đầu dưới khớp vệ.
· Phối hợp hai tay: người đỡ đẻ luồn một tay vào âm đạo sát xương cùng, để cho thai nhi nằm lên cánh tay (như cưỡi ngựa), cho hai ngón tay đè vào mặt trên và sát gốc lưỡi. Tay còn lại sát lưng thai nhi, dùng ngón trỏ và ngón giữa ấn mạnh vào gáy thai nhi cho đầu cúi tốt, hai ngón tay trong miệng thai nhi kéo thai nhi theo hướng xuống dưới. Sự phối hợp hai động tác này (cả hai tay) làm cho đầu cúi tốt hơn.
· Sau khi ấn cho đầu thai nhi cúi, hai ngón tay trỏ và giữa nắm lấy gáy của thai nhi phối hợp với tay kia và kéo làm cho đầu thai nhi xuống sâu hơn để chuẩn bị sổ.
· Khi hạ chẩm tì dưới khớp vệ, phối hợp hai tay kéo cho thai ngửa dần để cằm, mồm, mũi, trán lướt qua tầng sinh môn và sổ ra khỏi âm hộ.
+ Hồi sức sơ sinh thật tốt:
· Trong đỡ đẻ ngôi ngược bao giờ sơ sinh cũng bị ngạt, thậm chí ngạt nặng cho nên phải chuẩn bị và hồi sức thật tốt. Nếu sau hồi sức, thể trạng sơ sinh không tốt phải chuyển ngay lên tuyến trên.
· Kiểm tra và khâu tầng sinh môn thật tốt tránh chảy máu do để khoảng trống. Nếu không đảm bảo an toàn cho mẹ và con nên chuyển ngay lên tuyến trên.
· Nếu sau đẻ bị chảy máu thì kiểm tra xem có bị đờ tử cung hoặc chấn thương đường sinh dục.
· Nếu tiếp tục chảy máu, chuyển lên tuyến trên.

Hình: Thủ thuật Mauriceau-Smellie-West đỡ đầu hậu trong ngôi mông.
2. NGÔI MẶT
2.1. Chẩn đoán
Là ngôi đầu ngửa tối đa, mặt thai trình diện trước eo trên. Ngôi mặt được chẩn đoán xác định trong quá trình theo dõi cuộc chuyển dạ bằng cách thăm âm đạo.
Thăm âm đạo để chẩn đoán xác định: tìm được mốc của ngôi là mỏm cằm, việc chẩn đoán xác định sẽ dễ hơn khi cổ tử cung đã mở nhưng phải cẩn thận để không làm vỡ ối, tránh chấn thương (nhãn cầu) cho thai nhi.
2.2. Xử trí tại xã
Tư vấn cho sản phụ và gia đình và chuyển tuyến trên. Nếu chuyển dạ mà ngôi thai sắp sổ (ngôi mặt cằm trước) thì có thể đỡ tại xã: để cằm cố định dưới khớp mu, sau đó miệng, mũi, trán, thóp trước lần lượt sổ ra ngoài âm hộ, rồi đến hạ chẩm. Tầng sinh môn cần được cắt rộng rãi.
3. NGÔI TRÁN VÀ NGÔI THÓP TRƯỚC
3.1. Chẩn đoán
Là ngôi trung gian giữa ngôi mặt và ngôi chỏm, đầu không cúi hẳn mà cũng không ngửa hẳn, trán hoặc thóp trước của thai nhi trình diện trước eo trên.
Chỉ có thể chẩn đoán được qua thăm âm đạo khi cổ tử cung đã mở đủ rộng, 3cm trở lên. Thăm âm đạo có thể sờ thấy gốc mũi, hai hố mắt, trán và thóp trước (ngôi trán) hoặc sờ thấy thóp trước ở chính giữa tiểu khung (ngôi thóp trước). Thóp trước hình trám có 4 cạnh và 4 góc.
3.2. Xử trí tại xã:
Đây là ngôi thai không thể đẻ đường âm đạo, vì thế theo dõi sát các cuộc chuyển dạ đẻ ngôi đầu để phát hiện sớm, đặc biệt là các trường hợp chuyển dạ kéo dài, ngôi cao không lọt. Nếu chẩn đoán là ngôi trán hoặc ngôi thóp trước cần tư vấn và chuyển tuyến trên ngay.
4. NGÔI VAI
4.1. Chẩn đoán
Ngôi vai (ngôi ngang) là một ngôi thai không nằm theo trục của tử cung mà nằm ngang hoặc chếch, trục của thai không trùng với trục của tử cung.
- Nhìn: bụng bè ngang, nắn thấy đầu thai ở mạng sườn hoặc hố chậu, chiều cao tử cung thấp hơn so với tuổi thai.
- Sờ nắn: không thấy cực thai ở đáy tử cung mà lại sờ được 2 cực ở 2 hố chậu.
+ Nắn trên xương vệ không thấy gì trừ khi chuyển dạ lâu vai đã lọt vào trong tiểu khung.
+ Phải xác định thêm xem lưng ở đâu nếu lưng trước sờ thấy diện phẳng, nếu lưng sau sờ thấy chân tay lổn nhổn.
- Thăm âm đạo: thấy tiểu khung rỗng, ối rất phồng. Vai có thể nhầm với mông, nhưng có thể sờ thấy xương sườn.
- Khi có chuyển dạ, nếu ối vỡ, cổ tử cung mở có thể sờ thấy mỏm vai hoặc tay thai nhi ở trong âm đạo. Có thể sờ thấy sa một bàn tay hay một cánh tay vào âm đạo, thò ra ngoài âm hộ và nhiễm khuẩn.
4.2. Xử trí tại xã
- Tư vấn, thai từ 36 tuần chuyển tuyến trên theo dõi và xử trí. Đây là ngôi thai không thể đẻ đường âm đạo.
- Nếu có chuyển dạ, phải chuyển lên tuyến trên sau khi cho thuốc giảm co Spasmaverin 40 mg, 2 viên uống.
- Trong trường hợp ối đã vỡ cần cho ngay thuốc giảm co bóp tử cung, thông tiểu và cho kháng sinh dự phòng và chuyển tuyến ngay.
C. CHẨN ĐOÁN VÀ XỬ TRÍ SA DÂY RAU
|
TÓM TẮT Sa dây rau là một cấp cứu hàng đầu đòi hỏi xử trí nhanh chóng do nguy cơ tử vong thai nhi do chèn ép dây rau. Chuyển tuyến ngay khi phát hiện và các xử trí để giảm nguy cơ dây rau chèn ép. |
Sa dây rau là tình trạng dây rau bị sa trước ngôi thai. Sa dây rau có thể xảy ra lúc còn ối (sa dây rau trong bọc ối) hay nguy hiểm hơn là sa dây rau sau khi vỡ ối.
Sa dây rau gây ra suy thai cấp do cuống rốn bị chèn ép giữa ngôi và thành chậu hông hoặc do khi bị sa ra ngoài âm đạo việc cung cấp máu của dây rau cho thai bị đình trệ do sự co thắt của các mạch máu dây rau. Nếu không lấy thai ra ngay thì có khả năng thai bị chết trong vòng 30 phút.
1. CHẨN ĐOÁN
Chẩn đoán thường dễ, trong quá trình chuyển dạ có thể thấy:
- Sa dây rau trong bọc ối: khám âm đạo thấy dây rau nằm ở bên hoặc dưới ngôi thai nhưng vẫn trong bọc ối.
- Nếu ối đã vỡ: Thăm âm đạo thấy dây rau sa trong âm đạo, có khi ra ngoài âm hộ. Sờ có thể thấy dây rau còn đập
- Cổ tử cung thường chưa mở hết.
- Ngôi thai còn cao, có thể là ngôi bất thường.
2. XỬ TRÍ TẠI XÃ
2.1. Sa dây rau trong bọc ối
+ Tư vấn cho sản phụ không rặn để bảo vệ ối khỏi bị vỡ.
+ Sản phụ nằm theo tư thế nằm đầu thấp, mông cao.
+ Dùng thuốc giảm co tử cung, như Nifedipin 10mg đặt dưới lưỡi 1 viên, hoặc
Salbutamol viên 2mg x 2 viên uống, và Spasmaverin 40 mg, uống 2 viên
+ Chuyển tuyến trên, sản phụ nằm theo tư thế mông cao.
2.2. Sa dây rau khi ối đã vỡ
- Xác định xem dây rau còn đập không bằng cách kẹp dây rau vào giữa hai ngón tay để xem dây rau đập mạnh, yếu hay không đập. Đồng thời nghe tim thai trên bụng mẹ.
- Nếu thai còn sống:
+ Cho sản phụ nằm tư thế đầu thấp, đánh giá mức độ tiến triển của cuộc chuyển dạ và tình trạng thai nhi.
+ Nếu đủ điều kiện đẻ nhanh: cho đẻ đường dưới.
+ Nếu không đủ điều kiện đẻ đường dưới: chuyển tuyến trên.
+ Dùng thuốc giảm co tử cung như Nifedipin 10mg đặt dưới lưỡi 1 viên, hoặc Salbutamol viên 2mg x 2 viên và Spasmaverin 40 mg, uống 2 viên.
+ Cho 2 ngón tay vào trong âm đạo để đẩy ngôi thai lên cao để tránh chèn ép vào dây rau.
+ Nếu dây rau sa ra ngoài âm hộ: nhẹ nhàng bọc dây rau bị sa vào gạc lớn tẩm huyết thanh mặn đẳng trương 9‰ ấm, chuyển ngay lên tuyến trên.
+ Tư vấn sản phụ không nên rặn và những diễn biến xấu có thể xảy ra đối với thai.
- Nếu xác định là thai đã chết (dây rau hết đập, không nghe thấy tim thai) thì không còn là cấp cứu nữa.
+ Giải thích cho sản phụ và người nhà rồi chuyển lên tuyến trên.
+ Chỉ giữ lại ở cơ sở nếu là ngôi đầu và cuộc đẻ sắp kết thúc. Theo dõi để cuộc đẻ tiến triển bình thường.
D. CHẨN ĐOÁN VÀ XỬ TRÍ DỌA ĐẺ NON VÀ ĐẺ NON
|
TÓM TẮT Chuẩn bị sẵn sàng cho chuyển tuyến trong mọi trường hợp dọa đẻ non hay đẻ non. Tuy nhiên, người đỡ đẻ tại xã cần có các kỹ năng chăm sóc sơ sinh căn bản. |
Dọa đẻ non và đẻ non là hiện tượng thai nghén bị đe dọa hay bị chuyển dạ đẻ khi thai chưa đủ tháng nhưng vẫn có thể sống được, trong vòng từ hết 22 đến hết 37 tuần tuổi (dưới 259 ngày).
1. DỌA ĐẺ NON
1.1. Chẩn đoán
+ Tuổi thai từ hết 22 đến dưới 37 tuần.
+ Chiều cao tử cung phù hợp với tuổi thai.
+ Có cơn co tử cung gây đau bụng.
+ Cổ tử cung còn dài đóng kín.
+ Có thể có ra máu hay chất nhầy mầu hồng âm đạo.
+ Nếu có siêu âm thấy rau bám bình thường, tim thai đập đều.
1.2. Xử trí tại xã:
+ Nằm nghỉ tuyệt đối, phục vụ tại giường, nên nằm nghiêng trái cho tới khi hết cơn co, hết ra máu.
+ Tư vấn lý do cần nằm nghỉ để giảm cơn co.
+ Cho ngậm dưới lưỡi nifedipin 10mg x 1 viên, hoặc uống salbutamol 2 mg x 2 viên/
chia 2 lần trong ngày, và spasmaverin 40 mg x 4 viên/chia 2 lần trong ngày.
+ Nếu tiến triển không tốt thì tư vấn rồi chuyển tuyến trên.
2. ĐẺ NON
2.1. Chẩn đoán
+ Tuổi thai từ hết 22 đến dưới 37 tuần.
+ Cổ tử cung xóa, có khi đã mở.
+ Cơn co tử cung đều đặn, gây đau, tần số 3 con co trong 10 phút.
+ Có dịch nhầy mầu hồng hoặc máu.
+ Đầu ối đã thành lập.
2.2. Xử trí tại xã:
+ Tư vấn về lý do không thể giữ được thai.
+ Chuyển tuyến trên càng sớm càng tốt.
+ Chỉ thực hiện đỡ đẻ khi không thể chuyển đi được: đỡ đẻ ở xã như bình thường, hút nhớt kỹ cho trẻ, ủ ấm, tiêm vitamin K1 (xem bài Chăm sóc trẻ sơ sinh non tháng, nhẹ cân).
+ Chăm sóc mẹ: theo dõi chảy máu. Kiểm soát tử cung nếu chảy máu do sót rau, thiếu rau. Tư vấn.
+ Chuyển cả mẹ và con lên tuyến trên.
CHẨN ĐOÁN VÀ XỬ TRÍ SUY THAI CẤP
|
TÓM TẮT Chẩn đoán suy thai cấp là không dễ dàng đối với tuyến xã không có máy monitor sản khoa hay Doppler tim thai. Phải theo dõi liên tục. Khi phát hiện suy thai cấp, phải chuyển tuyến ngay. |
Thai suy là tình trạng thai bị thiếu oxy khi còn nằm trong tử cung. Thai suy nặng có thể dẫn đến tử vong. Thai suy cấp là những thai suy gặp trong chuyển dạ. Lý do thai suy cấp có thể do cơn co tử cung quá mạnh, hoặc trên các cuộc chuyển dạ kéo dài cho dù cơn co tử cung bình thường, hoặc ở các thai đã có suy thai mãn tính do bệnh lý của thai và của mẹ.
1. CHẨN ĐOÁN
1.1. Nhịp tim thai: Theo dõi bằng ống nghe tim thai hoặc bằng máy monitor sản khoa nếu có.
- Tần số:
Nhịp tim thai nhanh (trên 160 nhịp/ phút): thường gặp trong thai suy mức độ nhẹ vì tim thai còn khả năng bù trừ; hoặc chậm (dưới 120 nhịp/phút), nếu kéo dài có nghĩa là thai thiếu oxy cần cho đẻ nhanh. Nếu dùng ống nghe tim thai, cần đếm cả 1 phút, đếm trước và ngay sau cơn co tử cung.
- Độ dao động tim thai: nhịp tim thai không đều, lúc nhanh, lúc chậm, đặc biệt khi vừa hết cơn co tử cung thấy nhịp tim thai chậm hẳn, có khi rời rạc (suy thai nặng, tiên lượng xấu).
- Âm sắc: so với lúc trước đó, tiếng tim thai nghe mờ và xa xăm.
1.2. Nước ối
- Nước ối xanh hoặc vàng do khi thai bị suy, tình trạng thiếu oxy sẽ kích thích nhu động ruột tăng lên, đẩy phân su vào buồng ối. Tuy nhiên có thể không có dấu hiệu nước ối có phân su trong suy thai nếu thai nhi quá non tháng và thai bị dị tật không có hậu môn.
- Thiểu ối: chẩn đoán bằng siêu âm hoặc bấm ối.
1.3. Cử động thai nhi
Cử động thai có từ khi thai được 4 - 5 tháng, thường được gọi là thai máy (khi thai còn nhỏ) hay thai đạp (trong những tháng cuối). Cử động thai là những thông tin quý giá của thai nhi để thông báo cho bà mẹ tình trạng sức khỏe của nó và chỉ có bà mẹ tiếp nhận được thường xuyên cả ngày lẫn đêm. Khi thai bị suy, thoạt đầu cử động thai có thể tăng lên nhiều, đột ngột nhưng sau đó các cử động thai sẽ giảm và yếu đi. Đây là dấu hiệu chủ quan rất quan trọng, cần hướng dẫn cho bà mẹ biết để theo dõi tình trạng sức khỏe con mình (đặc biệt trong những tháng cuối), nếu thấy thai cử động khác hẳn mọi ngày thì cần đi khám ngay. Cử động thai chỉ có giá trị rõ rệt để theo dõi thai khi chưa chuyển dạ.
2. XỬ TRÍ TẠI XÃ
- Khi phát hiện hoặc nghi ngờ thai suy cần chuyển lên tuyến trên dù có chuyển dạ hay không.
- Khi thấy suy thai cấp và cơn co mau:
+ Dùng thuốc giảm co tử cung Salbutamol 2mg/viên, uống 1 viên và Spasmaverin 40 mg/viên, uống 2 viên
+ Giải thích cho gia đình về nguy cơ của thai và chuyển tuyến ngay đến cơ sở có khả năng phẫu thuật gần nhất.
+ Khi chuyển, hướng dẫn thai phụ nằm nghiêng bên trái.
+ Nếu có oxy thì cho thai phụ thở oxy trên đường chuyển tuyến. Nếu không có, hướng dẫn cho thai phụ thở sâu để cung cấp nhiều oxy cho mẹ và con.
CHẨN ĐOÁN VÀ XỬ TRÍ NHIỄM KHUẨN HẬU SẢN - SỐT SAU ĐẺ
|
TÓM TẮT Tuyến xã có thể phát hiện và điều trị một số nguyên nhân của sốt sau đẻ và nhiễm khuẩn hậu sản. Chuyển tuyến nếu vượt quá khả năng hoặc điều trị không tiến triển trong vòng 3 ngày. |
Sốt sau đẻ là sốt từ trên 24h sau sinh với thân nhiệt từ 38 °C trở lên, do nhiều nguyên nhân khác nhau với mức độ nặng nhẹ khác nhau.
CÁC NGUYÊN NHÂN GÂY SỐT SAU ĐẺ
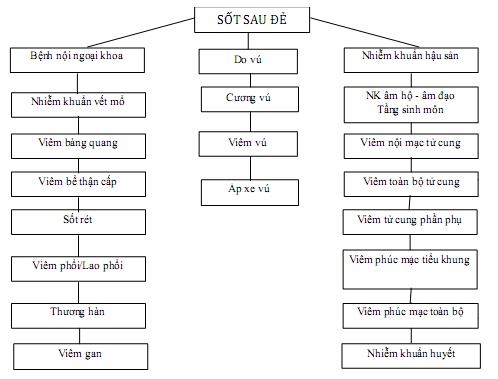
1. SỐT SAU ĐẺ DO BỆNH NỘI - NGOẠI KHOA
1.1. Nhiễm khuẩn vết mổ (sản phụ mổ đẻ tại tuyến trên)
- Dấu hiệu chính: vết mổ sưng, có dịch tiết là máu hay mủ, tấy đỏ quanh vết khâu.
- Xử trí: dùng kháng sinh toàn thân uống, cắt chỉ cách quãng, dẫn lưu cho thoát dịch, rửa bằng dung dịch sát khuẩn và thay băng ngày 2 lần.
1.2. Viêm bàng quang
- Dấu hiệu chính: đái dắt, đái buốt, đau vùng sau hoặc vùng trên mu.
- Xử trí: Amoxicilin 500mg/viên uống 4 viên/ngày x 7 ngày. Nếu không kết quả, chuyển tuyến trên.
1.3. Viêm bể thận cấp
- Dấu hiệu chính: đái buốt, sốt cao, rét run, đau vùng sườn thắt lưng, chán ăn, buồn nôn, nôn.
- Xử trí: chuyển tuyến trên.
1.4. Sốt rét
- Dấu hiệu chính: Rét run, sốt nóng, vã mồ hôi hàng ngày hoặc cách ngày, có thể kèm theo nhức đầu, đau khớp, lách to.
- Xử trí: theo phác đồ sốt rét của địa phương (phụ thuộc sự nhạy cảm hoặc kháng thuốc của ký sinh trùng sốt rét trong vùng) cho uống nhiều nước và thuốc giảm đau (nếu cần). Có thể chuyển tuyến trên ngay.
1.5. Viêm phổi
- Dấu hiệu chính: sốt, khó thở, ho có đờm (màu gỉ sắt), đau ngực, phổi có ran, gõ đục, rung thanh tăng.
- Xử trí: chuyển tuyến trên.
1.6. Viêm gan do virus
- Dấu hiệu chính: sốt, mệt mỏi, chán ăn, buồn nôn, nước tiểu vàng sẫm, vàng da, gan to, đau cơ, đau khớp.
- Xử trí: chuyển tuyến trên.
2. SỐT SAU ĐẺ DO CÁC BỆNH VỀ VÚ
2.1. Cương vú
- Dấu hiệu chính: vú sưng đau cả 2 bên, xuất hiện muộn: 3 - 5 ngày sau đẻ khi bắt đầu tiết sữa nhiều.
- Xử trí:
+ Nếu người mẹ đang cho con bú và con không bú được, khuyến khích người mẹ vắt sữa bằng tay hoặc bằng bơm hút.
+ Nếu người mẹ đang cho con bú và con bú được:
• Khuyến khích tăng số lần cho bú.
• Hướng dẫn tư thế bú đúng.
• Làm giảm đau tức: chườm mát, xoa vùng gáy và sau lưng, vắt sữa làm ướt đầu vú cho con dễ bắt vú.
• Sau khi cho bú: băng nâng 2 bầu vú không quá chặt, cho uống paracetamol 500mg x 2 viên/ngày .
+ Nếu người mẹ không cho bú:
• Tránh kích thích đầu vú.
• Tránh chườm nóng, xoa vú.
• Chườm lạnh.
• Băng chặt vú.
• Uống Paracetamol 500mg x 2 viên/ngày.
• Theo dõi tiếp nếu cần.
2.2. Viêm vú
- Dấu hiệu chính: vú cương, đau, da vùng vú có quầng đỏ, đầu vú thường nứt nẻ, thường chỉ bị một bên vú.
- Xử trí:
+ Cho kháng sinh
• Amoxicilin 500mg uống 4 lần ngày, chia 2 lần x 7 ngày hoặc
• Erythromycin 250mg uống 4 lần ngày, chia 2 lần x 7 ngày.
+ Khuyến khích người mẹ
• Tiếp tục cho bú thường xuyên, nếu đầu vú bị nứt không cho con bú được, cần khuyến khích bà mẹ vắt sữa.
• Băng nâng đỡ vú không quá chặt.
• Chườm mát vú sau khi cho bú.
+ Cho uống Paracetamol 500mg x 2 viên/ngày.
2.3. Áp xe vú
- Dấu hiệu chính: vú căng to, sưng đỏ, có chỗ ấn mềm, chọc dò có mủ.
- Xử trí: chuyển tuyến trên để chích và dẫn lưu.
3. SỐT SAU ĐẺ DO NHIỄM KHUẨN HẬU SẢN
3.1. Định nghĩa
- Nhiễm khuẩn hậu sản là nhiễm khuẩn xuất phát từ bộ phận sinh dục xảy ra trong thời kỳ hậu sản (6 tuần lễ sau đẻ).
- Tác nhân gây bệnh thường là loại liên cầu khuẩn, trực khuẩn đường ruột, tụ cầu khuẩn, các loại vi khuẩn yếm khí...
- Vi khuẩn có thể lây từ tay của người hộ sinh, từ các dụng cụ đỡ đẻ, từ mụn nhọt ở da của những người xung quanh, từ các vi khuẩn gây bệnh có sẵn trong đường sinh dục của sản phụ.
- Vi khuẩn xâm nhập vào cơ thể qua vùng rau bám, vết rách của đường sinh dục khi đẻ hay qua các lỗ tự nhiên, hoặc do tiêm chích. Nó có thể xâm nhập vào một hay nhiều cơ quan nội tạng người bệnh.
- Nhiễm khuẩn hậu sản có thể gây viêm vùng chậu nếu không được điều trị thích đáng sẽ dẫn tới choáng nhiễm khuẩn, suy thận và có thể tử vong. Về lâu dài có thể bị viêm vùng chậu mạn tính, chửa ngoài tử cung hoặc vô sinh.
3.2. Các yếu tố thuận lợi gây nhiễm khuẩn hậu sản
- Vỡ ối sớm.
- Kỹ thuật rửa tay không đảm bảo vệ sinh.
- Khám âm đạo nhiều lần không đảm bảo vệ sinh.
- Đỡ đẻ không vô khuẩn.
- Chăm sóc vết thương tầng sinh môn sau đẻ không tốt.
- Can thiệp vào buồng tử cung, âm đạo như đặt forceps, giác hút, bóc rau, kiểm soát tử cung.
- Sót rau.
- Rách: âm đạo, cổ tử cung, tầng sinh môn.
- Băng huyết.
- Mẹ bị bệnh trong khi mang thai như thiếu máu, suy dinh dưỡng, tiểu đường, tiền sản giật, nhiễm khuẩn âm đạo...
3.3. Các hình thái nhiễm khuẩn hậu sản
3.3.1. Nhiễm khuẩn ở tầng sinh môn, âm hộ, âm đạo, cổ tử cung
- Nguyên nhân:
+ Thường do rách hoặc cắt khâu tầng sinh môn không khâu hoặc khâu không đúng cách, thiếu vệ sinh sau đẻ.
+ Rách: âm đạo, cổ tử cung do đẻ.
+ Sai sót chuyên môn như bỏ quên gạc trong âm đạo.
- Triệu chứng:
+ Vết rách hoặc chỗ khâu sưng tấy, đỏ, đau đôi khi có mủ.
+ Tử cung co hồi tốt, sản dịch có thể hôi. Nếu do sót gạc thì rất hôi.
+ Có thể sốt nhẹ 38oC - 38,5oC.
+ Thể trạng chung: tỉnh táo, ít thay đổi.
- Điều trị:
+ Vệ sinh tại chỗ, rửa bằng thuốc tím pha loãng 0,1% , nước pha loãng betadin hoặc nước muối đẳng trương 9‰.
+ Nếu sau khi dùng kháng sinh toàn thân đường uống, vết khâu vẫn sưng, đỏ, rỉ nước vàng thì cắt chỉ ngắt quãng (cắt bỏ mũi chỉ giữa hai mũi) hoặc cắt chỉ toàn bộ cho thoát dịch.
+ Nếu vết khâu nhiễm khuẩn bung hết chỉ thì chuyển tuyến để điều trị và khâu lại.
+ Lấy gạc bị bỏ quên trong âm đạo (nếu có).
3.3.2. Viêm nội mạc tử cung
- Nguyên nhân:
+ Thường do sót rau, nhiễm khuẩn ối, chuyển dạ kéo dài hoặc do những thủ thuật can thiệp vào buồng tử cung không vô khuẩn...
+ Đây là hình thái nhiễm khuẩn nhẹ của nhiễm khuẩn tử cung hậu sản, nhưng nếu không điều trị thích đáng sẽ dẫn đến các biến chứng trầm trọng hơn như viêm tử cung toàn bộ, viêm phúc mạc, nhiễm khuẩn huyết...
- Triệu chứng thường gặp:
+ Người mẹ sốt 380C - 390C trong khoảng 2 ngày sau khi đẻ, không kể 24 giờ đầu và không có nguyên nhân sốt do bệnh khác (như sốt rét, sốt xuất huyết…) xuất hiện.
+ Tử cung co hồi chậm, mềm, ấn đau.
+ Sản dịch hôi, đôi khi có lẫn mủ.
+ Thể trạng: mệt mỏi, lo lắng.
- Điều trị:
+ Hạ sốt bằng đắp khăn nước ấm và cho uống nhiều nước. Uống thuốc Paracetamol nếu sốt từ 3805 trở lên.
+ Cho thuốc co hồi tử cung (oxytocin 5 đơn vị x 1 - 2 ống/ngày, tiêm bắp).
+ Cho kháng sinh thích hợp: tiêm hoặc uống trong 7 ngày, liều lượng tùy tình trạng bệnh và loại thuốc có ở cơ sở. Tuyến xã điều trị sau 24 giờ không hạ sốt phải chuyển tuyến.
+ Nếu do bế sản dịch phải xoa bóp đáy tử cung để tống máu ra.
- Diễn biến:
Nếu điều trị như trên, sản phụ giảm sốt hoặc hết sốt, không đau vùng bụng, sản dịch ít dần, không hôi, hồng nhạt dần là điều trị có kết quả, sẽ cho kháng sinh tiếp đến 5 - 7 ngày, và xuất viện.
Nếu điều trị rồi mà sản phụ có một trong các biểu hiện sau:
+ Mệt mỏi, bồn chồn không yên.
+ Huyết áp thấp (dưới 90/60mmHg).
+ Mạch nhanh yếu.
+ Da lạnh, ẩm.
+ Nhiệt độ không giảm mà có thể tăng lên 390C - 400C.
+ Cảm thấy đau ở vùng thận.
+ Tử cung không co hồi, ấn đau.
+ Đau hạ vị, có phản ứng.
+ Sản dịch hôi, hoặc chảy máu âm đạo nhiều hơn. Vết rách tầng sinh môn, âm đạo bung toác ra.
Với các điều kiện nêu trên, dự phòng diễn tiến xấu, phải nhanh chóng chuyển sản phụ lên tuyến tỉnh có nữ hộ sinh đi kèm, theo dõi thể trạng người bệnh để chống choáng kịp thời.
3.3.3. Viêm tử cung toàn bộ
Đây là hình thái viêm tử cung nặng hơn. Không những chỉ lớp nội mạc bị nhiễm khuẩn mà còn có những ổ mủ trong lớp cơ tử cung. Tiến triển có thể làm thủng tử cung, gây viêm phúc mạc hoặc nhiễm khuẩn huyết.
- Nguyên nhân:
Giống nguyên nhân của viêm nội mạc tử cung...
- Triệu chứng:
+ Nặng hơn viêm nội mạc tử cung, sản dịch rất hôi thối, màu nâu đen.
+ Tử cung to, mềm, ấn đau, đôi khi ấn gây tiếng kêu lạo xạo như có hơi, đặc biệt có thể có ra huyết vào khoảng ngày thứ 8 - 10.
- Xử trí: Chuyển tuyến trên ngay
3.3.4. Viêm tử cung và phần phụ
Từ tử cung, tình trạng nhiễm khuẩn có thể lan rộng sang các cơ quan phụ cận như dây chằng rộng, vòi tử cung, buồng trứng...
- Triệu chứng:
+ Xuất hiện chậm, khoảng ngày thứ 8 - 10 sau đẻ.
+ Sốt cao kéo dài kèm đau bụng dưới.
+ Tử cung vẫn còn to, co hồi chậm, ấn đau.
+ Bên cạnh tử cung thấy xuất hiện một khối u cứng, đau, bờ không rõ rệt.
- Xử trí: Chuyển tuyến trên ngay khi nghi ngờ.
3.3.5. Viêm phúc mạc tiểu khung
Từ tử cung và các cơ quan phụ cận, nhiễm khuẩn có thể lan sang phúc mạc vùng tiểu khung.
- Triệu chứng:
+ Có thể xuất hiện sớm khoảng 3 ngày sau đẻ hoặc chậm hơn khoảng ngày thứ 7 - 10 sau một thời kỳ nhiễm khuẩn ở tử cung hay âm hộ, âm đạo.
+ Sốt cao 39oC - 40oC, có thể rét run.
+ Đau nhiều ở vùng bụng dưới, ấn bụng có phản ứng ở vùng này.
+ Khám âm đạo thấy tử cung còn to, di động kém, đau, túi cùng sau đầy, phù nề.
+ Trường hợp túi mủ nằm ở túi cùng sau, kích thích trực tràng gây hội chứng giả lỵ: đau bụng đi ngoài nhiều lần, phân nhày máu.
- Xử trí: Chuyển tuyến trên ngay
3.3.6. Viêm phúc mạc toàn bộ
- Nguyên nhân:
Thường là thứ phát do sự tiến triển của những hình thái nhiễm khuẩn sinh dục kể trên, do túi mủ vỡ vào ổ bụng. Rất hiếm khi thấy viêm phúc mạc nguyên phát do thai phụ bị nhiễm khuẩn sẵn ở tai - mũi - họng hoặc đường hô hấp ...
Sau đẻ cơ thể suy nhược, vi khuẩn xâm nhập toàn cơ thể, khu trú tại phúc mạc gây viêm phúc mạc.
- Triệu chứng:
+ Toàn trạng mệt mỏi, sốt cao, mạch nhanh, khó thở, nôn.
+ Bụng hơi chướng, đau.
+ Phản ứng thành bụng, cả bụng trên lẫn bụng dưới. Cảm ứng phúc mạc.
+ Thăm túi cùng rất đau.
- Xử trí: Chuyển tuyến trên ngay khi nghi ngờ.
3.3.7. Nhiễm khuẩn huyết (nhiễm khuẩn máu)
- Nguyên nhân:
+ Do thủ thuật hoặc dụng cụ không vô khuẩn.
+ Do điều trị các tình trạng nhiễm khuẩn không đúng cách, không đủ liều lượng, không đủ thời gian.
+ Có thể do can thiệp phẫu thuật quá sớm khi chưa bao vây được ổ nhiễm khuẩn khu trú tại bộ phận sinh dục bằng kháng sinh, tạo điều kiện cho vi khuẩn lan tràn vào máu.
- Triệu chứng:
+ Thường là sốt cao, rét run nhiều lần trong ngày. Có những thể bán cấp, không sốt cao nhưng sốt kéo dài.
+ Toàn trạng suy nhược, có thể đi đến choáng, hạ huyết áp, mê man.
- Điều trị:
+ Chuyển tuyến trên ngay khi nghi ngờ.
+ Tiên lượng rất xấu. Vấn đề chính là phòng bệnh.
4. DỰ PHÒNG NHIỄM KHUẨN SAU ĐẺ:
Nhiễm khuẩn có thể được đề phòng bằng các biện pháp sau đây:
- Sản phụ cần được dinh dưỡng tốt, được điều trị các bệnh có sẵn trước khi chuyển dạ.
- Phụ nữ có thai và khi bắt đầu chuyển dạ nên tắm.
- Tất cả những người chăm sóc phụ nữ có thai phải sạch sẽ và luôn rửa tay đúng quy trình.
- Tất cả các dụng cụ dùng cho phụ nữ có thai và lúc đẻ đều phải đảm bảo sạch. Nhà hộ sinh và xung quanh luôn vệ sinh sạch sẽ theo các quy trình phòng tránh nhiễm khuẩn.
- Luôn đảm bảo vệ sinh khi khám âm đạo và chỉ khám âm đạo khi cần thiết đặc biệt hạn chế khi ối đã vỡ.
- Đảm bảo rửa tay sạch sẽ trước và sau khi khám mỗi người mẹ hoặc trẻ sơ sinh.
- Hướng dẫn tất cả phụ nữ có thai đến khám ở chỗ nữ hộ sinh hay bác sĩ khi ối vỡ.
- Giữ vệ sinh tầng sinh môn trước và sau khi đẻ.
- Các cán bộ công nhân viên y tế nêu gương tốt về vệ sinh sạch sẽ và thường xuyên giáo dục cộng đồng về tầm quan trọng của việc giữ gìn vệ sinh sạch sẽ.
Sơ đồ diễn tiến về chẩn đoán và xử trí sốt sau đẻ, nhiễm khuẩn hậu sản với tuyến xã
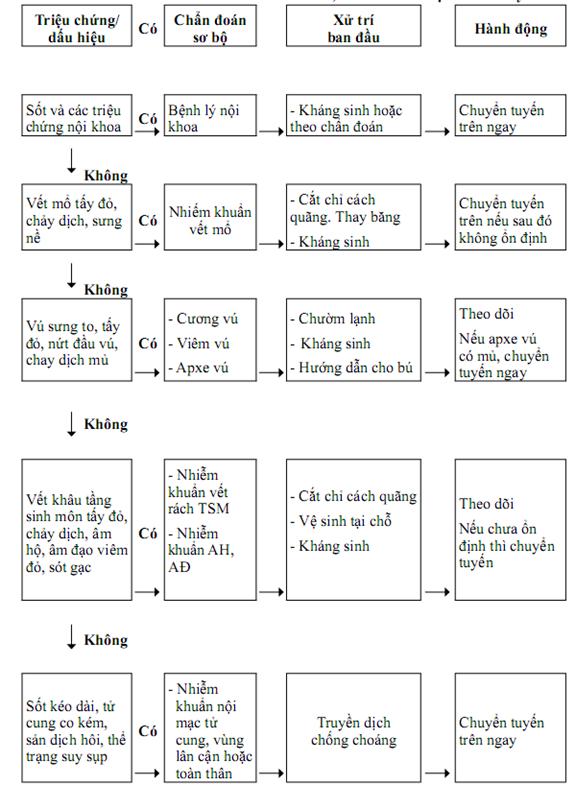
PHÁT HIỆN CÁC DẤU HIỆU NGUY HIỂM,
XỬ TRÍ VÀ CHUYỂN TUYẾN CÁC CẤP CỨU SẢN KHOA
|
TÓM TẮT Bài này tóm tắt lại các dấu hiệu nguy hiểm trong sản khoa cần được phát hiện, xử trí và chuyển tuyến tại tuyến xã. Phát hiện và xử trí ban đầu các tai biến sản khoa có vai trò quan trọng bậc nhất đối với việc cứu sống sản phụ và thai nhi. Không ngần ngại kêu gọi trợ giúp của các cán bộ y tế khác trong trạm, và yêu cầu trợ giúp tuyến trên. Tiên lượng sớm và chuyển tuyến kịp thời chính là một phương án điều trị hiệu quả tại xã. |
Tai biến sản khoa có thể xảy ra ở tất cả mọi nơi, thường là bất ngờ và không phải bao giờ cũng được chuyển tới đúng nơi người bệnh cần được xử trí an toàn và đúng đắn nhất. Rất nhiều khi người bệnh chỉ được đưa đến cơ sở y tế xã; do đó nhiệm vụ của nhân viên y tế tại đây rất quan trọng là phải kịp thời phát hiện, xử trí ban đầu (sơ cứu) đúng và sau đó chuyển người bệnh lên tuyến trên một cách an toàn nhất, giúp cho người bệnh không bị nặng thêm hoặc tử vong.
1. THÁI ĐỘ CẦN CÓ CỦA NHÂN VIÊN Y TẾ TRƯỚC MỘT CA CẤP CỨU SẢN KHOA:
- Bình tĩnh, suy nghĩ hợp lý, tập trung vào những nhu cầu của người bệnh.
- Huy động người nhà và cộng đồng hỗ trợ trong quá trình cấp cứu và chuyển tuyến
- Luôn có mặt bên cạnh người bệnh.
- Nhờ đồng nghiệp đem đến các thiết bị cần thiết như túi cấp cứu, thuốc men, bình hay túi ôxy, ống nghe, máy đo huyết áp...
- Đánh giá nhanh tình trạng người bệnh, phát hiện những dấu hiệu bệnh nổi trội nhất (qua hỏi han và thăm khám nhanh) để có thái độ xử trí phù hợp. Đánh giá tiên lượng bệnh nhân càng nhanh càng tốt, đặc biệt là các dấu hiệu sinh tồn.
- Tiếp xúc, tư vấn, nói chuyện với người bệnh (nếu họ còn tỉnh táo) và gia đình giúp họ yên tâm, bình tĩnh.
2. NHỮNG DẤU HIỆU NGUY HIỂM TRONG CCSK CẦN PHÁT HIỆN:
2.1. Tại bộ máy hô hấp:
- Tím tái: Quan sát da, mặt, môi, cánh mũi.
- Khó thở: Đếm nhịp thở, nghe tiếng thở và nghe phổi (rì rào phế nang tăng, giảm, các loại ran, các tiếng thổi…)
- Những bệnh cảnh thường gặp: Thiếu máu nặng, suy tim, hen suyễn, viêm phổi, phù phổi cấp.
2.2. Tại bộ máy tuần hoàn:
- Quan sát da: lạnh, ẩm ướt.
- Mạch: nhanh, nhỏ?
- Huyết áp: tụt thấp hay tăng cao (số đo cụ thể).
- Bệnh cảnh cấp cứu thường gặp: Sốc, cao HA và tiền sản giật.
2.3. Chảy máu âm đạo:
- Bệnh cảnh cấp cứu thường gặp: Sẩy thai, thai trứng, thai ngoài TC, rau tiền đạo, rau bong non, vỡ tử cung, đờ TC, rách và sang chấn đường sinh dục, sót rau, lộn TC, rối loạn đông máu.
- Hỏi xem chảy máu âm đạo có liên quan đến có thai không? (tuổi thai?). Liên quan đến sinh đẻ: đẻ từ bao giờ?. Tình trạng sổ rau như thế nào? Sau sổ rau có kiểm soát tử cung không?
- Khám xét:
+ Âm hộ: máu còn chẩy hay đã ngừng, có vết rách và tính chất máu (đỏ, đen, có cục, không đông)?
+ Nắn bụng đánh giá tử cung: phù hợp hay không với tuổi thai, co hồi (có đờ TC không)?
+ Bàng quang: có căng nước tiểu?
- Không cần thiết phải thăm âm đạo để tìm chẩn đoán cụ thể khi chảy máu ở giai đoạn sau của thai nghén.
2.4. Hôn mê hoặc/và co giật:
- Hỏi người nhà: về thai nghén (tuổi thai)? Các dấu hiệu trước đó: phù, nhức đầu, hoa mắt, chóng mặt, đau thượng vị, tiền sử bệnh: sốt rét, co giật…
- Khám: Đo huyết áp, đếm mạch, đo thân nhiệt.
- Bệnh cảnh thường gặp: Sản giật, sốt rét, động kinh, uốn ván.
2.5. Tình trạng sốt cao:
- Hỏi: Có sẩy thai, đẻ trước đó: sẩy, hút thai, đẻ và can thiệp khi sẩy, đẻ ( sẩy, đẻ ở nhà, có bóc rau hoặc kiểm soát tử cung, mổ đẻ…)?Tiền sử sốt rét? Tiền sử bệnh về tiết niệu…?
- Đo thân nhiệt.
- Đếm mạch, đo huyết áp (phát hiện có sốc nhiễm khuẩn hay không?).
- Quan sát và khám sản dịch (màu, mùi, số lượng)
- Bệnh lý thường gặp: Sẩy thai nhiễm khuẩn, sót rau, nhiễm khuẩn ối; nhiễm khuẩn hậu sản; Các nhiễm khuẩn toàn thân khác: Não-màng não (cổ cứng, hôn mê); Viêm phổi (khó thở, nghe phổi); Viêm phúc mạc (nôn, khám bụng); Vú (sưng, hạch nách, áp xe); Sốt rét (tiền sử ở vùng sốt rét hay mới từ vùng sốt rét trở về); Thương hàn…
2.6. Đau bụng dữ dội:
- Hỏi: có thai? (tuổi thai), từ bao giờ? nôn mửa? kèm theo sốt?
- Mạch, huyết áp, thân nhiệt.
- Khám nắn bụng tìm các dấu hiệu ngoại khoa ở bụng.
- Khám phụ khoa đánh giá tình trạng tử cung và các phần phụ.
- Những bệnh có thể gây đau bụng dữ dội: U buồng trứng xoắn, viêm ruột thừa, sỏi tiết niệu và viêm thận, bể thận; thai ngoài TC vỡ, doạ sẩy và sẩy,chuyển dạ đẻ, nhiễm khuẩn ối, rau bong non, doạ vỡ và vỡ TC, các bệnh ngoại khoa bụng khác.
3. CÁCH XỬ TRÍ BAN ĐẦU ĐỐI VỚI CÁC TAI BIẾN SẢN KHOA:
3.1. Tai biến chảy máu:
Tuỳ theo loại tai biến được hướng tới là gì :
- Chảy máu thời kỳ thai nghén sớm: sẩy thai thường, sẩy thai trứng, thai ngoài tử cung.
- Chảy máu thời kỳ thai nghén muộn và chuyển dạ: rau tiền đạo, rau bong non, vỡ tử cung.
- Chảy máu sau đẻ: đờ tử cung, rách đường sinh dục, sót rau và các rối loạn bong rau, Rối loạn đông máu.
Nếu chảy máu khi thai nghén sớm, thái độ xử trí như sau:
+ Trường hợp chảy máu do thai đang sẩy (sẩy thường cũng như sẩy trứng): không được nạo, hút ở xã nhưng nếu thấy khối thai thập thò ở cổ tử cung (sẩy thai thường) thì dùng ngón tay hoặc một kẹp hình tim lấy ra.
+ Trường hợp sẩy không hoàn toàn (không trọn): ở xã không được nạo hoặc hút mà phải chuyển tuyến trên.
+ Nếu sẩy thai, sẩy trứng vẫn còn chảy máu nhiều có thể tiêm bắp thuốc co tử cung như ergometrin hoặc oxytocin trước khi chuyển tuyến.
+ Trường hợp chảy máu trong do thai ngoài tử cung vỡ thì chuyển người bệnh lên tuyến trên càng sớm càng tốt. Nếu người bệnh bị sốc thì hồi sức tích cực và điện xin chi viện của tuyến trên.
Nếu chảy máu thời kỳ thai nghén muộn hoặc khi chuyển dạ:
+ Trường hợp hướng đến rau tiền đạo: không được khám âm đạo. Cho thuốc giảm co tử cung như salbutamol và tìm mọi cách chuyển ngay người bệnh lên tuyến phẫu thuật.
+ Trường hợp rau bong non: cho thuốc giảm co, giảm đau rồi chuyển ngay lên tuyến phẫu thuật. Nếu sốc, cần hồi sức tích cực và điện cho tuyến trên chi viện.
+ Trường hợp doạ vỡ tử cung: Thông tiểu, cho thuốc giảm co, giảm đau. Chuyển tuyến khẩn cấp đến cơ sở phẫu thuật.
+ Trường hợp nghi vỡ TC: Tập trung hồi sức chống sốc và nếu có thể chuyển được thì chuyển ngay đến cơ sở phẫu thuật gần nhất. Nếu sốc nặng thì gọi điện lên tuyến trên xin chi viện.
Nếu chảy máu sau đẻ:
+ Phải tìm mọi cách cầm máu ngay (chẹn động mạch chủ, ép TC ngoài thành bụng, ép TC bằng hai tay trong và ngoài, bóc rau hoặc kiểm soát tử cung; cặp các mạch máu đang phun ra từ các vết rách; tiêm thuốc co TC…)
+ Đồng thời truyền dịch hồi sức chống sốc nếu có biểu hiện sốc hoặc có thể bị sốc.
+ Chuyển tuyến khẩn cấp đến cơ sở phẫu thuật gần nhất.
+ Nếu tình trạng người bệnh quá nặng thì hồi sức, theo dõi và điện lên tuyến trên xin chi viện.
Hướng xử trí chung cho các tai biến chẩy máu:
- Tập trung tối đa nhân viên để cùng nhau tiến hành sơ cứu.
- Tư vấn, giải thích cho người bệnh và gia đình về tình trạng bệnh và phương hướng xử trí của tuyến xã (chuyển tuyến, hồi sức, chờ tuyến trên chi viện…).
- Nếu có biểu hiện của sốc hoặc có thể đưa đến sốc phải thực hiện hồi sức ngay bằng truyền dịch tĩnh mạch Natri clorua 0,9% hoặc Ringer lactate và thông báo lên tuyến trên để chi viện.
- Trong lúc chờ đợi theo dõi sát tình trạng toàn thân, mạch, huyết áp của người bệnh.
3.2. Hôn mê:
Chuyển tuyến trên
Nếu là Tiền sản giật nặng:
- Tiêm bắp Diazepam (seduxen) 10mg, thông tiểu trước khi chuyển.
- Tiêm Magiê Sunfat 15%, 2 ống tĩnh mạch chậm, phòng cắn phải lưỡi, hít phải đờm rãi, phòng ngã rồi mới chuyển (ủ ấm, thở ôxy nếu có).
3.3. Sốt cao:
Nếu là sốt trong khi có thai:
- Phải chuyển tuyến.
- Trước khi chuyển có thể cho kháng sinh tiêm bắp nếu nghi do nhiễm khuẩn ối, sẩy thai nhiễm khuẩn.
- Không được nạo sót rau tại xã dù biết là có sót rau.
Nếu sốt cao sau đẻ vì nhiễm khuẩn hậu sản
- Cần hạ nhiệt bằng cách cho uống nước, đắp khăn ướt, cho thuốc co TC và kháng sinh rồi chuyển.
- Không được nạo hút buồng tử cung dù có sót rau sau đẻ.
- Trường hợp sốt nhẹ và vừa, được chẩn đoán là nhiễm khuẩn sau đẻ tại tầng sinh môn, do viêm tuyến vú hoặc viêm niêm mạc TC thì có thể giữ điều trị tại xã bằng kháng sinh, thuốc co TC và các thuốc hạ sốt nhưng sau 3 ngày không hết sốt phải chuyển tuyến.
Nếu sốt cao do các bệnh nội, ngoại khoa khác
Phải chuyển tuyến
3.4. Đau bụng dữ dội:
- Phải chuyển ngay đến cơ sở phẫu thuật gần nhất và không được tiêm bất cứ thuốc giảm đau nào.
- Nếu nghi do thai ngoài tử cung bị vỡ đang có sốc phải hồi sức bằng truyền dịch và điện xin chi viện của tuyến trên.
- Nếu là doạ vỡ TC: xem phần trên đã nêu.
4. NHỮNG CÔNG VIỆC CẦN LÀM ĐỂ CHUYỂN BỆNH NHÂN LÊN TUYẾN TRÊN MỘT CÁCH AN TOÀN NHẤT:
Để làm được việc vận chuyển bệnh nhân lên tuyến trên được an toàn nhất, về nguyên tắc, nhân lực, các phương tiện thông tin và vận chuyển cấp cứu phải luôn luôn sẵn sàng:
4.1. Về nhân lực:
- Bàn bạc với chính quyền xã lập đội cấp cứu với danh sách cụ thể từng người, có địa chỉ rõ ràng và được thông báo về nhiệm vụ của họ khi cần người vận chuyển cấp cứu.
- Về phía nhân viên y tế của trạm xá thường xuyên có mặt thường trực 24/24 giờ/ngày.
- Có sự phân công cụ thể gọi thêm người hỗ trợ vào những giờ nghỉ và ban đêm.
- Khi chuyển tuyến nhất thiết cần nhân viên y tế hộ tống với túi thuốc cấp cứu, túi chứa ôxy (nếu có), kể cả dụng cụ và túi đỡ đẻ sạch đi kèm (phòng ngừa phải đỡ đẻ dọc đường).
4.2. Về phương tiện vận chuyển cấp cứu:
- Luôn sẵn có các phương tiện như cáng, võng, đòn khiêng, xe đạp… tại trạm xá để chuyển người bệnh.
- Hợp đồng cụ thể với những người lái xe ôm, chủ xe ô tô, chủ thuyền bè ở gần trạm xá để có thể huy động bất cứ lúc nào khi cần chuyển tuyến.
- Khi chuyển tuyến cần mang theo hồ sơ người bệnh có ghi các thông tin tối thiểu sau:
+ Về nhân thân người bệnh: tên, tuổi, địa chỉ.
+ Tiền sử sản khoa: PARA, tuổi thai, bệnh lý giai đoạn trước và sau khi có thai (đặc biệt tiền sử băng huyết khi sinh, mổ đẻ, đẻ khó…)
+ Lý do chuyển tuyến.
+ Các biện pháp đã sơ cứu và thuốc men đã dùng cho người bệnh.
+ Tuỳ hoàn cảnh của trạm xá, hoàn cảnh địa lý, nhân viên trạm y tế xã sẽ chọn phương tiện thích hợp nhất để chuyển người bệnh.
4.3. Về phương tiện thông tin liên lạc:
Mỗi trạm y tế xã tối thiểu cần có một máy điện thoại và danh bạ ghi rõ các số điện của một số cơ sở y tế tuyến trên (huyện, tỉnh) để liên lạc xin chi viện hoặc xin ý kiến chỉ đạo điều trị trong lúc chờ đợi đồng thời thông báo việc vận chuyển người bệnh để tuyến trên bố trí người và phương tiện cấp cứu ngay khi người bệnh được chuyển đến cơ sở đó.
4.4. Trong khi vận chuyển cần lưu ý:
- Giữ ấm cho người bệnh nhưng không ủ quá nhiều chăn, nhất là khi có sốt cao hoặc tình trạng sốc.
- Đặt người bệnh nằm tư thế thích hợp, đảm bảo an toàn:
+ Tư thế nửa nằm nửa ngồi (Fowler) cho các ca khó thở, bệnh tim.
+ Tư thế đầu thấp, chân cao và nằm nghiêng một bên cho các ca có sốc (nếu thai còn trong bụng thì nên đặt nghiêng bên trái).
+ Tư thế chổng mông (đầu gối-ngực) cho những ca sa dây rau.
+ Trường hợp băng huyết do đờ TC sau đẻ vẫn còn rỉ máu cần ngồi cạnh sản phụ, ép TC bằng 2 tay ngoài thành bụng hoặc băng chặt bụng (vùng tử cung) bằng một khăn vải to để hạn chế chẩy máu.
ĐỠ ĐẺ TẠI NHÀ VÀ XỬ TRÍ ĐẺ RƠI
|
TÓM TẮT Tình huống đỡ đẻ tại nhà và xử trí đẻ rơi có thể gặp bất cứ nơi nào ở Việt nam, đặc biệt những khu vực vùng xa, theo tập quán. Phương tiện đỡ đẻ (gói đẻ sạch) luôn luôn sẵn có để mang đi cùng người đỡ. Chú trọng nhất đến công tác vô khuẩn. |
Đẻ tại nhà là điều không khuyến khích ở nước ta. Cán bộ y tế cần tư vấn tất cả các trường hợp đẻ cần tới cơ sở y tế. Tuy nhiên ở một số vùng, miền núi xa xôi hẻo lánh đồng bào vẫn còn tập quán sinh đẻ tại nhà, tự đẻ tự đỡ hoặc mời bà mụ đến nhà đỡ. Trong trường hợp đó nếu sản phụ được người đã được đào tạo về đỡ đẻ chăm sóc thì có thể giảm nhiều tai biến nguy hiểm cho sản phụ.
1. ĐỠ ĐẺ TẠI NHÀ
1.1. Chuẩn bị:
- Nơi đẻ: phải sạch sẽ, an toàn, không bị lạnh, cần đảm bảo tính riêng tư, kín đáo.
- Có sẵn gói đỡ đẻ sạch hoặc túi đỡ đẻ lưu động của Trạm y tế xã.
- Có các đồ dùng cần thiết để rửa tay (ấm nước đun sôi để nguội, xà phòng, chậu), đựng bánh rau, hứng nước ối và máu; quần áo, tã lót cho sơ sinh, khăn sạch để lau bé…
1.2. Công việc cần làm trước khi bắt tay vào đỡ đẻ:
- Nếu sản phụ chưa đẻ ngay: khuyên sản phụ đi đại, tiểu tiện. Nếu có thể thì tắm nhanh.
Thân mật trò chuyện, động viên an ủi sản phụ khi chăm sóc.
- Giúp sản phụ nằm trên giường theo tư thế đẻ.
- Rửa sạch vùng sinh dục và bẹn, đùi, hậu môn.
- Trải tấm nylông sạch dưới lưng và mông.
- Người đỡ đẻ cắt ngắn móng tay và rửa tay sạch với xà phòng
- Đi găng vô khuẩn (trong túi đỡ đẻ sạch).
1.3. Các điều kiện cần và đủ để bắt tay vào đỡ đẻ:
- Đầu thai đã thập thò bên ngoài âm hộ.
- Ối đã vỡ (hoặc nếu màng ối còn trùm phía trước đầu thai thì phải bấm ối).
- Khi có cơn co tử cung sản phụ mót rặn và khi rặn, tầng sinh môn dãn căng, lỗ hậu môn loe rộng, mất gần hết vết nhăn chung quanh.
1.4. Các bước thực hiện đỡ thai ra như sau:
- Động viên sản phụ rặn khỏe, dài hơi, đúng kỹ thuật.
- Thời gian nghỉ (ngoài cơn co), người đỡ đẻ nghe lại nhịp tim thai, khuyên sản phụ hít sâu, thở ra từ từ, đều đặn. Giúp sản phụ lau mồ hôi, cho uống nước, chuyện trò với họ trong lúc chờ cơn rặn tiếp.
- Trong mỗi cơn rặn đó, giữ tầng sinh môn, vít nhẹ cho đầu cúi tốt hơn.
- Khi chỏm ra nhiều hơn thì làm thao tác ngửa đầu dần lên để sổ mặt và đầu. Cố gắng giữ tầng sinh môn tránh bị rách.
- Để đầu thai tự quay sang thế chẩm ngang (trái hoặc phải).
- Kiểm tra xem có vòng rau quấn cổ không. Nếu có khi đỡ phần vai phải gỡ vòng rau quấn cổ đó.
- Làm thao tác kéo thai xuống phía chân để đỡ vai trước.
- Làm thao tác nâng, kéo thai lên phía trên để sổ vai sau. Cố gắng giữ tầng sinh môn cho không bị rách.
- Đỡ thân và chi dưới của thai khi thai sổ hẳn ra ngoài, giữ thai nằm ngang rồi đặt sấp lên bụng mẹ để cặp cắt (hoặc buộc) dây rốn khi dây rốn hết đập.
1.5. Chăm sóc sơ sinh ngay sau đẻ:
1.5.1. Nếu có dụng cụ cặp, cắt rốn bằng kéo sau khi sổ thai:
- Cặp kẹp thứ nhất vào giây rốn cách chân cuống rốn ở bụng sơ sinh một đoạn khoảng 20 cm.
- Vuốt dây rốn từ vị trí kẹp thứ nhất về phía người mẹ rồi cặp kẹp thứ hai cách kẹp 1 khoảng 2 cm.
- Dùng kéo cắt dây rốn ở giữa 2 kẹp đó.
- Đưa trẻ ra nơi làm rốn bằng các dụng cụ có trong túi đỡ đẻ sạch.
1.5.2. Cắt rốn và làm rốn ngay sau đẻ bằng dụng cụ có trong túi đỡ đẻ sạch:
- Đặt bé nằm trên bụng mẹ (có lót khăn sạch và có người nhà giữ bé).
- Đặt một miếng gạc lên bụng bé, sát với chân cuống rốn.
- Dùng bông thấm cồn bôi từ chân rốn lên cao khoảng 5-6 cm. Không để cồn rơi xuống da bụng trẻ.
- Dùng sợi chỉ thứ nhất buộc chặt nút đầu tiên cách chân rốn khoảng 2 cm.
- Cũng buộc như thế nút thứ hai phía ngoài nút buộc thứ nhất 1 cm (cách chân rốn khoảng 3 cm).
- Buộc nút thứ ba cách nút thứ hai 1 cm.
- Nâng dây rốn lên bằng sợi chỉ mới buộc rồi dùng lưỡi dao bào cắt đứt dây rốn ở giữa nút buộc thứ hai và thứ ba.
- Khi đã cắt xong, dùng miếng gạc trên bụng bé bóp vào cuống rốn xem có rỉ máu không. Nếu máu còn rỉ ra cần buộc thêm một nút chỉ nữa ở giữa 2 nút chỉ đã có trên cuống rốn.
- Cầm sợi chỉ nâng cuống rốn bôi cồn sát khuẩn từ mặt cắt của nó trở xuống đến chân rốn.
- Thay miếng gạc mới trên bụng bé. Đặt đầu cuống rốn vào giữa miếng gạc, cắt chỉ thừa, có thể băng hoặc không băng cuống rốn.
- Có thể dùng băng cuộn băng lại (không quá chặt, cũng không quá lỏng).
- Kiểm tra bé xem có dị tật không (chú ý đến hậu môn) rồi mặc áo, quấn tã cho bé.
- Giao bé cho mẹ bế và vận động mẹ cho bú ngay.
1.6. Đỡ rau và kiểm tra rau:
Thường sau khi làm rốn cho bé xong thì rau cũng có thể đã bong. Việc đỡ rau và kiểm tra rau tùy thuộc vào phương pháp xử trí nào có sẵn để thực hiện:
1.6.1. Nếu có thuốc oxytocin để tiêm vào bắp đùi 10 đơn vị ngay khi đỡ thai ra ngoài thì có thể đỡ rau như sau (theo cách xử trí tích cực giai đoạn 3 của chuyển dạ) :
- Đầu tiên đặt tay lên bụng sản phụ xem TC đã co lại tốt chưa. Nếu co chưa tốt thì phải xoa bóp bên ngoài cho đến khi TC co chặt thành “cầu an toàn” mới làm bước tiếp theo.
- Một tay xòe ra đặt trên bụng dưới sản phụ để ngón cái ở một bên, 4 ngón còn lại ở bên đối diện, hơi đẩy TC lên phía rốn và chẹn giữ nó tại chỗ trong khi tay còn lại cầm giữ dây rau kéo từ từ với lực tăng dần theo hướng lúc đầu xuống phía dưới, sau kéo ngang và cuối cùng hướng lên trên cho bánh rau ra từ từ.
- Khi bánh rau sắp ra ngoài thì hạ thấp dây rốn xuống cho bánh rau rơi, kéo theo màng rau ra luôn.
- Trường hợp màng rau không tuột ra thì hai bàn tay cầm bánh rau xoắn lại nhiều vòng để màng sẽ ra dần.
- Trước khi kiểm tra rau cần nắn bụng dưới đánh giá co hồi TC và quan sát âm hộ xem có bị chẩy máu không.
1.6.2. Trường hợp không có Oxytocin: Muốn đỡ rau phải làm “nghiệm pháp bong rau” để biết rau đã bong mới được đỡ bằng cách:
- Đặt tay lên bụng dưới sản phụ, ấn nhẹ xuống vùng trên xương mu để đẩy vào đoạn dưới TC (thân TC sẽ bị đẩy lên trên).
- Nếu thấy dây rốn không bị kéo theo lên trên (có khi còn dài thêm ra ngoài âm hộ) thì chứng tỏ rau đã bong và có thể thực hiện việc đỡ rau. Nếu dây rốn còn bị kéo theo lên khi ấn trên xương mu thì phải chờ tới khi nào rau bong mới được đỡ.
- Cách đỡ như sau: Một tay cầm dây rốn nâng lên cao, tay kia đặt lên bụng, phía đáy TC, đẩy theo hướng rốn-mu với lực tăng dần để đẩy bánh rau ra.
- Cách đỡ màng rau cũng làm như phần trên đã mô tả.
1.7. Kiểm tra rau:
- Đặt bánh rau trên một cái khay hay chậu.
- Cầm dây rốn nâng bánh rau lên, vuốt nhẹ màng xuống.
- Quan sát lỗ rách của màng: nếu lỗ rách tròn, đều thì màng đủ; nếu lỗ rách nham nhở thì có thể sót một ít màng.
- Quan sát các mạch máu trên mặt màng của bánh rau để phát hiện bánh hoặc múi rau phụ.
- Đặt bánh rau xuống khay cho mặt múi của nó ngửa lên, gạt máu cục ra ngoài để quan sát các múi rau. Mặt múi rau nhẵn, mịn, mầu đỏ thẫm. Nếu trên mặt múi có vùng nào bị khuyết thì phần rau ở nơi khuyết đó đang còn sót lại trong TC.
1.8. Chăm sóc sản phụ sau khi đỡ đẻ:
- Kiểm tra xem TC có co tốt không, có vết rách nào ở đường sinh dục không. Hỏi cảm giác sản phụ, quan sát da, niêm mạc và bắt mạch đánh giá tình trạng toàn thân sau sinh.
- Rửa lại vùng sinh dục, lau khô và giúp đóng khố (khăn vệ sinh), mặc áo quần cho sản phụ.
- Thu dọn dụng cụ đỡ đẻ, vệ sinh nơi đỡ đẻ.
- Cho sản phụ ăn nhẹ, nóng hợp khẩu vị.
- Vận động cho con bú sớm ngay sau đẻ.
- Trong vòng hai giờ sau đẻ, cứ 15 phút lại bắt mạch và nắn bụng đánh giá co hồi TC, quan sát khăn vệ sinh đánh giá lượng máu . Nếu TC mềm thì phải xoa nắn cho co lại. Nếu có biến chứng chảy máu, yêu cầu trợ giúp ngay.
2. XỬ TRÍ ĐẺ RƠI
Đẻ rơi là tình trạng đẻ không được dự kiến trước, xảy ra ngoài ý muốn của mọi người ở những nơi không phù hợp với việc sinh đẻ như: tại nơi đang làm việc (công sở, nhà máy, cánh đồng…) hoặc trên đường, trên tầu xe… (đi làm hay đi đến cơ sở y tế).
Xử trí đẻ rơi được thực hiện khẩn cấp, ngay tại chỗ và tùy theo tình huống cụ thể của sản phụ lúc đó. Trước hết phải nhanh chóng giải phóng thai nhi khỏi quần hoặc váy áo của sản phụ, sau đó:
2.1. Nếu có sẵn túi đỡ đẻ sạch:
Xé ngay bao gói để sử dụng các vật liệu đã có sẵn trong đó:
- Trải tấm nylông ngay nơi bà mẹ đẻ rơi, đặt cháu bé nằm vào đó, ủ ấm bé bằng bất cứ thứ gì có thể có được ở bà mẹ và người xử trí (khăn, áo, giấy báo…).
- Lấy các sợi chỉ buộc rốn trong gói này buộc chặt dây rốn ở vị trí càng xa da bụng bé càng tốt.
- Không được cắt dây rốn.
- Chuyển bé cho mẹ ôm sát vào người để hạn chế bị nhiễm lạnh.
- Tìm mọi cách chuyển hai mẹ con về trạm y tế gần nhất để được chăm sóc tiếp.
- Tại cơ sở điều trị, mẹ sẽ được lấy rau, theo dõi và xử trí chảy máu, nhiễm khuẩn; con sẽ được làm rốn lại và cả hai sẽ được tiêm huyết thanh chống uốn ván.
2.2. Nếu không có sẵn gói đỡ đẻ sạch:
- Ngay lập tức ủ ấm cháu bé bằng mọi đồ vải có sẵn tại chỗ.
- Tìm một sợi giây nhỏ, mềm, bất cứ là giây gì (giây rút, giây xé từ vạt áo hay khăn mùi xoa, giây buộc đồ…) để buộc chặt dây rốn, càng xa nơi bám của nó ở bụng bé càng tốt.
- Không được cắt dây rốn.
- Trao bé cho mẹ ôm ấp và tìm mọi cách chuyển ngay về cơ sở y tế gần nhất để xử trí cho mẹ, cho con như phần trên.
2.3. Tiêm huyết thanh phòng uốn ván: thực hiện tại cơ sở y tế
CHĂM SÓC SƠ SINH
CHUYỂN TUYẾN AN TOÀN CHO TRẺ SƠ SINH
|
TÓM TẮT Chuyển tuyến an toàn cho trẻ sơ sinh mang ý nghĩa đặc biệt quan trọng như điều trị, giúp giảm tỷ lệ tử vong và di chứng. Hệ thống chuyển tuyến bao gồm trang thiết bị, phương tiện, cán bộ, và mạng lưới tuyến trên cần phải được thành lập, được huấn luyện và vận hành trơn tru. |
Chuyển tuyến an toàn giúp giảm tử vong trẻ em nói chung và đặc biệt là trẻ sơ sinh. Nhiều công trình nghiên cứu đã chứng minh rằng chuyển viện an toàn đến các tuyến phù hợp đã cải thiện kết quả điều trị và giảm tỷ lệ tử vong trẻ sơ sinh một cách rõ rệt.
Tổ chức chuyển tuyến an toàn bao gồm các nội dung: liên hệ, thông báo cho tuyến trên, chuẩn bị cán bộ, phương tiện, trang thiết bị cho chuyển tuyến, chăm sóc và theo dõi diễn biến của trẻ trên đường chuyển tuyến.
1. NHỮNG TÌNH TRẠNG BỆNH LÝ CẦN CHUYỂN VIỆN
Chuyển trẻ sơ sinh lên tuyến trên khi tình trạng bệnh lý của trẻ vượt qúa khả năng điều trị, chẩn đoán và xử trí của trạm y tế. Có thể là chuyển cấp cứu, chuyển càng nhanh càng tốt và cũng có thể chuyển có trì hoãn, có chuẩn bị.
1.1. Chuyển cấp cứu
Trẻ sơ sinh cần được chuyển gấp từ tuyến y tế cơ sở lên tuyến trên khi có một trong các dấu hiệu sau đây:
- Li bì hoặc khó đánh thức
- Không bú được (quá yếu không bú được), hoặc bỏ bú
- Thở rên
- Nhịp thở > 60 lần/phút hoặc <30>
- Rút lõm lồng ngực nặng
- Da xanh tái
- Tím quanh môi, lưỡi hoặc đầu chi
- Co giật
- Hạ thân nhiệt (Nhiệt độ cặp ở nách <>0 C) mặc dù đã được ủ ấm trên 1 giờ nhưng nhiệt độ không lên
- Vàng da ngày thứ nhất, hoặc vàng da nặng vượt qúa khả năng điều trị
- Bụng chướng nhiều
- Tình trạng cần xử trí ngoại khoa ngay như tắc ruột sơ sinh (không hậu môn, teo ruột, xoắn ruột…), thoát vị rốn, teo thực quản, thoát vị hoành
- Cân nặng khi đẻ dưới 1500g hoặc đẻ non dưới 32 tuần tuổi thai, có hoặc không có suy hô hấp.
- Tất các trường hợp đẻ non có suy hô hấp.
- Bệnh rất nặng đáp ứng kém với điều trị, hoặc xấu đi sau khi đã được điều trị ở tuyến cơ sở
Mặc dù là chuyển cấp cứu, cố gắng chuyển nhanh nhất có thể nhưng bắt buộc phải xử trí ban đầu trẻ trước khi chuyển đảm bảo tình trạng bệnh ổn định, duy trì được chức năng sống cho trẻ mới thực hiện chuyển tuyến.
1.2. Chuyển không cấp cứu
- Những trường hợp phải xử trí ngoại khoa nhưng không cấp cứu như dị tật chân vẹo, trật khớp háng bẩm sinh, hẹp phì đại môn vị.
- Nghi ngờ tim bẩm sinh không có biểu hiện tím sớm
- Vàng da kéo dài (>14 ngày)
- Trẻ nhẹ cân không đủ khả năng chăm sóc, điều trị
- Trẻ đẻ non < 2000="" gr,="" thai="">< 34="" tuần,="" không="" có="" suy="" hô="">
- Nhiễm khuẩn da, mắt, rốn.
2. TỔ CHỨC CHUYỂN TUYẾN
2.1. Trao đổi, liên hệ đường dây nóng
Trao đổi thông tin trước khi chuyển viện là một yếu tố quan trọng cho chuyển viện thành công. Cần có một đường dây nóng, hoạt động 24/24 giờ và 7 ngày/tuần để có thể phục vụ bất cứ lúc nào có cấp cứu xẩy ra. Các thông tin cần trao đổi trước khi chuyển viện gồm tình trạng bệnh tật, các thuốc điều trị, ước tính thời gian đến. Xin tư vấn của tuyến trên về xử trí trước khi chuyển và trên đường chuyển tuyến.
Bảo đảm là đã giải thích kỹ cho gia đình lý do phải chuyển viện. Nói rõ cho gia đình trẻ biết về khả năng điều trị bệnh của tuyến trên. Nếu có thể, cung cấp cho gia đình một số thông tin về một số quy định, chi phí khi lên tuyến trên, giúp người nhà chuẩn bị tốt cho việc chuyển viện. Nên chuyển bà mẹ cùng với trẻ nếu sức khỏe mẹ ổn định, để bà mẹ có thể tiếp tục cho con bú và bảo đảm trẻ không bị tách mẹ.
2.2. Chuẩn bị cán bộ, phương tiện và trang thiết bị cho chuyển tuyến
- Cán bộ: trong điều kiện lý tưởng, phải có một nhóm người chịu trách nhiệm chuyển trẻ lên tuyến trên. Các nhân viên cần phải có kiến thức kinh nghiệm và thực hành về chăm sóc sơ sinh cơ bản, cấp cứu ngừng tim, ngừng thở, theo dõi các diễn biến trên đường chuyển viện và xử trí kịp thời các biến chứng có thể xẩy ra.
- Phương tiện vận chuyển: một số nơi có nhiều phương tiện chuyển viện thì cần cân nhắc một số yếu tố để lựa chọn phương tiện thích hợp: Mức độ cấp cứu, thời gian vận chuyển, người vận chuyển, thời tiết, địa hình, khoảng cách…Tại các địa phương xa trung tâm, phương tiện đi lại khó khăn, cần xây dựng hệ thống chuyển tuyến dựa vào cộng đồng
- Trang thiết bị và thuốc: có đầy đủ các trang thiết bị, dụng cụ thiết yếu cấp cứu và xử trí trẻ sơ sinh trong qúa trình chuyển viện. Các dụng cụ phải được kiểm tra trước khi chuyển trẻ bệnh để bảo đảm là sử dụng được. Các dụng cụ mang theo phải bảo đảm một số tiêu chuẩn sau:
+ Bảo đảm sạch và vô khuẩn
+ Tiện lợi, dễ sử dụng
+ Chất lượng tốt
+ Phù hợp với cân nặng và tuổi thai
Tại xã, các dụng cụ và thuốc cần mang theo khi chuyển tuyến là:
- Bóng, mặt nạ dùng cho trẻ sơ sinh, bình/túi oxygen đủ dùng trong quá trình chuyển, ống nghe; nhiệt kế, dụng cụ làm thông thoáng đường thở (máy hút đờm/nhớt, xylanh hút nhớt), dụng cụ/thiết bị ủ ấm, sonde cho ăn, bơm kim tiêm, các dịch truyền và kháng sinh
Các chú ý khi chuyển tuyến
Tùy điều kiện tại các trạm y tế, sử dụng các phương tiện vận chuyển thích hợp sẵn có với nguyên tắc là đảm bảo an toàn cho trẻ trong suốt quá trình chuyển. Cần đặc biệt chú ý:
- Đánh giá lại dấu hiệu sinh tồn của trẻ trước khi chuyển.
- Giữ ấm cho trẻ: tốt nhất là đặt trẻ tiếp xúc da kề da với mẹ hoặc người đi cùng trong suốt quá trình chuyển.
- Hút đờm dãi khi cần.
- Có nhân viên y tế đi kèm và có các trang thiết bị, thuốc thiết yếu cho cấp cứu trên đường chuyển.
Nếu có điều kiện, liên hệ với tuyến trên yêu cầu hỗ trợ đón người bệnh hoặc hướng dẫn và hỗ trợ xử trí tùy thuộc vào tình trạng người bệnh.
2.3. Xử trí trước khi chuyển tuyến
Viết giấy chuyển tuyến ghi các chi tiết:
+ Tiền sử thai nghén, chuyển dạ và cuộc đẻ (thời gian chuyển dạ, thời gian vỡ ối, màu sắc nước ối, chỉ số Apgar)
+ Tuổi thai và cân nặng khi đẻ (nếu biết)
+ Chẩn đoán ban đầu và lý do chuyển viện
+ Các dấu hiệu sống và sự thay đổi từ khi đẻ đến khi biểu hiện bệnh
+ Các thủ thuật đã làm (thở oxy, hồi sức...)
+ Đã điều trị gì (dịch, thuốc, vitamin K, thuốc nhỏ mắt, tiêm chủng...)
+ Các kết quả xét nghiệm đã làm
- Kiểm tra tất cả các dụng cụ, thuốc cần mang theo
3. CHĂM SÓC VÀ THEO DÕI TRÊN ĐƯỜNG CHUYỂN TUYẾN
- Bảo đảm giữ thân nhiệt bình thường cho trẻ: quấn chăn ấm hoặc cho trẻ tiếp xúc da kề da với mẹ
- Bảo đảm cho ăn và dịch truyền khi cần
+ Nếu trẻ không bị bệnh nặng quá, có thể cho trẻ ăn trên đường vận chuyển
+ Nếu trẻ không thể bú được, vắt sữa cho trẻ ăn qua ống thông hoặc bằng ống nhỏ giọt, hoặc nuôi dưỡng tĩnh mạch nếu cán bộ đi kèm có khả năng thực hiện.
- Nhân viên y tế phải có bảng theo dõi:
+ Theo dõi diễn biến của trẻ và các dấu hiệu sinh tồn: quan sát mầu da (xem có tím tái không) và di động lồng ngực trẻ, đếm nhịp thở và nhịp tim 15 phút/lần. Sờ da dưới cánh tay và chân để xem trẻ có đủ ấm không.
+ Xử trí các tình huống trên đường vận chuyển: nếu có các vấn đề nghiêm trọng xẩy ra trong qúa trình vận chuyển (như ngừng thở hoặc co giật) thì cần dừng xe lại để xử trí chứ không nên cố gắng đi nhanh đến tuyến trên
+ Khi đến cơ sở chuyển viện: Bàn giao trẻ và các hồ sơ liên quan; các diễn biến và xử trí trên đường chuyển tuyến
CHĂM SÓC TRẺ SƠ SINH ĐẺ NON/NHẸ CÂN TẠI XÃ CHĂM SÓC TRẺ BẰNG PHƯƠNG PHÁP CĂNG GU RU (PPCGR)
A. CHĂM SÓC TRẺ SƠ SINH ĐẺ NON/NHẸ CÂN TẠI XÃ, PHƯỜNG
|
TÓM TẮT Chú ý tới quy định phân tuyến cho chăm sóc trẻ sơ sinh đẻ non/nhẹ cân tại xã. Đánh giá đúng nguy cơ của trẻ để có thể chuyển tuyến kịp thời. |
1. KHÁI NIỆM TRẺ SƠ SINH ĐẺ NON/ NHẸ CÂN
Sơ sinh non tháng khi tuổi thai < 37="" tuần.="" trẻ="" nhẹ="" cân="" có="" cân="" nặng="">< 2.500="" gam,="" có="" thể="" là="" do="" đẻ="" non="" hoặc="" trẻ="" suy="" dinh="" dưỡng="" bào="" thai="" trên="" trẻ="" đủ="" tháng,="" hoặc="" trẻ="" có="" cân="" nặng="" theo="" tuổi="" thai="" dưới="" đường="" cong="" 10%="" trên="" biểu="" đồ="" cân="" nặng="" theo="" tuổi="">
|
Phân loại |
Cân nặng lúc sinh (g) |
|
Nhẹ cân |
<> |
|
Rất nhẹ cân (VLBW) |
<> |
|
Cực nhẹ cân (ELBW) |
<> |
2. QUY ĐỊNH PHÂN TUYẾN CHĂM SÓC TRẺ SƠ SINH ĐẺ NON/NHẸ CÂN TẠI XÃ:
- Xác định tuổi thai, cân nặng, chiều dài và chăm sóc thiết yếu sau sinh. Cụ thể tuần tuổi thai.
- Chăm sóc trẻ trên 2000 g không có suy hô hấp, bú được.
- Hướng dẫn bà mẹ giữ ấm cho trẻ bằng phương pháp Căng gu ru, nuôi con bằng sữa mẹ, theo dõi trẻ bú mẹ
- Phòng chống nhiễm khuẩn cho trẻ.
- Tiêm bắp vitamin K1 : 1 mg ngay sau đẻ; 0,5 mg đối với trẻ có cân nặng < 1500="">
- Tiêm chủng theo quy định: BCG và viêm gan B. Cần đánh giá trẻ sơ sinh trước khi tiêm (Chỉ tiêm khi toàn trạng ổn định, cân nặng > 2000g và tuổi thai > 34 tuần).
- Phát hiện dị tật, dấu hiệu nguy hiểm để chuyển trẻ lên tuyến trên
Chú ý:
- Trẻ sinh non/nhẹ cân dễ bị bệnh và bệnh diễn biến nặng, do đặc điểm hệ thống cơ quan kém trưởng thành.
- Trẻ sinh non/nhẹ cân, không phân biệt trẻ bị bệnh hay không bị bệnh, cần được chăm sóc dinh dưỡng đặc biệt, cân bằng dịch và duy trì thân nhiệt (lý tưởng nhất là áp dụng chăm sóc trẻ bằng phương pháp Căng- gu- ru).
3. NGUYÊN TẮC CHĂM SÓC TRẺ SINH NON/ NHẸ CÂN:
- Đảm bảo ổn định thân nhiệt trẻ; Giảm thiểu thời gian cách ly mẹ con. Chăm sóc bằng phương pháp Căng- gu- ru.
- Theo dõi hô hấp, cân nặng, nhiệt độ
- Đảm bảo trẻ được nuôi bằng sữa mẹ: Có thể cho trẻ bú theo nhu cầu (nếu trẻ bú được), hoặc đổ thìa, hoặc ăn sonde.
Hướng dẫn về số lượng sữa mỗi bữa ăn
|
Cân nặng sơ sinh |
≥ 1500g |
|
Nuôi ăn tối thiểu |
Ngày thứ nhất: 3ml x 8 bữa |
|
Thể tích tăng thêm |
Từ ngày thứ hai: tăng 1ml/mỗi 6 giờ |
|
|
Từ ngày thứ bẩy: 150ml/kg/ngày |
Ghi chú:
- Cần hút dịch dạ dày trước mỗi bữa ăn lần sau: Nếu dịch dạ dày ứ đọng > 30% thể tích sữa cho ăn hoặc dịch dạ dày màu vàng bẩn, màu xanh , hoặc vòng bụng bữa sau lớn hơn vòng bụng bữa trước 2 cm nên cho trẻ nhịn ăn và chuyển trẻ lên tuyến trên vì có thể bi viêm ruột hoại tử.
- Đảm bảo chăm sóc vệ sinh, đặc biệt là các dụng cụ cho trẻ ăn tránh gây tổn hại cho trẻ.
Rửa tay trước và sau khi chăm sóc trẻ.
- Chú ý phát hiện dấu hiệu bệnh lý khác: rối loạn điện giải (li bì, co giật, phản xạ kém), vàng da sớm trước 3 ngày tuổi, vàng da kéo dài, nhiễm khuẩn, bệnh võng mạc (gửi khám chuyên khoa mắt khi trẻ được 4 tuần tuổi với những trẻ < 2000="">
- Tuyến xã cần chuyển tuyến trên ngay khi có bất kỳ tiến triển bất thường nào của trẻ.
B. CHĂM SÓC TRẺ BẰNG PHƯƠNG PHÁP CĂNG GU RU
|
TÓM TẮT Phương pháp Căng gu ru có thể được áp dụng một cách hiệu quả, an toàn và không chi phí tốn kém. Hướng dẫn thực hiện và tuân thủ đơn giản nhưng hiệu quả rất cao: giúp ích cho giữ thân nhiệt, tăng tuần hoàn và hô hấp của trẻ. |
1. KHÁI NIỆM CHĂM SÓC TRẺ BẰNG PHƯƠNG PHÁP CĂNG-GU-RU
Chăm sóc trẻ bằng phương pháp Kangaroo (Căng gu ru) là một phương pháp y học thích ứng được chọn lựa để chăm sóc trẻ sinh non/nhẹ cân bằng cách đặt trẻ nằm tiếp xúc da-kề- da trên ngực mẹ và nuôi dưỡng bằng sữa mẹ. Chăm sóc trẻ bằng phương pháp Căng- gu- ru (PPCGR) là một giải pháp an toàn, hiệu quả, dễ thực hiện mà đáp ứng được các nhu cầu cơ bản cho sự sống còn của trẻ mới sinh: kích thích thở, giữ ấm, nuôi dưỡng bằng sữa mẹ, tăng cường tình cảm mẹ-con. Vì vậy PPCGR còn được thực hiện cho tất cả trẻ sơ sinh đẻ thường và trẻ sơ sinh phải chuyển viện.
2. QUY ĐỊNH CHĂM SÓC TRẺ BẰNG PHƯƠNG PHÁP CĂNG-GU-RU TẠI TUYẾN XÃ
Bác sĩ, nữ hộ sinh hoặc điều dưỡng khuyến khích và hướng dẫn bà mẹ:
- Đặt trẻ nằm trên ngực mẹ, giữa hai bầu vú, ngay từ những phút đầu sau khi lọt lòng mẹ.
- Hỗ trợ người mẹ cho trẻ bú trong vòng 1 giờ đầu sau đẻ khi trẻ ở trên ngực, tiếp xúc da - kề - da với mẹ.
- Nếu phải chuyển tuyến, cố gắng để trẻ tiếp xúc da - kề - da với mẹ hoặc với các thành viên khác trong gia đình trên đường chuyển.
3. ÍCH LỢI CỦA CHĂM SÓC TRẺ BẰNG PHƯƠNG PHÁP CĂNG-GU-RU
3.1. Đối với trẻ: khi nằm tiếp xúc da-kề-da trên ngực mẹ, trẻ sẽ:
- Được giữ ấm, hoặc được làm ấm trở lại sau khi bị lạnh và ít có nguy cơ hạ thân nhiệt
- Nhịp thở ổn định, ít các cơn ngừng thở hơn
- Nhịp tim ổn định, ít các cơn nhịp chậm hơn
- Thuận tiện cho việc cho trẻ bú sửa mẹ sớm
- Ít nguy cơ nhiễm khuẩn
- Tăng cân nhanh hơn
- Trẻ phát triển toàn diện hơn.
3.2. Đối với bà mẹ: không bị cách li với con nên:
- Tăng cường tình cảm mẹ con
- Thuận tiện cho việc cho con bú sớm và kéo dài
- Tăng tự tin, tăng khả năng chăm sóc con
- Giảm lo lắng, sợ hãi.
3.3. Đối với cơ sở y tế: do người mẹ thay thế một phần công việc chăm sóc trẻ nên:
- Cán bộ y tế đỡ bận rộn với việc chăm sóc
- Tăng chất lượng chăm sóc cho trẻ sơ sinh: sử dụng nhân lực và phương tiện hợp lý hơn
(các máy móc và nhân lực dành cho các trẻ bị bệnh nặng hơn)
- Giảm quá tải trong các khoa sơ sinh do có thể cho trẻ ra viện sớm hơn
- Giảm chi phí dịch vụ y tế vì giảm sử dụng các thiết bị đắt tiền, giảm chi phí điều trị
3.4. Đối với gia đình và cộng đồng:
- Tăng cường tình cảm, trách nhiệm giữa bố, mẹ và các thành viên của gia đình trong việc chăm sóc trẻ.
- Lôi cuốn sự hỗ trợ của cộng động, xã hội cho việc chăm sóc giúp đỡ người mẹ và trẻ, đặc biệt trong thời gian sử dụng PPCGR.
- Giảm chi phí chăm sóc y tế cho gia đình, cho ngành y tế và xã hội.
4. THỰC HIỆN CHĂM SÓC TRẺ BẰNG PHƯƠNG PHÁP CĂNG-GU-RU
4.1. Tiêu chuẩn chọn trẻ để thực hiện PPCGR
- Không có dấu hiệu bất thường.
- Cân nặng < 2500g="" hoặc="" tuổi="" thai="">< 37="">
- Không phải nuôi dưỡng bằng đường tĩnh mạch
- Có đáp ứng tốt với các kích thích.
4.2. Tiêu chuẩn cho người mẹ tham gia thực hiện PPCGR
- Tự nguyện, hợp tác thực hiện PPCGR theo hướng dẫn
- Sức khoẻ tốt
- Dành toàn bộ thời gian thực hiện PPCGR
- Thực hiện vệ sinh tốt: móng tay cắt ngắn, sạch, vệ sinh thân thể, quần áo.
- Có thêm một người nhà thích hợp, tự nguyện, nhiệt tình thực hiện PPCGR cho trẻ để có thể thay thế người mẹ khi cần.
4.3. Các nội dung thực hiện PPCGR
- Hướng dẫn đặt trẻ và giữ trẻ ở vị trí Căng-gu-ru
- Hướng dẫn nuôi con bằng sữa mẹ
- Hướng dẫn cách bế, nâng giữ trẻ khi đánh thức trẻ dậy để cho ăn
- Hướng dẫn cách chăm sóc, vệ sinh và theo dõi cho trẻ hàng ngày, các dấu hiệu nguy hiểm có thể xảy ra đối với trẻ và cách xử trí kịp thời
- Kích thích và xoa bóp cho trẻ
- Hỗ trợ bà mẹ: hướng dẫn cách vận động, thư giãn cơ thể và giải những nỗi lo lắng, sợ hãi của người mẹ
5. CÁC BƯỚC CỤ THể
5.1. Hướng dẫn đặt và giữ trẻ ở vị trí Căng-gu-ru:
- Đặt trẻ nằm sấp giữa hai bầu vú mẹ, ở tư thế thẳng đứng da-kề-da với mẹ. Đầu trẻ nằm quay về một bên và hơi ngửa nhẹ để đường thở của trẻ luôn được mở và mắt trẻ có thể giao tiếp với mắt mẹ. Đặt hai tay trẻ ôm trên 2 bầu vú mẹ, hai đùi và chân ôm hai bên bụng mẹ (như con ếch bám trên ngực và bụng mẹ).
- Trẻ cần đội thêm mũ, đi tất và lót tã. Người mẹ cần mặc một áo địu bằng vải chun giãn để giữ trẻ luôn ở vị trí căng-gu-ru và tránh di động đầu và cổ của trẻ. Người mẹ có thể đi lại cùng với con ở trong túi căng-gu-ru và làm các công việc nhẹ nhàng.
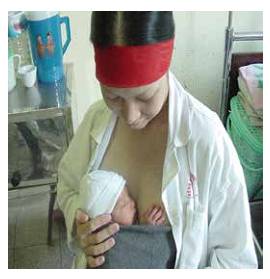
Người mẹ trở thành một lồng ấp tự nhiên cho con 24/24
5.2. Hướng dẫn nuôi con bằng sữa mẹ
- Giải thích cho bà mẹ là có thể cho con bú trong vị trí căng-gu-ru bằng cách chuyền trẻ áp vào một bên ngực mẹ, miệng trẻ ngậm bắt vú tốt trong khi toàn thân trẻ vẫn được tiếp xúc da- kề- da với mẹ
- Trẻ trên 34 tuần có thể bú mẹ trực tiếp. Trẻ từ 32 - 34 tuần, nếu không bú được phải vắt sữa trực tiếp vào miệng trẻ hoặc cho trẻ ăn bằng cốc, bằng thìa, bằng ống bơm, ống nhỏ giọt hoặc ống thông dạ dày.
- Dù trẻ chưa bú đựơc nhưng trước khi cho ăn cần hỗ trợ đưa miệng vào vú mẹ 5 -10 phút để giúp mẹ tăng tiết sữa và giúp trẻ tập bú mẹ.
- Số lượng và số lần cho trẻ ăn phụ thuộc vào tuần tuổi thai lúc đẻ, tuổi thai, cân nặng khi đẻ và sự dung nạp sữa mỗi bữa của trẻ. Tuy nhiên cần bảo đảm ít nhất là 2 giờ/lần, cho bú cả ngày lẫn đêm. Đối với những trẻ cho ăn bằng các biện pháp thay thế thì cần tăng từ từ số lượng sữa mỗi bữa của trẻ, cho trẻ ăn đều cả ngày và đêm từ 10 đến 20 lần.
5.3. Hướng dẫn cách bế, nâng giữ trẻ khi đánh thức trẻ dậy để cho ăn
- Trẻ có thể ngủ rất nhiều trong cả ngày và đêm, vì vậy cần đánh thức trẻ dậy để cho bú mẹ.
- Nên bắt đầu đánh thức trẻ bằng cách vuốt nhẹ mặt trẻ sau đó nâng toàn thân trẻ lên, dùng ngón tay cù vào gan bàn chân, đu đưa và kích thích nhẹ nhàng cho đến khi trẻ mở mắt.
- Dùng ngón tay trỏ vỗ nhẹ xung quanh miệng trẻ gợi lên phản xạ tìm kiếm vú mẹ của trẻ.
- Phản xạ tự nhiên mút, bú, nuốt và tìm kiếm vú mẹ xuất hiện rất sớm từ lúc 28- 32 tuần thai nhưng còn yếu nên trẻ chưa tự bú mẹ được. Khi trẻ được 34 tuần phản xạ của trẻ tốt hơn, nhanh hơn và kéo dài hơn. Vì vậy, nếu được kích thích và hỗ trợ tốt trẻ có thể bú mẹ trực tiếp được.
5..4. Hướng dẫn cách chăm sóc, vệ sinh và theo dõi cho trẻ
Trẻ được chăm sóc bằng PPCGR phải được chăm sóc thiết yếu như tất cả các trẻ sơ sinh khác theo hướng dẫn của bệnh viện. Ngoài ra, cần đặc biệt chú ý đến các vấn đề sau:
- Thân nhiệt: nếu trẻ được nuôi dưỡng tốt, được tiếp xúc da-kề- da liên tục, trẻ có thể dễ dàng đạt và duy trì thân nhiệt ở mức bình thường (nhiệt độ nách 36,5-37,4°C) trong vị trí căng- gu- ru. Nếu thân nhiệt của trẻ dưới 3605C, phải ủ ấm trẻ ngay. Đồng thời tìm nguyên nhân và xử trí nguyên nhân gây hạ thân nhiệt ở trẻ (phòng lạnh, trẻ chưa được chăm sóc bằng PPCGR trước khi đo thân nhiệt, trẻ vừa mới lau rửa hoặc chưa được ăn đủ hoặc bị nhiễm khuẩn).
- Nuôi dưỡng: theo dõi số lượng sữa, số bữa ăn của trẻ. Chuyển cách cho trẻ ăn sữa mẹ phù hợp với tuổi, phản xạ bú mẹ của trẻ. Nếu trẻ còn phải ăn sữa mẹ qua ống thông dạ dày hoặc thìa.., hướng dẫn người mẹ cách vắt sữa bằng tay và cho trẻ ăn khi ở vị trí căng- gu- ru. Giúp đỡ người mẹ cách bế cho con bú, đặc biệt những bà mẹ có con sinh đôi. Đảm bảo cho trẻ ngậm bắt vú tốt để trẻ bú có hiệu quả.

- Theo dõi tăng trưởng: cân cho trẻ hàng ngày để đánh giá sự tăng trưởng của trẻ. Đối với tất cả các trẻ đẻ non/nhẹ cân từ tuần thứ 2 sau khi sinh, tăng cân đủ là tăng 15 - 20 g/kg/ ngày.
- Theo dõi thở và toàn trạng chung
Khi trẻ đã hồi phục, ổn định sau các biến chứng ban đầu liên quan tới tình trạng đẻ non và đang được chăm sóc bằng PPCGR thì nguy cơ ngừng thở hoặc bị bệnh nặng ít hơn nhưng vẫn có thể xảy ra. Vì vậy cần kiểm tra nhịp thở thường xuyên cho trẻ 4 lần/ngày và theo dõi sát trẻ để phát hiện sớm các dấu hiệu nguy hiểm của bệnh và xử trí kịp thời, cụ thể là theo dõi các dấu hiệu sau:
+ Khó thở, rút lõm lồng ngực, thở rên
+ Thở rất nhanh hoặc rất chậm
+ Cơn ngừng thở thường xuyên và kéo dài
+ Trẻ bị lạnh: thân nhiệt hạ <>0C , mặc dù đã được ủ ấm
+ Bú khó: không đánh thức trẻ dậy được để cho ăn, bỏ bú, nôn
+ Vàng da
+ Tiêu chảy
+ Co giật.
+ Khi có bất cứ dấu hiệu nào như trên, chuyển tuyến trên ngay.
5.5. Kích thích và xoa bóp cho trẻ
- Kích thích, xoa bóp cho trẻ tăng thêm tình cảm gắn bó yêu thương của người mẹ đối với con và giúp trẻ nhanh chóng hoàn thiện các phản xạ bình thường. Trước khi xoa bóp, kích thích trẻ, người mẹ cần rửa tay sạch sẽ bằng xà phòng, xoa hai tay vào nhau cho ấm lên bằng nhiệt độ của cơ thể
- Người mẹ đỡ trẻ bằng một cánh tay, dùng lòng bàn tay kia xoa bóp cho trẻ. Bắt đầu xoa từ trán, đầu, vòng ra sau cổ, vuốt xuống lưng và mông trẻ. Xoa từng bên một, mỗi bên 3 lần. Sau đó xoa bóp từ vai, cánh tay, cẳng tay đến bàn và ngón tay cho trẻ. Làm tương tự như vậy với 2 chân: xoa từ đùi, cẳng chân, bàn chân và ngón chân từng bên một. Cuối cùng đặt trẻ nằm ngửa đầu cao mặt nhìn về mẹ để tiếp tục xoa phần ngực và bụng cho trẻ. Người mẹ vừa xoa bóp cho con vừa thể hiện tình cảm gắn bó mẹ với con (âu yếm, ru nựng con, động tác tay và cơ thể mẹ mềm mại uyển chuyển theo tương tác, phản ứng của con...).
Kích thích và xoa bóp cho trẻ
- Cán bộ y tế cần giúp đỡ người mẹ bế nâng giữ trẻ ở tư thế thích hợp và để người mẹ thực hiện việc xoa cho con từng phần như hướng dẫn ở trên. Mỗi lần xoa bóp cho trẻ khoảng 10 phút, không nên kéo dài vì sẽ làm trẻ mệt và có nguy cơ hạ thân nhiệt.
5.6. Hỗ trợ người mẹ thực hiện PPCGR
- Nhân viên y tế phải tư vấn, giúp đỡ, tạo điều kiện cho người mẹ từng bước thực hiện tốt các nội dung chăm sóc trẻ bằng PPCGR. Khi người mẹ thành thạo, tiếp tục hỗ trợ người mẹ và theo dõi chặt chẽ cho trẻ trong suốt thời gian thực hiện PPCGR tại bệnh viện.
- Tất cả thành viên của gia đình phải được thông tin về việc thực hiện PPCGR để gia đình cùng giúp đỡ người mẹ chăm sóc con hiệu quả nhất, đặc biệt là người cha, bà ngoại và bà nội.
- Nếu người mẹ có khó khăn về tâm lý, gia đình, xã hội. Hãy hợp tác với các cán bộ tâm li, xã hội, đoàn thể giúp đỡ người mẹ cách giải quyết tốt nhất.
6. RA VIỆN
- Hầu hết các trẻ sinh non/nhẹ cân có thể ra viện sớm nếu PPCGR được thực hiện tốt.
Quyết định cho trẻ ra viện phụ thuộc vào cân nặng, tuổi thai, tình trạng sức khoẻ của trẻ, hoàn cảnh và khả năng theo dõi chăm sóc tiếp theo của người mẹ và gia đình. Nếu gia đình ở quá xa bệnh viện hoặc cơ sở y tế, cần cho trẻ ra viện muộn hơn.
- Tiêu chuẩn ra viện đối với trẻ:
+ Trẻ không có biểu hiện bệnh lý
+ Trẻ được nuôi bằng sữa mẹ
+ Trẻ đã tăng cân: ≥15g/kg/ngày và trong ít nhất 3 ngày liên tiếp (theo tiêu chuẩn quốc tế là ≥18g/kg/ngày nhưng ở Việt nam thường trẻ không tăng được như quốc tế)
+ Người mẹ tự tin chăm sóc con và có thể đưa con đến khám lại theo hẹn.
- Đối với bà mẹ: cần thành thạo về:
+ Cách thực hiện tiếp xúc da- kề- da tiếp tục cho trẻ tại nhà
+ Biết đáp ứng với các nhu cầu của trẻ như tăng thời gian tiếp xúc da- kề- da nếu trẻ lạnh tay, chân hoặc nhiệt độ môi trường thấp về ban đêm
+ Cách mặc quần áo giữ ấm cho trẻ khi trẻ không ở vị trí căng- gu- ru
+ Cách nuôi con bằng sữa mẹ
+ Cách lau rửa, vệ sinh cho trẻ và giữ ấm cho trẻ sau lau rửa
+ Cách nhận biết các dấu hiệu nguy hiểm
+ Nơi nào cần đưa trẻ đến cấp cứu nếu trẻ có dấu hiệu nguy hiểm
+ Nơi khám chăm sóc sức khoẻ định kỳ, thời gian khám lại và nội dung khám
- Hướng dẫn khi ra viện:
+ Cung cấp tờ rơi hướng dẫn PPCGR ngoại trú
+ Hướng dẫn theo dõi thực hiện theo chỉ dẫn trong tờ rơi
+ Hẹn khám lại
+ Hẹn đưa trẻ đến khi có dấu hiệu nguy hiểm
+ Hướng dẫn nơi đưa trẻ đến tiêm chủng
+ Khi nào có thể cho trẻ ra khỏi vị trí căng- gu- ru: nếu trẻ đủ 40 tuần tuổi thai hoặc cân nặng được 3.000g hoặc trẻ không muốn ở trong vị trí căng- gu- ru nữa thì có thể đưa trẻ ra ngoài được.

XỬ TRÍ BAN ĐẦU CÁC TRIỆU CHỨNG BẤT THƯỜNG Ở TRẺ SƠ SINH: HẠ THÂN NHIỆT, RỐI LOẠN NƯỚC ĐIỆN GIẢI, VÀNG DA, SUY HÔ HẤP, VIÊM PHỔI, NHIỄM KHUẨN HUYẾT, CO GIẬT, SẶC SỮA.
|
TÓM TẮT Mục tiêu và yêu cầu chính cho tuyến xã là phát hiện sớm các bất thường và có thể xử lý cấp cứu ban đầu, sau đó tiên lượng và chuyển tuyến các trường hợp quá khả năng. |
1. PHÁT HIỆN VÀ XỬ TRÍ HẠ THÂN NHIỆT SƠ SINH
1.1. Xác định dấu hiệu hạ thân nhiệt sơ sinh
Hạ thân nhiệt sơ sinh là một dấu hiệu nặng có thể gây tử vong, thường gặp trong nhiễm khuẩn nặng. Thân nhiệt sơ sinh đo ở nách bình thường là 3605C - 3705C.
Khi thân nhiệt dưới 3605C đo ở nách là hạ thân nhiệt.
Hạ thân nhiệt nhẹ: thân nhiệt cặp nách từ 350C - 3604C .
Hạ thân nhiệt trung bình nặng: thân nhiệt cặp nách dưới 350C.
1.2. Xử trí tại tuyến xã
- Nhận biết trẻ có nguy cơ hạ thân nhiệt: nhẹ cân, đẻ non, nhiễm khuẩn nặng, trẻ sinh ra vào mùa lạnh.
- Phát hiện kịp thời dấu hiệu hạ thân nhiệt: sờ bàn tay, bàn chân lạnh.
- Đo thân nhiệt ít nhất 1 lần trong ngày đầu sau đẻ. Những trẻ có nguy cơ cần kiểm tra thân nhiệt thường xuyên hơn, tối thiểu 3 lần/ngày.
- Phát hiện các dấu hiệu nặng do hạ thân nhiệt gây nên như: nhịp tim chậm, tím tái, phù cứng bì,…Nếu có những triệu chứng này cần ủ ấm tích cực cho trẻ và chuyển sớm trẻ lên tuyến trên..
- Xử trí:
- Hướng dẫn bà mẹ giữ ấm cho trẻ bằng phương pháp Căng-gu-ru hoặc quấn thêm tã, mặc thêm quần áo, đội mũ và đắp chăn ấm cho trẻ hoặc hướng dẫn các phương pháp ủ ấm khác nếu có như đèn sưởi, lồng ấp. Không nên ủ ấm bằng chai nước nóng, hòn đá nóng, nằm than vì dễ gây bỏng và hít khí CO (carbon monoxide) trong khói than dễ gây ngạt thở.
- Khuyến khích bà mẹ cho trẻ bú sớm, nhiều lần, nếu trẻ không thể bú thì vắt sữa và cho ăn qua thìa.
- Nếu thân nhiệt sau 1 giờ không trở về bình thường hoặc kèm theo bất cứ dấu hiệu nguy hiểm nào khác cần chuyển lên tuyến trên.
- Chuyển tuyến an toàn
2. PHÁT HIỆN VÀ XỬ TRÍ RỐI LOẠN NƯỚC ĐIỆN GIẢI
Rối loạn nước điện giải (đặc biệt rối loạn nước và Natri) là một tình huống thường gặp trong bệnh lý toàn thể. Việc nhận biết rối loạn nước điện giải trong giai đoạn sơ sinh khó khăn nhưng cần thiết.
Rối loạn điện giải bao gồm: Hạ Natri máu, tăng Natri máu, hạ Kali máu, tăng Kali máu. Tuyến xã không có đủ điều kiện làm các xét nghiệm chuyên sâu, cần nhận biết các dấu hiệu rối loạn để điều chỉnh hoăc chuyển viện.
Nhận biết và xử trí các dấu hiệu rối loạn nước điện giải tại xã:
2.1. Mất nước:
- Nguyên nhân:
+ Tiêu chảy cấp: Xảy ra khi trẻ đi ngoài > 8 lần/ngày, phân nhiều nước, màu xanh có thể có nhày hoặc phân có máu. Chỉ có một ít trường hợp tiêu chảy do chế độ ăn (do không có sữa mẹ trẻ được nuôi ăn sữa ngoài không hợp lý gây tiêu chảy) còn phần lớn tiêu chảy cấp ở sơ sinh là nằm trong bệnh cảnh nhiễm khuẩn máu hoặc viêm màng não mủ. Vì vây ngoài việc tìm các dấu hiệu mất nước, phải tìm thêm các dấu hiệu nhiễm khuẩn toàn thân, nhất là ở những bệnh nhân có các yếu tố nguy cơ nhiễm khuẩn như: nước ối bẩn, mẹ sốt trước sinh, chuyển dạ kéo dài, ngạt…
+ Một số nôn nhiều gặp trong trường hợp tắc ruột, hội chứng sinh dục thượng thận.
- Dấu hiệu nhận biết và xử trí:
+ Mất nước nhẹ: được xác định khi mất từ 3-5%, trẻ tinh táo, bú tốt, không có mắt trũng, môi khô, thóp lõm. Xử trí: bú mẹ nhiều, có thể sử dụn orezol xen kẽ giữa các lần bú, liều 10 thìa/kg trong 4h hoặc 20ml/kg.
+ Mất nước trung bình: là mất 6-9% trọng lượng cơ thể. Xử trí: tiếp tục cho bú mẹ và chuyển bệnh nhân lên tuyến trên.
+ Mất nước nặng: trẻ li bì bú ít, môi khô, thóp lõm, mắt trũng, nếp véo da (++) và thêm: mạch yếu, nhịp tim nhanh, thời gian phục hồi màu da trên 3 giây, tiểu ít, chồng khớp sọ, cân nặng giảm ≥ 10% so với cân nặng lúc sinh, trẻ li bì. Xử trí: chuyển gấp bệnh nhân lên tuyến trên.
+ Nếu trẻ bị tiêu chảy có thêm các yếu tố nguy cơ nhiễm khuẩn như: nước ối bẩn, mẹ sốt trước sinh, chuyển dạ kéo dài, ngạt… cần cân nhắc chuyển bệnh nhân lên tuyến trên.
2.2. Thừa dịch:
- Nguyên nhân: các bệnh lý về thận tiết niệu bẩm sinh, một số bệnh lý về mạch máu,…
- Dấu hiệu nhận biết: Bệnh nhân có phù mí mắt, phù mu chân, mu bàn tay, đái ít, tăng cân nhanh (để theo dõi cân nặng, phù, cần cân trẻ tối thiểu mỗi ngày một lần)
- Xử trí: tiếp tục cho trẻ bú mẹ, ghi chép các dấu hiệu vào hồ sơ, chuyển tuyến trên.
Chú ý: Đánh giá tình trạng tri giác của trẻ: tỉnh hay li bì, khó đánh thức, co giật, dấu hiệu suy hô hấp…để chuyển bệnh nhân lên tuyến trên.
3. PHÁT HIỆN VÀ XỬ TRÍ VÀNG DA SƠ SINH
Vàng da tăng bilirubin là triệu chứng thường gặp ở khoảng 25-50% ở trẻ mới sinh. Vàng da bệnh lý chiếm khoảng 3% trong số trẻ bị vàng da (khi bilirubin máu > 7mg/dL). Có rất nhiều nguyên nhân gây vàng da tăng bilirubin gián tiếp ở trẻ sơ sinh. Tuyến xã không có điều kiện xét nghiệm bilirubin trong máu.
Việc cần làm ở tuyến xã là xác định liệu có vàng da bệnh lý hay không để chuyển tuyến
|
Vàng da sinh lý. |
Vàng da bệnh lý. |
|
Thường xuất hiện từ ngày thứ 3 - 5 sau đẻ. |
Vàng da xuất hiện trước 48 giờ sau đẻ. |
|
Tính chất vàng da: vàng nhẹ, tăng từ từ, trẻ vẫn ăn ngủ bình thường |
Tính chất vàng da: vàng da đậm, tăng nhanh, vàng da lan tới gan bàn tay, bàn chân, |
|
Sau đó vàng da giảm dần |
Vàng da kèm theo các dấu hiệu khác (li bì, nôn, bú kém hoặc bỏ bú, nhiệt độ không ổn định, ngừng thở, tăng trương lực cơ…). Trẻ chậm ỉa phân su, nôn dịch vàng. |
|
|
Vàng da kéo dài trên 8 ngày ở trẻ đủ tháng và > 14ngày đối với trẻ đẻ non. |
|
|
Tiền sử: Trong gia đình có tiền sử trẻ bị vàng da trong các lần sinh trước Tiền sử mẹ dùng thuốc kích thích đẻ Tiền sử mẹ có nguy cơ cao khi mang thai: nhiễm khuẩn, đái đường, nhiễm độc thai nghén… |
Xử trí tại xã: Phát hiện vàng da bệnh lý và chuyển tuyến ngay.
4. PHÁT HIỆN VÀ XỬ TRÍ SUY HÔ HẤP SƠ SINH
Suy hô hấp là hội chứng thường gặp nhất ở trẻ sơ sinh, đặc biệt là trẻ sơ sinh thiếu tháng, có thể gây tử vong nhanh nếu không chẩn đoán và xử trí kịp thời.
4.1. Xác định các dấu hiệu suy hô hấp sơ sinh ở tuyến xã:
- Phát hiện những trẻ có nguy cơ suy hô hấp: đẻ non, đẻ khó, mổ đẻ...
- Tìm các dấu hiệu suy hô hấp, có mác dấu hiệu suy hô hấp cơ suy:
+ Thở nhanh ≥ 60 lần/phút hoặc thở chậm < 30lần/="">
+ Cơn ngừng thở > 20 giây hoặc < 20="" giây="" kèm="" nhịp="" tim="" giảm="">< 100="">
+ Rút lõm lồng ngực.
+ Phập phồng cánh mũi.
+ Thở rên (thì thở ra).
+ Tím quanh môi, lưỡi, tím đầu chi.
+ Hoặc dựa vào chỉ số Silverman.
Chỉ số Silverman:
|
Dấu hiệu |
0 điểm |
1 điểm |
2 điểm |
|
Di động ngực bụng |
Cùng chiều |
Ngược chiều ít |
Ngược chiều rõ |
|
Co kéo lồng ngực |
Không |
Ít |
Nhiều |
|
Rút lõm hõm ức |
Không |
Ít |
Nhiều |
|
Cánh mũi phập phồng |
Không |
Ít |
Nhiều |
|
Tiếng rên thì thở ra |
Không |
Ít |
Nhiều |
+ ≤ 3 điểm không có suy hô hấp
+ 4 - 5 điểm: suy hô hấp nhẹ
+ ≥ 6 điểm: suy hô hấp nặng
4.2. Xử trí tại xã:
- Xử trí ban đầu trước khi chuyển tuyến:
- Thông thoáng đường thở: hút đờm miệng, mũi
- Đặt trẻ ở tư thế trung gian, cổ thẳng, đầu hơi cao để tránh gập đầu và giảm sức ép bụng vào cơ hoành, đầu nghiêng một bên. Đặt dẫn lưu dạ dày giảm chướng dạ dày
- Thở oxygen.
- Cấp cứu ngừng thở bằng hà hơi thổi ngạt hoặc dùng bóng và mặt nạ.
- Chuyển tuyến an toàn. Trước khi chuyển tiêm một mũi kháng sinh.
5. PHÁT HIỆN VÀ XỬ TRÍ VIÊM PHỔI SƠ SINH
Viêm phổi là một bệnh nhiễm khuẩn thường gặp ở giai đoạn sơ sinh, một trong các nguyên nhân gây tử vong đáng kể ở trẻ sơ sinh. Tác nhân gây bệnh bao gồm vi khuẩn, vi rút, và nấm.
5.1. Xác định các dấu hiệu nghi ngờ viêm phổi sơ sinh tại xã: khi có thở nhanh >60 lần/ phút đồng thời phát hiện các dấu hiệu khác tùy theo mức độ nặng, nhẹ của viêm phổi hoặc mức độ suy hô hấp để kịp thời xử trí hoặc chuyển tuyến:
+ Nhịp thở trên 60 lần/phút.
+ Nhịp thở dưới 30 lần/phút.
+ Tím tái
+ Rút lõm lồng ngực.
+ Thở rên ở thì thở ra.
+ Thở khò khè
+ Ho nhiều, ho nặng tiếng
+ Bú ít
+ Ngừng thở (cơn ngừng thở trên 20 giây).
5.2. Xử trí tại xã:
- Thông đường thở: hút đờm rãi, đặt trẻ ở tư thế trung gian, cổ thẳng, đầu hơi cao để tránh gập đầu và giảm sức ép bụng vào cơ hoành, đầu nghiêng một bên.
- Hỗ trợ hô hấp: hà hơi thổi ngạt hoặc dùng bóng và mặt nạ hồi sức ngay nếu trẻ:
+ Không tự thở ngay cả khi có kích thích; hoặc
+ Thở ngáp; hoặc
+ Nhịp thở dưới 30 lần/phút và tím.
- Tiêm một liều kháng sinh phối hợp ampicillin và gentamycin, tiêm bắp sâu (tiêm mông), liều lượng xem trong IMCI
- Thở oxy qua ống thông hoặc qua mặt nạ
- Chuyển viện an toàn
6. PHÁT HIỆN VÀ XỬ TRÍ NHIỄM KHUẨN HUYẾT SƠ SINH
Nhiễm khuẩn huyết sơ sinh là một hội chứng lâm sàng của bệnh lý toàn thân kèm vãng khuẩn huyết xảy ra trong tháng đầu tiên của cuộc sống.
Nhiễm khuẩn huyết ở trẻ sơ sinh là bệnh cảnh thường gặp (tần suất: 1-10/1000 sinh sống), là một trong những nguyên nhân hàng đầu gây tử vong sơ sinh, tỉ lệ tử vong cao, từ 13- 50%, nhất là ở trẻ sinh non.
6.1. Xác định các dấu hiệu nghi ngờ nhiễm khuẩn huyết sơ sinh tại xã
- Hỏi - khai thác tiền sử sản khoa, tìm các yếu tố nguy cơ:
+ Trẻ non tháng và nhẹ cân
+ Vỡ ối sớm trên 12 giờ
+ Mẹ sốt hoặc nhiễm khuẩn quanh chuyển dạ: viêm màng ối, nhiễm khuẩn đường tiết niệu- sinh dục, các biến chứng sản khoa khác.
+ Nước ối bẩn sẫm màu, lẫn phân su, mùi hôi.
+ Trẻ phải hồi sức sau sinh.
+ Đa thai.
- Khám lâm sàng: cần chẩn đoán sớm tình trạng nhiễm khuẩn sơ sinh dựa vào lâm sàng để điều trị ngay trước khi có kết quả xét nghiệm.
+ Nhiễm khuẩn sơ sinh thường khởi phát nhanh, tổn thương nhiều cơ quan
+ Các triệu chứng lâm sàng thường không đặc hiệu, có thể có các triệu chứng sau:
+ Rối loạn thân nhiệt
+ Trẻ có biểu hiện khác thường, kém nhanh nhẹn- nhìn “không khoẻ”
+ Biểu hiện thần kinh: li bì hay kích thích, có thể co giật, run rẩy, thậm chí hôn mê, rối loạn trương lực cơ, thóp phồng…
+ Triệu chứng hô hấp: tím tái, rên rỉ, thở nhanh, cơn ngừng thở, rút lõm lồng ngực
+ Triệu chứng tuần hoàn: da xanh, tím, nổi ban, da lạnh, vã mồ hôi, nhịp tim nhanh, loạn nhịp, tụt huyết áp, trụy mạch.
+ Triệu chứng ngoài da: vàng da sớm, da xanh tím, nốt xuất huyết, mảng bầm tím, hồng ban, bóng mủ, đặc biệt là phù cứng bì, nhiễm khuẩn da quanh rốn.
+ Triệu chứng: gan, lách to.
+ Triệu chứng tiêu hoá: bú kém, nôn trớ, tiêu chảy, bụng trướng, dịch dạ dày ứ đọng, trớ dịch vàng bẩn.
- Xét nghiệm (nếu có)
- Xét nghiệm máu: phân tích kết quả dựa trên giờ tuổi
Công thức bạch cầu:
· Bạch cầu > 25000 hay <>3.
· Bạch cầu đa nhân trung tính <>3
6.2. Xử trí tại xã:
- Điều trị cấp cứu ban đầu: đảm bảo các chức năng sống như hô hấp, tuần hoàn, thân nhiệt.
- Kháng sinh: tiêm bắp (mông) ampicillin phối hợp với gentamycin, một liều trước khi chuyển tuyến (Liều lượng xem thêm IMCI).
- Chuyển an toàn lên tuyến trên.
7. PHÁT HIỆN VÀ XỬ TRÍ TRẺ CO GIẬT
Co giật là một tình trạng cấp cứu ở trẻ sơ sinh, có thể do nhiều nguyên nhân nhưng việc chẩn đoán và điều trị cắt cơn sớm là rất cần thiết vì cơn giật kéo dài có thể đe dọa tính mạng của trẻ hoặc có thể để lại di chứng thần kinh.
7.1. Xác định các dấu hiệu co giật sơ sinh tại xã:
- Khai thác bệnh sử, tiền sử sản khoa:
+ Xem lại tiền sử, bệnh sử của trẻ, của bà mẹ và các kết quả thăm khám thực thể, tìm hiểu thêm thông tin liên quan đến các vấn đề dưới đây:
• Sinh non? Đã tiêm Vitamin K1?
• Cách sinh: sinh thường hay sinh khó, có làm thủ thuật không?
• Có ngạt sau sinh không? có sang chấn sản khoa không?
• Có sốt không? liên quan giữa sốt và co giật ?
• Trẻ bú kém hay bỏ bú?
• Trẻ có nôn không?
+ Nếu gần đây trẻ bị co giật thì tìm các dấu hiệu chẩn đoán phân biệt. Nếu gần đây trẻ không bị co giật thì hỏi bà mẹ (hoặc người đưa trẻ đến) các thông tin sau đây:
• Tính chất cơn co giật của trẻ? Cơn giật có tăng khi chạm vào trẻ hoặc có tiếng động mạnh không? Giật ở đâu (mặt, mắt, tay, chân…?), cơn giật kéo dài bao nhiêu lâu?
• Có khi nào tình trạng của trẻ xấu đi nhanh chóng không?
• Có khi nào trẻ đột nhiên bị tái nhợt đi không?
• Trẻ có được tiêm phòng vắc xin uốn ván đầy đủ không?
• Trẻ có được đẻ sạch không?
• Trẻ có bị vàng da sớm không (Vàng da xuất hiện trong ngày đầu sau sinh)? Nếu có thì đã điều trị gì chưa?
- Khám lâm sàng:
+ Trước hết chú ý xem trẻ có các triệu chứng nặng như cơn co giật, các dấu hiệu suy hô hấp tuần hoàn… nếu có thì phải xử trí điều trị ngay.
+ Chú ý đánh giá tính chất cơn giật:
• Co giật toàn thân hay khu trú, một hay 2 bên?
• Có liệt khu trú không?
• Thời gian cơn giật, số lần, khoảng cách giữa các cơn, cường độ cơn giật?
• Các triệu chứng đi kèm cơn giật: cơn ngưng thở, tím tái, rối loạn ý thức?
• Khám phản xạ đồng tử.
• Có triệu chứng thiếu máu không ?
• Có dấu hiệu nhiễm khuẩn hay viêm màng não không? thóp có phồng không?
• Có dị tật bẩm sinh, nhất là dị tật hệ thần kinh ?
- Xét nghiệm: Không có xét nghiệm chuyên sâu làm được tại xã
7.2. Xử trí tại xã:
- Xử trí cấp cứu: phải bảo đảm hô hấp - tuần hoàn và cắt cơn giật:
+ Thông đường thở, hỗ trợ hô hấp, thở oxygen nếu cần.
+ Cắt cơn giật: phenobarbital: 15 - 20 mg/kg, tiêm bắp. Nếu sau 30 phút mà còn giật có thể lặp lại lần 2 với liều 10 mg/kg hoặc phenobarbital uống (gardenal) 10 - 20 mg/ kg bơm qua sonde.
- Chuyển viện an toàn lên tuyến trên khi hết cơn co giật. Cho một liều kháng sinh tiêm bắp trước khi chuyển.
+ Có thể sử dụng diazepam ống nếu có: diazepam 0,3mg - 0,5mg/kg/lần thụt hậu môn.
8. PHÁT HIỆN VÀ CẤP CỨU TRẺ SẶC SỮA
Sặc sữa là hiện tượng sữa trào vào đường thở khiến trẻ khó thở, sặc sụa, có thể gây ngừng thở. Cần nhận biết các dấu hiệu của sặc sữa để tiến hành cấp cứu ngay nhằm giảm nguy cơ tử vong cho trẻ.
8.1. Phát hiện các dấu hiệu sặc sữa:
- Trẻ đang bú hoặc sau bú đột ngột ho, sặc sụa, tím tái
- Có thể thấy sữa trào ra mũi, miệng
- Trẻ hốt hoảng, da xanh tái, có thể mềm nhũn hoặc co cứng
- Trường hợp nặng, trẻ có thể ngừng thở, ngừng tim
8.2. Xử trí tại xã: phải xử trí nhanh, kịp thời
- Nếu trẻ sặc, tím tái, nhưng ngay sau đó hồng lại, khóc được, chứng tỏ sữa đã được tống ra ngoài hoặc trôi xuống thực quản.
Xử trí:
+ Bế trẻ ở tư thế đầu cao, mặt nghiêng để dị vật không đi ngược lên trên, lau, hút sạch miệng mũi.
+ Theo dõi sát tình trạng của trẻ: bú kém, khó thở, tím tái, chuyển trẻ lên tuyến trên.
- Nếu trẻ tím tái không hồng trở lại, có thể ngừng thở: Xử trí: dùng thủ thuật vỗ lưng, ấn ngực.
+ Vỗ lưng
• Đặt trẻ nằm sấp, đầu thấp, cố định thân trẻ dọc theo cẳng tay của người làm thủ thuật (cẳng tay có thể đặt lên đùi hoặc mặt phẳng cứng).
• Bàn tay đỡ đầu trẻ (ngón tay trỏ đặt để mở miệng trẻ; ngón cái và ngón giữa đỡ hai bên xương hàm dưới).
• Dùng gốc của bàn tay còn lại vỗ mạnh 5 lần vào khoảng giữa 2 xương bả vai theo chiều hướng về phía đầu trẻ.
+ Ấn ngực: Nếu vỗ lưng mà trẻ vẫn tím, không khóc, tiếp tục làm thủ thuật ấn ngực.
• Lật trẻ nằm ngửa, đầu thấp, cố định thân trẻ dọc theo cẳng tay người làm thủ thuật, mặt nghiêng một bên.
• Quan sát nếu thấy sữa trào ra miệng, mũi thì lau và hút sạch.
• Dùng ngón trỏ và ngón giữa của bàn tay còn lại, ấn vào vùng ngay dưới mũi ức 5 lần theo chiều hướng về phía đầu trẻ.
+ Trong quá trình làm thủ thuật phải luôn đánh giá trẻ, nếu:
• Trẻ ngừng tim, ngừng thở thì tiến hành cấp cứu ngừng tim, ngừng thở ngay (ép tim phối hợp với thổi ngạt hoặc bóp bóng).
• Trẻ vẫn tím, không khóc, tiếp tục làm lại thủ thuật vỗ lưng kết hợp với ấn ngực, có thể lặp lại 8-10 lần.
• Trẻ khóc được, hồng hào thì không cần làm tiếp.
• Theo dõi sát tình trạng của trẻ: nếu trẻ bú kém, khó thở, tím tái, chuyển trẻ lên tuyến trên.

Hình: Cấp cứu trẻ sặc sữa
8.3. Phòng ngừa sặc sữa:
- Khi cho trẻ bú cần chú ý các điểm sau:
+ Bế trẻ ở tư thế đầu cao khi cho bú
+ Quan sát trẻ khi bú, tốt nhất là thấy được trẻ nuốt sau khi mút sữa
- Nếu thấy trẻ không muốn ăn, sữa còn trong miệng thì phải dừng cho bú, nếu cho ăn bằng thìa thì không đổ tiếp.
- Sau khi bú xong nên bế trẻ nằm sấp trên vai hoặc ngực mẹ, vỗ lưng nhẹ để trẻ ợ bớt hơi trong dạ dày, tránh đầy hơi sẽ gây nôn chớ.
XỬ TRÍ VỚI CÁC TRẺ SINH
TỪ MẸ VIÊM GAN B, LAO, LẬU, GIANG MAI, HIV
|
TÓM TẮT Đây là các bệnh lây nguy hiểm và có các quy định xử trí riêng biệt. |
1. TÌM CÁC DẤU HIỆU CHẨN ĐOÁN:
- Khai thác tiền sử nội khoa, sản khoa của bà mẹ về các bệnh: viêm gan B, lao, lậu., giang mai hoặc HIV.
- Xem các kết quả xét nghiệm máu mới nhất của mẹ trước hoặc sau sinh về các bệnh trên để khẳng định chẩn đoán các bệnh trên.
2. XỬ TRÍ TẠI XÃ
2.1.Trẻ có mẹ bị Viêm gan B
- Nếu phát hiện mẹ bị viêm gan B trong giai đoạn mang thai thì nên khuyên mẹ đẻ ở tuyến trên để việc xử trí sau đẻ được đầy đủ hơn.
- Nếu đẻ tại trạm y tế:
- Tiêm phòng vaccin viêm gan B cho con ngay trong vòng 24 giờ sau đẻ và globulin miễn dịch, nếu có. Nếu không có điều kiện, chuyển trẻ lên tuyến trên.
- Vẫn cho trẻ bú mẹ trừ khi mẹ đang ở trong giai đoạn viêm gan B cấp.
2.2. Trẻ có mẹ bị Lao
Nguyên tắc chung:
- Nếu bà mẹ đã điều trị đầy đủ hay đang điều trị đúng theo phác đồ được 2 tháng thì không cần điều trị cho trẻ.
- Nếu bà mẹ đang bị lao phổi tiến triển và được điều trị trước khi sinh chưa đủ 2 tháng hoặc mới phát hiện lao thì:
Xử trí tại xã:
- Vẫn cho trẻ bú sữa mẹ.
- Không được tiêm vaccin BCG cho trẻ sau sinh.
- Chuyển tuyến trên hoặc báo chương trình phòng chống bệnh lao để điều trị.
2.3.Trẻ có mẹ bị bệnh lậu.
- Chẩn đoán:
+ Dựa vào tiền sử bệnh lậu của mẹ.
+ Khám trẻ để xác định xem trẻ có bị nhiễm lậu cầu không. Chú ý triệu chứng viêm mắt có mủ vàng đặc cũng như có thể có bệnh cảnh nhiễm khuẩn toàn thân do lậu cầu.
+ Soi, cấy tìm song cầu lậu Gram (-).
+ Xác định xem trẻ chỉ bị viêm mắt hay còn bị nhiễm khuẩn huyết, viêm khớp hay kèm viêm màng não.
- Xử trí:
- Nếu nhiễm khuẩn nhẹ: dùng 1 liều ceftriazon duy nhất 25 - 50 mg/kg tiêm bắp hay tĩnh mạch (nếu được) hoặc chuyển ngay lên tuyến trên.
- Nếu trẻ có triệu chứng nhiễm khuẩn toàn thân nặng: chuyển tuyến trên. Cho tiêm 1 liều kháng sinh như trên trước khi chuyển.
2.4. Trẻ có mẹ bị giang mai
- Phát hiện các trường hợp bà mẹ bị giang mai qua quá trình quản lý thai nghén, kiểm tra xem mẹ đã được điều trị đầy đủ chưa. Nếu chưa thì khuyên mẹ đẻ tại tuyến trên để điều trị cho trẻ sau sinh.
- Phát hiện các triệu chứng của giang mai bẩm sinh để chuyến tuyến trên (có các nốt đỏ, các đốm xám, phồng hay tuột da ở lòng bàn tay bàn chân kèm gan lách to, vàng da, thiếu máu, nhiễm khuẩn nặng). Nếu có, chuyển tuyến trên cả mẹ và con.
2.5. Trẻ có mẹ nhiễm HIV
- Thực hiện các nhiệm vụ theo “Qui trình chăm sóc và điều trị dự phòng lây truyền HIV từ mẹ sang con” tại tuyến xã.
- Quản lý và theo dõi giám sát điều trị dự phòng, chuyển tuyến khi nghi ngờ trẻ có nhiễm khuẩn.
- Hỗ trợ, theo dõi tuân thủ điều trị cho mẹ và con sau sinh (dùng thuốc và dinh dưỡng cho trẻ).
- Trẻ vẫn có thể được tiêm chủng theo lịch nhưng tránh các loại vaccin sống (BCG, sabin).
Chăm sóc toàn diện
- Phối hợp sản nhi ngay trước sinh để bảo đảm an toàn cuộc đẻ:
+ Bác sỹ, nữ hội sinh mặc đồ bảo hộ và sử dụng dụng cụ dùng 1 lần.
+ Săn sóc theo quy định và hướng dẫn chung.
- Khi chăm sóc trẻ sinh ra từ bà mẹ nhiễm HIV phải:
+ Tôn trọng bà mẹ và gia đình
+ Chăm sóc trẻ như các trẻ khác nhưng phải tuân thủ chặt chẽ nguyên tắc phòng chống nhiễm khuẩn để phòng ngừa việc lây nhiễm chéo sau sinh.
+ Tiêm chủng đầy đủ cho trẻ (tránh dùng các vaccin sống như BCG, sabine).
- Động viên, an ủi bà mẹ và gia đình, tư vấn về khả năng dự phòng sớm thì trẻ có thể không bị nhiễm HIV.
Điều trị thuốc kháng vi rút
Nếu không dùng thuốc điều trị kháng vi rút thì tỉ lệ lây truyền HIV từ mẹ sang con trong thời gian mang thai và khi sinh là 15-30%, lây truyền qua sữa mẹ là 5-20%.
- Kiểm tra xem bà mẹ đã được dùng thuốc điều trị dự phòng lây truyền HIV từ mẹ sang con chưa.
- Chuyển tuyến nếu không có thuốc điều trị.
- Nếu có thuốc, điều trị cho trẻ theo phác đồ hướng dẫn chuẩn quốc gia:
+ Nếu bà mẹ đã được điều trị zidovudine (AZT) 4 tuần trước khi sinh thì tiếp tục điều trị AZT cho trẻ trong 6 tuần sau sinh (uống, 2mg/kg; 6 giờ/lần);
+ Nếu bà mẹ đã được điều trị một liều nevirapin trong khi sinh, trẻ chưa được 3 ngày tuổi thì cho trẻ uống ngay nevirapin 2mg/kg/ngày;
+ Theo dõi cho trẻ trong 10 ngày để kiểm tra tình trạng dinh dưỡng và tăng trưởng.
Dinh dưỡng: cho ăn thay thế là lựa chọn số 1 trong trường hợp mẹ bị nhiễm HIV nếu gia đình có khả năng vì HIV có thể lây qua sữa mẹ.
- Tư vấn cho bà mẹ các ưu điểm và nguy cơ của từng cách nuôi dưỡng. Bà mẹ có thể lựa chọn:
+ Thức ăn thay thế sữa mẹ nếu: có thể chấp nhận, đủ tiền mua sữa công thức, có thể chế biến, có thể dùng lâu dài và an toàn.
+ Nếu không có khả năng thì có thể cho trẻ bú mẹ hoàn toàn trước khi cho ăn thức ăn thay thế.
+ Không cho trẻ ăn hỗn hợp (vừa bú mẹ vừa ăn thức ăn thay thế) vì khả năng lây truyền có thể cao hơn.
+ Cho trẻ bú mẹ hoàn toàn trong 6 tháng đầu sau đó tiếp tục cho trẻ bú và bắt đầu cho ăn bổ sung.
- Hỗ trợ bà mẹ, đánh giá tình hình gia đình để quyết định chế độ dinh dưỡng cho trẻ: bú mẹ hay ăn thức ăn thay thế .
Nếu cho trẻ bú mẹ:
- Hỗ trợ cách lựa chọn của bà mẹ.
- Khuyên bà mẹ không cho trẻ ăn hỗn hợp: không nên vừa bú mẹ vừa cho ăn thức ăn thay thế (sữa nhân tạo, trà, nước...) vì ăn hỗn hợp làm tăng nguy cơ lây truyền HIV từ mẹ sang con, tăng nguy cơ bệnh tật, tử vong do ỉa chảy và các bệnh khác.
- Hướng dẫn bà mẹ cách cho trẻ bú đúng để tránh viêm vú và tổn thương đầu vú:
+ Khuyên bà mẹ đến khám lại ngay nếu vú, đầu vú có tổn thương hoặc có khó khăn trong nuôi dưỡng trẻ.
+ Nếu không cần điều trị tại bệnh viện thì cho trẻ ra viện và có kế hoạch quản lý sau xuất viện (báo và chuyển hồ sơ lên trung tâm y tế dự phòng theo quy định)
+ Đến khám lại sau 1 tuần để kiểm tra cách bú và tình trạng vú;
+ Đưa trẻ đến kiểm tra định kì, đầy đủ.
Thức ăn thay thế
- Hỗ trợ cách lựa chọn của bà mẹ.
- Tư vấn cho bà mẹ: nếu chọn thức ăn thay thế sữa mẹ thì bắt đầu cho trẻ ăn bổ sung khi trẻ được 6 tháng tuổi, tiếp tục cho ăn trẻ ăn thêm sữa.
- Hướng dẫn bà mẹ tự chuẩn bị bữa ăn và cách cho trẻ ăn đúng (ăn bằng cốc, thìa) .
- Khuyến khích bà mẹ cho trẻ ăn ít nhất 8 lần/ngày, hướng dẫn bà mẹ cho trẻ ăn theo nhu cầu của trẻ.
- Đưa bà mẹ bản hướng dẫn chuẩn bị bữa ăn an toàn cho trẻ.
- Giải thích cho bà mẹ những nguy cơ của thức ăn thay thế và cách phòng tránh nguy cơ:
+ Trẻ có thể bị tiêu chảy nếu: bà mẹ không rửa sạch tay trước khi chuẩn bị bữa ăn; đồ dùng, nước nấu không sạch hoặc dùng sữa hết hạn
+ Trẻ sẽ không tăng cân nếu số bữa ăn không đủ; lượng mỗi bữa ăn không đủ hay thức ăn quá loãng
- Khuyên bà mẹ đưa trẻ đến cơ sở y tế nếu:
+ Trẻ bú dưới 6 bữa/ngày hoặc bú ít hơn bình thường
+ Trẻ bị tiêu chảy
+ Trẻ tăng cân chậm.
- Nếu không cần điều trị tại bệnh viện thì cho trẻ ra viện.
- Khám lại sau 1 tuần để kiểm tra cách bà mẹ cho trẻ ăn và độ an toàn của thức ăn.
- Có cán bộ chuyên trách khám định kì cho trẻ theo quy định.
PHỤ LỤC: THUỐC VÀ TRANG THIẾT BỊ THIẾT YẾU
CHO CHĂM SÓC SƠ SINH TẠI XÃ
THUỐC THIẾT YẾU
- Dịch truyền: glucose 5% và 10 %, natri clorid 0,9%.
- Kháng sinh: benzyl penicilin, ampicillin, gentamycin.
- Thuốc cấp cứu: adrenalin 1/1000.
- Thuốc an thần: phenobarbital viên 0,01g và ống 0,2g
- Dung dịch sát khuẩn da/chăm sóc rốn: tím gentian 0,5 %, cồn 700 hoặc povidon iod 2,5%.
- Mỡ Erythromycin hoặc Gentamycin tra mắt.
- Argyrol 1 %.
- Vitamin K .
- Vaccin: BCG, viêm gan B.
- Dung dịch khử khuẩn dụng cụ: clorhexidin, glutaraldehyd, hexaniose, cloramin.
TRANG THIẾT BỊ THIẾT YẾU
- Bàn làm rốn và hồi sức sơ sinh.
- Đèn sưởi ấm.
- Cân trẻ sơ sinh và thước đo chiều dài.
- Nhiệt kế.
- Hệ thống thở oxygen: bình oxygen, bóng bóp sơ sinh và mặt nạ các cỡ.
- Máy hút và ống hút.
- Bơm kim tiêm và dây truyền dịch, kim bướm cho trẻ em.
- Kim lấy thuốc số 18.
- Băng dính, băng cuộn, bông, gạc.
- Ống thông dạ dày, ống thông hậu môn.
- Găng tay vô trùng.
- Bồn rửa tay có nước và xà phòng, khăn lau tay.
- Bàn chải, xà phòng.
- Dây thở oxy cỡ của sơ sinh (gọng)
- Mask thở oxy.
KHÁM PHỤ KHOA
VÀ VIÊM NHIỄM PHỤ KHOA THÔNG THƯỜNG
KHÁM PHỤ KHOA THÔNG THƯỜNG
|
TÓM TẮT Tại xã, khám phụ khoa để phát hiện và điều trị các bệnh phụ khoa thông thường, và các bệnh nhiễm khuẩn đường sinh sản thông thường. Thông qua khám phụ khoa, để phát hiện bệnh lý và chuyển tuyến sớm. |
Khám phụ khoa là thủ thuật thông thường được thực hiện trong dịch vụ chăm sóc sức khỏe sinh sản, đặc biệt trước khi cung cấp các dịch vụ kế hoạch hóa gia đình, chẩn đoán và điều trị các bệnh phụ khoa nói chung và NKĐSS/ LTQĐTD nói riêng.
Khám phụ khoa bao gồm các bước chính: chuẩn bị, khám bụng và bẹn, khám bộ phận sinh dục ngoài, khám âm đạo bằng mỏ vịt và khám âm đạo phối hợp với nắn bụng (khám bằng hai tay), trong đó hai thì cuối cùng chỉ được thực hiện nếu có thể tiếp cận được bằng đường âm đạo, nếu không thì có thể thay thế bằng khám trực tràng phối hợp với nắn bụng.
1. CHUẨN BỊ.
- Tư vấn trước khi khám.
- Chuẩn bị khách hàng:
- Hướng dẫn khách hàng đi tiểu và vệ sinh bộ phận sinh dục
- Hướng dẫn khách hàng bỏ quần và giúp lên bàn khám.
- Chuẩn bị dụng cụ: bàn khám hoặc giường, đèn chiếu sáng, mỏ vịt, găng tay, kìm kẹp bông, bông vô khuẩn, que lấy bệnh phẩm, ống nghiệm, lam kính, các dung dịch nước muối sinh lý, acid acetic 3 %, Lugol và dầu bôi trơn.
- Hỏi về tiền sử và lý do đến khám:
- Lý do đến khám.
- Hỏi về nghề nghiệp chồng/khách hàng.
- Tiền sử sản phụ khoa.
- Tiền sử bệnh tật chung.
- Rửa tay thường qui.
2. KHÁM.
2.1. Khám vùng bụng dưới và vùng bẹn.
- Hướng dẫn khách hàng nằm tư thế sản khoa.
- Bộc lộ toàn bộ vùng bụng.
- Nhìn bụng: để phát hiện sẹo phẫu thuật, dịch cổ chướng, tuần hoàn bàng hệ.
- Dùng mặt trong của bàn tay ấn nhẹ nhàng các vùng của bụng, xác định xem có khối u không. Nếu có cần xác định vị trí, kích thước, mật độ, di động, đau.
- Nếu có đau bụng, cần xác định điểm đau, phản ứng thành bụng.
- Nếu có vết loét vùng bẹn, đi găng mới hay găng được khử khuẩn ở mức độ cao cả hai tay trước khi khám. Sờ nắn cả hai bẹn để xác định hạch, khối u hay sưng.
2.2. Khám bộ phận sinh dục ngoài.
- Hướng dẫn khách hàng để gót chân lên giá để gót chân, trải săng.
- Điều chỉnh ánh sáng chiếu thẳng vào vùng bộ phận sinh dục.
- Đi găng sạch vào cả hai tay.
- Kiểm tra vùng mu, âm vật và vùng tầng sinh môn.
- Khám hai môi lớn, môi nhỏ, âm vật, lỗ niệu đạo, lỗ âm đạo (âm môn) và các tuyến tiết dịch. Nếu nghi có viêm nhiễm thì cho xét nghiệm chất dịch.
- Hướng dẫn người bệnh rặn mạnh trong khi vẫn mở âm môn để kiểm tra xem có sa thành trước hay sau của âm đạo không.
- Nhìn kỹ vùng tầng sinh môn, kiểm tra xem có sẹo, tổn thương, viêm nhiễm hay có trầy trợt trên da không.
2.3. Khám bằng mỏ vịt.
- Giải thích cho khách hàng sẽ dùng mỏ vịt để khám.
- Đưa mỏ vịt vào sâu trong âm đạo, mở mỏ vịt. Quan sát các thành âm đạo.
- Quan sát cổ tử cung, lỗ cổ tử cung để phát hiện tổn thương.
- Lấy bệnh phẩm tế bào cổ tử cung bằng que bẹt Ayre, phết lên lam kính để xét nghiệm sàng lọc ung thư cổ tử cung (nếu sẵn có xét nghiệm).
- Nếu cổ tử cung dễ chảy máu hay có nhiều chất nhầy, lấy một mẫu để nhuộm gram và xét nghiệm lậu cầu và Chlamydia (nếu sẵn có xét nghiệm).
- Tháo mỏ vịt và ngâm vào dung dịch clorin 0,5 % để khử nhiễm.
Hình: Khám âm đạo bằng mỏ vịt và lấy bệnh phẩm làm phiến đồ âm đạo
2.4. Khám âm đạo phối hợp nắn bụng (khám bằng hai tay).
- Khám cổ tử cung, tử cung và hai phần phụ bằng hai tay để xác định vị trí, mật độ, kích thước, tư thế, hình dạng, các túi cùng âm đạo.
- Nếu có khối u, cần xác định:
- Vị trí.
- Hình dạng.
- Kích thước.
- Mật độ.
- Đau.
- Liên quan với tử cung.
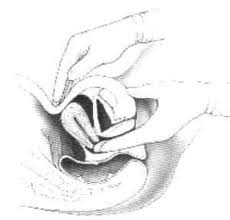
Hình: Khám âm đạo bằng hai tay.
2.5. Khám trực tràng phối hợp nắn bụng.
Động tác này chỉ thực hiện nếu không tiếp cận được bằng đường âm đạo hoặc bệnh cảnh cụ thể đòi hỏi phải đánh giá thêm bằng khám trực tràng (như khám ung thư phụ khoa, hoặc khám cho người phụ nữ chưa có sinh hoạt tình dục).
- Khám độ dài, kích thước, hình dạng của cổ tử cung. Xác định vị trí, mật độ của cổ tử cung.
- Khám túi cùng Douglas.
- Xác định, đánh giá mật độ dây chằng ngang cổ tử cung.
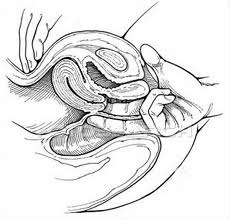
Hình: Khám qua đường trực tràng
2.6. Hoàn thành khám phụ khoa.
- Thông báo kết quả khám cho khách hàng và thảo luận với họ về kết quả khám.
- Ghi chép hồ sơ: Ghi chép tỉ mỉ từ ngoài vào trong, bao gồm khám tầng sinh môn, âm hộ, âm đạo, cổ TC, tử cung và phần phụ. Sau đó ghi chép kết quả xét nghiệm và thuốc điều trị hoặc xử trí bất thường nếu có.
- Hẹn tái khám hoặc tư vấn chuyển tuyến.
ĐIỀU TRỊ CÁC NHIỄM KHUẨN ĐƯỜNG SINH SẢN THÔNG THƯỜNG
|
TÓM TẮT Tại xã có thể có hạn chế các phương tiện xét nghiệm. Tuy nhiên, các nhiễm khuẩn đường sinh sản thông thường có thể được phát hiện và điều trị thông qua cách tiếp cận các hội chứng mà không cần chuyển tuyến trên, khi tuyến xã có thuốc. Các bệnh nhân có biểu hiện của các hội chứng khác như tiết dịch niệu đạo ở nam giới, loét sinh dục, sùi mào gà sinh dục, sưng hạch bẹn thì việc chuyển tuyến hoặc chuyên khoa da liễu sẽ có kết quả tốt hơn. |
1. NHỮNG VẤN ĐỀ CHUNG VỀ NHIỄM KHUẨN ĐƯỜNG SINH SẢN
Nhiễm khuẩn đường sinh sản (NKĐSS) là một thuật ngữ rộng bao gồm các nhiễm khuẩn lây truyền qua đường tình dục (NKLTQĐTD) và các nhiễm khuẩn đường sinh sản khác không lây truyền qua đường tình dục. Đa số các trường hợp NKLTQĐTD đều để lại hậu quả về mặt sức khỏe nặng nề hơn so với NKĐSS.
Các NKĐSS gây ra bởi các vi sinh vật thường có mặt tại đường sinh sản hoặc do các vi sinh vật từ bên ngoài vào thông qua hoạt động tình dục hoặc qua các thủ thuật y tế. Không phải tất cả các nhiễm khuẩn lây truyền qua đường tình dục đều là các nhiễm khuẩn đường sinh sản và cũng không phải tất cả các nhiễm khuẩn đường sinh sản đều có thể lây truyền qua đường tình dục. NKLTQĐTD nói đến cách thức lây truyền trong khi đó NKĐSS lại đề cập đến vị trí nơi các nhiễm khuẩn tiến triển.
1.1.Phân loại nhiễm khuẩn đường sinh sản
- Các nhiễm khuẩn lây truyền qua đường tình dục như nhiễm Chlamydia, lậu, trùng roi âm đạo, giang mai, hạ cam, herpes sinh dục, sùi mào gà sinh dục, HIV...
- Nhiễm khuẩn nội sinh do tăng sinh quá mức các vi sinh vật có trong đường sinh dục của người phụ nữ bình thường như viêm âm đạo do vi khuẩn và viêm âm đạo do nấm men.
- Các nhiễm khuẩn do thủ thuật y tế không vô trùng (như khám, sau phá thai, đặt vòng tránh thai...): liên cầu, tụ cầu, E. coli, nấm...
1.2. Các tác nhân thường gặp gây nhiễm khuẩn đường sinh sản
Nhiễm khuẩn đường sinh sản do các tác nhân gây bệnh thuộc nhóm vi khuẩn, nấm, đơn bào, ký sinh vật là các bệnh có thể phòng ngừa và chữa khỏi được. Các tác nhân là vi rút hiện nay chưa chữa khỏi được nhưng có thể phòng ngừa được.
- Vi khuẩn: lậu cầu khuẩn, Chlamydia trachomatis, xoắn khuẩn giang mai, trực khuẩn gây bệnh hạ cam, Gardnerella vaginalis và các vi khuẩn kỵ khí...
- Vi rút: herpes sinh dục, vi rút gây bệnh sùi mào gà , HIV, vi rút viêm gan B và C...
- Đơn bào: Trùng roi âm đạo.
- Nấm men: Candida
- Kí sinh vật ngoài da: ghẻ, rận mu.
1.3. Các hậu quả của NKĐSS
NKĐSS có thể gây nhiều hậu quả, đặc biệt trong trường hợp không điều trị hoặc điều trị không đầy đủ.
- Gây viêm tiểu khung dẫn đến nguy cơ chửa ngoài tử cung, vô sinh.
- Một số NKĐSS gây sảy thai, thai chết trong tử cung, đẻ non và trẻ đẻ thiếu cân.
- Tăng nguy cơ ung thư cổ tử cung.
- Lây nhiễm sang trẻ sơ sinh trong quá trình thai nghén, thời kỳ chu sinh và cho con bú: có thể gây viêm kết mạc mắt trẻ sơ sinh và biến chứng mù lòa, viêm phổi, viêm màng não, thiểu năng trí tuệ ở trẻ em, giang mai bẩm sinh, nhiễm HIV...
- Đối với nam có thể gây viêm mào tinh hoàn 2 bên dẫn đến vô sinh.
- Tăng nguy cơ lây nhiễm HIV, đặc biệt là các bệnh có loét ở đường sinh dục.
- Các trường hợp nhiễm khuẩn không triệu chứng là nguyên nhân làm tăng số người bệnh trong cộng đồng do họ không biết mình bị bệnh, đồng thời chính họ cũng bị biến chứng do không chữa trị.
1.4.Các hội chứng/bệnh thường gặp và các tác nhân gây bệnh
Cách tiếp cận khám và điều trị nhiễm khuẩn đường sinh sản theo hội chứng được tổ chức Y tế thế giới khuyên sử dụng hiện nay, bởi vì nó đơn giản và có thể áp dụng ngay tuyến cơ sở ban đầu.
- Hội chứng tiết dịch âm đạo bao gồm: viêm âm đạo do trùng roi, nấm men candida, vi khuẩn kỵ khí; viêm cổ tử cung mủ nhày do lậu cầu khuẩn và/hoặc C.trachomatis.
- Hội chứng tiết dịch niệu đạo ở nam: do lậu cầu, C.trachomatis.
- Hội chứng đau bụng dưới ở phụ nữ (viêm tiểu khung) do các tác nhân: lậu cầu, C.trachomatis, G. vaginalis và các vi khuẩn kị khí âm đạo.
- Hội chứng loét sinh dục ở nam và nữ: do các tác nhân xoắn khuẩn giang mai, trực khuẩn hạ cam, herpes sinh dục.
- Bệnh sùi mào gà sinh dục ở nam và nữ do vi rút sùi mào gà.
1.5. Các nguyên tắc xử trí và điều trị
- Tuyến xã/phường thường thiếu các điều kiện xét nghiệm để chẩn đoán nguyên nhân cho nên xử trí bệnh theo phương pháp tiếp cận hội chứng, đó là sử dụng các sơ đồ xử trí. Trong trường hợp thiếu thuốc và/hoặc phương tiện dụng cụ điều trị ở tuyến xã/phường thì có thể chuyển người bệnh lên tuyến trên.
- Các hội chứng được trình bày tại đây là Hội chứng tiết dịch âm đạo, và Hội chứng đau bụng dưới, phù hợp với khả năng chẩn đoán và điều trị của tuyến xã. Khi gặp bệnh nhân có biểu hiện của các hội chứng khác như tiết dịch niệu đạo ở nam giới, loét sinh dục, sùi mào gà sinh dục, sưng hạch bẹn thì việc chuyển tuyến hoặc chuyên khoa da liễu sẽ có kết quả tốt hơn.
- Đối với mọi trường hợp NKĐSS, cán bộ y tế cần xác định và điều trị cho vợ/chồng, bạn tình để tránh tái nhiễm, trừ trường hợp viêm âm đạo do nấm hoặc do vi khuẩn.
- Người bệnh không quan hệ tình dục và uống rượu trong khi điều trị.
Tư vấn tình dục an toàn và khuyến khích sử dụng bao cao su là một phần quan trọng để giúp người bệnh tránh mắc bệnh trong tương lai và góp phần hạn chế lây truyền các nhiễm khuẩn LTQĐTD/HIV
1.6. Khai thác tiền sử và bệnh sử
- Triệu chứng hiện tại: đau, tiết dịch, các tổn thương…
- Thời gian xuất hiện triệu chứng bệnh.
- Lần giao hợp cuối cùng. Khi nào? Có dùng bao cao su không?
- Liên quan giữa triệu chứng và giao hợp: gây đau hoặc làm triệu chứng nặng lên.
- Đã có vợ, chồng hay bạn tình thường xuyên chưa?
- Vợ, chồng hoặc bạn tình có triệu chứng, được chẩn đoán hoặc có nguy cơ viêm nhiễm đường sinh sản không?
- Đã có lần nào ra khí hư hoặc bị bệnh tương tự/ NKLTQĐTD chưa? Nếu có là mấy lần?
- Bạn tình của bạn có bạn tình khác không? Bạn có sử dụng bao cao su với các bạn tình của bạn không?
- Thuốc, các biện pháp điều trị đã và đang sử dụng.
- Tiền sử dị ứng thuốc.
- Tiền sử kinh nguyệt và thai nghén.
- Tiền sử sản phụ khoa: sảy thai, đặt vòng, nạo hút thai...
- Tiền sử hoặc hiện đang nghiện, chích ma tuý, xăm trổ.
1.7. Khám lâm sàng
Nguyên tắc và điều kiện
- Nơi khám đủ ánh sáng, kín đáo, yên tĩnh và đảm bảo bí mật.
- Đảm bảo khám toàn bộ da và niêm mạc của người bệnh.
- Người bệnh đứng (nam) hoặc nằm trên bàn khám phụ khoa (nữ), khi bắt đầu khám thì mới bộc lộ toàn bộ vùng sinh dục.
- Người thầy thuốc đảm bảo tác phong nghề nghiệp, tôn trọng người bệnh, phong tục tập quán của họ; giải thích cho người bệnh sẽ khám, sẽ làm gì để họ hiểu và an tâm. Nếu người bệnh là nữ, thầy thuốc nên là nữ. Nếu thầy thuốc là nam, cần có thêm cán bộ y tế là
nữ, nếu không có thể cho bạn cùng giới của người bệnh vào.
- Đeo găng tay vô khuẩn khi khám bệnh.
- Chuẩn bị dụng cụ: mỏ vịt, kẹp, găng tay, dụng cụ lấy bệnh phẩm, lam kính, bông, cồn.
Khám bệnh
Khám người bệnh nữ
- Khám toàn bộ da và niêm mạc. Chú ý những vùng hay có tổn thương như miệng, nách, bẹn, hậu môn, quanh hậu môn, lòng bàn tay, bàn chân… để phát hiện những thương tổn như: sẩn, vết loét, hạch bẹn, và các đám da thay đổi màu sắc.
- Khám bụng: người bệnh nằm, chỉ bộc lộ vùng bụng. Khám phát hiện khối u, dấu hiệu phản ứng thành bụng (bằng cách ấn sâu hai bên hố chậu). Nếu đau thì có thể là viêm hố chậu, chửa ngoài tử cung, viêm ruột thừa.
- Khám sinh dục và hậu môn:
+ Tư thế: người bệnh nằm trên bàn khám ở tư thế sản khoa, chỉ bộc lộ vùng sinh dục, che các vùng cơ thể khác.
+ Không sát khuẩn trước khi khám.
+ Nhìn: môi lớn, môi bé, niệu đạo, tầng sinh môn, hậu môn để phát hiện các tổn thương: sẩn, vết loét, sùi, dịch tiết, tổn thương ghẻ, hạch sưng, rận mu và trứng rận.
- Khám trong: (chỉ khám trong khi người bệnh đã từng giao hợp)
+ Đặt mỏ vịt: chọn cỡ mỏ vịt phù hợp (mỏ vịt lớn cho người đã đẻ nhiều lần và người to béo, mỏ vịt nhỏ cho người chưa đẻ và người nhỏ con), đặt mỏ vịt đúng cách, nhẹ nhàng vào trong âm đạo. Mở mỏ vịt, bộc lộ cổ tử cung vào giữa hai ngành mỏ vịt. Kiểm tra kỹ cổ tử cung xem có lộ tuyến, viêm và có mủ chảy ra từ ống cổ tử cung. Đánh giá tính chất khí hư (màu, số lượng, mùi). Đánh giá dịch ở trong ống cổ tử cung: dịch trong, dịch mủ, màu vàng hoặc mủ có lẫn máu. Phát hiện các tổn thương loét, sẩn hoặc sùi trong cổ tử cung. Xoay mỏ vịt để quan sát kỹ thành âm đạo xem có khí hư, sùi mào gà và các tổn thương khác ở thành âm đạo hay không.
+ Đo pH âm đạo: bằng cách áp một mẫu giấy đo pH vào thành âm đạo hoặc tại lá mỏ vịt ở túi cùng sau.
+ Lấy mẫu làm xét nghiệm nếu có điều kiện thực hiện: lấy mủ ở ống cổ tử cung để cấy tìm vi khuẩn lậu, lấy phết ở túi cùng sau hoặc thành âm đạo để soi tươi. Nếu soi tươi, phết bệnh phẩm được lăn lên tấm lam. Nhỏ một giọt KOH và ngửi ngay xem có mùi amin. Trên một lam khác nhỏ một giọt nước muối sinh lý tìm xem có nấm, trùng roi và tế bào chứng cứ (hoặc tế bào dính - Clue cells).
+ Khám bằng hai tay: đưa hai ngón tay nhẹ nhàng vào âm đạo, đẩy cổ tử cung sang hai bên và từ sau ra trước xem có đau ở tử cung không? Nếu có đau đó là dấu hiệu viêm hố chậu. Xác định kích thước, hình dạng và mật độ của tử cung. Tiếp đến kiểm tra buồng trứng hai bên xem có đau hoặc khối u bằng tay trong và tay ngoài. Trong khi rút tay ra,
miết tay lên xem niệu đạo có chảy mủ hoặc dịch không?
Khám người bệnh nam
- Tư thế: người bệnh đứng.
- Khám toàn bộ da và niêm mạc, chú ý vùng hay có tổn thương như miệng, nách, bẹn, hậu môn, quanh hậu môn, lòng bàn tay, bàn chân... để phát hiện những thương tổn như: sẩn, vết loét, hạch bẹn, và các đám da thay đổi màu sắc.
- Khám dương vật, miệng sáo để tìm tổn thương và dịch tiết; nếu không thấy dịch tiết thì lộn bao quy đầu, vuốt dọc niệu đạo xem có dịch không (màu sắc, số lượng và các tính chất khác) hoặc bảo người bệnh làm động tác đó nếu họ thấy tự nhiên hơn. Nếu có thì lấy dịch niệu đạo ở hố thuyền để xét nghiệm. Khám bìu, kiểm tra tinh hoàn, mào tinh hoàn về mật độ, kích thước, có đau hay không.
1.8. Thông tin và tư vấn về nhiễm khuẩn lây truyền qua đường tình dục và HIV/AIDS
Cần được áp dụng giáo dục và tư vấn về hành vi tình dục an toàn với mọi trường hợp mắc nhiễm khuẩn LTQĐTD. Các vấn đề chính cần tư vấn cho người mắc nhiễm khuẩn LTQĐTD là: Các hậu quả của nhiễm khuẩn LTQĐTD đối với nam và nữ, đặc biệt trong trường hợp tự điều trị hoặc không được điều trị đúng, đầy đủ.
- Tuân thủ phác đồ điều trị, đến khám lại theo lịch hẹn.
- Khả năng lây truyền cho vợ/chồng, bạn tình và sự cần thiết điều trị cho vợ/chồng, bạn tình.
- Tình dục an toàn và sử dụng bao cao su để tránh lây nhiễm bệnh LTQĐTD và HIV, đồng thời phòng tránh có thai ngoài ý muốn.
- Tất cả người bệnh mắc nhiễm khuẩn LTQĐTD đều cần được đánh giá nguy cơ mắc và lây truyền HIV, vì vậy tất cả người bệnh mắc nhiễm khuẩn LTQĐTD đều cần được tư vấn và đề nghị xét nghiệm HIV; đặc biệt chú ý đến những người bệnh mắc bệnh giang mai, herpes sinh dục, hạ cam, nấm Candida hầu họng, các nhiễm khuẩn LTQĐTD không đáp ứng với điều trị thông thường, các trường hợp biểu hiện lâm sàng nặng và hay tái phát (dấu hiệu nghi ngờ nhiễm HIV).
- Địa điểm tư vấn và xét nghiệm HIV.
-
2. HỘI CHỨNG TIẾT DỊCH ÂM ĐẠO
Hội chứng tiết dịch âm đạo là một hội chứng lâm sàng rất thường gặp mà người bệnh than phiền là có dịch âm đạo (khí hư) và kèm theo một số triệu chứng khác như ngứa, đau rát ở vùng sinh dục, đái khó, đau khi giao hợp...và nếu không điều trị có thể gây biến chứng như viêm tiểu khung, vô sinh, thai ngoài tử cung, nhất là đối với lậu và Chlamydia. Mọi trường hợp viêm âm hộ, viêm âm đạo, viêm âm hộ - âm đạo và viêm cổ tử cung đều đưa đến tiết dịch âm đạo.
Căn nguyên thường gặp của viêm âm hộ, âm đạo và cổ tử cung:
- Nấm men Candida gây viêm âm hộ - âm đạo.
- Trùng roi âm đạo gây viêm âm đạo.
- Vi khuẩn gây viêm âm đạo do tạp khuẩn
- Lậu cầu khuẩn gây viêm ống cổ tử cung và niệu đạo.
- Chlamydia trachomatis gây viêm ống cổ tử cung và niệu đạo.
2.1. Triệu chứng lâm sàng.
Các dấu hiệu và triệu chứng của tiết dịch âm đạo bệnh lý (khí hư): số lượng ít hoặc nhiều, loãng hoặc đặc, màu trong, đục hoặc màu vàng, mùi hôi hoặc không hôi. Ngoài ra còn có các triệu chứng khác đi kèm:
- Ngứa vùng âm hộ, âm đạo (đặc biệt do nấm men candida).
- Cảm giác bỏng rát vùng âm hộ, âm đạo (đặc biệt do nấm men candida).
- Viêm nề âm hộ.
- Đau khi giao hợp.
- Có thể kèm theo đái khó.
2.2. Khai thác tiền sử và bệnh sử
- Xem phần Hướng dẫn chung.
- Đánh giá nguy cơ viêm ống cổ tử cung.
Một người có nguy cơ bị viêm ống cổ tử cung (thường do lậu cầu khuẩn và Chlamydia)
cao hơn nếu người đó có một trong những yếu tố sau đây:
- Bạn tình có những triệu chứng của NKLTQĐTD, hoặc
- Có hành vi tình dục không an toàn, hoặc
- Có quan hệ tình dục hoặc bạn tình có quan hệ tình dục với nhóm người có hành vi tình dục nguy cơ cao (mại dâm, ma túy ...), hoặc
- Có 2 trong 3 yếu tố sau đây
• Thanh niên độ tuổi 20, chưa lập gia đình và đã có quan hệ tình dục.
• Có trên một bạn tình hoặc bạn tình có quan hệ tình dục với nhiều bạn tình khác.
• Có bạn tình mới trong vòng 3 tháng gần đây.
2.3. Khám lâm sàng.
- Xem phần Hướng dẫn chung.
- Viêm ống cổ tử cung hay viêm cổ tử cung mủ nhầy khi khám hoặc khi soi cổ tử cung: biểu hiện viêm cổ tử cung kèm theo phù nề, đỏ. Khi chạm vào cổ tử cung dễ chảy máu và có mủ nhầy trong ống cổ tử cung khi đưa tăm bông vào trong ống cổ tử cung. Tác nhân gây viêm ống cổ tử cung là lậu cầu và Chlamydia trachomatis. Xét nghiệm dịch mủ nhầy có > 30 bạch cầu/vi trường với độ phóng đại 1000 lần.
- Viêm âm đạo thông thường do 3 tác nhân gây nên là viêm âm hộ - âm đạo do nấm men candida, viêm âm đạo do trùng roi và viêm âm đạo do tạp khuẩn.
2.4. Xét nghiệm hỗ trợ (nếu có)
- Thử pH âm đạo.
- Soi tươi để tìm trùng roi âm đạo và nấm men Candida.
- Nhuộm Gram tìm lậu cầu khuẩn, tế bào clue.
- Xét nghiệm nhanh Sniff (thử nghiệm mùi cá ươn với KOH 10 %) để xác định viêm âm đạo do vi khuẩn.
2.5. Chẩn đoán.
- Viêm ống cổ tử cung do lậu và Chlamydia: trong ống cổ tử cung có dịch nhầy mủ hoặc mủ có máu. Có thể kèm theo viêm tuyến Bartholin, Skène.
- Viêm âm đạo: có khí hư âm đạo với tính chất:
- Do Candida: khí hư đặc, màu trắng như váng sữa dính vào thành âm đạo, có vết trợt, số lượng nhiều hoặc vừa, thường kèm theo ngứa và cảm giác bỏng rát âm hộ - âm đạo.
- Do trùng roi âm đạo: khí hư màu xanh, loãng, có bọt, số lượng nhiều, mùi hôi, có thể gây viêm cổ tử cung nặng (cổ tử cung như quả dâu). Chẩn đoán xác định bằng soi tươi dịch âm đạo có trùng roi di động.
- Do tạp khuẩn khuẩn: màu xám trắng, đồng nhất, dính đều vào thành âm đạo, số lượng ít, mùi hôi. Test Sniff dương tính.
CHẨN ĐOÁN PHÂN BIỆT CÁC VIÊM ÂM ĐẠO
|
Tiêu chuẩn chẩn đoán |
Bình thường |
Viêm âm đạo do vi khuẩn |
Viêm âm đạo do trùng roi |
Viêm âm hộ - âm đạo do nấm |
|
Những phàn nàn chính của người bệnh |
Không |
Có khí hư, mùi hôi (thường nặng hơn sau khi giao hợp) có thể ngứa. |
Khí hư loãng có bọt, mùi hôi, ngứa âm hộ, đi tiểu khó. |
Ngứa/nóng rát âm hộ âm đạo, có khí hư. |
|
Khí hư |
Màu trắng trong nhày dính. |
Màu trắng xám, đồng nhất, phủ đều vào thành âm đạo, số lượng vừa hoặc ít. |
Màu xanh vàng, loãng, có bọt, số lượng nhiều, có mùi hôi. |
Màu trắng, như váng sữa dính vào thành âm đạo, có vết chợt, số lượng nhiều. |
|
Không mùi. |
Hôi như mùi cá ươn. |
Có thể có mùi hôi. |
Không mùi. |
|
|
pH âm đạo |
3,8 - 4,2 |
> 4,5 |
> 4,5 |
£ 4,5 |
|
Test sniff phát hiện mùi cá ươn (Thử nghiệm mùi hôi với KOH) |
(-) |
(+) |
(±) |
(-) |
|
Soi kính hiển vi |
Lactobacilli. Tế bào âm đạo |
Lactobacilli giảm. Tế bào “clue cells”. Vi khuẩn, không có bạch cầu. |
Trùng roi. Bạch cầu > 10/1 vi trường |
Bào tử nấm men và giả sợi nấm. |
2.6. Điều trị.
- Nếu xác định được nguyên nhân thì điều trị nguyên nhân, nếu không thì điều trị theo hội chứng.
- Đối với mọi trường hợp tiết dịch âm đạo, cán bộ y tế cần xác định và điều trị cho (các) bạn tình, trừ trường hợp viêm âm đạo do nấm hoặc vi khuẩn.
2.6.1. Phác đồ điều trị viêm ống cổ tử cung.
Điều trị đồng thời lậu và Chlamydia trachomatis theo 1 trong 4 phác đồ sau:
- Cefixim 200 mg, uống 2 viên, liều duy nhất + doxycyclin 100 mg, uống 1 viên, ngày 2 lần, trong 7 ngày, hoặc
- Ceftriaxon 250 mg, tiêm bắp, liều duy nhất + doxycyclin 100 mg, uống 1 viên, ngày 2 lần, trong 7 ngày, hoặc
- Spectinomycin 2 g, tiêm bắp, liều duy nhất + doxycyclin 100 mg, uống 1 viên, ngày 2 lần, trong 7 ngày, hoặc
- Cefotaxim 1 g, tiêm bắp, liều duy nhất + doxycyclin 100 mg, uống 1 viên, ngày 2 lần, trong 7 ngày.
Chú ý:
Có thể thay doxycyclin bằng tetracyclin 500 mg, uống 1 viên, ngày 4 lần, trong 7 ngày.
- Phụ nữ có thai và cho con bú không được dùng doxycyclin và tetracyclin. Thuốc được thay thế sẽ bằng một trong các phác đồ sau:
- Azithromycin 1 g, uống liều duy nhất, hoặc
- Erythromycin base 500 mg, uống 1 viên, ngày 4 lần, trong 7 ngày, hoặc
- Amoxicillin 500 mg, uống 1 viên, ngày 3 lần, trong 7 ngày.
- Điều trị cho bạn tình dù họ không có triệu chứng lậu và Chlamydia với liều tương tự.
2.6.2. Phác đồ điều trị viêm âm đạo
Điều trị đồng thời viêm âm đạo do trùng roi, viêm âm đạo do vi khuẩn và viêm âm đạo do nấm Candida.
Điều trị viêm âm đạo do trùng roi và vi khuẩn:
Dùng một trong các phác đồ sau đây:
- Metronidazol 2 g hoặc tinidazol 2 g uống liều duy nhất, hoặc
- Metronidazol 500 mg uống 2 lần/ngày x 7 ngày.
Với viêm âm đạo do trùng roi, điều trị cho bạn tình với liều tương tự.
Điều trị viêm âm đạo do nấm Candida:
Dùng một trong các phác đồ sau đây:
- Nystatin viên đặt âm đạo 100.000 đơn vị, 1viên/ngày trong 14 ngày, hoặc
- Miconazole hoặc Clotrimazole viên đặt âm đạo 200mg, 1 viên/ngày trong 3 ngày, hoặc
- Clotrimazole 500mg, viên đặt âm đạo, đặt 1 liều duy nhất, hoặc
- Itraconazole (Sporal) 100mg uống 2 viên/ngày trong 3 ngày, hoặc
- Fluconazole 150mg uống 1 viên duy nhất.
Chú ý:
- Không cần điều trị cho bạn tình. Tuy nhiên, các trường hợp bạn tình có viêm qui đầu và bao da qui đầu do nấm vẫn cần điều trị.
2.7. Chuyển tuyến khi
- Không có sẵn các thuốc trên đây.
- Các triệu chứng không giảm sau một đợt điều trị.
- Nếu nghi có viêm tiểu khung thì phải điều trị tại tuyến huyện trở lên.
2.8. Thông tin và tư vấn
Mọi trường hợp mắc hội chứng tiết dịch âm đạo đều cần được thông tin và tư vấn về hành vi tình dục an toàn. Các vấn đề chính cần tư vấn cho người mắc hội chứng tiết dịch âm đạo, đặc biệt đối với các trường hợp được chẩn đoán xác định hoặc có khả năng bị lậu, nhiễm Chlamydia và trùng roi âm đạo là:
- Các hậu quả của bệnh có thể là nhiễm khuẩn ngược dòng, thai ngoài tử cung, vô sinh...
- Tuân thủ phác đồ điều trị dù triệu chứng đã hết, đến khám lại theo lịch hẹn.
- Khả năng lây truyền cho bạn tình.
- Kiêng quan hệ tình dục cho đến khi kết thúc điều trị.
- Tình dục an toàn và sử dụng bao cao su đúng cách và thường xuyên.
- Điều trị bạn tình.
- Nguy cơ lây nhiễm HIV. Thông tin về địa điểm tư vấn và xét nghiệm HIV.
- Nếu triệu chứng bệnh nặng lên, không giảm hoặc xuất hiện đau bụng dưới, đau khi giao hợp cần phải đến khám lại.
3. HỘI CHỨNG ĐAU BỤNG DƯỚI DO VIÊM TIỂU KHUNG
Hội chứng đau bụng dưới có các triệu chứng tiết dịch âm đạo, đau, chảy máu khi giao hợp và sốt. Hội chứng đau bụng dưới bao gồm cả NKĐSS và NKLTQĐTD. Tất cả các phụ nữ có hoạt động tình dục bị đau bụng dưới cần phải được đánh giá cẩn thận để tìm các dấu hiệu viêm tiểu khung. Đau bụng dưới do lậu cầu, Chlamydia có nguy cơ dẫn đến vô sinh.
Tuy nhiên, đau bụng dưới có thể do một số bệnh cấp cứu ngoại khoa khác (viêm ruột thừa, sỏi niệu quản) và sản phụ khoa (u buồng trứng xoắn, chửa ngoài tử cung), do vậy cần được khám xét cẩn thận để có chẩn đoán và chỉ định điều trị đúng.
Tác nhân gây đau bụng dưới liên quan đến viêm tiểu khung:
- Lậu cầu khuẩn.
- Chlamydia trachomatis.
- Vi khuẩn kỵ khí, vi khuẩn Gram âm và liên cầu.
3.1. Triệu chứng viêm tiểu khung
- Đau bụng dưới, liên tục (mãn tính) hoặc gián đoạn, có thể tăng nặng (cấp tính)
- Đau, chảy máu sau khi giao hợp.
- Tiết dịch âm đạo.
- Có thể sốt hoặc thân nhiệt vẫn bình thường
- Tuy nhiên, các dấu hiệu lâm sàng của viêm tiểu khung thay đổi và có thể không rõ ràng.
3.2. Khai thác tiền sử và bệnh sử
- Tiền sử ngoại khoa, sản khoa, bệnh phụ khoa, đặc biệt viêm cổ tử cung.
- Quan hệ tình dục không an toàn, số lần quan hệ tình dục, số bạn tình.
- Chu kỳ kinh nguyệt, thai nghén và các biện pháp tránh thai đang sử dụng.
3.3. Khám lâm sàng: Chú ý các dấu hiệu sau:
- Khám bụng phát hiện dấu hiệu phản ứng thành bụng, và/hoặc cảm ứng phúc mạc
- Đau bụng dưới.
- Tiết dịch mủ/nhày ở âm đạo và cổ tử cung.
- Khám hai tay để xác định kích thước tử cung, đau khi di động của cổ tử cung và các tình trạng của các phần phụ, có máu ra tay không?
- Xác định xem có một hoặc hai vòi trứng sưng to hay cứng, có khối đau nhạy cảm ở hố chậu, có phản ứng thành bụng hoặc đau nhạy cảm thành bụng không?
3.4. Xét nghiệm hỗ trợ
- Tuyến xã nếu có thể làm soi tươi, nhuộm Gram dịch cổ tử cung và âm đạo.
3.5. Chẩn đoán
3.5.1. Chẩn đoán xác định
- Có thể sốt.
- Tiết dịch nhiều, dịch nhày mủ ở âm đạo và cổ tử cung khi khám
- Đau khi di động cổ tử cung và khi giao hợp.
- Đau cả hai bên, đau nhiều hơn ở một bên.
- Đau bụng dưới và bên cạnh tử cung.
- Khối sưng dính vào tử cung.
Bệnh nhân cần được xét nghiệm để phát hiện các NKLTQĐTD khác và phát hiện nguyên nhân bệnh nếu có điều kiện xét nghiệm hỗ trợ. Do vậy, trong các trường hợp tiên lượng phức tạp tuyến xã phải chuyển tuyến.
3.5.2. Chẩn đoán phân biệt
- Viêm ruột thừa:
+ Sốt nhẹ, nôn hoặc buồn nôn.
+ Đau vùng hố chậu phải, điểm Mac Burney (+).
+ Phản ứng thành bụng hoặc cảm ứng phúc mạc tại hố chậu phải.
- U nang buồng trứng xoắn:
+ Đau đột ngột, buồn nôn hoặc nôn, đôi khi có triệu chứng sốc.
+ Có phản ứng thành bụng, bụng chướng nhẹ.
+ Khám tiểu khung thấy có khối u, nắn đau, biệt lập với tử cung.
+ Siêu âm xác định khối u (nếu có).
- Chửa ngoài tử cung:
+ Chậm kinh, ra máu đen và đau bụng âm ỉ.
+ Thân tử cung to, mềm.
+ Nắn thấy có khối nhỏ, ranh giới không rõ, ấn đau ở cạnh tử cung.
+ Chửa ngoài tử cung vỡ: túi cùng Douglas đầy và đau.
+ Test thử thai (+/ - ).
+ Siêu âm (nếu có) không thấy thai trong tử cung.
3.6. Điều trị: Điều trị đồng thời lậu, C. trachomatis và vi khuẩn kỵ khí.
- Nếu xác định được nguyên nhân thì điều trị nguyên nhân.
- Đối với mọi trường hợp đau bụng dưới, cán bộ y tế cần xác định và điều trị cho (các) bạn tình, cần đặc biệt chú ý khi nghi ngờ nguyên nhân lậu hoặc Chlamydia.
- Nếu không xác định được nguyên nhân thì điều trị đồng thời toàn bộ các nguyên nhân gây viêm, phối hợp 3 phác đồ sau đây:
3.6.1. Phác đồ điều trị lậu
Dùng một trong các thuốc sau
- Ceftriaxon 250mg, tiêm bắp liều duy nhất, hoặc
- Spectinomycin 2g, tiêm bắp liều duy nhất, hoặc
- Cefotaxim 1g tiêm bắp liều duy nhất, hoặc
- Cefixim 200mg x 2 viên uống liều duy nhất.
3.6.2. Phác đồ điều trị Chlamydia
Dùng một trong các thuốc sau
- Doxycyclin 100mg uống 2 lần/ngày, trong 14 ngày, hoặc
- Tetracyclin 500mg uống 4 lần/ngày, trong 14 ngày, hoặc
- Azithromycin 1g uống 1 lần/tuần, trong 2 tuần
3.6.3. Phác đồ điều trị viêm nhiễm do vi khuẩn kỵ khí
- Metronidazol 500mg uống 2 lần/ ngày, trong 14 ngày.
Chú ý:
- Không dùng Metronidazol cho phụ nữ có thai ba tháng đầu mà thay thế bằng Amoxycillin 500mg 3 lần/ngày, trong 14 ngày.
- Không uống rượu trong thời gian điều trị cho tới sau 24 giờ dùng thuốc.
3.7. Chuyển tuyến khi
- Không có sẵn các thuốc trên đây.
- Các triệu chứng không giảm sau 3 ngày điều trị.
- Nghi ngờ đau bụng do nguyên nhân ngoại khoa.
- Bệnh nhân có chậm kinh, mới đẻ, sẩy thai, cho con bú, bệnh nhân có kèm theo chảy máu âm đạo.
3.8. Thông tin và tư vấn
- Tuân thủ nghiêm ngặt phác đồ điều trị cho dù triệu chứng bệnh có giảm sau một vài ngày điều trị và đến khám lại theo lịch hẹn, cần phải đến khám ngay nếu triệu chứng không thuyên giảm hoặc nặng hơn.
- Các hậu quả của bệnh khi không được điều trị đúng và đầy đủ, đặc biệt chú ý nguy cơ chửa ngoài tử cung và vô sinh.
- Cán bộ y tế cần khuyến khích bệnh nhân thông báo bạn tình và điều trị bạn tình, đặc biệt đối với những trường hợp nghi ngờ lậu hoặc nhiễm Chlamydia trachomatis.
- Tình dục an toàn và hướng dẫn sử dụng bao cao su. Bệnh nhân cần được khuyến khích và hướng dẫn sử dụng bao cao su để phòng ngừa tái nhiễm bệnh cũng như lây nhiễm các bệnh lây truyền qua đường tình dục khác và lây nhiễm HIV/AIDS.
- Địa điểm tư vấn và xét nghiệm HIV.
SƠ ĐỒ XỬ TRÍ: HỘI CHỨNG ĐAU BỤNG DƯỚI

KẾ HOẠCH HÓA GIA ĐÌNH
VÀ CÁC DỊCH VỤ TƯ VẤN CHUYÊN BIỆT
TƯ VẤN KẾ HOẠCH HÓA GIA ĐÌNH
|
TÓM TẮT Tư vấn kế hoạch hóa gia đình là một trong những nhiệm vụ quan trọng của cán bộ y tế xã. Cán bộ y tế là những người cung cấp dịch vụ cho khách hàng. Khách hàng có 10 quyền cơ bản. Quá trình tư vấn phải đầy đủ 6 bước. |
Tư vấn Kế hoạch hóa gia đình (KHHGĐ) có chung các kỹ năng và các bước như trong tư vấn chăm sóc SKSS. Trong quá trình tư vấn, khi trình bày về các biện pháp tránh thai (BPTT) cụ thể nên sử dụng tài liệu “Bộ tranh lật tư vấn KHHGĐ”. Khi tư vấn cho người HIV(+) nên sử dụng tài liệu “Bộ tranh lật tư vấn KHHGĐ cho người HIV(+)”.
Tư vấn KHHGĐ là một dạng truyền thông (giao tiếp hai chiều) trực tiếp giữa người làm tư vấn với một người hay một cặp vợ chồng là khách hàng về những vấn đề riêng tư (thậm chí bí mật không thể chia sẻ với người khác) theo yêu cầu của họ trong lĩnh vực KHHGĐ.
Tư vấn giúp khách hàng tự lựa chọn một BPTT thích hợp trong một giai đoạn sinh sản nhất định. Nội dung tư vấn đáp ứng nhu cầu của khách hàng chứ không xuất phát từ ý muốn chủ quan của người tư vấn. Cần lưu ý là trừ bao cao su, các biện pháp KHHGĐ khác không có tác dụng phòng các NKLTQĐTD.
1. VAI TRÒ CỦA TƯ VẤN KHHGĐ
- Giúp khách hàng chọn đúng một BPTT thích hợp và sử dụng đúng biện pháp đã chọn.
- Giúp tăng tỷ lệ tiếp tục sử dụng và hạn chế bỏ cuộc.
- Giúp tăng tỷ lệ sử dụng BPTT.
- Góp phần tăng cường sức khỏe và giảm chi phí chương trình KHHGĐ.
- Hiểu rõ và thực hành tình dục an toàn sẽ góp phần giảm nguy cơ mang thai ngoài ý muốn và NKLTQĐTD.
2.10 QUYỀN CƠ BẢN CỦA KHÁCH HÀNG
- Quyền được thông tin.
- Quyền được tiếp cận dịch vụ và thông tin.
- Quyền tự do lựa chọn BPTT và từ chối hoặc chấm dứt BPTT.
- Quyền được nhận dịch vụ an toàn.
- Quyền được đảm bảo bí mật.
- Quyền được đảm bảo kín đáo.
- Quyền được thoải mái khi tiếp nhận dịch vụ.
- Quyền được tôn trọng.
- Quyền được tiếp tục nhận dịch vụ.
- Quyền được bày tỏ ý kiến.
3. CÁC PHẨM CHẤT CẦN THIẾT CỦA CÁN BỘ TƯ VẤN KHHGĐ.
- Tôn trọng khách hàng.
+ Tôn trọng khách hàng dù cho khách hàng là người như thế nào.
+ Lắng nghe nhu cầu và ý kiến của khách hàng.
- Thông cảm và thấu hiểu đối với khách hàng.
+ Tìm hiểu tâm tư, mong muốn và thấu hiểu nhu cầu của khách hàng.
+ Cần tiếp khách hàng ở nơi riêng biệt, yên tĩnh, đảm bảo tính riêng tư, bí mật.
- Thành thật với khách hàng.
+ Cần nói sự thật về các BPTT, bao gồm cả thuận lợi và không thuận lợi, tác dụng phụ, nguy cơ có thể có của biện pháp đó.
+ Không từ chối cung cấp thông tin cho khách hàng. Nếu thông tin đó người tư vấn chưa nắm vững thì hẹn trả lời sau.
- Thông tin rõ ràng, có trọng tâm cho khách hàng.
+ Sử dụng câu từ ngắn, gọn, dễ hiểu, hạn chế dùng từ chuyên môn.
+ Sử dụng phương tiện hỗ trợ: tranh ảnh, mô hình, hiện vật và khuyến khích khách hàng quan sát trực tiếp.
+ Tìm hiểu phản hồi của khách hàng.
+ Tóm tắt, nhấn mạnh các điểm quan trọng và nếu có thể mời khách hàng nhắc lại trước khi kết thúc tư vấn.
4. CÁC BƯỚC TIẾN HÀNH TƯ VẤN (SÁU CHỮ “G”)
4.1. Gặp gỡ
- Thái độ tiếp xúc ban đầu cần hết sức thân mật, cởi mở để tạo niềm tin, xoá bỏ ngăn cách, e ngại giữa khách hàng và người tư vấn.
- Chào hỏi khách hàng. Mời ngồi ngang hàng (không nên ngồi đối diện qua bàn làm việc).
- Tự giới thiệu tên và chức danh của người tư vấn với khách hàng.
- Xin được hỏi tên của khách hàng (nếu cần để thống kê thì cả tuổi, địa chỉ, tình trạng hôn nhân (có hay chưa có gia đình). Tuy nhiên nếu khách hàng không muốn trả lời cũng không ép buộc.
- Mở đầu: không bao giờ đặt câu hỏi một cách sỗ sàng (“Anh (chị) cần hỏi cái gì?”) mà nên nhẹ nhàng hỏi: “Tôi có thể giúp anh (chị) điều gì?” hay “Nào, ta bắt đầu. Xin anh (chị) cho biết chúng ta có thể trao đổi với nhau vấn đề gì?” v.v...
4.2. Gợi hỏi
- Hỏi khách hàng các thông tin liên quan đến hoàn cảnh, sức khỏe, nhu cầu tránh thai và bảo vệ kép để lượng giá xem khách hàng đã hiểu biết các vấn đề đó thế nào. Nên sử dụng các câu hỏi mở, không dùng các câu để khách chỉ có thể trả lời “có”, “không”.
- Chăm chú lắng nghe, không bao giờ tỏ ra sốt ruột, ngắt lời khách hàng. Dùng ngôn ngữ hình thể biểu hiện sự tán đồng (mỉm cười, gật đầu), sự thông cảm (lắng nghe, chăm chú, nét mặt), có khi chọn từ ngữ thích hợp giúp cho khách hàng diễn tả điều mà họ đang lúng túng, chưa biết nói như thế nào.
- Khai thác kiến thức và hành vi hiện tại của khách hàng về các BPTT, cố gắng phát hiện những nhận thức sai lệch của khách hàng, nhưng tránh nói nhiều, đặc biệt không phê phán những nhận thức chưa đúng của khách hàng đã nêu ra.
- Hỏi thông tin về bạo hành phụ nữ, đặc biệt với khách hàng không sử dụng BPTT mặc dù không muốn có thai.
4.3. Giới thiệu
- Giới thiệu những BPTT hiện có tại cơ sở y tế và trên thị trường.
- Cung cấp đầy đủ các thông tin về cả ưu điểm lẫn nhược điểm, các tác dụng phụ và tai biến có thể gặp của từng BPTT. Với những điểm qua gợi hỏi đã biết khách hàng hiểu đúng thì không nói nhiều và nên nhấn mạnh như: “Anh (chị) đã biết rất đúng rằng...”. Với những điều khách hàng chưa rõ thì giải thích kỹ. Với những điều khách hàng hiểu chưa đúng nên lựa lời nói để khách hàng có nhận thức lại nhưng không bao giờ nói là họ đã nhận thức sai.
- Bàn về nhu cầu tránh thai và nhu cầu phòng NKLTQĐTD: bảo vệ kép.
4.4. Giúp đỡ
- Giúp khách hàng tự lựa chọn một BPTT thích hợp nhất với họ. Có thể đưa ra vài ba BPTT phù hợp với chỉ định cụ thể của khách để họ quyết định.
- Trường hợp khách hàng lựa chọn một BPTT nhưng thấy không đúng chỉ định (ví dụ muốn dùng vòng tránh thai trong khi đang có nhiều khí hư) thì giải thích lý do chưa áp dụng được vào thời điểm đó để họ chọn một BPTT khác.
- Không bao giờ áp đặt BPTT theo ý chủ quan cho là tốt nhất.
4.5. Giải thích
- Khi khách hàng đã chấp nhận một BPTT, cần giải thích đầy đủ về cách sử dụng BPTT đó.
- Chỉ dẫn rõ ràng quá trình thực hiện (bao cao su, BPTT tự nhiên, biện pháp cho bú vô kinh) và các thủ tục để tiến hành (nếu là các BPTT lâm sàng như đặt DCTC, triệt sản).
- Giải thích những nguyên nhân có thể dẫn đến thất bại và cách phòng tránh.
- Trình bày rõ các tác dụng phụ có thể gặp và cách xử trí tại nhà và khi nào cần đi khám lại.
- Nêu cho khách biết những cảnh báo có thể có thai (vỡ kế hoạch) hay biến chứng và cách xử trí.
- Nói rõ mức độ phục hồi của BPTT sau khi ngừng sử dụng.
- Giải thích tại sao cần phải đến kiểm tra định kỳ và khuyên thực hiện đầy đủ.
- Giải thích một cách thỏa đáng những hiểu biết sai lệch của khách hàng.
- Sau khi giải thích cần có một số câu hỏi lại để thu nhận thông tin phản hồi.
4.6. (Hẹn) Gặp lại
- Trước khi chào tạm biệt, dặn dò khách hàng những điểm quan trọng nhất, hẹn khám kiểm tra định kỳ và nói cho khách hàng biết lúc nào cũng sẵn sàng đón tiếp họ.
- Cung cấp cho khách hàng các tư liệu truyền thông có sẵn tại cơ sở.
Trong 6 bước tư vấn trên, trừ bước 1 và 6 phải thực hiện lúc đầu và cuối, còn lại các bước khác cần áp dụng linh hoạt, xen kẽ và bổ sung lẫn nhau.
TƯ VẤN VÀ CUNG CẤP BIỆN PHÁP TRÁNH THAI: DỤNG CỤ TỬ CUNG
|
TÓM TẮT Là một kỹ thuật được thực hiện thường xuyên tại xã. Đặt DCTC có chỉ định và chống chỉ định chặt chẽ. Kỹ thuật đặt DCTC và theo dõi sau đặt phải được huấn luyện một cách cơ bản. |
Dụng cụ tránh thai trong tử cung (DCTC), có tên thường gọi là “Vòng tránh thai”, là một biện pháp tránh thai sử dụng một vật nhỏ đặt vào tử cung, chỉ một lần nhưng tác dụng tránh thai kéo dài nhiều năm.
Hiện nay DCTC vẫn là một BPTT được áp dụng rộng rãi và đứng hàng đầu trong tất cả các BPTT hiện đại ở Việt Nam với hai loại DCTC là TCu 380-A và Multiload Cu-375 (Hình 1 - Các dạng DCTC chủ yếu đã và đang được sử dụng ở Việt Nam). Cả hai loại DCTC trên đều có đồng để tăng hiệu quả tránh thai.
Ngoài ra còn có các DCTC chứa nội tiết (DCTC giải phóng levonogestrel) cũng để tăng hiệu quả tránh thai. Tuy nhiên, loại DCTC có chứa hormone không thuộc phạm vi bài này.
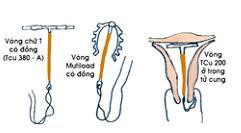
Hình1. Các dạng DCTC đang sử dụng phổ biến ở Việt Nam
1. CƠ CHẾ TÁC DỤNG CỦA DCTC
Cơ chế tránh thai của DCTC có nhiều cách giải thích nhưng về tổng quát, cơ chế đó là:
- Ngăn không cho noãn thụ tinh với tinh trùng.
- Làm cho noãn đã thụ tinh không làm tổ được trong tử cung.
2. THUẬN LỢI VÀ KHÔNG THUẬN LỢI CỦA DCTC
2.1. Thuận lợi
- Hiệu quả tránh thai rất cao (từ 97 - 99%).
- Thao tác đặt dễ dàng.
- Có tác dụng tránh thai nhiều năm (DCTC TCu 380-A có thời hạn 10 năm, MLCu-375: 5 năm).
- Có thể giao hợp bất cứ lúc nào không cần chuẩn bị dụng cụ, không cần uống thuốc, đặt thuốc tại chỗ hay tính toán để “kiêng” những thời điểm không an toàn.
- Không ảnh hưởng đến chức năng nội tiết cũng như hệ thống chuyển hoá của cơ thể, không tương tác với các thuốc khác, ngoại trừ DCTC có thuốc tránh thai nội tiết.
- Không ảnh hưởng đến tiết sữa nuôi con.
- Có thể tháo ra dễ dàng.
- Dễ có thai trở lại sau khi tháo.
- Hiếm bị các tai biến nặng.
- Giá thành rẻ hơn dùng viên thuốc tránh thai và các BPTT khác.
- Có thể đặt ngay sau khi phá thai, hoặc bất cứ khi nào chắc chắn không có thai
2.2. Không thuận lợi sau
- Khách hàng phải đến cơ sở y tế để đặt và tháo ra.
- Cán bộ y tế phải được huấn luyện đầy đủ về chỉ định, chống chỉ định, về kỹ thuật và cách theo dõi, chăm sóc và xử trí khi có bất thường.
- Sau khi đặt thường có một số tác dụng phụ gây khó chịu cho khách hàng. Đôi khi có biến chứng phải vào bệnh viện điều trị.
- Không có tác dụng phòng tránh bệnh LTQĐTD.
3. CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH CỦA DCTC
3.1. Chỉ định
- Phụ nữ trong độ tuổi sinh đẻ, muốn áp dụng một BPTT tạm thời, dài hạn, hiệu quả cao và không có chống chỉ định.
- Tránh thai khẩn cấp (chỉ đối với DCTC chứa đồng).
3.2. Chống chỉ định tuyệt đối (nguy cơ cao đối với sức khỏe):
- Có thai.
- Nhiễm khuẩn hậu sản.
- Ngay sau sẩy thai nhiễm khuẩn.
- Ra máu âm đạo chưa được chẩn đoán nguyên nhân.
- Bệnh nguyên bào nuôi ác tính hoặc có tình trạng bhCG vẫn gia tăng.
- Ung thư cổ tử cung, ung thư niêm mạc tử cung.
- U xơ tử cung hoặc các dị dạng khác làm biến dạng buồng tử cung.
- Tình trạng viêm nhiễm đang tiến triển: đang viêm tiểu khung, lộ tuyến cổ tử cung. Đang viêm mủ cổ tử cung hoặc nhiễm Chlamydia, lậu cầu. Lao vùng chậu.
3.3. Chống chỉ định tương đối:
Chống chỉ định tương đối cho các trường hợp lợi ích vẫn cao hơn nguy cơ tiềm ẩn, nhưng có thể áp dụng nếu không có BPTT khác:
- Trong thời gian từ 48 giờ đến 4 tuần đầu sau sinh (kể cả sinh bằng phẫu thuật).
- Bệnh nguyên bào nuôi lành tính có tình trạng tình trạng bhCG giảm dần.
- Có nguy cơ bị NKLTQĐTD cao.
- Bệnh AIDS có tình trạng lâm sàng không ổn định.
4. QUY TRÌNH THỰC HIỆN
4.1. Tư vấn và cung cấp thông tin về DCTC
Mục đích của truyền thông và tư vấn giúp khách hàng an tâm, tự nguyện lựa chọn, áp dụng DCTC trong nhiều năm.
- Tìm hiểu nhu cầu của khách hàng về DCTC.
- Giới thiệu các loại DCTC hiện có và hướng dẫn cụ thể về loại DCTC khách hàng sẽ dùng.
- Sử dụng mô hình hay hình vẽ, giải thích cho khách hàng vị trí DCTC nằm trong tử cung và cách đặt.
- Hiệu quả, thuận lợi và bất lợi của DCTC. Chú ý là BPTT này không có tác dụng phòng tránh NKLTQĐTD. Hiện tại chưa có bằng chứng về mối liên quan giữa sử dụng DCTC và khả năng vô sinh.
- Giới thiệu những tác dụng ngoại ý thường gặp như có thể ra máu âm đạo hoặc đau nặng bụng (DCTC chứa đồng). Giới thiệu các thuốc giảm đau nhóm kháng viêm không có steroid để xử trí tình trạng đau bụng hoặc cường kinh liên quan đến DCTC.
- Cho khách hàng biết hạn dùng của DCTC để đến tháo khi hết hạn. Hướng dẫn khách hàng tự theo dõi DCTC, cách sử dụng thuốc được cấp sau khi đặt DCTC. Dặn dò khách hàng đến khám kiểm tra lại sau một tháng, khám định kỳ hàng năm và những trường hợp cần đi khám lại ngay khi có dấu hiệu bất thường. Khách hàng có quyền đề nghị tháo bỏ để dùng một BPTT khác nếu họ không muốn tiếp tục mang DCTC. Đặt một số câu hỏi về những điều cơ bản đã tư vấn cho khách hàng để họ trả lời. Đảm bảo sự bí mật, riêng tư của khách hàng.
4.2. Thăm khám đánh giá trước khi áp dụng biện pháp
- Hỏi kỹ tiền sử để phát hiện chống chỉ định (dùng bảng kiểm).
- Thăm khám để loại trừ có thai, ra máu không rõ nguyên nhân. Trong hoàn cảnh xét nghiệm nước tiểu để thử thai không sẵn có, có thể đánh giá là “không có thai” nếu khách hàng không có dấu hiệu có thai và thỏa mãn một trong những tiêu chuẩn sau:
+ Không giao hợp kể từ lần có kinh bình thường ngay trước đó.
+ Đã và đang sử dụng một BPTT tin cậy một cách liên tục và đúng phương pháp.
+ Trong 7 ngày đầu sau kỳ kinh bình thường (hoặc trong vòng 12 ngày nếu khách hàng muốn sử dụng DCTC).
+ Trong 4 tuần đầu sau sinh và không cho con bú.
+ Trong 7 ngày đầu sau nạo, hút, sẩy thai.
+ Đang cho bú mẹ hoàn toàn (hoặc gần như hoàn toàn), vô kinh và trong 6 tháng đầu sau sinh.
4.3. Thời điểm đặt DCTC
4.3.1. Khách hàng chưa sử dụng BPTT.
* DCTC chứa đồng
- Bất kỳ lúc nào trong vòng 12 ngày từ ngày đầu của kỳ kinh.
- Ở bất cứ thời điểm nào nếu biết chắc là không có thai. Không cần sử dụng BPTT hỗ trợ nào khác.
- Vô kinh: bất kỳ thời điểm nào nếu có thể khẳng định không có thai.
- Sau sinh (kể cả sau phẫu thuật lấy thai) và cho con bú:
- Sau sinh 4 tuần trở đi, vô kinh: bất kỳ lúc nào, nếu biết chắc là không có thai.
- Sau sinh 4 tuần trở đi, đã có kinh trở lại: như trường hợp hành kinh bình thường.
- Sau phá thai (3 tháng đầu và 3 tháng giữa): ngay sau khi phá thai, ngoại trừ nhiễm khuẩn sau phá thai.
4.3.2. Khách hàng đang sử dụng BPTT khác.
- Ngay lập tức, nếu chắc chắn không có thai.
4.3.3. Tránh thai khẩn cấp.
- DCTC chứa đồng: trong vòng 5 ngày sau cuộc giao hợp không được bảo vệ, nếu ước tính được ngày phóng noãn có thể đặt muộn hơn 5 ngày sau giao hợp không bảo vệ nhưng không quá 5 ngày kể từ ngày phóng noãn. DCTC chứa đồng không được sử dụng tránh thai khẩn cấp cho trường hợp bị hiếp dâm và có nguy cơ NKLTQĐTD cao.
- Nếu biết chắc ngày phóng noãn, đặt DCTC để tránh thai khẩn cấp có thể được thực hiện trong vòng 5 ngày sau phóng noãn, tức có thể trễ hơn 5 ngày sau giao hợp không được bảo vệ.
5. THỦ THUẬT ĐẶT DỤNG CỤ TỬ CUNG
5.1. Đối với tất cả các loại DCTC.
- DCTC được đưa vào ống đặt ngay trước khi đặt.
- Cần đảm bảo vô khuẩn và tuân thủ những qui định của Chuẩn phòng chống nhiễm khuẩn khi thực hiện thủ thuật. Đảm bảo kỹ thuật “không chạm”. Cần thay găng mới sau khi chuẩn bị DCTC.
5.2. Đặt DCTC loại TCu 380-A
5.2.1. Chuẩn bị đặt
- Kiểm tra dụng cụ và bao đựng DCTC (thời hạn sử dụng, bao còn nguyên vẹn).
- Cho khách hàng đi tiểu.
- Khách hàng nằm trên bàn theo tư thế phụ khoa.
- Giải thích cho khách hàng các thủ thuật chuẩn bị tiến hành.
- Khám trong để xác định tư thế, thể tích tử cung và phần phụ.
- Thay găng vô khuẩn.
- Sát khuẩn bộ phận sinh dục ngoài (kẹp sát khuẩn 1).
- Trải khăn vô khuẩn.
- Tư thế thầy thuốc: ngồi trên ghế, khoảng giữa 2 đùi của khách hàng. Nếu có người phụ thì người phụ ngồi bên trái thầy thuốc (đi găng vô khuẩn ở tay cầm van hoặc dụng cụ).
5.2.2. Các thao tác đặt DCTC
- Bộc lộ cổ tử cung.
+ Mở âm đạo bằng van.
+ Sát khuẩn cổ tử cung và túi cùng âm đạo bằng Betadin (kẹp sát khuẩn 2).
+ Cặp cổ tử cung bằng kẹp Pozzi và kéo nhẹ xuống.
+ Đo buồng tử cung (hình 2)
- Đo buồng tử cung: Cầm thước đo tử cung bằng các ngón tay, nhẹ nhàng đưa qua lỗ cổ tử cung vào trong, theo hướng của tử cung (ngả trước hay ngả sau, chính giữa hay lệch một bên) đã được xác định khi thăm khám tới khi có cảm giác đầu thước đo chạm được đáy tử cung.
Không để đầu thước đo chạm vào da vùng âm hộ hay thành âm đạo khi thao tác.
Xác định độ sâu buồng tử cung.
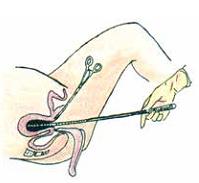
Hình 2. Đo buồng tử cung
- Lắp DCTC vào ống đặt
+ Lắp DCTC trong bao.
• Điều chỉnh nấc hãm trên ống đặt đúng hướng và đúng độ sâu buồng tử cung.
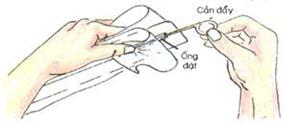
Hình 3. Sau khi xé bao bì, lắp cần đẩy vào trong ống đặt.

Hình 4. Lắp DCTC vào ống đặt (trong bao)

Hình 5. Lắp DCTC vào ống đặt trong bao (tiếp)

Hình 6. Dụng cụ chuẩn bị được đưa vào trong tử cung
+ Đưa DCTC vào trong tử cung
• Cầm ống đặt đúng tư thế, đúng hướng, tay kia cầm kẹp Pozzi kéo cổ tử cung về phía âm môn rồi nhẹ nhàng đưa ống đặt (có DCTC) qua cổ tử cung vào trong đến khi nấc hãm chạm vào lỗ ngoài CTC.
• Giữ nguyên cần đẩy, kéo ống đặt xuống để giải phóng cành ngang chữ T.
• Giữ nguyên ống đặt, rút cần đẩy ra ngoài.
• Đẩy nhẹ ống đặt lên để đảm bảo bộ phận hãm tới sát cổ tử cung.
• Rút ống đặt.
• Cắt dây DCTC để lại từ 2 - 3 cm và gấp vào túi cùng sau âm đạo.
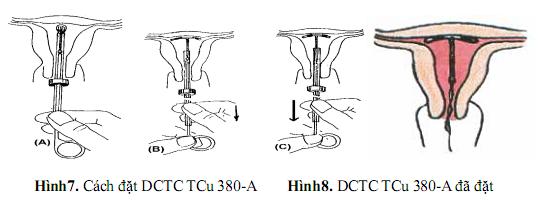
- Tháo dụng cụ
+ Tháo kẹp Pozzi.
+ Kiểm tra chảy máu và cầm máu nếu cần.
+ Tháo van hay mỏ vịt.
- Thông báo cho khách hàng biết công việc đã xong.
5.3. Đặt DCTC loại MLCu-375
5.3.1. Chuẩn bị đặt
- Như cách chuẩn bị đặt TCu 380-A.
5.3.2. Các thao tác đặt DCTC
- Bộc lộ cổ tử cung (như với TCu 380-A).
- Đo buồng tử cung (như với TCu 380-A).
- Đưa DCTC vào trong tử cung
+ Mở bao bì, đặt nấc hãm đúng hướng và độ sâu buồng tử cung.
+ Một tay cầm kẹp Pozzi kéo cổ tử cung về phía âm môn, tay kia giữ ống đặt (có DCTC) đúng hướng (theo nấc hãm), đẩy DCTC vào qua cổ tử cung theo đúng tư thế tử cung cho tới khi chạm đáy.
+ Rút ống đặt ra ngoài.
+ Cắt đuôi DCTC để lại 3 cm, gấp vào túi cùng sau âm đạo.
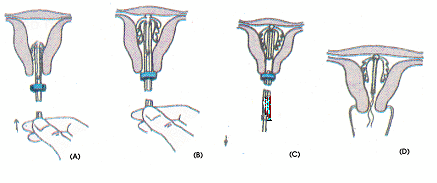
Hình 9. Cách đặt DCTC MLCu-375
6. THÁO DCTC.
6.1. Chỉ định tháo DCTC.
- Vì lý do y tế:
+ Có thai (nếu thấy dây DCTC mới được tháo).
+ Ra nhiều máu.
+ Đau bụng dưới nhiều.
+ Nhiễm khuẩn tử cung hoặc tiểu khung.
+ Phát hiện tổn thương ác tính hoặc nghi ngờ ác tính ở tử cung, cổ tử cung.
+ DCTC bị tụt thấp.
+ Đã mãn kinh (sau khi mất kinh 12 tháng trở lên)
+ DCTC đã hết hạn (10 năm với TCu 380-A, 5 năm với Multiload): sau khi tháo có thể đặt ngay DCTC khác (nếu khách hàng muốn)
- Vì lý do cá nhân:
+ Muốn có thai trở lại.
+ Muốn dùng một BPTT khác.
+ Thấy không cần dùng BPTT nào nữa.
6.2. Cách tháo DCTC.
- Cả ba loại DCTC TCu 380-A, Multiload và giải phóng levonorgestrel đều có dây nên chỉ cần dùng kẹp cặp vào cả 2 dây, nhẹ nhàng kéo ra là được.
- Trong trường hợp không nhìn thấy dây DCTC thì chuyển lên tuyến trên.
7. NHỮNG VẤN ĐỀ KHÓ KHĂN KHI SỬ DỤNG VÀ CÁCH XỬ TRÍ.
7.1. Ra máu nhiều hoặc kéo dài (> 8 ngày hoặc gấp đôi lượng máu kinh bình thường).
- Giải thích cho khách hàng hiện tượng ra máu nhiều hoặc kéo dài thường gặp trong 3 - 6 tháng đầu và sẽ cải thiện dần.
- Nếu điều trị, có thể chỉ định:
+ Các thuốc kháng viêm không có steroid (không dùng aspirin), hoặc
+ Acid tranexamic.
- Nếu nghi ngờ bệnh lý: cần loại trừ các NKĐSS/NKLTQĐTD khác, nếu có bệnh cần phải điều trị hoặc chuyển tuyến.
+ Nếu ra máu nhiều đến mức đe dọa đến sức khỏe: tháo DCTC và hướng dẫn chọn BPTT khác.
+ Bổ sung sắt và khuyến cáo các thức ăn giàu sắt.
7.2. Ra máu âm đạo bất thường.
- Tiếp tục sử dụng DCTC, cần khảo sát nguyên nhân với xử trí là điều trị hoặc chuyển tuyến.
7.3. Đau hạ vị.
- Hỏi bệnh, khám để phát hiện nguyên nhân, xử trí. Chuyển tuyến nếu có một trong các vấn đề sau:
+ Mất kinh, trễ kinh hoặc khẳng định có thai
+ Mới sinh hoặc sẩy thai
+ Đau, căng vùng bụng khi khám
+ Ra máu âm đạo
+ Sờ được khối vùng chậu
- Nếu không có bất kỳ dấu hiệu nào trên đây, chẩn đoán viêm vùng chậu nếu có ít nhất một trong các dấu hiệu sau:
+ Thân nhiệt > 380C.
+ Khí hư bất thường.
+ Đau khi di động cổ tử cung.
+ Khối nề ở vùng phần phụ.
+ Bạn tình gần đây có tiết dịch niệu đạo hoặc được điều trị lậu.
- Điều trị hoặc chuyển tuyến ngay để điều trị.
- Nếu khách hàng muốn tháo DCTC: dùng kháng sinh và tháo.
- Theo dõi: nếu không cải thiện sau 2 - 3 ngày điều trị hoặc hình thành áp xe, cần chuyển đến bệnh viện. Tháo DCTC.
- Khám và điều trị cho bạn tình.,
7.4. Đang bị NKLTQĐTD hoặc bị trong vòng 3 tháng gần đây hoặc viêm mủ cổ tử cung
- Tháo DCTC.
- Chẩn đoán và điều trị NKLTQĐTD hoặc chuyển tuyến.
- Khám và điều trị bạn tình.
7.5. Có thai.
- Loại trừ thai ngoài tử cung.
- Mang thai 3 tháng đầu (< 13="" tuần),="" thấy="" dây="">
+ Giải thích rằng nên tháo DCTC để tránh nguy cơ nhiễm khuẩn, sẩy thai và đẻ non.
Động tác tháo vòng cũng có nguy cơ thấp gây sẩy thai.
+ Nếu khách hàng đồng ý, tháo DCTC hoặc chuyển tuyến để tháo. Cần khám lại ngay nếu ra máu nhiều, đau bụng, ra dịch âm đạo hoặc sốt.
- Nếu không thấy dây DCTC và/hoặc thai > 3 tháng.
+ Cần siêu âm đánh giá xem liệu DCTC có còn nằm đúng vị trí không.
+ Giải thích rằng có nguy cơ nhiễm khuẩn nặng, nếu không muốn mang thai có thể xử trí theo qui định về chấm dứt thai kỳ với mục đích điều trị.
+ Nếu muốn hoặc bắt buộc tiếp tục mang thai, giải thích về nguy cơ nhiễm khuẩn và sẩy thai. Cần theo dõi thai nghén chặt và khám lại ngay nếu ra máu nhiều, đau bụng, ra dịch âm đạo hoặc sốt.
7.6. Chồng/bạn tình phàn nàn về dây DCTC.
Giải thích cho khách hàng và bạn tình (nếu có thể) rằng cảm giác đó là bình thường.
- Mô tả các lựa chọn và xử trí:
+ Cắt ngắn đoạn dây, hoặc gập về phía cùng đồ, hoặc
+ Tháo DCTC.
Chú ý: Hẹn khám lại sau 3 đến 6 tuần và khám lại ngay nếu gặp khó khăn hay những vấn đề nêu ở phần 4.
7. 7. Đối với khách hàng HIV(+).
- Khách hàng HIV(+) hoặc AIDS với tình trạng lâm sàng ổn định có thể sử dụng DCTC. Không cần lấy DCTC ra nếu khách hàng tiến triển thành AIDS, tuy nhiên những người này cần theo dõi các dấu hiện của tình trạng viêm vùng chậu.
- Yêu cầu khách hàng sử dụng bao cao su kèm theo. Khi sử dụng đúng cách, thường xuyên, bao cao su giúp ngăn ngừa lây nhiễm HIV và các NKLTQĐTD.
Bảng kiểm: Kỹ THUẬT ĐẶT DỤNG CỤ TỬ CUNG
(Loại TCu 380-A)
|
TT |
Nội dung |
Có |
Không |
Ghi chú |
|
A - Chuẩn bị đặt |
|
|
|
|
|
|
Kiểm tra xem có đủ phương tiện dụng cụ đặt DCTC. |
|
|
|
|
|
Tư vấn, giải thích cho khách hàng nội dung công việc sẽ tiến hành và hướng dẫn khách hàng đi tiểu để rỗng bàng quang, rửa vùng sinh dục, đáy chậu. |
|
|
|
|
|
Để khách hàng nằm tư thế phụ khoa rồi tiến hành khám trong xác định tư thế, thể tích tử cung và phần phụ. |
|
|
|
|
|
Sát khuẩn âm hộ, đáy chậu bằng Betadin (kẹp sát khuẩn 1), trải khăn vô khuẩn. |
|
|
|
|
|
Thầy thuốc: đi găng vô khuẩn, ngồi trên ghế đẩu, giữa hai đùi khách hàng. Người phụ: ngồi bên trái thầy thuốc, chỉ cần đeo găng ở tay cầm van. |
|
|
|
|
B - Các thao tác đặt DCTC |
|
|
|
|
|
B1 - Bộc lộ CTC |
|
|
|
|
|
|
Mở âm đạo bằng van hay mỏ vịt. |
|
|
|
|
|
Sát khuẩn CTC và túi cùng âm đạo bằng Betadin (kẹp 2). |
|
|
|
|
|
Cặp CTC bằng kẹp Pozzi (12 giờ hoặc 10 và 2 giờ). |
|
|
|
|
B2 - Đo buồng TC |
|
|
|
|
|
|
Đưa thước đo đúng hướng, không chạm vào âm hộ, âm đạo. |
|
|
|
|
|
Xác định độ sâu của buồng TC (vết máu dính ở thước). |
|
|
|
|
B3 - Lắp DCTC vào ống đặt trong bao |
|
|
|
|
|
|
Có kiểm tra bao bì và hạn dùng ghi trên bao. |
|
|
|
|
|
Xé bao bì đúng vị trí, lột vỏ bao chỉ tới 1/3. |
|
|
|
|
|
Lắp cần đẩy vào ống đặt (đầu cần chạm đuôi DCTC). |
|
|
|
|
|
Lắp DCTC vào đầu trên ống đặt (không quá 1 phút). |
|
|
|
|
|
Điều chỉnh nấc hãm màu xanh trên ống đặt đúng hướng và đúng độ sâu TC. |
|
|
|
|
B4 - Đưa DCTC vào trong TC |
|
|
|
|
|
|
Từ khi lắp DCTC đến lúc này dưới 5 phút. |
|
|
|
|
|
Cầm kẹp Pozzi kéo cổ tử cung xuống. |
|
|
|
|
|
Cầm ống đặt đúng tư thế, đúng hướng, nhẹ nhàng cho qua lỗ ngoài CTC vào trong. |
|
|
|
|
|
Giữ cần đẩy, kéo ống đặt xuống để giải phóng cành ngang chữ T. |
|
|
|
|
|
Đẩy nhẹ ống đặt lên để đảm bảo DCTC nằm sát đáy. |
|
|
|
|
|
Giữ ống đặt, rút cần đẩy ra ngoài. |
|
|
|
|
|
Rút ống đặt ra ngoài. |
|
|
|
|
|
Cắt dây ni lông để lại 2 - 3cm và quặt vào một túi cùng. |
|
|
|
|
B5 - Tháo bỏ dụng cụ |
|
|
|
|
|
|
Tháo kẹp Pozzi. |
|
|
|
|
|
Sát khuẩn lại bằng Betadin, cầm máu (nếu cần). |
|
|
|
|
|
Tháo van hay mỏ vịt. |
|
|
|
|
|
Thông báo cho khách biết công việc đã xong. |
|
|
|
Bảng kiểm: Kỹ THUẬT ĐẶT DỤNG CỤ TỬ CUNG
(Loại MLCu375)
|
TT |
Nội dung |
Có |
Không |
Ghi chú |
|
A - Chuẩn bị đặt |
|
|
|
|
|
|
Kiểm tra xem có đủ phương tiện dụng cụ đặt DCTC. |
|
|
|
|
|
Tư vấn, giải thích cho khách hàng nội dung công việc sẽ tiến hành và hướng dẫn khách hàng đi tiểu để rỗng bàng quang, rửa vùng sinh dục, đáy chậu. |
|
|
|
|
|
Để khách hàng nằm tư thế phụ khoa rồi khám trong xác định tư thế, thể tích tử cung và phần phụ. |
|
|
|
|
|
Sát khuẩn âm hộ, đáy chậu bằng Betadin (kẹp sát khuẩn 1), trải khăn vô khuẩn |
|
|
|
|
|
Thầy thuốc: đi găng vô khuẩn, ngồi trên ghế đẩu, giữa hai đùi của khách hàng. Người phụ: ngồi bên trái thầy thuốc, chỉ cần đeo găng ở tay cầm van. |
|
|
|
|
B - Các thao tác đặt DCTC |
|
|
|
|
|
B1 - Bộc lộ CTC |
|
|
|
|
|
|
Mở âm đạo bằng van hay mỏ vịt. |
|
|
|
|
|
Sát khuẩn cổ tử cung và túi cùng âm đạo bằng Betadin (kẹp 2). |
|
|
|
|
|
Cặp cổ tử cung bằng kẹp Pozzi (12 giờ hoặc 10 và 2 giờ). |
|
|
|
|
B2 - Đo buồng tử cung |
|
|
|
|
|
|
Đưa thước đo đúng hướng, không chạm vào âm hộ và âm đạo. |
|
|
|
|
|
Xác định độ sâu của buồng tử cung (vết máu dính ở thước). |
|
|
|
|
B3 - Đưa DCTC vào trong tử cung |
|
|
|
|
|
|
Kiểm tra bao bì và hạn dùng |
|
|
|
|
|
Xé bỏ bao bì, đặt núm điều chỉnh đúng hướng và độ sâu buồng tử cung. |
|
|
|
|
|
Một tay cầm kẹp Pozzi kéo cổ tử cung về phía âm môn. |
|
|
|
|
|
Tay kia giữ ống đặt (có DCTC) đúng hướng (theo núm điều chỉnh), cố định dây, đẩy DCTC vào qua lỗ ngoài cổ tử cung, theo hướng của tử cung tới khi chạm đáy. |
|
|
|
|
|
Rút ống đặt ra ngoài. |
|
|
|
|
|
Cắt dây ni lông để lại độ dài 2 - 3cm, quặt vào túi cùng âm đạo. |
|
|
|
|
B4 - Tháo bỏ dụng cụ |
|
|
|
|
|
|
Tháo kẹp Pozzi. |
|
|
|
|
|
Sát khuẩn lại bằng Betadin, cầm máu (nếu cần.) |
|
|
|
|
|
Tháo van hay mỏ vịt. |
|
|
|
|
|
Thông báo cho khách hàng biết công việc đã xong. |
|
|
|
TƯ VẤN VÀ CUNG CẤP BIỆN PHÁP TRÁNH THAI: BAO CAO SU
|
TÓM TẮT Trong quá trình tư vấn, cần nhấn mạnh về tác dụng bảo vệ kép của bao cao su: tránh thai và giúp phòng NKLTQĐTD và HIV/AIDS. |
Bao cao su là một biện pháp tránh thai có hiệu quả, an toàn, rẻ tiền, đồng thời là một biện pháp phòng HIV/AIDS và bệnh LTQĐTD. Do vậy đặc biệt khách hàng nhiễm HIV hoặc có bạn tình nhiễm HIV nên sử dụng bao cao su để tránh thai và phòng NKLTQĐTD/HIV Bao cao su có hai loại: loại sử dụng cho nam và loại sử dụng cho nữ.
1. CƠ CHẾ TÁC DỤNG
Bao cao su nam làm bằng nhựa latex mỏng để lồng vào dương vật cương cứng trước khi giao hợp. Khi lồng bao cao su vào dương vật sẽ còn một khoảng trống 1cm ở đầu bao. Tinh dịch sẽ được chứa trong khoảng trống đó mà không vào trong âm đạo để gây thụ thai. Với bao cao su nữ khi đặt vào âm đạo thì cơ chế tác dụng cũng như vậy.
2. ƯU VÀ NHƯỢC ĐIỂM
2.1. Ưu điểm
- Bảo vệ phòng chống các bệnh LTQĐTD kể cả HIV/AIDS.
- An toàn, không có tác dụng phụ của nội tiết.
- Hiệu quả cao: 98% nếu sử dụng đúng.
- Dễ sử dụng, có sẵn, có thể mang theo người, rẻ tiền.
- Có thể sử dụng bất cứ thời gian nào.
- Giúp cho nam giới có trách nhiệm KHHGĐ.
- Tiện lợi khi muốn tránh thai tạm thời.
- Đối với bao cao su nữ còn thêm ưu điểm là người phụ nữ có thể chủ động ngừa thai được và phòng tránh được các bệnh LTQĐTD.
2.2. Nhược điểm
- Có thể bị tuột, rách trong khi đang giao hợp đặc biệt đối với người sử dụng thiếu kinh nghiệm, làm trào tinh dịch vào âm đạo.
- Một số cặp vợ chồng than phiền về mức độ giảm khoái cảm.
- Đôi khi có một số cặp vợ chồng dị ứng với latex.
- Đối với bao cao su nữ: phải biết cách sử dụng tốt thì mới tránh được thất bại.
3. CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH
3.1. Chỉ định.
- Dùng cho tất cả các trường hợp muốn tránh thai.
- Có tác dụng bảo vệ kép vừa tránh thai vừa phòng HIV/AIDS và NKLTQĐTD.
- Là BPTT hỗ trợ (ví dụ: những ngày đầu sau thắt ống dẫn tinh, quên uống thuốc tránh thai).
3.2. Chống chỉ định.
Dị ứng với latex (đối với loại bao cao su có latex) hoặc các thành phần có trong bao cao su.
4. QUY TRÌNH TƯ VẤN
Các điểm trong tư vấn
- Lắng nghe và tìm hiểu nhu cầu tránh thai của khách hàng.
- Chú ý: cho khách hàng xem bao cao su và hướng dẫn cách sử dụng.
- Nêu rõ hiệu quả, thuận lợi và không thuận lợi của biện pháp.
- Bao cao su là BPTT hiệu quả nếu sử dụng đúng cách và là biện pháp duy nhất có tác dụng bảo vệ kép vừa tránh thai vừa phòng NKLTQĐTD/HIV/AIDS. Tuy nhiên, các vết loét sinh dục hay sùi mào gà có thể lây truyền do tiếp xúc ở những phần không được che phủ bằng bao cao su.
- Sử dụng bao cao su kết hợp với các BPTT khác làm gia tăng hiệu quả tránh thai, cao hơn chỉ dùng bao cao su.
- Nếu khách hàng áp dụng biện pháp kiêng giao hợp, khuyên khách hàng nên chuẩn bị sẵn bao cao su nếu quyết định quan hệ tình dục “Luôn có sẵn bao cao su để dùng khi cần”.
- Nếu bao cao su bị rách, thủng hoặc tuột khi giao hợp cần áp dụng BPTT khẩn cấp. Nếu phối hợp bao cao su với thuốc diệt tinh trùng thì hiệu quả tránh thai sẽ cao hơn. Không dùng bất cứ loại chất bôi trơn nào thuộc loại tan trong dầu hoặc gốc dầu (như dầu ăn, dầu trẻ em, mỡ, bơ, vaselin...) khi dùng loại bao cao su có latex.
Khách hàng không cần phải thăm khám trước khi áp dụng.
Thời điểm thực hiện: bất kỳ lúc nào cho dù khách hàng chưa sử dụng BPTT hay đang sử dụng BPTT (chuyển đổi).
Cách sử dụng và bảo quản
- Kiểm tra trước về tình trạng nguyên vẹn của bao cao su và hạn dùng.
- Mỗi lần giao hợp đều phải sử dụng bao cao su mới.
- Đối với bao cao su nam: lồng bao cao su vào dương vật đang cương trước khi giao hợp, giữ cho vành cuộn của bao nằm phía ngoài. Tháo cuộn vành bao lên tới gốc dương vật, không cần kéo căng. Sau khi xuất tinh, rút dương vật ra lúc còn cương, giữ chặt vành bao cao su ở gốc dương vật trong khi rút dương vật ra để bao khỏi bị tuột và tinh dịch không trào ra ngoài. Chỉ sử dụng mỗi bao cao su 1 lần.
- Đối với bao cao su nữ: đặt bao vào trong âm đạo trước khi giao hợp. Cầm lấy vòng tròn nhỏ bóp méo đưa nghiêng vào trong âm đạo, vòng tròn này sẽ bung ra che cổ tử cung. Vòng tròn to nằm ngoài và phủ kín các môi lớn và vùng tiền đình. Bao cao su nữ có thể đặt trước vài giờ nhưng cần tháo sớm sau khi giao hợp xong trước khi ngồi dậy hay đứng dậy để tránh không cho tinh dịch trào ra ngoài.
- Bảo quản bao cao su: để nơi thoáng mát và tránh ánh sáng.
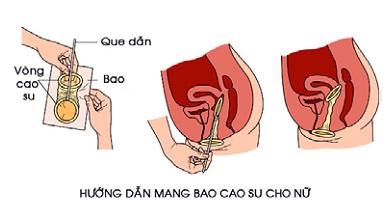
5. VẤN ĐỀ KHÓ KHĂN KHI SỬ DỤNG VÀ CÁCH XỬ TRÍ.
5.1. Bao cao su bị rách
- Rửa dương vật và âm hộ bằng nước sạch hoặc thuốc diệt tinh trùng (nếu có).
- Cần áp dụng BPTT khẩn cấp.
5.2. Ngứa hoặc nổi ban tại bộ phận sinh dục
- Khám lại khách hàng và bạn tình, tìm kiếm dấu hiệu nhiễm khuẩn.
- Nếu không có nhiễm khuẩn mà dị ứng với latex: trong trường hợp nhẹ có thể khuyên khách hàng đổi loại bao cao su khác hoặc có thể giúp đỡ khách hàng lựa chọn BPTT khác nếu khách hàng không có nguy cơ NKLTQĐTD.
- Khách hàng có nguy cơ NKLTQĐTD kể cả HIV/AIDS, cần tư vấn kỹ về cách sử dụng đúng và tác dụng bảo vệ kép của bao cao su để khuyến khích khách hàng tiếp tục sử dụng bao cao su.
5.3. Nam giới không duy trì được độ cương khi mang hoặc sử dụng bao cao su
- Thường do bối rối, chưa quen sử dụng: cần hướng dẫn khách hàng và bạn tình hiểu rõ, giúp nhau sối rối, chưa quen
- Trên bề mặt thành ngoài bao cao su có chất bôi trơn hoặc sử dụng nước để có thể làm tăng cảm giác và duy trì độ cương.
5.4. Đối với khách hàng nhiễm HIV
Bao cao su là biện pháp tránh thai duy nhất có thể phòng chống được bệnh lây qua đường tình dục. Khách hàng HIV(+) hoặc AIDS hoặc đang điều trị thuốc kháng virus nên sử dụng bao cao su, có thể kết hợp với BPTT khác. Khi sử dụng đúng cách, thường xuyên, bao cao su giúp ngăn ngừa lây nhiễm HIV và các bệnh LTQĐTD.
TƯ VẤN VÀ CUNG CẤP BIỆN PHÁP TRÁNH THAI NỘI TIẾT: VIÊN TRÁNH THAI KẾT HỢP, VIÊN TRÁNH THAI CHỈ CÓ PROGESTIN, VIÊN TRÁNH THAI KHẨN CẤP, THUỐC TIÊM TRÁNH THAI
A. VIÊN TRÁNH THAI KẾT HỢP
TÓM TẮT
Viên tránh thai kết hợp chứa cả 2 thành phần nội tiết: estrogen và progestin. Hiệu quả rất cao nếu dùng đúng cách. Rất an toàn và có nhiều tác dụng bên cạnh tránh thai. Đây là biện pháp tránh thai ưa dùng nhất cho phụ nữ tại các nước phát triển.
1. CƠ CHẾ TÁC DỤNG VÀ HIỆU QUẢ
1.1. Cơ chế tác dụng
- Ức chế phóng noãn.
- Cản trở sự làm tổ của trứng do giảm phát triển nội mạc tử cung.
- Làm đặc chất nhầy cổ tử cung.
1.2. Hiệu quả
Nếu sử dụng đúng và liên tục: hiệu quả tránh thai trên 99%.
+ Tỷ lệ thất bại giảm khi thời gian sử dụng tăng.
+ Tỷ lệ thất bại giảm khi tuổi của người sử dụng tăng.
- Nguyên nhân thất bại có thể do:
+ Quên uống thuốc.
+ Sự tương tác của một số thuốc: kháng sinh, thuốc an thần, thuốc chống co giật.
+ Nôn, ỉa chảy.
+ Thuốc quá hạn.
+ Uống không đúng cách.
2. ƯU NHƯỢC ĐIỂM
2.1.Ưu điểm
- Hiệu quả cao nếu uống đúng cách.
- An toàn.
- Có thể có thai sau khi ngừng thuốc.
- Giảm nguy cơ ung thư buồng trứng và nội mạc tử cung, bệnh viêm tiểu khung.
- Giảm nguy cơ u nang cơ năng buồng trứng, u xơ vú lành tính và chửa ngoài dạ con.
- Hành kinh đều, ra máu ít hơn, số ngày hành kinh ít hơn.
- Giảm nguy cơ thiếu máu do thiếu sắt.
- Giảm triệu chứng trước hành kinh.
- Có thể sử dụng ở bất kì tuổi nào từ vị thành niên đến mãn kinh.
- Không ảnh hưởng đến tình dục.
2.2. Nhược điểm
- Phụ thuộc vào khách hàng phải uống hàng ngày và đúng cách.
- Phải có dịch vụ cung cấp thuốc đầy đủ, đều đặn.
- Làm giảm tiết sữa khi cho con bú nên không phải là sự lựa chọn thích hợp đối với phụ nữ đang cho con bú.
- Không tránh được bệnh LTQĐTD.
- Có 1 số tác dụng phụ thường gặp trong 3 tháng đầu: ra máu thấm giọt, vô kinh, buồn nôn, cương vú, đau đầu, tăng cân nhẹ, sạm da, trứng cá.
3. CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH
3.1. Chỉ định
- Phụ nữ muốn sử dụng 1 biện pháp tránh thai tạm thời, có hiệu quả cao.
3.2. Chống chỉ định tuyệt đối.
- Có thai hoặc nghi ngờ có thai.
- Đang cho con bú trong vòng 6 tuần sau sinh.
- Lớn tuổi (≥ 35 tuổi) và hút thuốc thường xuyên ≥ 15 điếu/ngày.
- Có nhiều nguy cơ bị bệnh mạch vành (lớn tuổi, hút thuốc lá, đái tháo đường và tăng huyết áp)
- Tăng huyết áp nặng (HA tâm thu ≥ 160 mmHg, HA tâm trương ≥ 100 mmHg).
- Đã hoặc đang bị bệnh lý tim mạch và đông máu như: bệnh lý mạch máu, thuyên tắc tĩnh mạch sâu, thuyên tắc phổi, bệnh lý đông máu, bệnh thiếu máu cơ tim, bệnh lý van tim phức tạp, tai biến mạch máu não, cơ địa huyết khối di truyền.
- Sắp phẫu thuật đòi hỏi nằm trên 1 tuần.
- Đau nửa đầu (migrain).
- Đang bị ung thư vú.
- Đái tháo đường có biến chứng (thận, thần kinh, võng mạc, mạch máu).
- Đang bị lupus ban đỏ hệ thống và có kháng thể kháng phospholipid (hoặc không làm xét nghiệm).
- Đang bị bệnh gan nặng có suy giảm chức năng gan trầm trọng như: viêm gan cấp đang diễn tiến, xơ gan mất bù, u gan.
3.3. Chống chỉ định tương đối (chỉ sử dụng khi không có lựa chọn nào tốt hơn)
- Đang cho con bú sau sinh từ 6 tuần đến 6 tháng hoặc không cho con bú trong vòng 4 tuần sau sinh.
- Lớn tuổi (≥ 35 tuổi) và hút thuốc < 15="">
- Đã hoặc đang bị cao huyết áp trung bình (HA tâm thu 140 - 159 mmHg, HA tâm trương 90 - 99 mmHg).
- Đã hoặc đang bị tăng lipid máu hoặc tăng cholesterol do uống thuốc tránh thai.
- Đã từng bị ung thư vú và không có biểu hiện tái phát trong vòng 5 năm trở lại.
- Sỏi mật đang điều trị nội khoa hoặc xơ gan còn bù
- Đang sử dụng một số loại thuốc như rifampicin/rifabutin, thuốc kháng virus nhóm ức chế protease Ritonavir-booster và một số thuốc chống co giật như phenytoin, carbamazepin, barbiturat, primidon, topiramat, oxcarbazepin hoặc lamotrigin.
4. THÀNH PHẦN VÀ TRÌNH BÀY CỦA VIÊN THUỐC TRÁNH THAI KẾT HỢP VÀ CÁC LOẠI HIỆN CÓ Ở VIỆT NAM
- Viên thuốc tránh thai kết hợp có chứa estrogen và progestin ( Ethinyl estradiol và Progestin)
- Có 2 loại vỉ thuốc: Dạng vỉ 21 viên hoặc 28 viên, vỉ 28 viên có 7 viên chứa tá dược giúp cho người sử dụng khỏi quên.
Các loại thuốc hiện có ở Việt Nam:
|
Tên thuốc |
Progestin |
Estrogen |
|
Rigevidon Microgynon Nordette |
Levonorgestrel 0,150mg |
Ethinyl estradiol 0,03mg |
|
Newchoice Ideal |
Levonorgestrel 0,125mg |
Ethinyl estradiol 0,03mg |
|
Marvelon |
Desogestrel 0,150mg |
Ethinyl estradiol 0,03mg |
|
Mercilon |
Desogestrel 0,15 mg, |
Ethinylestradiol 0,02 mg |
5. QUY TRÌNH TƯ VẤN
5.1. Các nguyên tắc chính
Lắng nghe và tìm hiểu nhu cầu của khách hàng về viên thuốc tránh thai kết hợp. Nêu rõ hiệu quả, những thuận lợi và không thuận lợi khi sử dụng thuốc. Cần lưu ý khách hàng là biện pháp này không có tác dụng phòng NKĐSS hoặc giảm nguy cơ viêm tiểu khung có triệu chứng. Không có tác dụng phòng tránh NKLTQĐTD.
Cho khách hàng xem vỉ thuốc và hướng dẫn cách sử dụng trên vỉ thuốc. Chỉ cho khách hàng những viên thuốc nhắc (vỉ 28 viên) và báo cho khách hàng thời điểm sẽ ra kinh. Cho khách hàng biết các tác dụng phụ, như buồn nôn, ra máu ít, đau đầu, căng ngực, tăng cân và những khó khăn có thể gặp.
Nhắc khách hàng cách theo dõi trong khi sử dụng thuốc:
- Khách hàng có thể quay lại khám và tư vấn bất kỳ lúc nào nếu có vấn đề.
- Trong 3 tháng đầu uống thuốc, nếu có các triệu chứng phụ phải đến cơ sở y tế khám, đo huyết áp, cân nặng
- Hẹn đến khám lại hàng năm.
5.2. Thăm khám đánh giá và sử dụng bảng kiểm để sàng lọc trước khi sử dụng viên thuốc tránh thai kết hợp
Hỏi kỹ tiền sử và khám lâm sàng để phát hiện chống chỉ định (sử dụng bảng kiểm).
Thăm khám để loại trừ có thai. Trong hoàn cảnh xét nghiệm nước tiểu để thử thai không sẵn có, có thể đánh giá là “không có thai” dựa vào những dấu hiệu lâm sàng
Bảng kiểm: SÀNG LỌC KHÁCH HÀNG SỬ DỤNG VIÊN THUỐC TRÁNH THAI KẾT HỢP
|
TT |
Nội dung |
Có |
Không |
Ghi chú |
|
|
Chị đang bị chậm kinh hoặc chị nghĩ là mình có thể đang có thai không? |
|
|
|
|
|
Chị đã bao giờ thấy mạch máu ở chân nổi to? |
|
|
|
|
|
Chị có bị bệnh tim không? |
|
|
|
|
|
Có phải chị đã 35 tuổi và có hút thuốc lá không? |
|
|
|
|
|
Chị có hay đau đầu dữ dội kèm theo nhìn mờ không? |
|
|
|
|
|
Chị có u cục ở vú không? |
|
|
|
|
|
Chị có bị cao huyết áp không? |
|
|
|
|
|
Chị có bị tiểu đường không? |
|
|
|
|
|
Chị đã từng bao giờ bị bệnh gan chưa? |
|
|
|
|
|
Chị có bị ra máu âm đạo bất thường giữa các chu kì kinh không? |
|
|
|
|
|
Chị có đang dùng thuốc để điều trị bệnh lao, bệnh nấm không, thuốc an thần chống co giật không? |
|
|
|
|
|
Chị có đang cho trẻ dưới sáu tháng tuổi bú không? |
|
|
|
Nếu trả lời ‘’có’’ cho bất kì câu nào thì bàn bạc thêm với khách hàng để chọn biện pháp tránh thai khác, phù hợp hơn.
5.3. Thời điểm thực hiện.
- Khách hàng hiện đang không sử dụng BPTT sẽ bắt đầu uống thuốc.
+ Trong vòng 5 ngày đầu tiên của chu kỳ kinh (kể cả những trường hợp sau sinh đã có kinh lại) hoặc trong vòng 7 ngày sau nạo/hút/sẩy thai.
+ Ở bất cứ thời điểm nào nếu biết chắc là không có thai. Cần phải sử dụng thêm BPTT hỗ trợ (như tránh giao hợp hoặc sử dụng bao cao su…) trong 7 ngày kế tiếp nếu: (i) bắt đầu sau 5 ngày đầu của chu kỳ kinh, hoặc (ii) không có kinh, hoặc (iii) bắt đầu từ tuần thứ 4 sau sinh nếu không cho con bú và chưa có kinh trở lại.
- Khách hàng đang sử dụng BPTT nội tiết sẽ bắt đầu uống thuốc.
+ Ngay lập tức nếu đang sử dụng liên tục và đúng cách hoặc nếu biết chắc là không có thai hoặc ở thời điểm lặp lại mũi tiêm.
- Khách hàng đang sử dụng BPTT không nội tiết sẽ bắt đầu uống thuốc
+ Trong vòng 5 ngày đầu tiên của chu kỳ kinh. Những khách hàng đang sử dụng DCTC có thể được lấy DCTC ở thời điểm này.
+ Ở bất cứ thời điểm nào nếu biết chắc là không có thai. Nếu bắt đầu uống thuốc sau có kinh hơn 5 ngày, khách hàng cần phải sử dụng thêm BPTT hỗ trợ trong 7 ngày kế tiếp. Những khách hàng đang sử dụng DCTC có thể được lấy DCTC ở chu kỳ kinh sau.
5.4. Cách sử dụng thuốc
- Uống mỗi ngày 1 viên, nên vào giờ nhất định để dễ nhớ, theo chiều mũi tên trên vỉ thuốc (vỉ thuốc nên dán ngày để tránh quên).
- Uống viên đầu tiên vào bất kì ngày nào trong 5 ngày đầu tiên của chu kì kinh, tốt nhất là ngày đầu, uống mỗi ngày 1 viên vào giờ nhất định theo chiều mũi tên của vỉ thuốc.
- Với vỉ 28 viên, khi hết vỉ phải uống viên đầu tiên của vỉ tiếp theo vào ngày hôm sau dù đang còn kinh.
- Với vỉ 21 viên, khi hết vỉ nghỉ 7 ngày rồi dùng tiếp vỉ sau, dù đang còn kinh.
- Không cần nghỉ thuốc đối với những khách hàng sau 1 thời gian dài sử dụng thuốc (có thể dùng đến khi nào còn có nguy cơ có thai).
- Trung bình khả năng có thai trở lại sau khi ngừng thuốc chậm hơn khoảng hai tháng so với các BPTT không dùng nội tiết.
- Dùng biện pháp hỗ trợ khi khách hàng:
+ Đang dùng Rifampin hoặc Rifampicin.
+ Đang dùng thuốc chống co giật như Phenytoin, Carbamezapin, Barbiturates.
6. NHỮNG VẤN ĐỀ KHÓ KHĂN XẢY RA KHI UỐNG THUỐC VÀ CÁCH XỬ TRÍ.
6.1. Quên uống thuốc.
Quên uống thuốc sẽ làm tăng nguy cơ thất bại. Cách xử trí như sau:
- Quên uống viên thuốc có nội tiết (trong vòng 3 tuần đầu của vỉ thuốc)
+ Nếu quên 1 hoặc 2 viên (đối với loại thuốc có nồng độ estrogen 30 - 35 mcg) hoặc quên 1 viên (đối với loại thuốc có nồng độ estrogen ≤ 20 mcg) hoặc bắt đầu vỉ thuốc chậm từ 1 - 2 ngày: khách hàng cần uống một viên ngay khi nhớ ra và tiếp tục uống mỗi ngày một viên như thường lệ.
+ Nếu quên từ 3 viên trở lên (đối với loại thuốc có nồng độ estrogen 30 - 35 mcg) hoặc quên từ 2 viên trở lên (đối với loại thuốc có nồng độ estrogen ≤ 20 mcg) hoặc bắt đầu vỉ thuốc chậm từ 3 ngày trở lên, khách hàng cần uống ngay một viên thuốc ngay khi nhớ ra và tiếp tục uống thuốc như thường lệ. Khách hàng cần thêm BPTT hỗ trợ trong 7 ngày kế tiếp.
• Nếu xảy ra ở tuần lễ thứ nhất (bắt đầu vỉ thuốc) và có giao hợp không bảo vệ trong vòng 5 ngày vừa qua, khách hàng cần sử dụng thêm BPTT khẩn cấp.
• Nếu xảy ra ở tuần lễ thứ ba, khách hàng cần uống tiếp những viên thuốc có nội tiết, bỏ các viên thuốc nhắc và tiếp tục ngay vào vỉ thuốc mới.
- Quên uống viên thuốc nhắc (từ viên thứ 22 đến viên thứ 28)
+ Bỏ viên thuốc quên, uống tiếp viên thuốc kế.
6.2. Nôn trong vòng 2 giờ sau uống thuốc
- Uống lại một viên thuốc khác.
6.3. Nôn nhiều và tiêu chảy sau uống thuốc
- Nếu xảy ra trong vòng 24 giờ, khách hàng cần tiếp tục uống thuốc theo đúng lịch.
- Nếu xảy ra liên tục từ 2 ngày trở lên, khách hàng sẽ thực hiện giống như trường hợp quên uống thuốc.
6.4. Rối loạn kinh nguyệt
- Kinh nguyệt không đều
+ Trấn an khách hàng rằng nhiều phụ nữ sử dụng thuốc tránh thai cũng có tình trạng kinh nguyệt không đều, tình trạng này sẽ giảm và hết sau vài tháng sử dụng thuốc
+ Hỏi khách hàng các nguyên nhân có thể gây ra tình trạng này, bao gồm: (i) quên thuốc, (ii) uống thuốc vào những thời điểm khác nhau mỗi ngày, (iii) nôn hoặc tiêu chảy, hoặc (iv) bắt đầu uống thuốc chống co giật hoặc rifampicin
+ Xử trí tình trạng rối loạn kinh nguyệt:
• Yêu cầu khách hàng uống thuốc mỗi ngày và vào thời điểm tương tự nhau
• Hướng dẫn cách xử trí khi quên thuốc (kể cả khi bị nôn hoặc tiêu chảy)
• Đề nghị khách hàng uống loại thuốc tránh thai khác ít nhất trong 3 tháng nếu khách hàng đã uống thuốc ngừa thai nhiều tháng và tình trạng rối loạn kinh nguyệt không hết sau khi uống thuốc kháng viêm
- Mất kinh
+ Trấn an khách hàng rằng nhiều phụ nữ sử dụng thuốc tránh thai cũng bị mất kinh
+ Hỏi khách hàng xem có uống thuốc đều mỗi ngày không? Nếu có uống đều thì khuyên khách hàng tiếp tục uống thuốc; nếu không chắc chắn uống thuốc đều thì nên thử thai.
+ Hỏi xem khách hàng có bỏ không uống 7 viên thuốc nhắc (vỉ 28 viên) hoặc không chờ 7 ngày sau khi uống xong vỉ thuốc (vỉ 21 viên) không? Nếu có thì giải thích nguyên nhân không có kinh và khuyên khách hàng tiếp tục uống.
+ Hỏi xem khách hàng có quên uống thuốc hoặc bắt đầu uống vỉ thuốc mới trễ không? Nếu có thì xử trí như phần “Quên thuốc”.
- Ra máu hoặc quá nhiều (gấp đôi bình thường trở lên) hoặc kéo dài (> 8 ngày)
+ Khám toàn diện để tìm nguyên nhân. Trong quá trình khám bệnh khách hàng vẫn có thể tiếp tục sử dụng thuốc tránh thai.
6.5. Các bất thường và tác dụng phụ khác
- Nhức đầu
+ Có thể kê đơn một trong các loại thuốc giảm đau như aspirin, ibuprofen hoặc paracetamol…
+ Khám toàn diện nếu tình trạng nhức đầu không giảm hoặc trầm trọng hơn
+ Khuyên khách hàng sử dụng BPTT khác hoặc chuyển sang loại thuốc tránh thai không có estrogen nếu khách hàng bắt đầu bị nhức nửa đầu (migrain) hoặc tình trạng nhức nửa đầu trở nên trầm trọng hơn.
- Buồn nôn hoặc chóng mặt
+ Khuyên khách hàng uống thuốc trước khi ngủ hoặc uống thuốc trong khi ăn.
- Căng ngực
+ Khuyên khách hàng thử chườm ngực bằng khăn lạnh hoặc ấm.
+ Có thể kê đơn một trong các loại thuốc giảm đau như aspirin, ibuprofen hoặc paracetamol…
- Nổi mụn
+ Đề nghị khách hàng uống loại thuốc tránh thai khác ít nhất trong 3 tháng nếu khách hàng đã uống thuốc ngừa thai nhiều tháng và tình trạng mụn vẫn không giảm hoặc gia tăng.
- Khách hàng bắt đầu sử dụng các thuốc ngừa co giật hoặc rifampicin (các thuốc này có thể làm giảm tác dụng của thuốc ngừa thai)
+ Nếu khách hàng sử dụng thuốc ngừa co giật hoặc rifampicin kéo dài: cần chuyển sang BPTT khác.
+ Nếu khách hàng sử dụng thuốc ngừa co giật hoặc rifampicin trong thời gian ngắn: có thể tiếp tục sử dụng thuốc tránh thai kèm với các BPTT hỗ trợ.
- Khách hàng phải nằm bất động một thời gian (từ vài tuần trở lên)
+ Nếu khách hàng có bệnh lý cần phẫu thuật, phải báo cho bác sĩ phẫu thuật biết là mình đang uống thuốc tránh thai.
+ Yêu cầu khách hàng ngưng thuốc tránh thai và sử dụng các biện pháp tránh thai hỗ trợ khác trong thời gian này.
+ Bắt đầu sử dụng lại thuốc tránh thai 2 tuần sau khi khách hàng đi lại được.
- Xuất hiện các dấu hiệu của bệnh lý nội khoa (như bệnh tim, gan, tăng huyết áp hoặc tắc mạch…)
+ Yêu cầu khách hàng ngừng thuốc tránh thai và sử dụng các BPTT hỗ trợ khác trong thời gian chẩn đoán bệnh.
- Nghi ngờ có thai
+ Xác định tình trạng thai.
+ Yêu cầu khách hàng ngừng thuốc tránh thai nếu chắc chắn có thai. Không có bằng chứng về nguy cơ lên thai khi sử dụng thuốc tránh thai trong lúc mang thai.
- Đối với khách hàng HIV(+).
+ Khách hàng HIV(+) hoặc AIDS hoặc đang điều trị thuốc kháng virus có thể sử dụng viên thuốc tránh thai kết hợp.
+ Yêu cầu khách hàng sử dụng bao cao su kèm theo khi sử dụng viên thuốc tránh thai kết hợp. Khi sử dụng đúng cách, thường xuyên, bao cao su giúp ngăn ngừa lây nhiễm HIV và các NKLTQĐTD.
B. VIÊN TRÁNH THAI CHỈ CÓ PROGESTIN
|
TÓM TẮT Viên tránh thai chỉ chứa một thành phần nội tiết: progestin. Hiệu quả chỉ cao khi tuân thủ tuyệt đối cách dùng. Nhìn chung chỉ được chỉ định cho phụ nữ cho con bú. |
1. CƠ CHẾ TÁC DỤNG CỦA VIÊN THUỐC TRÁNH THAI CHỈ CÓ PROGESTIN
- Ức chế phóng noãn.
- Làm đặc chất nhầy cổ tử cung, ngăn cản tinh trùng vào tử cung.
- Giảm phát triển nội mạc tử cung, ngăn cản làm tổ.
2. CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH
2.1. Chỉ định
Phụ nữ muốn sử dụng một BPTT tạm thời có hiệu quả, đặc biệt thích hợp cho phụ nữ đang cho con bú hoặc có chống chỉ định thuốc tránh thai kết hợp.
2.2. Chống chỉ định.
2.2.1. Chống chỉ định tuyệt đối.
- Có thai.
- Đang bị ung thư vú.
2.2.2. Chống chỉ định tương đối (chỉ sử dụng khi không có biện pháp tránh thai nào phù hợp hơn)
- Đang bị thuyên tắc tĩnh mạch sâu/thuyên tắc phổi.
- Đang bị lupus ban đỏ hệ thống và có kháng thể kháng phospholipid, hoặc có giảm tiểu cầu trầm trọng.
- Đã từng bị ung thư vú và không có biểu hiện tái phát trong vòng 5 năm trở lại.
- Xơ gan mất bù có suy giảm chức năng gan trầm trọng, hoặc u gan.
- Đang sử dụng một số loại thuốc như rifampicin/rifabutin, thuốc kháng virus nhóm ức chế protease Ritonavir-booster và một số thuốc chống co giật như phenytoin, carbamazepin, barbiturat, primidon, topiramat, oxcarbazepin.
- Không tiếp tục sử dụng nếu khách hàng:
+ Đã hoặc đang bị tai biến mạch máu não hoặc thiếu máu cơ tim
+ Đau nửa đầu có kèm mờ mắt
4. QUY TRÌNH TƯ VẤN
4.1. Các nguyên tắc tư vấn
- Lắng nghe và tìm hiểu nhu cầu của khách hàng về viên thuốc tránh thai chỉ có progestin. BPTT này thích hợp cho những khách hàng đang cho con bú hoặc không thể sử dụng thuốc viên tránh thai kết hợp. Nêu rõ hiệu quả, những thuận lợi và không thuận lợi khi sử dụng thuốc. Cần lưu ý khách hàng là biện pháp này không có tác dụng phòng tránh NKTQĐTD. Ngoài ra, viên thuốc chỉ có progestin thường hay gây rối loạn kinh nguyệt hơn (đặc biệt đối với phụ nữ không cho con bú).
- Cho khách hàng xem vỉ thuốc và hướng dẫn cách sử dụng trên vỉ thuốc. Cho khách hàng biết các tác dụng phụ như: vô kinh, ra máu bất thường, mệt mỏi… và những khó khăn có thể gặp. Chú ý rằng những khách hàng không thể uống thuốc đúng giờ nên được tư vấn chọn BPTT khác.
- Nhắc khách hàng cách theo dõi trong khi sử dụng thuốc:
+ Khách hàng có thể quay lại khám và tư vấn bất kỳ lúc nào nếu có vấn đề.
+ Trong 3 tháng đầu uống thuốc phải đến cơ sở y tế khám, đo huyết áp, cân nặng.
+ Hẹn đến khám lại hàng năm.
Các điểm thuận lợi
- Có thể sử dụng cho phụ nữ cho con bú bắt đầu từ tuần lễ thứ sáu, không ảnh hưởng đến chất lượng và số lượng tiết sữa.
- Không có tác dụng phụ của estrogen, không tăng nguy cơ tim mạch hoặc đột quỵ.
- Ít tác dụng phụ của progestin như mụn trứng cá và tăng cân.
- Có thể giảm nguy cơ.
+ U vú lành tính.
+ Ung thư buồng trứng và nội mạc tử cung.
+ Viêm vùng chậu.
Các điểm không thuận lợi
- Tác dụng phụ thường gặp: thay đổi kinh nguyệt như rối loạn kinh nguyệt, rỉ máu và rong huyết (thường gặp), vô kinh hay kinh nhiều kinh kéo dài, nhức đầu, căng ngực dù ít.
- Cần thiết phải uống thuốc thật đúng giờ mỗi ngày vì uống muộn vài giờ hay quên uống 2 ngày trở lên làm tăng nguy cơ có thai.
- Không ngăn ngừa được các bệnh LTQĐTD.
4.2. Thăm khám đánh giá trước khi áp dụng BPTT
- Hỏi kỹ tiền sử và khám lâm sàng để phát hiện chống chỉ định (sử dụng bảng kiểm).
- Thăm khám để loại trừ có thai. Trong hoàn cảnh xét nghiệm nước tiểu để thử thai không sẵn có, có thể đánh giá là “không có thai” dựa vào những dấu hiệu lâm sàng và hỏi.
4.3. Thời điểm thực hiện.
4.3.1. Khách hàng chưa sử dụng BPTT sẽ bắt đầu uống thuốc.
- Có thể bắt đầu ngay khi có sữa (thường 48 giờ sau sinh).
- Trong vòng 5 ngày đầu tiên của chu kỳ kinh (kể cả những trường hợp sau sinh đã có kinh lại) hoặc trong vòng 4 tuần đầu sau sinh hoặc trong vòng 7 ngày sau phá thai.
- Ở bất cứ thời điểm nào nếu biết chắc là không có thai. Cần phải sử dụng thêm BPTT hỗ trợ (như tránh giao hợp hoặc sử dụng bao cao su…) trong 2 ngày kế tiếp nếu: (i) bắt đầu sau 5 ngày đầu của chu kỳ kinh, hoặc (ii) không có kinh (kể cả bắt đầu từ tuần thứ 4 sau sinh và không cho con bú).
4.3.2. Khách hàng đang sử dụng BPTT nội tiết sẽ bắt đầu uống thuốc.
- Ngay lập tức nếu đang sử dụng liên tục và đúng cách hoặc nếu biết chắc là không có thai.
4.3.3. Khách hàng đang sử dụng BPTT không nội tiết sẽ bắt đầu uống thuốc.
- Trong vòng 5 ngày đầu tiên của chu kỳ kinh. Những khách hàng đang sử dụng DCTC có thể được lấy DCTC ở thời điểm này.
- Ở bất cứ thời điểm nào nếu biết chắc là không có thai. Nếu bắt đầu uống thuốc sau có kinh > 5 ngày, khách hàng cần phải sử dụng thêm BPTT hỗ trợ trong 2 ngày kế tiếp. Những khách hàng đang sử dụng DCTC có thể được lấy DCTC ở chu kỳ kinh sau.
4.4. Hướng dẫn cách sử dụng.
- Mỗi ngày uống 1 viên theo chiều mũi tên trên vỉ thuốc. Phải uống vào một giờ nhất định
- Uống thuốc muộn 3 giờ có thể bị nguy cơ có thai. Phải được xử trí như quên thuốc.
- Dùng vỉ kế tiếp ngay sau khi hết vỉ đầu, không ngừng giữa hai vỉ.
5. NHỮNG VẤN ĐỀ KHÓ KHĂN XẢY RA KHI UỐNG THUỐC VÀ CÁCH XỬ TRÍ.
5.1. Quên uống thuốc (một viên hoặc nhiều hơn) hoặc uống trễ 3 giờ trở lên
5.1.1. Khách hàng đã có kinh (kể cả đang cho con bú)
- Uống một viên ngay khi nhớ và tiếp tục uống mỗi ngày một viên như thường lệ. Và cần thêm BPTT hỗ trợ trong 2 ngày tiếp theo. Có thể cân nhắc sử dụng thêm BPTT khẩn cấp nếu có nguy cơ cao.
- Nếu quên uống từ 2 viên trở lên, nguy cơ có thai rất cao, sử dụng các biện pháp tránh thai hỗ trợ khác như bao cao su, hay không giao hợp trong vòng 7 ngày trong khi vẫn tiếp tục dùng thuốc.
5.1.2. Khách hàng chưa có kinh và đang cho con bú.
- Uống một viên ngay khi nhớ ra và tiếp tục uống mỗi ngày một viên như thường lệ.
- Cần thêm BPTT hỗ trợ trong 2 ngày, nếu sau 6 tháng hậu sản.
5.2. Nôn trong vòng 2 giờ sau uống thuốc.
- Uống lại một viên thuốc khác.
5.3. Nôn nhiều và tiêu chảy sau uống thuốc.
- Nếu xảy ra trong vòng 24 giờ, khách hàng cần tiếp tục uống thuốc theo đúng lịch.
- Nếu xảy ra liên tục từ 2 ngày trở lên, khách hàng sẽ thực hiện giống như trường hợp quên uống thuốc.
5.4. Rối loạn kinh nguyệt.
5.4.1. Vô kinh.
- Nếu khách hàng đang cho con bú: trấn an khách hàng rằng nhiều phụ nữ đang cho con bú sử dụng thuốc tránh thai cũng bị mất kinh và điều này không nguy hiểm.
- Thử thai nếu khách hàng không chắc chắn uống thuốc đều.
5.4.2. Kinh nguyệt không đều hoặc ra máu thấm giọt.
- Trấn an khách hàng rằng nhiều phụ nữ sử dụng thuốc tránh thai cũng bị tình trạng kinh nguyệt không đều, tình trạng này sẽ giảm và hết sau vài tháng sử dụng thuốc. Đặc biệt là bản thân nhiều phụ nữ đang cho con bú cũng có kinh nguyệt không đều.
- Hỏi khách hàng các nguyên nhân có thể gây ra tình trạng kinh nguyệt không đều bao gồm: (i) nôn hoặc tiêu chảy, hoặc (ii) bắt đầu uống thuốc chống co giật hoặc rifampicin.
- Xử trí tình trạng rối loạn kinh nguyệt:
+ Hướng dẫn cách uống thuốc đúng (kể cả khi bị nôn hoặc tiêu chảy).
+ Đề nghị khách hàng uống loại thuốc tránh thai khác ít nhất trong 3 tháng nếu khách hàng đã uống thuốc ngừa thai nhiều tháng và tình trạng rối loạn kinh nguyệt không hết sau khi uống thuốc kháng viêm.
- Nếu tình trạng rối loạn kinh nguyệt xuất hiện sau vài tháng có kinh bình thường hoặc sau một thời gian vô kinh hoặc tiếp tục không hết hoặc nghi ngờ có nguyên nhân bệnh lý khác: cần khám toàn diện để tìm nguyên nhân.
5.4.3. Ra máu hoặc quá nhiều (từ gấp đôi bình thường trở lên) hoặc kéo dài (từ 8 ngày trở lên).
- Trấn an khách hàng rằng tình trạng này đôi khi cũng xảy ra ở nhiều phụ nữ sử dụng thuốc tránh thai, tình trạng này sẽ giảm và hết sau vài tháng sử dụng thuốc.
- Có thể xử trí ban đầu như những khách hàng bị kinh nguyệt không đều sau uống thuốc
- Nếu tình trạng ra máu nhiều xuất hiện sau vài tháng có kinh bình thường hoặc sau một thời gian vô kinh, hoặc tiếp tục không hết, hoặc nghi ngờ có nguyên nhân bệnh lý khác: cần khám toàn diện để tìm nguyên nhân. Trong quá trình khám khách hàng vẫn có thể tiếp tục sử dụng thuốc tránh thai.
5.5. Các bất thường và tác dụng phụ khác
5.5.1. Nhức đầu.
- Có thể kê toa một trong các loại thuốc giảm đau như aspirin, ibuprofen hoặc paracetamol…
- Khám toàn diện nếu tình trạng nhức đầu không giảm hoặc trầm trọng hơn.
- Khuyên khách hàng ngưng thuốc và sử dụng BPTT không có nội tiết nếu khách hàng bắt đầu bị nhức nửa đầu (migrain) có kèm mờ mắt. Trường hợp khách hàng nhức nửa đầu không kèm mờ mắt thì vẫn có thể tiếp tục sử dụng thuốc tránh thai chỉ chứa progestogen nếu muốn.
5.5.2. Căng ngực.
- Nếu khách hàng đang cho con bú:
+ Nếu có tình trạng căng sữa và tắc ống dẫn sữa (thường vú căng, đau và có những dấu hiệu của viêm như: sưng, nóng, đỏ...):
• Tiếp tục cho bé bú.
• Xoa bóp bầu vú trước và trong khi cho bé bú.
• Chườm ấm hoặc lạnh.
• Thay đổi các tư thế cho bú khác nhau.
• Cho bé bú đúng cách.
• Nặn bỏ một ít sữa trước khi cho bú.
• Sử dụng kháng sinh nếu có tình trạng nhiễm trùng.
+ Nếu có nứt núm vú:
• Có thể tiếp tục cho bé bú.
• Nhỏ vài giọt sữa vào núm vú trước khi cho bé bú; dùng ngón tay ngắt sữa sau khi cho bú xong trước khi kéo bé khỏi bầu vú.
• Không để vú quá căng, nặn sữa nếu vú căng và bé chưa bú.
- Nếu khách hàng không cho con bú:
+ Khuyên khách hàng thử chườm ngực bằng khăn lạnh hoặc ấm.
+ Có thể kê đơn một trong các loại thuốc giảm đau như aspirin, ibuprofen hoặc paracetamol…
5.5.3. Đau nặng bụng dưới.
Cần loại trừ nang, khối u buồng trứng, viêm ruột thừa, viêm vùng chậu hoặc thai ngoài tử cung.
- Thai ngoài tử cung: điều trị hoặc chuyển tuyến.
- Nang cơ năng buồng trứng: giải thích nang thường tự biến mất, nếu có thể khám lại sau 3 tuần.
- Đau do các nguyên nhân khác: không cần ngừng thuốc.
5.5.4. Buồn nôn hoặc chóng mặt.
- Khuyên khách hàng uống thuốc trước khi ngủ hoặc uống trong khi ăn
5.5.5. Khách hàng bắt đầu sử dụng các thuốc ngừa co giật hoặc rifampicin (các thuốc này có thể làm giảm tác dụng của thuốc ngừa thai).
- Nếu khách hàng sử dụng thuốc ngừa co giật hoặc rifampicin kéo dài: cần chuyển sang BPTT khác.
- Nếu khách hàng sử dụng thuốc ngừa co giật hoặc rifampicin trong thời gian ngắn: có thể tiếp tục sử dụng thuốc tránh thai kèm với các BPTT hỗ trợ.
5.5.6. Xuất hiện các dấu hiệu của bệnh lý nội khoa (như nghi tắc mạch sâu ở chân hoặc phổi hoặc ung thư vú…).
- Yêu cầu khách hàng ngừng thuốc tránh thai và sử dụng các BPTT hỗ trợ khác trong thời gian chẩn đoán bệnh.
5.5.7. Nghi ngờ có thai.
- Xác định tình trạng thai.
- Yêu cầu khách hàng ngừng thuốc tránh thai nếu chắc chắn có thai. Không có bằng chứng về nguy cơ lên thai khi sử dụng thuốc tránh thai trong lúc mang thai.
5.5.8. Đối với khách hàng HIV(+).
- Khách hàng HIV(+) hoặc AIDS hoặc đang điều trị thuốc kháng virus có thể sử dụng viên thuốc tránh thai chỉ có progestin.
- Yêu cầu khách hàng sử dụng bao cao su kèm theo khi sử dụng viên thuốc tránh thai chỉ có progestin. Khi sử dụng đúng cách, thường xuyên, bao cao su giúp ngăn ngừa lây nhiễm HIV và các NKLTQĐTD.
- Tư vấn cho khách hàng HIV(+) phương thức nuôi con phù hợp nhất:
+ Chỉ không cho bú mẹ khi (và chỉ khi) có đầy đủ điều kiện để sử dụng sữa thay thế, cụ thể là đầy đủ điều kiện kinh tế, sản phẩm luôn sẵn có và được cung ứng thuận tiện.
+ Nếu không thể có đủ điều kiện để sử dụng sữa thay thế, khách hàng HIV(+) có thể cho con bú mẹ hoàn toàn trong 6 tháng đầu. Cho con bú xen kẽ (giữa bú mẹ và các loại sữa khác) có thể làm tăng nguy cơ lây nhiễm HIV. Cần rút ngắn thời gian cai sữa khi chuyển tiếp từ bú mẹ hoàn toàn sang ăn dặm.
+ Có thể giảm tối đa khả năng lây nhiễm HIV bằng cách vắt sữa mẹ và đun sôi trước khi cho bé ăn bằng thìa.
- Cần tư vấn cho khách hàng HIV(+) về chế độ dinh dưỡng và vệ sinh. Các tình trạng nhiễm khuẩn như: viêm tuyến vú, áp xe và nứt núm vú đều làm gia tăng nguy cơ lây nhiễm.
C. VIÊN TRÁNH THAI KHẨN CẤP
|
TÓM TẮT Viên tránh thai khẩn cấp có thể chứa một (chỉ có progestin) hay cả hai (estrogen và progestin) thành phần nội tiết. Chỉ được phép sử dụng trong các trường hợp tránh thai khẩn cấp, không được sử dụng thường xuyên. Tỷ lệ thành công phụ thuộc nhiều yếu tố: dùng thuốc sớm, đúng cách. |
Trên lý thuyết, biện pháp tránh thai khẩn cấp được sử dụng sau khi giao hợp không được bảo vệ, gồm có: uống thuốc viên tránh thai và đặt dụng cụ tử cung. Trên thực tế, DCTC rất hiếm khi được sử dụng như biện pháp TTKC, nên không đề cập trong bài này.
Thuốc tránh thai khẩn cấp có hiệu quả càng cao nếu sử dụng càng sớm.
Khách hàng nhiễm HIV hay có bạn tình nhiễm HIV có thể sử dụng các BPTT khẩn cấp nhưng cần lưu ý là BPTT này không giúp ngăn ngừa NKLQĐTD và HIV/AIDS.
1. CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH
1.1. Chỉ định
Phụ nữ sau giao hợp không được bảo vệ hoặc sử dụng BPTT thất bại, như rách bao cao su, quên uống thuốc, tiêm thuốc muộn... hoặc bị hiếp dâm.
1.2. Chống chỉ định
- Có thai,
- Đang bị ung thư vú.
2. CƠ CHẾ TÁC DỤNG
- Ức chế phóng noãn.
- Làm đặc chất nhầy cổ tử cung, ngăn cản tinh trùng vào tử cung.
- Giảm phát triển nội mạc tử cung, ngăn cản làm tổ.
3. QUY TRÌNH TƯ VẤN
3.1. Các nguyên tắc tư vấn
- Lắng nghe và tìm hiểu nhu cầu của khách hàng về viên thuốc tránh thai khẩn cấp.
- Tư vấn cho khách hàng về hiệu quả, thuận lợi và không thuận lợi khi sử dụng biện pháp tránh thai khẩn cấp. Các biện pháp này không có tác dụng trong phòng tránh bệnh LTQĐTD. Chú ý cho khách hàng xem vỉ thuốc và hướng dẫn khách hàng cách sử dụng trên vỉ thuốc đồng thời hướng dẫn sử dụng các biện pháp tránh thai khác.
- Nhắc cho khách hàng biết có thể có tác dụng phụ khi dùng thuốc: buồn nôn hoặc nôn, ra máu nhẹ hoặc ra kinh sớm hơn bình thường, đau đầu, căng vú, chóng mặt. Các tác dụng phụ này kéo dài không quá 24 giờ.
- Nhắc khách hàng đến khám lại ngay nếu thấy chậm kinh, khám lại khi ra máu âm đạo kéo dài.
3.2. Thăm khám đánh giá trước khi áp dụng BPTT.
- Phải hỏi kỹ tiền sử và khám lâm sàng để phát hiện chống chỉ định.
- Thăm khám để loại trừ các bệnh lý toàn thân, loại trừ có thai. Trong hoàn cảnh xét nghiệm nước tiểu để thử thai không sẵn có, có thể đánh giá là “không có thai” dựa vào những dấu hiệu lâm sàng.
3.3. Thời điểm thực hiện
- Khách hàng sẽ sử dụng BPTT khẩn cấp (uống thuốc hoặc đặt DCTC) càng sớm càng tốt trong vòng 5 ngày (120 giờ) sau giao hợp không được bảo vệ. Hiệu quả tránh thai khẩn cấp giảm dần mỗi ngày.
3.4. Cách sử dụng:
- Viên thuốc tránh thai:
+ Viên thuốc tránh thai khẩn cấp chỉ chứa progestin (Postinor, Escapelle…)
• Loại một viên: chứa 1,5 mg levonorgestrel hoặc 3 mg norgestrel: uống một viên (liều duy nhất)
• Loại 02 viên: mỗi viên chứa 0,75 mg levonorgestrel. Uống hai lần, mỗi lần một viên cách nhau 12 giờ hoặc uống một lần cả 02 viên.
+ Viên thuốc tránh thai kết hợp (Ideal, Choice, New Choice…) nếu không có viên thuốc tránh thai khẩn cấp)
• Uống 2 lần cách nhau 12 giờ; mỗi lần 4 viên (mỗi viên chứa 30 mcg ethinyl estradiol và 0,15 mg hoặc 0,125 mg lenovorgestrel) đảm bảo ít nhất mỗi lần 0,1 mg ethinyl estradiol và 0,5 mg levonorgestrel (hoặc 1 mg norgestrel hoặc 2 mg noresthisteron)
4. SỬ DỤNG CÁC BPTT SAU SỬ DỤNG BPTT KHẨN CẤP
4.1. Viên thuốc tránh thai kết hợp, viên thuốc tránh thai khẩn cấp chỉ có progestin
- Bắt đầu ngay sau ngày uống thuốc tránh thai khẩn cấp, không cần chờ đến kỳ kinh sau
- Sử dụng tiếp theo vỉ thuốc đang sử dụng (nếu khách hàng đang sử dụng) hoặc bắt đầu vỉ thuốc mới (nếu khách hàng chưa sử dụng BPTT này trước đó)
- Sử dụng BPTT hỗ trợ trong vòng 7 ngày kế tiếp sau uống thuốc
4.2. Thuốc tiêm tránh thai
- Bắt đầu ngay trong ngày uống thuốc tránh thai khẩn cấp, hoặc có thể bắt đầu trong vòng 7 ngày sau khi có kinh lại (nếu khách hàng yêu cầu).
- Sử dụng BPTT hỗ trợ trong vòng 7 ngày kế tiếp sau tiêm thuốc
- Nhắc khách hàng tái khám nếu có dấu hiệu nghi ngờ có thai
4.3. Thuốc cấy
- Bắt đầu ngay sau khách hàng có kinh lại
- Cung cấp các BPTT hỗ trợ hoặc thuốc tránh thai uống bắt đầu từ ngay sau ngày uống thuốc tránh thai khẩn cấp, trong thời gian chờ đợi đến thời điểm cấy thuốc
4.4. Đặt DCTC
- Tiếp tục sử dụng DCTC nếu khách hàng đã sử dụng DCTC để tránh thai khẩn cấp hoặc
- Bắt đầu ngay trong ngày khách hàng uống thuốc tránh thai khẩn cấp
4.5. Bao cao su, màng ngăn âm đạo, phương pháp xuất tinh ngoài âm đạo
- Ngay lập tức
4.6. BPTT tính ngày kinh
- Bắt đầu ngay sau khi khách hàng có kinh trở lại
5. NHỮNG VẤN ĐỀ KHÓ KHĂN KHI SỬ DỤNG TRÁNH THAI KHẨN CẤP, VÀ CÁCH XỬ TRÍ
5.1. Nôn trong vòng 2 giờ sau uống thuốc
- Uống lại liều thuốc tránh thai khẩn cấp càng sớm càng tốt.
- Có thể sử dụng thuốc chống nôn trước khi uống liều lặp lại cho những khách hàng uống viên thuốc tránh thai kết hợp, hoặc liều lặp lại có thể được đặt đường âm đạo nếu khách hàng vẫn tiếp tục nôn nhiều,
- Chú ý là phác đồ sử dụng thuốc tránh thai khẩn cấp chỉ có levonorgestrel để tránh thai khẩn cấp ít gây buồn nôn và nôn hơn so với viên thuốc kết hợp và không khuyến cáo phải sử dụng thuốc chống nôn một cách thường qui trước khi uống thuốc tránh thai khẩn cấp.
- Tác dụng phụ bao gồm ra huyết âm đạo bất thường, buồn nôn, nôn, căng ngực, nhức đầu và chóng mặt.
5.2. Chậm kinh
- Cần thử thai hoặc tái khám tại cơ sở y tế nếu chậm kinh.
- Không có bằng chứng về nguy cơ lên thai khi sử dụng thuốc tránh thai khẩn cấp và mang thai.
5.3. Ra máu thấm giọt
Trấn an khách hàng đây không phải dấu hiệu bất thường, và sẽ tự hết không cần điều trị.
5.4. Đối với khách hàng HIV(+):
Khách hàng HIV(+) hoặc AIDS hoặc đang điều trị thuốc kháng virus có thể sử dụng BPTT khẩn cấp.
D. THUỐC TIÊM TRÁNH THAI
|
TÓM TẮT Thuốc tiêm tránh thai chỉ chứa một thành phần nội tiết là progestin) với hàm lượng cao. Thuốc tiêm tránh thai có hiệu quả cao và nhiều lợi ích ngoài tránh thai, tuy nhiên nhược điểm cơ bản là gây rối loạn kinh nguyệt hoặc mất kinh. |
Thuốc tiêm tránh thai là BPTT tạm thời, chứa nội tiết progestin. Thuốc tiêm tránh thai hiện có hai loại: 1) DMPA (depot medroxygenprogesteron acetat) liều 150 mg, có tác dụng tránh thai 3 tháng, và 2) NET-EN (norethisteron enantat) liều 200 mg, có tác dụng tránh thai 2 tháng.
Khách hàng nhiễm HIV hay có bạn tình nhiễm HIV có thể sử dụng thuốc tiêm tránh thai nhưng cần lưu ý là BPTT này không giúp ngăn ngừa NKLTQĐTD và HIV/AIDS.
Là phương thức tránh thai có hiệu quả cao do có khả năng ức chế phóng noãn, làm đặc chất nhày cổ tử cung và làm nội mạc tử cung kém phát triển.
1. NHỮNG ƯU NHƯỢC ĐIỂM CHÍNH
1.1. Ưu điểm và lợi ích
- Hiệu quả tránh thai cao (99,6%).
- Có tác dụng lâu dài (tiêm 1 mũi giúp tránh thai 3 tháng).
- Kín đáo, thuận tiện.
- Có thể dùng cho phụ nữ đang cho con bú (sau 6 tuần kể từ khi sinh) vì không gây ảnh hưởng đến việc tiết sữa.
- Có thể dùng cho những phụ nữ trên 35 tuổi có chống chỉ định với thuốc có estrogen
- Giảm lượng máu kinh, có lợi cho phụ nữ.
- Có thể góp phần giảm nguy cơ u xơ tử cung, u vú, ung thư nội mạc tử cung, viêm khung chậu, u buồng trứng.
1.2. Nhược điểm
- Không giúp đề phòng được các bệnh lây truyền qua đường tình dục; HIV/AIDS.
- Do thuốc có tác dụng lâu dài, sau khi ngừng dùng sẽ chậm có thai (chậm hơn 2 - 4 tháng so với các thuốc tránh thai khác).
- Có những thay đổi về kinh nguyệt: thường xuất hiện mất kinh sau 9 - 12 tháng sử dụng. Đôi khi kinh nhiều hoặc kéo dài sau khi sử dụng 1 - 2 tháng.
2. CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH
2.1. Chỉ định:
Phụ nữ trong độ tuổi sinh sản muốn dùng một BPTT tạm thời và có hồi phục.
2.2. Chống chỉ định.
Chống chỉ định tuyệt đối.
- Có thai.
- Đang bị ung thư vú.
Chống chỉ định tương đối (chỉ sử dụng khi không có biện pháp tránh thai nào phù hợp hơn)
- Có nhiều nguy cơ bị bệnh mạch vành (như lớn tuổi, hút thuốc lá, tiểu đường và tăng huyết áp).
- Tăng huyết áp (HA tâm thu ≥ 160 mmHg hoặc HA tâm trương ≥ 100 mmHg) hoặc có bệnh lý mạch máu.
- Đang bị thuyên tắc tĩnh mạch sâu, thuyên tắc phổi hoặc đã từng hoặc đang bị tai biến mạch máu não hoặc thiếu máu cơ tim.
- Đang bị lupus ban đỏ hệ thống và có kháng thể kháng phospholipid (hoặc không làm xét nghiệm) hoặc có giảm tiểu cầu trầm trọng.
- Ra máu âm đạo bất thường chưa được chẩn đoán nguyên nhân.
- Đã từng bị ung thư vú và không có biểu hiện tái phát trong vòng 5 năm trở lại.
- Tiểu đường có biến chứng (thận, thần kinh, võng mạc, mạch máu) hoặc trên 20 năm.
- Xơ gan mất bù có suy giảm chức năng gan trầm trọng hoặc u gan.
- Không tiếp tục sử dụng nếu khách hàng đau nửa đầu có kèm mờ mắt.
3. QUY TRÌNH TƯ VẤN VÀ CUNG CẤP
3.1. Các nguyên tắc tư vấn
- Sử dụng ngôn ngữ rõ ràng, đơn giản, dễ hiểu.
- Tìm hiểu nhu cầu của khách hàng về thuốc tiêm tránh thai.
- Giải thích hiệu quả, ưu, nhược điểm của thuốc tiêm tránh thai. Không nên sử dụng cho những người có ý định có thai trong 1 năm tới vì khả năng có thai trở lại của thuốc tiêm tránh thai DMPA thường muộn hơn so với các biện pháp tránh thai khác.
- Giải thích cho khách hàng rằng thuốc tiêm tránh thai DMPA không giúp phòng tránh được các bệnh lây truyền qua đường tình dục, HIV/AIDS.
- Hẹn khách hàng quay trở lại để tiêm mũi tiếp theo và nói với họ rằng có thể trở lại bất kỳ khi nào họ cảm thấy có điều gì đó bất thường (chảy máu âm đạo nhiều, nhức đầu…).
- Mũi tiếp theo bắt đầu ngay sau 12 tuần kể từ khi tiêm mũi đầu
- Đưa phiếu tiêm thuốc tiêm tránh thai có ghi hẹn lần sau cho khách hàng.
3.2. Thăm khám đánh giá trước khi áp dụng biện pháp.
- Hỏi kỹ tiền sử để phát hiện chống chỉ định (dùng bảng kiểm)
- Khám sức khỏe toàn thân (cân, đo huyết áp, khám vú, có vàng da không, gan có to không…).
- Khám phụ khoa xem có khối u không? Nếu cần thì điều trị, nếu có nghi ngờ thì chuyển tuyến.
- Thăm khám để loại trừ có thai, ra máu không rõ nguyên nhân. Trong hoàn cảnh xét nghiệm nước tiểu để thử thai không sẵn có, có thể đánh giá là “không có thai” dựa vào những dấu hiệu lâm sàng.
Bảng kiểm sàng lọc khách hàng dùng thuốc tránh thai
|
TT |
Biểu hiện |
Có |
Không |
|
1 |
Có dưới 16 tuổi không? |
|
|
|
2 |
Có nghi có thai không? |
|
|
|
3 |
Có chảy máu âm đạo không rõ nguyên nhân không? |
|
|
|
4 |
Có khối u ở vú không? |
|
|
|
5 |
Có vàng da, vàng mắt không?/tiền sử vàng da vàng mắt |
|
|
|
6 |
Có bị ngất hoặc lên cơn giật không? |
|
|
|
7 |
Muốn có thai trở lại trong vòng 1 năm không? |
|
|
- Nếu tất cả đều trả lời “Không” thì có thể dùng thuốc tiêm DMPA.
- Chỉ cần 1 câu trả lời “Có” thì không được dùng thuốc tiêm DMPA và tư vấn khách hàng chuyển dùng biện pháp khác.
3.3. Thời điểm thực hiện
3.3.1. Khách hàng chưa sử dụng BPTT.
- Có thể bắt đầu ngay khi có sữa (thường 48 giờ sau sinh).
- Trong vòng 7 ngày đầu kể từ ngày hành kinh đầu tiên (bao gồm cả những người có kinh lại sau 6 tuần hậu sản) hoặc bất cứ lúc nào trong vòng 21 ngày hậu sản (và không cho con bú) hoặc ngay sau phá thai, sẩy thai.
- Ở bất cứ thời điểm nào nếu biết chắc là không có thai. Có thể cần sử dụng BPTT hỗ trợ trong 7 ngày kế tiếp nếu: (i) quá 7 ngày từ khi bắt đầu hành kinh, hoặc (ii) vô kinh, hoặc (iii) 6 tuần sau sinh và chưa có kinh, hoặc (iv) từ 21 ngày sau sinh trở đi và chưa có kinh. Trong những trường hợp này, cần thử thai trước khi cho khách hàng mũi tiêm tiếp theo.
3.3.2. Khách hàng đang sử dụng BPTT nội tiết sẽ được tiêm thuốc.
- Ngay lập tức nếu đang sử dụng liên tục và đúng cách hoặc nếu biết chắc là không có thai hoặc vào thời điểm lặp lại mũi tiêm cho những khách hàng đang sử dụng thuốc tiêm.
3.3.3. Khách hàng đang sử dụng BPTT không nội tiết (không phải DCTC) sẽ được tiêm thuốc.
- Ngay lập tức nếu đang sử dụng liên tục và đúng cách hoặc nếu biết chắc là không có thai.
Nếu đã quá 7 ngày từ khi bắt đầu hành kinh cần tránh giao hợp hoặc sử dụng thêm BPTT hỗ trợ trong 7 ngày kế tiếp.
3.3.4. Khách hàng đang sử dụng DCTC (kể cả DCTC giải phóng levonorgestrel) sẽ được tiêm thuốc.
- Trong vòng 7 ngày đầu tiên của vòng kinh, có thể lấy DCTC ở thời điểm này.
- Bất kỳ lúc nào nếu biết chắc là không có thai.
- Nếu đã quá 7 ngày từ khi bắt đầu hành kinh và đã có giao hợp: cần lấy DCTC vào chu kỳ sau.
- Nếu đã quá 7 ngày từ khi bắt đầu hành kinh và không giao hợp: cần tránh giao hợp hoặc sử dụng thêm BPTT hỗ trợ trong 7 ngày kế tiếp. Nếu DCTC chính là biện pháp hỗ trợ: cần lấy DCTC vào chu kỳ sau.
3.3.5. Các mũi tiêm lần sau.
- Khoảng cách giữa hai lần tiêm: 3 tháng với DMPA và 2 tháng với NET-EN.
- Nếu mũi tiêm lần sau được thực hiện muộn hơn hạn tiêm (xem phần Chậm ngày tiêm).
- Chuyển đổi giữa thuốc tiêm tránh thai và NET-EN
- Không khuyến cáo chuyển đổi giữa thuốc tiêm tránh thai DMPA và NET-EN.
- Nếu nhất thiết phải chuyển đổi cần tiêm vào thời điểm mũi tiêm lặp lại.
- Nếu cần tiêm lặp lại mà loại thuốc và thời điểm tiêm lần trước không rõ:
- Có thể tiêm nếu biết chắc là không có thai, cần tránh giao hợp hoặc sử dụng thêm BPTT hỗ trợ trong 7 ngày kế tiếp, kể cả xem xét sử dụng BPTT khẩn cấp.
3.4. Kỹ thuật tiêm
Cần chuẩn bị:
+ Một liều DMPA hoặc NET-EN vẫn còn hạn sử dụng.
+ Bông, cồn hoặc cồn có pha iod để sát khuẩn.
+ Bơm tiêm 2 - 5ml với kim tiêm (cỡ 21) dùng một lần.
Các bước thực hiện:
- Sát khuẩn vùng tiêm (cơ delta bả vai hoặc mông) bằng cồn, có pha iod càng tốt.
- Dùng bơm kim tiêm một lần.
- Kiểm tra thuốc có còn hạn, lắc đều lọ thuốc trước khi hút thuốc ra bơm tiêm.
- Tiêm sâu, đẩy bơm tiêm từ từ cho thuốc vào hết để bảo đảm đủ 150 mg thuốc tiêm tránh thai được đưa vào cơ thể.
- Sau khi rút kim không xoa vùng tiêm để tránh thuốc lan tỏa sớm và nhanh.
- Cần đảm bảo vô khuẩn và tuân thủ những quy định của Phòng ngừa chuẩn khi thực hiện thủ thuật.
3.5. Theo dõi sau tiêm.
- Viêm nhiễm tại chỗ, đau, đỏ vùng tiêm.
- Áp xe.
4. NHỮNG VẤN ĐỀ KHÓ KHĂN KHI SỬ DỤNG VÀ CÁCH XỬ TRÍ.
4.1. Chậm ngày tiêm.
- Nếu khách hàng trễ hơn thời hạn tiêm trong vòng trong vòng 2 tuần (đối với NET-EN) và trong vòng 4 tuần (đối với DMPA): vẫn có thể tiêm thuốc mà không cần sử dụng BPTT hỗ trợ.
- Nếu khách hàng trễ hơn thời hạn tiêm sau hơn 2 tuần (đối với NET-EN) và sau 4 tuần (đối với DMPA): vẫn có thể tiêm thuốc nhưng cần tránh giao hợp hoặc sử dụng thêm BPTT hỗ trợ trong 7 ngày kế tiếp, kể cả cân nhắc sử dụng BPTT khẩn cấp, nếu:
- Khách hàng đã không giao hợp trong vòng hai tuần tính từ ngày đáng lẽ phải được tiêm mũi lặp lại, hoặc
- Khách hàng đã sử dụng BPTT hỗ trợ hoặc BPTT khẩn cấp ở mỗi lần giao hợp không được bảo vệ trong vòng hai tuần tính từ ngày đáng lẽ phải được tiêm mũi lặp lại, hoặc
- Khách hàng cho con bú hoàn toàn hoặc gần như hoàn toàn và vừa sinh trong vòng 6 tháng
- Nếu khách hàng trễ hơn thời hạn tiêm sau hơn 2 tuần (đối với NET-EN) và sau 4 tuần (đối với DMPA) và không thỏa những điều kiện trên: vẫn có thể tiêm thuốc nếu biết chắc là không có thai. Cần tránh giao hợp hoặc sử dụng thêm BPTT hỗ trợ trong 7 ngày kế tiếp, kể cả cân nhắc sử dụng BPTT khẩn cấp và phải thử thai trước khi chích lặp lại mũi thuốc lần sau.
- Cần thảo luận với khách hàng về lý do trễ hạn tiêm và bàn giải pháp thích hợp. Nhắc nhở thời hạn tiêm và thảo luận thêm các BPTT hỗ trợ hoặc gợi ý BPTT khác trong trường hợp khách hàng không thể đến đúng hẹn.
4.2. Rối loạn kinh nguyệt.
4.2.1. Vô kinh.
- Giải thích rằng vô kinh là bình thường khi dùng thuốc tiêm tránh thai.
- Nếu khách hàng không chấp nhận vô kinh: có thể hướng dẫn sử dụng BPTT khác.
4.2.2. Ra máu thấm giọt hoặc kinh nguyệt không đều.
- Trấn an khách hàng rằng nhiều phụ nữ sử dụng thuốc tránh thai bị kinh nguyệt không đều, tình trạng này sẽ giảm và hết sau vài tháng sử dụng thuốc.
- Nếu tình trạng rối loạn kinh nguyệt xuất hiện sau vài tháng có kinh bình thường hoặc sau một thời gian vô kinh hoặc tiếp tục không hết hoặc nghi ngờ có nguyên nhân bệnh lý khác: cần khám toàn diện để tìm nguyên nhân. Nếu bị viêm vùng chậu hoặc NKLTQĐTD: có thể tiếp tục sử dụng thuốc cấy trong thời gian điều trị bệnh.
4.2.3. Ra máu hoặc quá nhiều (từ gấp đôi bình thường trở lên) hoặc kéo dài hơn 8 ngày.
- Đây là tình trạng hiếm gặp, nhưng cần được chú ý đặc biệt. Cần trấn an khách hàng rằng tình trạng này đôi khi cũng xảy ra ở nhiều phụ nữ sử dụng thuốc tiêm tránh thai; tình trạng này sẽ giảm và hết sau vài tháng sử dụng thuốc.
- Có thể xử trí ban đầu như những khách hàng bị kinh nguyệt không đều hoặc sử dụng 50 mcg ethinyl estradiol trong một chu kỳ.
- Nếu tình trạng ra máu nhiều làm ảnh hưởng đến sức khỏe: thảo luận với khách hàng chọn BPTT khác.
- Khuyên khách hàng uống viên sắt hoặc ăn các thực phẩm giàu chất sắt.
- Nếu tình trạng ra máu nhiều xuất hiện sau vài tháng có kinh bình thường hoặc sau một thời gian vô kinh hoặc tiếp tục không hết hoặc nghi ngờ có nguyên nhân bệnh lý khác: cần khám toàn diện để tìm nguyên nhân.
4.2.4. Ra máu âm đạo bất thường.
- Khám toàn diện để tìm nguyên nhân.
- Đối với các trường hợp có biểu hiện ra máu âm đạo bất thường mà chưa có hướng chẩn đoán xác định, có thể ngừng sử dụng thuốc tiêm nhằm giúp chẩn đoán thuận tiện hơn, trong thời gian này khách hàng có thể sử dụng BPTT khác, tuy nhiên không nên chọn các biện pháp như DCTC hoặc que cấy
- Nếu nguyên nhân ra máu là viêm vùng chậu hoặc NKLTQĐTD thì khách hàng vẫn có thể vẫn tiếp tục sử dụng thuốc tiêm trong thời gian điều trị bệnh.
4.3. Các bất thường hoặc tác dụng phụ khác
4.3.1. Nhức đầu.
- Có thể kê đơn một trong các loại thuốc giảm đau như aspirin, ibuprofen hoặc paracetamol…
- Khám toàn diện nếu tình trạng nhức đầu không giảm hoặc trầm trọng hơn.
- Ngừng thuốc tiêm nếu khách hàng bị nhức đầu kèm mờ mắt.
4.3.2. Xuất hiện các dấu hiệu của bệnh lý nội khoa (như tắc mạch sâu ở chân hoặc phổi, thiếu máu cơ tim hoặc đột quị hoặc ung thư vú…).
- Ngừng thuốc tiêm và yêu cầu khách hàng sử dụng các BPTT hỗ trợ khác trong thời gian chẩn đoán bệnh.
4.3.3. Nghi ngờ có thai.
- Xác định tình trạng thai.
- Yêu cầu khách hàng ngưng thuốc tránh thai nếu chắc chắn có thai. Không có bằng chứng về nguy cơ lên thai khi sử dụng thuốc tránh thai trong lúc mang thai.
4.3.4. Đối với khách hàng HIV(+)
- Khách hàng HIV(+) hoặc AIDS hoặc đang điều trị thuốc kháng virus có thể sử dụng thuốc tiêm tránh thai.
- Yêu cầu khách hàng sử dụng bao cao su kèm theo. Khi sử dụng đúng cách, thường xuyên, bao cao su giúp ngăn ngừa lây nhiễm HIV và các NKLTQĐTD.
Bảng kiểm: TƯ VẤN VỀ THUỐC TIÊM TRÁNH THAI (DMPA) CHO KHÁCH HÀNG
|
TT |
Các nội dung và kỹ năng tư vấn |
Có |
Không |
Ghi chú |
|
|
Gặp gỡ (vui vẻ, nhiệt tình, tỏ ra sẵn sàng giúp đỡ) |
|
|
|
||
|
|
Chào hỏi, mời ngồi, tỏ thái độ thân mật, tôn trọng, tạo niềm tin cho khách hàng. |
|
|
|
|
|
|
Tự giới thiệu bản thân. |
|
|
|
|
|
Gợi hỏi (hỏi từng câu một và chú ý lắng nghe) |
|
|
|
||
|
|
Hỏi các thông tin cơ bản về bản thân, gia đình, về sức khỏe, nhu cầu tránh thai. |
|
|
|
|
|
|
Hỏi xem khách hàng đã biết những gì về thuốc tiêm tránh thai. Phát hiện những hiểu biết sai lệch của khách hàng. |
|
|
|
|
|
Giới thiệu (cụ thể, đầy đủ, tỉ mỉ) |
|
|
|
||
|
|
Cung cấp đầy đủ thông tin về ưu điểm, nhược điểm, tác dụng phụ có thể có của thuốc tiêm tránh thai. |
|
|
|
|
|
|
Tập trung vào những vấn đề mà khách hàng quan tâm. |
|
|
|
|
|
|
Nếu khách hàng có những hiểu biết sai lệch về thuốc tiêm tránh thai, hãy giải thích chứ không phê phán. |
|
|
|
|
|
Giúp đỡ (tận tình, nhẫn nại) |
|
|
|
||
|
|
Giúp khách hàng hiểu rõ và tự ra quyết định lựa chọn thuốc tiêm tránh thai. |
|
|
|
|
|
Giải thích (rõ ràng, dùng từ đơn giản) |
|
|
|
||
|
|
Giải thích về thời điểm tiêm, tùy theo tình trạng hiện tại của khách hàng. |
|
|
|
|
|
|
Giải thích mức độ phục hồi khả năng có thai của thuốc. |
|
|
|
|
|
|
Nói rõ dấu hiệu của tác dụng phụ và cách xử trí. |
|
|
|
|
|
|
Giải thích về theo dõi nơi tiêm xem có bị viêm nhiễm, áp xe không. |
|
|
|
|
|
|
Giải thích một cách thỏa đáng những câu hỏi của khách hàng nếu họ có. |
|
|
|
|
|
|
Thực hiện mũi tiêm đầu nếu tình trạng khách hàng phù hợp. |
|
|
|
|
|
Gặp lại |
|
|
|
||
|
|
Trước khi chào tạm biệt, dặn dò khách hàng có thể quay trở lại bất kỳ lúc nào. |
|
|
|
|
|
|
Đưa khách hàng phiếu theo dõi, nói rõ ngày tháng quay trở lại để tiêm mũi tiếp theo. |
|
|
|
|
|
|
Nếu có tờ rơi về thuốc tiêm tránh thai, cung cấp cho khách hàng. |
|
|
|
|
TƯ VẤN SỨC KHỎE SINH SẢN VỊ THÀNH NIÊN VÀ THANH NIÊN
|
TÓM TẮT Thời kỳ vị thành niên là một giai đoạn đặc biệt với sự thay đổi về hình thể, tâm lý, sinh lý. Tư vấn sức khỏe sinh sản vị thành niên bao gồm cả các vấn đề về sức khỏe sinh sản, tự bảo vệ trong tình dục và các vấn đề xã hội và ý thức khác. |
A. THỜI KỲ VỊ THÀNH NIÊN
Tuổi vị thành niên (VTN) là thời kỳ phát triển đặc biệt trong đó trẻ em lớn lên và trưởng thành để trở thành người lớn. Đây là thời kỳ xảy ra đồng thời nhiều thay đổi gồm: sự lớn lên và trưởng thành của cơ thể, sự thay đổi về tâm lý và các mối quan hệ xã hội.
Theo Tổ chức Y tế Thế giới, lứa tuổi VTN nằm trong khoảng 10 - 19 tuổi, được chia thành 3 giai đoạn phát triển:
- Vị thành niên sớm: từ 10 đến 13 tuổi
- Vị thành niên giữa: từ 14 đến 16 tuổi
- Vị thành niên muộn: từ 17 đến 19 tuổi
1. NHỮNG THAY ĐỔI VỀ TÂM LÝ TRONG THỜI KỲ VTN
Tùy theo từng giai đoạn phát triển mà các em có những thay đổi tâm lý khác nhau:
1.1. Giai đoạn VTN sớm
- Các em bắt đầu ý thức mình không còn là trẻ con nữa. Các em muốn được người lớn tôn trọng, muốn được đối xử bình đẳng như với người lớn, muốn được độc lập trong suy nghĩ và hành động, muốn tìm tòi và khám phá những cái mới, thử sức mình để khẳng định mình là người lớn. Hành vi mang tính thử nghiệm, bốc đồng.
- Bắt đầu chú ý và coi trọng quan hệ bạn bè, muốn tách ra khỏi sự bảo hộ của cha mẹ, hay bị ảnh hưởng của các yếu tố bên ngoài gia đình.
- Các em quan tâm nhiều đến những thay đổi của cơ thể, có nhu cầu tự khám phá cơ thể, hay suy tư về hình ảnh cơ thể, dễ băn khoăn lo lắng, buồn rầu về những nhược điểm của cơ thể.
- Bắt đầu có tư duy trừu tượng.
1.2. Giai đoạn VTN giữa
- Phát triển mạnh và nỗ lực tìm kiếm sự độc lập, muốn tách khỏi sự kiểm soát của gia đình nhưng vẫn cần gia đình hỗ trợ. Thích tự mình quyết định, ít để ý đến hậu quả của hành vi. Phát triển mạnh cá tính và sự xã hội hoá. Có xu hướng hay căng thẳng, hay thay đổi tình cảm, muốn được thoả mãn nhu cầu ngay, có thể hành động bất chấp hậu quả.
- Tiếp tục quan tâm nhiều hơn đến vóc dáng, hình ảnh cơ thể.
- Tìm kiếm những quan hệ ngoài gia đình, hướng tới bạn bè đồng trang lứa, chịu nhiều ảnh hưởng của bạn bè, đặc biệt quan tâm đến bạn khác giới. Nhu cầu tình bạn trở thành cấp thiết và quan trọng nhất, đặc biệt là nhu cầu về bạn khác giới. Phát triển mạnh cảm xúc yêu đương, nhưng hay lầm lẫn, ngộ nhận giữa cảm xúc tình bạn khác giới với tình yêu. Thích hò hẹn, khám phá giới kia (nhu cầu hấp dẫn, chinh phục bạn khác giới).
- Muốn khám phá năng lực trong quan hệ tình dục.
- Tiếp tục phát triển mạnh tư duy trừu tượng. Phát triển nhiều kỹ năng phân tích hơn, có nhận thức cao hơn những hành vi của mình, tuy nhiên chưa phát triển đầy đủ khả năng tự đánh giá bản thân.
1.3. Giai đoạn VTN muộn
- Khẳng định được sự độc lập và tạo dựng được hình ảnh bản thân tương đối ổn định. Giống người trưởng thành về nhiều phương diện. Đã có cách suy nghĩ, nhận xét và ứng xử chín chắn hơn. Khả năng đánh giá và giải quyết vấn đề tốt hơn.
- Cách nhìn nhận tình yêu thực tế hơn, phân biệt tình bạn và tình yêu.
- Có suy nghĩ về kế hoạch cho tương lai, định hướng nghề nghiệp rõ ràng hơn, thực tế hơn.
- Ảnh hưởng của nhóm bạn bè giảm bớt, kén chọn bạn hơn, gia đình lại được coi trọng hơn. Chú trọng tới các mối quan hệ riêng tư, tin cậy giữa 2 người hơn là các quan hệ theo nhóm.
- Được thừa nhận về mặt xã hội như người lớn (có quyền bầu cử, có quyền nhận bằng lái xe...), nhưng vẫn cần một khoảng thời gian nữa để thực sự thành người lớn.
VTN đang trong quá trình phát triển để trở thành người lớn. Các em hay gặp những khó khăn không thể tự mình giải quyết được do vậy rất cần được hỗ trợ giúp đỡ để vượt qua những vấn đề của bản thân. Những giúp đỡ, can thiệp chỉ có thể hiệu quả khi hiểu rõ những đặc điểm tâm lý từng lứa tuổi, hiểu rõ hoàn cảnh thực tế, giúp các em đưa ra các quyết định đúng và chịu trách nhiệm về các quyết định của mình trong việc phòng tránh các hậu quả xấu trong tương lai.
2. NHỮNG THAY ĐỔI VỀ GIẢI PHẪU VÀ SINH LÝ TRONG THỜI KỲ VTN:
Sự phát triển cơ thể rõ rệt và dễ nhận thấy nhất là các dấu hiệu của tuổi dậy thì. Tuổi dậy thì ở các em nữ thường sớm hơn và trong khoảng từ 10-15 tuổi, các em nam bắt đầu dậy thì muộn hơn các em nữ chừng 2 năm, trong khoảng từ 12-17 tuổi. Đây là giai đoạn chuyển tiếp từ trẻ em sang người lớn trưởng thành thể hiện ở sự phát triển của cơ quan sinh dục và cơ thể nói chung chuẩn bị sẵn sàng cho hoạt động sinh sản.
Nồng độ của các nội tiết tố sinh dục (ở nữ là Estrogen, ở nam là Testosteron) tăng dần lên từ tuổi dậy thì đến khi trưởng thành. Biểu hiện rõ rệt nhất ở các em nữ là hiện tượng kinh nguyệt và ở các em nam là hiện tượng xuất tinh. Nồng độ nội tiết tố sinh dục tăng làm tăng nội tiết tố tăng trưởng, gây ra hàng loạt các thay đổi của các đặc tính sinh dục phụ, của hệ thống sinh dục và sự lớn lên của cơ thể.
Sự lớn lên và trưởng thành ở VTN xảy ra với tốc độ khác nhau giữa các cá nhân và phụ thuộc vào các yếu tố sinh học, tâm lý, kinh tế, văn hoá. - xã hội.
2.1. Dậy thì ở nam
- Dấu hiệu đầu tiên là tinh hoàn bắt đầu to lên, kéo theo sự phát triển về kích thước của dương vật và xuất hiện lông mu, ria mép.
- Các tuyến bã hoạt động mạnh và mụn trứng cá xuất hiện.
- Thân hình cao lên nhanh chóng, các xương dài phát triển, bàn chân, bàn tay to lên, dài ra, khuỷu tay và đầu gối to lên đáng kể. Thanh quản mở rộng, vỡ tiếng. Tiếp đó là sự phát triển các cơ bắp ở ngực, vai, đùi. Các em bắt đầu có hình dáng đặc trưng của nam giới.
- Giai đoạn dậy thì ở con trai được đánh dấu bằng hiện tượng xuất tinh trong giấc mơ (mộng tinh hoặc giấc mơ ướt).
2.2. Dậy thì ở nữ
- Dấu hiệu đầu tiên phát triển núm vú cứng và quầng vú. Mọc lông ở mu và nách. Tử cung, âm đạo, buồng trứng phát triển và to ra. Xương hông to ra.
- Các em gái lớn nhanh trước khi có kinh nguyệt. Các em phát triển chiều cao rất nhanh và khi 17 - 18 tuổi có thể cao bằng người phụ nữ trưởng thành. Các em gái ít khi có khối cơ phát triển mạnh như các em trai.
- Các tuyến bã hoạt động mạnh và mụn trứng cá xuất hiện.
- Giai đoạn dậy thì ở con gái được đánh dấu bằng hiện tượng kinh nguyệt lần đầu. Chỉ có một số ít các em gái có kinh muộn (17 - 19 tuổi).
3. NHỮNG MONG MUỐN VÀ QUYỀN CỦA VỊ THÀNH NIÊN VỀ SỨC KHOẺ, SKSS/SKTD
3.1. Sức khoẻ chung
- Có chiều cao và cân nặng thích hợp với tuổi.
- Không hay bị ốm, không có bệnh mãn tính.
- Có khả năng tránh được ma tuý, rượu/bia, thuốc lá và các chất gây nghiện.
- Phát triển nhân cách tốt, được mọi người coi trọng.
3.2. Sức khoẻ sinh sản/ Sức khoẻ tình dục
- Mọi VTN đều có quyền được tiếp cận các dịch vụ chăm sóc sức khoẻ/SKSS/SKTD thân thiện, kín đáo, riêng tư, phù hợp với lứa tuổi của các em và có chất lượng.
- VTN có quyền được thông tin đầy đủ, chính xác về sức khoẻ/SKSS/SKTD.
- VTN có quyền tự quyết định và tự chịu trách nhiệm về các quyết định và các hành vi của mình trong các vấn đề liên quan đến sức khoẻ/SKSS/SKTD (quan hệ tình dục, kết hôn, có thai…) trên cơ sở có được đầy đủ thông tin, được giáo dục về kỹ năng sống và phù hợp với các quy định của Pháp luật.
- VTN có quyền tự kiểm soát bản thân và bảo vệ thân thể mình.
- VTN có quyền được tôn trọng, được đối xử bình đẳng, không phân biệt nam nữ, chủng tộc, tôn giáo, không bị cưỡng bức, bạo hành trong đời sống sinh sản và tình dục.
4. NHỮNG RÀO CẢN VTN THỰC HIỆN MONG MUỐN VÀ QUYỀN CỦA HỌ
Chăm sóc sức khoẻ/ SKSS/ SKTD cho VTN ở nước ta còn hạn chế do:
- Quan niệm của xã hội đối với việc chăm sóc, truyền thông và giáo dục SKSS/SKTD cho VTN còn hạn chế, chưa thống nhất. Các phong tục tập quán của địa phương, dân tộc, tôn giáo còn bảo thủ, chưa ủng hộ đầy đủ các quyền được CSSKSS/SKTD của VTN.
- Các chính sách, chiến lược chăm sóc và phát triển VTN còn thiếu cụ thể, chưa có nhiều chính sách, quy định cụ thể nhằm động viên, lôi cuốn VTN tham gia vào quá trình hoạch định chính sách, can thiệp cải thiện sức khoẻ của bản thân .
- Thái độ của cha mẹ, giáo viên, cộng đồng và người cung cấp dịch vụ CSSKSS/SKTD đối với VTN còn có những định kiến (chẳng hạn cho rằng VTN không phải là những người được hoạt động tình dục và thông tin cho họ sẽ làm tăng hoạt động này lên).
- Bản thân VTN chưa biết cách tự chăm sóc SKSS/SKTD cũng như tìm kiếm các dịch vụ phù hợp, đáp ứng nhu cầu SKSS/SKTD của chính mình.
- Các cơ sở y tế thiếu các dịch vụ thích hợp dành riêng cho VTN. Ví dụ: ít có những thông tin nhằm vào nhóm VTN, ít có dịch vụ KHHGĐ và dự phòng các BLTĐTD/HIV cho VTN, các dịch vụ cung cấp và tiếp nhận bao cao su chưa thuận tiện, giờ giấc, phương thức làm việc của cơ sở dịch vụ chưa phù hợp với VTN.
- Hầu hết cán bộ cung cấp dịch vụ CSSKSS/SKTD với VTN chưa được huấn luyện chuyên biệt về cách tổ chức và thực hiện cung cấp DVSKTT với VTN.
B. TƯ VẤN SỨC KHỎE SINH SẢN VỊ THÀNH NIÊN/THANH NIÊN
Tư vấn cho vị thành niên là một bước không thể thiếu và rất quan trọng trong quá trình cung cấp dịch vụ. Tư vấn sức khoẻ sinh sản vị thành niên (SKSS VTN) cần dựa trên nhu cầu của vị thành niên và tuỳ thuộc vào khả năng thực tế của các tuyến y tế khác nhau (cấp y tế cơ sở và y tế tuyến trên). Y tế cơ sở chủ yếu giúp vị thành niên nhận biết rõ tình trạng sức khỏe hiện tại (bình thường hay nguy cơ), biết làm gì để khắc phục tình trạng này, trong trường hợp cần thiết có thể đến đâu để được tư vấn hoặc điều trị chuyên sâu.
Tư vấn về chăm sóc sức khỏe sinh sản cho VTN cũng có chung các mục đích, kỹ năng và các bước như tư vấn trong chăm sóc SKSS. Do những đặc điểm riêng biệt về thể chất, tâm lý và xã hội của VTN mà tư vấn SKSS cho VTN cũng có các chú trọng khác với tư vấn SKSS cho người lớn.
1. MỤC ĐÍCH TƯ VẤN SKSS VTN
1.1. Giúp VTN biết cách nhận biết những tình cảm của bản thân và học cách tự kiểm soát, xử trí
- Hướng dẫn VTN biết cách nhận biết tình cảm của bản thân như buồn chán, thất vọng, phẫn nộ, căng thẳng... và biết cách tự kiểm soát tình cảm, biết cách xử trí trong tình huống cụ thể là một biện pháp có hiệu quả trong tư vấn SKSS VTN.
- Tạo niềm tin khiến các em tin cậy, giãi bày tâm sự cũng như các băn khoăn thắc mắc của mình, từ đó giúp các em nhận thức, xử lý những tình cảm theo cách thực tế hơn, tích cực hơn.
- Tạo một môi trường giao tiếp cởi mở, hoà đồng để các em dễ chấp nhận. Động viên khuyến khích, sẵn sàng giúp đỡ để các em luôn cảm thấy thoải mái, dễ dàng chia xẻ những suy nghĩ, tình cảm của bản thân.
- Hướng dẫn các em suy nghĩ và nhìn nhận vấn đề dưới các khía cạnh tích cực hoặc giúp VTN tự đặt câu hỏi nếu ở hoàn cảnh này mọi người sẽ xử trí thế nào? Cách nào là hiệu quả và phù hợp với bản thân VTN nhất?... Đây là cách có hiệu quả giúp các em thể hiện mình và học cách đối mặt với những tình cảm của mình.
- Cán bộ tư vấn không nên mong đợi các em sẽ giao tiếp với mình như giao tiếp với người lớn, cần kiên trì, động viên, khuyến khích các em chia xẻ và cùng tìm ra những giải pháp hữu hiệu nhất, phù hợp với hoàn cảnh thực tế của VTN.
1.2. Giúp VTN nhận biết những trải nghiệm trong quá khứ, những tác động đến hành vi hiện tại
- Hỗ trợ VTN bày tỏ những trải nghiệm tiêu cực trong quá khứ, những ảnh hưởng đến hiện tại để giúp VTN học cách giải toả, xác định cách phòng tránh và hướng xử trí thích hợp trong tương lai.
- Ví dụ có thể sử dụng một số câu như: “Chắc chắn là em có lí do để hành động như vậy, chị/bạn chị cũng đã từng gặp hoàn cảnh tương tự mà không giải quyết được như em đã làm..Hiểu rõ điều gì đã xảy ra với em sẽ giúp chúng ta giải quyết vấn đề hiện tại của em tốt hơn, vậy em có thể chia sẻ được không.?”, “Em có vẻ đang rất bối rối, em có thể chia sẻ điều gì đã xảy ra không. Điều đó có ý nghĩa như thế nào đối với em. Có vẻ như em đang cảm thấy rất khó nói về những gì đã xảy ra, tuy nhiên có thể em sẽ cảm thấy nhẹ nhõm hơn nếu chia sẻ điều đó với tôi? Và nhờ đó tôi cũng có thể hỗ trợ em được nhiều hơn”.
- Nếu VTN từ chối không muốn nói ra những trải nghiệm tiêu cực, hãy cảm thông và động viên. Có thể nói với các em: “Lúc này có thể không phải lúc em muốn nói về điều đó, nhưng khi nào em cảm thấy cần tâm sự, khuyên nhủ, hãy gọi điện cho tôi, tôi sẵn sàng nghe em?”.
- Có thể sử dụng những cách diễn đạt khác dễ dàng hơn đối với VTN như viết ra tờ giấy hoặc điện thoại khi cần thiết.
- Khi nói về những trải nghiệm tiêu cực ảnh hưởng đến VTN như cưỡng bức, bạo hành..., hãy giúp VTN cố gắng nhận ra những khía cạnh có triển vọng, nhấn mạnh những điểm tích cực và giúp các em sử dụng chúng để nhận thức lại những gì đã trải qua một cách thực tế hơn, tích cực hơn và giúp các em học cách hành động vượt qua những trở ngại. Với tình huống trên, cán bộ tư vấn (CBTV) có thể khẳng định với VTN rằng em đã có một quyết định sáng suốt khi tìm đến với cơ sở y tế, bởi điều đó sẽ khiến em không những được chia sẻ và hỗ trợ về mặt tâm lý mà còn được hỗ trợ về lĩnh vực sức khỏe, giảm thiểu những nguy cơ có thể sẽ xảy ra cũng như biết cách phòng tránh những sự việc tương tự nếu lặp lại.
1.3. Chuẩn bị cho VTN hướng đến những thay đổi và ra quyết định tích cực trong cuộc sống.
- Thảo luận với các em và cùng các em lập kế hoạch chi tiết cho những thay đổi sắp tới. Có thể sử dụng các câu hỏi mở có tính chất gợi ý như: Bây giờ em dự định sẽ giữ mối quan hệ đó như thế nào? Kế hoạch tiếp theo của em là gì ? Em định làm gì, ở đâu, ai sẽ là người giúp em thực hiện kế hoạch đó, em có khó khăn gì khi thực hiện kế hoạch này không? Liệu kế hoạch này có thể gây ra những điểm bất lợi nào cho em không? Các điểm bất lợi đó là gì? Em đã chuẩn bị gì để xử lí các bất lợi đó? Chị có thể giúp được em việc gì ? ...
- Hỗ trợ VTN nhằm thay đổi nhận thức, thái độ, hành vi cũng như kỹ năng tự giải quyết vấn đề của họ. Hướng dẫn cho VTN các kỹ năng sống quan trọng trong cuộc sống như: kỹ năng xác định giá trị, kỹ năng từ chối, kỹ năng thương thuyết, kỹ năng ra quyết định, kỹ năng giải quyết vấn đề...
2. CÁC BƯỚC TƯ VẤN:
- Các bước tư vấn cho VTN về cơ bản cũng giống như 6 bước trong tư vấn SKSS (Gặp gỡ, gợi hỏi, giới thiệu, giúp đỡ, giải thích, gặp lại) nhưng tư vấn cho VTN chỉ diễn ra thuận lợi và có hiệu quả thực sự khi CBTV tạo được mối quan hệ tin cậy, kiên trì lắng nghe, biết kiềm chế. Điều này đòi hỏi CBTV phải kiên nhẫn, luôn biểu lộ lòng vị tha, sự yêu thương, cảm thông, tôn trọng, tế nhị và nhạy cảm hơn. Tuyệt đối không tỏ thái độ coi thường, không chỉ trích, phê phán, không giảng đạo đức. Bước gặp gỡ ban đầu đóng vai trò rất quan trọng bởi nếu VTN & TN không có ấn tượng tốt với người tư vấn ngay từ đầu thì họ cũng sẽ không cởi mở và chia sẻ những vấn đề họ gặp phải.
- Trường hợp cần có sự tham gia của người thân (gia đình, bạn tình, bạn bè thân, thầy/cô giáo...) phải thảo luận trước với VTN.
- Cần hết sức lưu ý quá trình tư vấn là quá trình tương tác giữa cán bộ tư vấn và khách hàng. Điều này càng quan trọng đối với VTN, đặc biệt là khi thảo luận ra quyết định, cũng như lập kế hoạch chi tiết giúp VTN giải quyết các vấn đề đã và có thể sẽ xảy ra.
- Kết thúc mỗi cuộc tư vấn, CBTV cần chú ý tự tìm hiểu/đánh giá xem VTN đã thực sự hài lòng với nội dung buổi tư vấn (quan sát nét mặt, thái độ…) để không ngừng cải thiện, nâng cao kỹ năng của CBTV.
3. NHỮNG KĨ NĂNG TƯ VẤN:
Các kỹ năng tư vấn cho VTN về cơ bản cũng giống như tư vấn SKSS gồm kỹ năng lắng nghe, kỹ năng giao tiếp, kỹ năng khuyến khích, đặc biệt là kỹ năng giải quyết vấn đề để giúp VTN xác định vấn đề và tìm cách giải quyết. Tuy nhiên tư vấn cho VTN & TN đòi hỏi người cán bộ tư vấn phải sử dụng các kỹ năng tư vấn một cách thuần thục, không cứng nhắc và ở mức độ yêu cầu cao hơn.
- Kỹ năng lắng nghe: cần thể hiện kỹ năng lắng nghe tích cực bằng cách biểu hiện thái độ sẵn sàng lắng nghe, quan tâm chú ý nắm bắt tất cả những thông tin mà VTN chia sẻ, chấp nhận tất cả những gì VTN nói, tuyệt đối không phê phán, không giảng đạo đức. Khen ngợi và động viên VTN kịp thời để giúp VTN tự tin và mạnh dạn chia sẻ. Ở những chỗ CBTV cảm thấy VTN lúng túng không đưa ra thông tin một cách rõ ràng, mạch lạc, CBTV cần chủ động tóm tắt và diễn giải lại vấn đề để VTN biết rằng CBTV đang lắng nghe và đang xem xét vấn đề của họ một cách nghiêm túc.
- Kỹ năng gợi hỏi: dùng lời nói nhẹ nhàng, cử chỉ biểu lộ sự thông cảm để khuyến khích, động viên VTN nói ra những suy nghĩ, tình cảm thật mà VTN vướng mắc hoặc chưa hiểu rõ. Cần đặt các câu hỏi có tính khuyến khích, câu hỏi mở, tránh câu hỏi “tại sao”, vì nó làm cho VTN cảm thấy bị xúc phạm. Luôn quan sát điệu bộ, cử chỉ, nét mặt, ánh mắt... để có những hành vi phù hợp, giúp VTN bộc lộ được những suy nghĩ, tình cảm, vướng mắc của bản thân.
- Kỹ năng cung cấp thông tin: dùng từ ngữ đơn giản, dễ hiểu, phù hợp với lứa tuổi để VTN có thể hiểu được những thông tin mà CBTV cung cấp. VTN thường ngại hỏi nên trong quá trình cung cấp thông tin cần luôn khuyến khích VTN đặt câu hỏi và yêu cầu VTN tóm tắt lại thông tin để xem VTN đã thật sự hiểu và hài lòng với thông tin được cung cấp hay chưa.
- Kỹ năng giải quyết vấn đề: giúp VTN phát hiện vấn đề sớm và có kế hoạch đối phó tích cực. CBTV không đưa ra cách thức giải quyết vấn đề mà cần thảo luận, hướng dẫn, giúp đỡ để VTN tự đưa ra quyết định được cho là hiệu quả và phù hợp với hoàn cảnh của VTN nhất.
4. NHỮNG NỘI DUNG TƯ VẤN SKSS VTN:
- Đặc điểm phát triển cơ thể, tâm - sinh lý tuổi VTN.
- Kinh nguyệt bình thường và bất thường tuổi VTN.
- Mang thai và sinh đẻ ở tuổi VTN.
- Các biện pháp tránh thai ở tuổi VTN.
- Tiết dịch (âm đạo hoặc niệu đạo) ở tuổi VTN.
- Mộng tinh, thủ dâm.
- Kỹ năng sống.
- Tình dục an toàn và lành mạnh.
- Bạo hành ở tuổi VTN.
- Bệnh nhiễm khuẩn đường sinh sản và bệnh lây truyền qua đường tình dục ở VTN.
5. NHỮNG ĐIỂM CẦN LƯU Ý TRONG TƯ VẤN SKSS CHO VỊ THÀNH NIÊN
Bên cạnh các đặc điểm về thể chất và tâm lý đặc thù của giai đoạn vị thành niên, các quan niệm của xã hội Việt Nam hiện tại liên quan đến vai trò giới cũng như các vấn đề sinh sản và tình dục của vị thành niên đã khiến vị thành niên nước ta phải chịu thêm các áp lực xã hội và nhiều trở ngại khác như:
- VTN chịu nhiều áp lực từ các quan niệm hiện tại của xã hội về SKSSTD của VTN: Trong xã hội Việt Nam hiện tại, tình dục trước hôn nhân vẫn chưa được thừa nhận. Chính vì vậy, VTN thường không dám thừa nhận việc có quan hệ tình dục hoặc cảm thấy rất miễn cưỡng khi phải chia sẻ những thông tin riêng tư. Điều này làm cản trở việc trao đổi thông tin giữa người làm tư vấn và VTN liên quan đến các mối quan hệ tình dục của VTN. Trong quá trình tư vấn, VTN không bộc lộ hết thông tin và không dám đặt câu hỏi khi có băn khoăn thắc mắc. Do sợ bị đánh giá nên VTN cũng thường ngại đến các cơ sở y tế để nhận dịch vụ và các biện pháp phòng tránh thai và phòng tránh bệnh LTQĐTD bao gồm cả HIV. Ngay cả khi đã đến các cơ sở y tế rồi, VTN cũng thường muốn rút ngắn tối đa thời gian ở cơ sở y tế để tránh gặp người quen.
- VTN nữ chịu nhiều áp lực hơn VTN nam: Do quan niệm truyền thống về trinh tiết và về các giá trị đạo đức của con gái, VTN nữ thường bị đánh giá nhiều hơn VTN nam trong lĩnh vực sinh sản và tình dục. Điều này cũng hạn chế VTN nữ tiếp xúc với các thông tin và dịch vụ liên quan đến SKSS và tình dục. Do mặc cảm tội lỗi, VTN nữ thường rụt rè, không cởi mở, thiếu tự tin và dễ bị tổn thương trong quá trình tư vấn.
- VTN ít có khả năng ra quyết định và thực hiện quyết định liên quan đến chăm sóc SKSS,
đặc biệt là VTN nữ: do thiếu thông tin nên VTN thường khó tự ra quyết định cho việc chăm sóc SKSSTD của mình. Hạn chế về kinh tế cũng là trở ngại trong việc tiếp cận và sử dụng dịch vụ CSSKSS của VTN. Đặc biệt, do các định kiến giới về vai trò của con gái trong chăm sóc sức khoẻ sinh sản và tình dục (VD như: con gái phải thụ động và đáp ứng nhu cầu của bạn tình trong quan hệ tình dục, con gái phải có trách nhiệm phòng tránh thai,...), VTN nữ thường gặp khó khăn trong việc thương thuyết với bạn tình để sử dụng các biện pháp phòng tránh thai an toàn và hiệu quả.
Chính vì các đặc điểm trên mà trong tư vấn SKSS cho VTN, nhân viên y tế cần chú ý các điểm sau:
- Cán bộ tư vấn cần hiểu những đặc điểm phát triển tâm - sinh lý của lứa tuổi vị thành niên cũng như các định kiến xã hội hiện tại, các phong tục tập quán hiện hành đối với vấn đề sinh sản và tình dục của vị thành niên, đặc biệt là VTN nữ để đảm bảo tính riêng tư, bí mật, đồng cảm, tế nhị và không phán xét. CBTV phải luôn biểu lộ sự niềm nở, lòng vị tha, sự yêu thương, cảm thông, tôn trọng, kiên trì, tế nhị và nhạy cảm. Trường hợp cần có sự tham gia của người thân (gia đình, bạn tình, bạn bè thân, thầy giáo...) phải thảo luận trước với VTN.
- Sử dụng nhiều loại tài liệu truyền thông - giáo dục để hỗ trợ cho tư vấn, đảm bảo cung cấp thông tin rõ ràng, chính xác, phù hợp và thu hút được vị thành niên.
- Cán bộ y tế cần dành nhiều thời gian, giải thích cặn kẽ vì VTN ít hiểu biết về cơ thể, sức khoẻ sinh sản và sức khoẻ tình dục và thường e ngại khi đến cơ sở y tế.
- Bên cạnh việc cung cấp thông tin, cán bộ y tế cần chú ý hỗ trợ một số kỹ năng sống cần thiết để VTN có thể có thái độ, hành vi phù hợp và thực hành an toàn (kỹ năng từ chối, kỹ năng thương thuyết, kỹ năng ra quyết định…). Đặc biệt cần lưu ý các kĩ năng này trong tư vấn cho VTN nữ vì VTN nữ thường bị yếu thế hơn trong quá trình thương thuyết và ra quyết định về SKSS/SKTD so với VTN nam.
TƯ VẤN VỊ THÀNH NIÊN, THANH NIÊN VỀ
TÌNH DỤC AN TOÀN, LÀNH MẠNH VÀ BẠO HÀNH
|
TÓM TẮT Đây là các chủ đề nhạy cảm, nên điều quan trọng nhất là giúp các vị thành niên/thanh niên có thái độ cởi mở và hợp tác trong quá trình tư vấn. Đối thoại thẳng thắn, không phán xét, cung cấp các kỹ năng đúng đắn và dễ thực hiện là các nguyên tắc cơ bản của quá trình tư vấn. |
A. TƯ VẤN VỀ TÌNH DỤC AN TOÀN, LÀNH MẠNH
1. KHÁI NIỆM HÀNH VI TÌNH DỤC, TÌNH DỤC AN TOÀN, TÌNH DỤC LÀNH MẠNH
1.1. Hành vi tình dục
Hành vi tình dục là hành vi nhằm tìm kiếm khoái cảm hoặc với mục đích sinh sản, không chỉ có nghĩa là giao hợp giữa người nam và người nữ mà còn bao gồm cả nhiều hành vi khác như vuốt ve, âu yếm, hôn... nhằm đem lại khoái cảm, bằng tay hay bằng miệng, ở vùng cơ quan sinh dục hay ở những bộ phận khác của cơ thể. Hành vi tình dục bao hàm cả hành vi tìm kiếm sự khoái cảm với bạn tình khác giới hay cùng giới, với một người hay nhiều người, tự mình gây khoái cảm (thủ dâm) hay gây khoái cảm cho nhau, mơ tưởng đến chuyện tình dục hay dùng dụng cụ chuyên dụng.
Hành vi tình dục của con người ngày nay không chỉ mang bản chất sinh học mà còn có bản chất tâm lý, văn hoá và xã hội.
1.2. Hành vi tình dục an toàn
- Tình dục an toàn là những hành vi tình dục bao gồm cả 2 yếu tố: không có nguy cơ nhiễm khuẩn lây qua đường tình dục và mang thai ngoài ý muốn.
- Về phương diện tránh thai, tình dục an toàn gồm sử dụng biện pháp tránh thai an toàn, hiệu quả và đúng cách.
- Về phương diện phòng nhiễm khuẩn lây truyền qua đường tình dục, tình dục an toàn có thể chia thành 3 nhóm:
+ Tình dục an toàn (không có nguy cơ hoặc nguy cơ rất ít): mơ tưởng tình dục, tự mình thủ dâm, vuốt ve trên mặt da lành lặn, ôm bạn tình, kiềm chế không quan hệ tình dục, chung thủy với một bạn tình, sử dụng bao cao su khi quan hệ tình dục, tình dục bằng tay với âm đạo hoặc dương vật.
+ Tình dục an toàn tương đối (nguy cơ trung bình): quan hệ tình dục theo đường hậu môn có sử dụng bao cao su, bằng miệng với âm đạo hay với dương vật không sử dụng bao cao su.
+ Tình dục không an toàn (nguy cơ cao): quan hệ tình dục theo đường âm đạo hay hậu môn mà không dùng bao cao su.
1.3. Tình dục lành mạnh
Một mối quan hệ tình dục lành mạnh cần thỏa mãn các yếu tố sau:
- Tự nguyện: Quan hệ tình dục phải dựa trên sự tự nguyện của hai bên.
- Đồng thuận: Hai bên phải thống nhất với nhau về tất cả các chi tiết liên quan đến việc quan hệ tình dục: thời gian, thời điểm, địa điểm, cách thức, các biện pháp an toàn,...
- Có trách nhiệm: Những người tham gia hoạt động tình dục thể hiện trách nhiệm của mình bằng việc trang bị cho mình những kiến thức đầy đủ về tình dục để giúp mình và bạn tình có thể thoải mái và đạt khoái cảm khi quan hệ, chuẩn bị phương tiện tình dục an toàn và thực hiện tình dục an toàn, cùng nhau giải quyết các hậu quả liên quan đến quan hệ tình dục nếu có.
- Tôn trọng lẫn nhau: quan điểm về tình dục của mỗi người thường là khác nhau kể cả giữa hai người rất yêu nhau. Mỗi người đều có quyền thực hiện các mong muốn về tình dục của mình nhưng bên cạnh đó lại luôn phải tuân thủ nguyên tắc tôn trọng các mong muốn của người khác. Sự trao đổi cởi mở sẽ giúp mọi người có thể tôn trọng nhau tốt hơn.
Do tình dục là vấn đề nhạy cảm và thường được xét đoán theo các quan niệm chủ quan của mỗi người do không có các qui định chuẩn mực một cách rõ ràng và chính thống về tình dục. CBTV cũng có các quan điểm cá nhân về tình dục và các quan điểm này có thể thể sẽ làm ảnh hưởng đến việc đánh giá khách hàng tư vấn. Hiểu rõ khái niệm tình dục lành mạnh sẽ giúp CBTV xem xét mối quan hệ tình dục của khách hàng một cách khách quan hơn và tránh được các phán xét đối với khách hàng nhất là các đối tượng khách hàng nhạy cảm ví dụ như VTN, gái mại dâm, người nhiễm HIV hay người tiêm chích,...
Chính vì vậy, hành vi tình dục được coi là lành mạnh khi đảm bảo các yếu tố: Tự nguyện, đồng thuận, có trách nhiệm và tôn trọng lẫn nhau, đồng thời phải phù hợp với những đặc thù của tình dục người, phù hợp với chuẩn mực, đạo đức, văn hoá xã hội hiện đại. Một số hành vi tình dục thường được xã hội coi là không lành mạnh như: Ngoại tình, quan hệ tình dục với gái mại dâm, xâm hại tình dục…
2. NHỮNG LÝ DO KHIẾN VTN CÓ HÀNH VI TÌNH DỤC KHÔNG AN TOÀN
- VTN dễ rung động trước người bạn khác giới, những xúc cảm yêu đương phát triển nhanh và mạnh, dễ thay đổi bạn tình, có nhu cầu đòi hỏi được thoả mãn thường xuyên và ngay lập tức, không ý thức được hậu quả từ hành vi của mình.
- VTN có nhu cầu thử nghiệm, muốn khám phá khả năng trong quan hệ tình dục, tò mò và khó kiềm chế khi bị kích thích tình dục.
- VTN dễ bị dụ dỗ và bạo hành tình dục. Một số VTN có quan hệ với gái mại dâm, chích hút ma tuý.
- VTN thường không dám đề xuất việc sử dụng bao cao su, nhất là VTN nữ.
- Nữ VTN có nguy cơ nhiễm HIV cao hơn nam do đặc điểm giải phẫu sinh lý như đường sinh dục chưa phát triển toàn diện, và thiếu chất nhầy khi giao hợp dẫn đến những vết xước tăng khả năng lây nhiễm HIV.
- Các hành vi tình dục của VTN dễ bị ảnh hưởng của môi trường xung quanh (phim ảnh, internet, bạn bè đồng trang lứa, các thần tượng…).
3. TƯ VẤN VỀ TÌNH DỤC AN TOÀN VÀ LÀNH MẠNH CHO VTN
3.1. Giải thích về lợi ích của việc thực hành tình dục an toàn và lành mạnh
- VTN tự giác thực hành tình dục an toàn là tự bảo vệ mình và bảo vệ bạn tình:
+ Yên tâm, không lo có thai, do đó có khoái cảm hơn.
+ An toàn, ít có nguy cơ bị nhiễm các bệnh lây truyền qua đường tình dục, nhất là HIV/ AIDS.
+ Giảm bớt nguy cơ bị ung thư cổ tử cung (quan hệ tình dục sớm ở VTN dễ bị biến đổi bất thường ở lớp biểu mô che phủ cổ tử cung và có thể dẫn đến ung thư; nhiễm vi-rút HPV cũng dễ làm tăng nguy cơ ung thư cổ tử cung).
- VTN tự giác thực hành tình dục lành mạnh là tôn trọng bạn tình, không đặt bạn tình vào tình thế khó xử, không làm thương tổn bạn tình, đồng thời cũng không làm tổn thương đến những người xung quanh. Điều này giúp bảo vệ hạnh phúc bản thân và gia đình, bảo vệ sự lành mạnh cho thế hệ con cái, không làm phương hại đến đạo đức, các chuẩn mực văn hoá của xã hội hiện đại.
3.2. Các nội dung cần tư vấn
- Nguy cơ có thai và mắc các BLTQĐTD
+ VTN có thể có thai và mắc NKLTQĐTD nếu không thực hành tình dục an toàn và lành mạnh. VTN có thể có thai ngay trong lần quan hệ tình dục không được bảo vệ đầu tiên. VTN có thể mắc một hoặc nhiều NKLTQĐTD trong mỗi lần quan hệ tình dục không an toàn.
+ VTN cần biết nguyên tắc cơ bản của việc phòng NKLTQĐTD là tránh tiếp xúc với dịch của cơ thể đã nhiễm khuẩn (tinh dịch, dịch âm đạo, máu), và tránh tiếp xúc không bảo vệ với vùng bề mặt cơ thể đã nhiễm khuẩn. Vi khuẩn gây bệnh thường xâm nhập qua niêm mạc âm đạo, niệu đạo và miệng.
+ VTN cần hiểu khi mắc NKLTQĐTD, cần phải điều trị không chỉ riêng họ mà cả bạn tình (hay vợ chồng), điều trị đúng thuốc, đủ liều lượng và nên đến các địa chỉ tin cậy để được trợ giúp.
- Cần khuyến khích VTN lối sống biết kiềm chế, kiêng quan hệ tình dục có xâm nhập, tập trung vào hoạt động học tập, lao động, thể thao. Trong trường hợp VTN đã có quan hệ tình dục, cần tư vấn để họ chọn được các biện pháp an toàn, đáng tin cậy phù hợp.
- VTN cần được hỗ trợ để ý thức được trách nhiệm đối với bản thân và bạn tình của mình, đồng thời ý thức được các hậu quả có thể có do hành vi tình dục gây nên: có thai, BLTQĐTD, xâm phạm đến quyền của người khác, tạo nên những ảnh hưởng không tốt về đạo đức, lối sống…
- Tư vấn về kỹ năng sống và hướng dẫn sử dụng bao cao su:
+ Kỹ năng ra quyết định để cân nhắc quyết định đồng ý/không đồng ý quan hệ tình dục.
+ Kỹ năng từ chối để biết cách từ chối quan hệ tình dục.
+ Kỹ năng thương thuyết để biết cách thuyết phục bạn tình đồng ý sử dụng bao cao su sau khi quyết định quan hệ tình dục.
+ Kỹ năng sử dụng bao cao su để sử dụng bao cao su đúng cách.
- Giải thích những điều VTN thường hay hiểu lầm, ví dụ như:
+ Quan hệ tình dục có sử dụng bao cao su sẽ làm giảm khoái cảm, gây vô sinh, gây nhiễm khuẩn, gây bất tiện khi sử dụng.
+ Sử dụng thuốc diệt tinh trùng có tỉ lệ tránh thai cao và giúp tránh được NKLQĐTD.
+ Giao hợp ở tư thế đứng không thể có thai hoặc nếu người phụ nữ nằm trên trong lúc giao hợp thì cũng không có thai.
+ Sau khi xuất tinh, chỉ cần thụt rửa âm đạo bằng các dung dịch như dấm, nước chanh... thì có thể tránh thai.
B. BẠO HÀNH VỚI VỊ THÀNH NIÊN/THANH NIÊN
VTN/TN có thể đến khám tại cơ sở y tế với lý do bị bạo hành hoặc do hậu quả của bạo hành. Trong trường hợp phát hiện có vấn đề bạo hành, cán bộ y tế cần cung cấp cho VTN/TN các thông tin cần thiết về dịch vụ xã hội và cơ quan pháp luật liên quan có xem xét đến mức độ nghiêm trọng của bạo hành và mong muốn giải quyết của VTN/TN bị bạo hành.
1. CÁC HÌNH THỨC BẠO HÀNH Ở VTN
Có thể gặp các hình thái khác nhau của bạo hành như: bạo hành về thể chất, tinh thần và tình dục. Việc bạo hành ít khi chỉ có một hình thức đơn lẻ mà một VTN bị bạo hành một hình thức này cũng có khả năng bị các hình thức bạo hành khác. Bản thân Vị thành niên có thể là nạn nhân của bạo hành, đồng thời cũng có thể lại là người có thể gây ra bạo hành. Dù rằng dưới hình thái nào thì bạo hành cũng gây nên những ảnh hưởng không nhỏ đến sức khoẻ thể chất và tâm lý cho Vị thành niên. Đặc biệt là bạo hành tình dục có những ảnh hưởng trực tiếp đến SKSS/SKTD của Vị thành niên.
1.1. Bạo hành thể chất
Là những hình thức hành hạ thân thể gây ra cho VTN gồm: tát, bạt tai, cốc vào đầu, phát vào đùi, cấu véo, lắc vai, nhốt giam, xô ngã, đấm đá, nhốt, bắt nhịn ăn...
1.2. Bạo hành tinh thần
Bạo hành về tinh thần bao gồm những hình thức hành hạ uy hiếp về mặt tinh thần như: chửi mắng (dùng các từ thô lỗ, xúc phạm đến nhân phẩm); lăng mạ, xỉ nhục (ví con cái như những con vật hay các hình tượng xấu xa, ghê tởm), đuổi hoặc dọa đuổi ra khỏi nhà, xao lãng, bỏ rơi, không công nhận...
1.3. Bạo hành tình dục
Bạo hành tình dục là tất cả những hành vi quấy rối, lạm dụng, cưỡng ép Vị thành niên để thực hiện bất kỳ hành vi tình dục nào làm tổn hại đến thể chất và tinh thần của Vị thành niên bao gồm việc sử dụng các từ ngữ dâm ô, động chạm, sờ mó một cách dâm đãng, ép buộc thực hiện tình dục bằng tay hoặc bằng miệng trên một người khác hoặc tình dục có xâm nhập đường miệng, âm đạo hoặc hậu môn, hoặc bị ép phải chứng kiến các hành vi tình dục hoặc xem các hình ảnh khiêu dâm. Những hành vi này có thể là bị ép buộc, cưỡng ép hoặc thậm chí là có sự đồng thuận của người bị hại nhưng vẫn bị coi là bạo hành vì một trẻ em hoặc VTN có thể chưa có đầy đủ năng lực để đưa ra sự đồng ý thực sự.
2. HẬU QUẢ CỦA BẠO HÀNH
- Có thể dẫn đến thương tích, tàn tật, tử vong.
- Các tổn thương về tâm lý: rối loạn hành vi, trầm cảm, lo âu, mất ngủ, tự tử...
- Rối loạn chức năng tình dục: lãnh cảm...
- Bỏ học, bỏ việc, xa lánh mọi người.
- Tâm lý trả thù, bất cần, thậm chí có thể khiến VTN đã bị xâm hại nay lại trở thành kẻ đi xâm hại.
- Các hậu quả SKSS: có thai ngoài ý muốn và các hệ luỵ của nó như: phá thai không an toàn, làm mẹ ở tuổi VTN;, nhiễm các bệnh lây qua đường tình dục, nhiễm HIV/AIDS, viêm nhiễm phụ khoa...
3. NGUYÊN NHÂN CỦA BẠO HÀNH VỊ THÀNH NIÊN:
3.1. Vị thành niên là nạn nhân của bạo hành:
- Hoàn cảnh kinh tế quá khó khăn.
- Sống trong gia đình có những yếu tố nguy cơ như: sử dụng ma tuý, tệ nạn xã hội (mua bán dâm, kiếm tiền bất hợp pháp...), gia đình thường xuyên bất hoà, xung đột...
- VTN lang thang, VTN sống xa gia đình, VTN bị bỏ rơi, mồ côi...
- VTN bị tàn tật, tâm thần.
- VTN sống trong tù, trường giáo dưỡng.
- VTN đồng tính luyến ái (do bị kỳ thị, do mặc cảm...)
3.2. Vị thành niên là người gây ra bạo hành:
- Sự thay đổi về tâm sinh lý ở tuổi Vị thành niên nếu không được sự hướng dẫn và hỗ trợ kịp thời sẽ có thể dẫn đến những hành vi liên quan đến việc bị bạo hành hoặc đi bạo hành người khác.
- Ảnh hưởng của những nguồn thông tin không lành mạnh
- Hậu quả của bạo hành gia đình
- Lạm dụng các chất gây nghiện
- Phản ứng tiêu cực trước những điều xảy ra trong cuộc sống
- Để chứng tỏ mình với bạn bè, để đua đòi...
- Tổ chức bán dâm/buôn bán tình dục để kiếm tiền.
4. CÁC DẤU HIỆU GIÚP PHÁT HIỆN BẠO HÀNH TÌNH DỤC Ở VỊ THÀNH NIÊN:
4.1. Các dấu hiệu thực thể:
- Các vết thâm tím, chảy máu, sưng đau, đặc biệt có liên quan đến bộ phận sinh dục
- Đi lại, ngồi đứng khó khăn, quần áo rách, bẩn, có dính máu
- Ra máu, dịch âm đạo hoặc dương vật
- Đau bụng, đau vùng hạ vị
- Nhiễm khuẩn tiết niệu tái diễn, có thể đại tiểu tiện không tự chủ
- Có các dấu hiệu nhiễm bệnh lây qua đường tình dục: u nhú, sùi mào gà, Herpes..
- Có thai
4.2. Các dấu hiệu hành vi và tinh thần:
- Rối loạn tinh thần, cảm giác tự ti
- Lo lắng, sợ sệt, xa lánh, trốn chạy.
- Trầm cảm, mặc cảm tội lỗi, hổ thẹn, có biểu hiện doạ tự tử, tự tử
- Mất ngủ, không ăn, ăn không ngon
- Lạm dụng chất gây nghiện
- Rối loạn về tình dục, sợ hãi, ghê tởm các hành vi tình dục, không có khả năng phân biệt giữa các hành vi tình cảm và tình dục
- Có hoạt động tình dục sớm
- Có thể có hành vi xâm hại, lạm dụng người khác
4.3. Những câu hỏi thường dùng để xác định những VTN bị bạo hành
- Trước đây tôi đã gặp một người trẻ tuổi có những vết thương tương tự như của em, tôi thường nghĩ rằng họ bị ai đó đánh. Điều đó có đúng cho trường hợp của em không?
- Có khi có những VTN đến đây với những triệu chứng tương tự như của em và họ là nạn nhân của bạo hành, điều đó có đúng trong trường hợp của em không?
- Trước đây tôi gặp 1 bạn gái trẻ bị người lớn tuổi hơn là họ hàng bắt phải tham gia vào những hoạt động tình dục, em có nghĩ điều đó cũng đúng với mình không ?
- Em đã bao giờ bị đụng chạm, khiêu dâm mặc dù em không muốn không? Nếu có em có thể kể cho tôi nghe được không?
- Có ai đánh em bao giờ chưa?
- Em nói rằng bạn trai của em (hoặc bố của em) thường uống rượu, anh ấy/ông ấy có hay nổi cáu khi ông ấy say không?
4.4. Khám thực thể
- Một cán bộ y tế cùng giới hoặc một người khác cùng giới với khách hàng nên có mặt trong phòng khám trong suốt thời gian khám VTN nữ.
- Một số nạn nhân sau bạo hành thường cảm thấy bị tổn thương khi khám thực thể. Cán bộ y tế cần đồng ý nếu khách hàng thay đổi lịch đến khám, và không bao giờ tỏ ra mất kiên nhẫn hay khó chịu.
- VTN có thể yêu cầu nhân viên y tế dừng việc khám lại bất kỳ lúc nào cảm thấy không thoải mái.
- Nhân viên y tế khi hỏi về những tổn thương quan sát được với một thái độ rất bình thường và không phán xét - Điều này hết sức quan trọng. Ví dụ: “Tôi nhìn thấy em có một vết rách ở đây, em có đau không?”.
- Chỉ giải thích về những chẩn đoán hoặc hỏi thêm về việc bị hành hạ khi VTN đã mặc lại quần áo đầy đủ và việc khám bệnh đã kết thúc.
5. NHỮNG VIỆC NGƯỜI CUNG CẤP DỊCH VỤ CÓ THỂ LÀM:
5.1. Đối với những trường hợp khách hàng VTN bị bạo hành
- Nhận biết có bạo hành xảy ra với khách hàng VTN
- Cung cấp thông tin về bạo hành ở những nơi có khách hàng (tranh ảnh, tờ rơi, áp phích... ở phòng đợi, phòng tư vấn...)
- Bày tỏ thái độ thông cảm, tôn trọng và động viên
- Hỏi tiền sử và thăm khám kỹ để tránh bỏ sót các tổn thương
- Điều trị, chuyển đến các cơ sở phù hợp hoặc chuyển tuyến khi cần (bao gồm cả việc sử dụng thuốc tránh thai khẩn cấp nếu VTN nữ bị cưỡng hiếp trong vòng 120 giờ)
- Tư vấn cho VTN những nội dung liên quan đến bạo hành, hỗ trợ tâm lý cho họ
- Đảm bảo bí mật và riêng tư đối với những thông tin của nạn nhân
- Hỗ trợ VTN tìm người giúp đỡ, tìm nơi an toàn, tìm đến các dịch vụ xã hội trợ giúp
- Ghi chép thật đầy đủ, lưu hồ sơ theo đúng quy định pháp lý, xem thêm bài “Sàng lọc và đáp ứng của nhân viên y tế đối với bạo hành phụ nữ” và bài “Tư vấn cho phụ nữ bị bạo hành”.
5.2. Dự phòng và giảm thiểu hậu quả của bạo hành:
- Tham gia các hoạt động giáo dục và dự phòng bạo hành tại cộng đồng, trường học.
- Cung cấp các thông tin về bạo hành cho các khách hàng, đặc biệt chú trọng khách hàng VTN, ngay cả khi họ đến cơ sở y tế không phải vì vấn đề bạo hành.
- Phát hiện và ngăn ngừa những dấu hiệu, những biểu hiện có thể dẫn tới bạo hành.
- Hỗ trợ và tư vấn cho những VTN đã bị xâm hại để giúp họ vượt qua stress, lấy lại sự cân bằng tâm lý, tránh được cảm giác muốn trả thù, buông trôi.
- Đảm bảo các quyền của VTN, nhấn mạnh rằng VTN đều có quyền được bảo vệ tránh khỏi mọi hình thức bạo hành
BẠO HÀNH VỚI PHỤ NỮ: SÀNG LỌC, TƯ VẤN VÀ XỬ TRÍ
|
TÓM TẮT Là một vấn đề nghiêm trọng của bất bình đẳng giới, đòi hỏi các giải pháp phải đồng bộ trong nhiều lĩnh vực, bao gồm chăm sóc y tế. |
A. KHÁI NIỆM CHUNG
1. ĐỊNH NGHĨA.
Bạo hành đối với phụ nữ là bất cứ hành động bạo lực nào trên cơ sở giới gây ra, hoặc có thể gây ra tổn hại cho phụ nữ về mặt thể chất, tình dục hoặc về tâm lý hay kinh tế, bao gồm cả việc đe doạ thực hiện những hành động đó, ép buộc hay cố tình tước đoạt một cách tùy tiện sự tự do, dù xảy ra ở nơi công cộng hay đời sống riêng tư.
Bạo hành đối với phụ nữ vi phạm nghiêm trọng những quyền con người cơ bản nhất và mang mầu sắc bất bình đẳng giới rõ rệt. Đây cũng là nguyên nhân gây tử vong và suy giảm sức khỏe cho phụ nữ ở độ tuổi sinh sản.
2. NHẬN DIỆN CÁC BIỂU HIỆN BẠO HÀNH.
- Bạo hành tâm lý: lấn át ý kiến, mắng chửi, xúc phạm nhân phẩm, bôi nhọ danh dự, uy tín, lăng nhục, cô lập, đe doạ bỏ rơi, hành hạ con cái (nhất là con riêng của vợ) nhằm làm cho người phụ nữ đau khổ.
- Bạo hành thể chất: tạt tai, túm tóc, tát, đấm, đá, bóp cổ, giam hãm hay nhốt, tạt acid, dùng hung khí… gây thương tổn cho người phụ nữ, thậm chí gây chết người.
- Bạo hành về sinh sản và tình dục: bị ngược đãi trong khi mang thai, cưỡng bức tình dục; không cho sử dụng biện pháp tránh thai, ép buộc vợ phải sinh bằng được con trai, xúi giục vợ đi vào con đường làm gái điếm hay mỹ nhân kế vì mục đích tư lợi.
- Bạo hành về kinh tế: không cho vợ kiếm việc làm, buộc vợ phải lệ thuộc về kinh tế, chiếm đoạt tiền và tài sản riêng của vợ.
3. HẬU QUẢ BẠO HÀNH ĐỐI VỚI SỨC KHỎE PHỤ NỮ.
Các hậu quả cụ thể bao gồm:
3.1. Hậu quả gây tử vong: giết người, tự tử, tử vong mẹ.
3.2. Hậu quả thể chất: thương tật, tàn tật vĩnh viễn, sức khỏe yếu… những hành vi sức khỏe tiêu cực: hút thuốc, lạm dụng rượu, ma túy và xuất hiện các bệnh mạn tính.
3.3. Hậu quả đến sức khỏe sinh sản: có thai không mong muốn, các bệnh viêm nhiễm đường sinh sản, HIV, rối loạn kinh nguyệt, nạo thai không an toàn, biến chứng do nạo thai, sẩy thai, trẻ sơ sinh thiếu cân, viêm nhiễm tiểu khung, rối loạn chức năng tình dục.
3.4. Hậu quả đến sức khỏe tinh thần: stress sau chấn thương, trầm cảm, lo hãi, trạng thái hoảng loạn, rối loạn về ăn uống, rối loạn tiêu hóa.
3.5. Các hậu quả khác:
- Về kinh tế-xã hội: gây tốn kém cho ngân sách y tế - xã hội của quốc gia, ảnh hưởng đến thu nhập của từng gia đình (chữa trị thương tích, giảm năng suất lao động, con cái không được chăm sóc chu đáo, cản trở cơ hội được học hành và có việc làm của phụ nữ...).
- Đối với trẻ em: trẻ em trong những gia đình thường xuyên phải chứng kiến cảnh bố mẹ xung đột sau này cũng rất có thể trở thành những kẻ vũ phu, lập lại những hành vi như cha mẹ hoặc có những vấn đề về hành vi như lo sợ, trầm cảm, stress sau chấn thương. Trẻ em cũng có nguy cơ bị chết oan do hành vi bạo hành từ cha mẹ chúng.
- Tiếp cận với rượu, ma túy: để tự xoa dịu khi có những vấn đề gây hoảng loạn, giúp họ đối phó với những ý nghĩ dằn vặt, những ký ức liên quan đến sự cố gây chấn thương. Rượu và ma túy có thể là một giải pháp tức thời, có hiệu quả nhanh nhưng lại có thể dẫn đến những vấn đề nghiêm trọng hơn, mất khả năng kiểm soát bản thân.
4. MỘT SỐ GIẢ THUYẾT VỀ NGUYÊN NHÂN.
Không có nguyên nhân duy nhất cho mọi hình thái bạo hành. Bạo hành đối với phụ nữ là vấn đề rất phức tạp do nhiều nguyên nhân khác nhau, theo các nhà tâm lý có thể có vai trò của yếu tố sinh học thần kinh, yếu tố nhân cách (nội tâm), yếu tố xã hội và những tình huống tác động đến đời sống gia đình.
- Ý thức gia trưởng, trọng nam khinh nữ, có nguồn gốc từ những ảnh hưởng của tư tưởng phong kiến đặc biệt định kiến giới (nam giới tự coi mình ở vị trí cao hơn vợ, có quyền bắt vợ phải phục tùng).
- Sự tuyên truyền, giáo dục và can thiệp chưa đủ mạnh của cộng đồng để ngăn chặn tệ nạn bạo hành đối với phụ nữ.
- Sự thiếu hiểu biết của người dân về pháp luật liên quan đến mối quan hệ bất bình đẳng giới giữa nam và nữ còn hạn chế, sự yếu đuối, cam chịu, ít hiểu biết và phụ thuộc kinh tế của chính phụ nữ đã nuôi dưỡng thêm sự đối xử bất bình đẳng của số đàn ông có tư tưởng gia trưởng.
5. VAI TRÒ CỦA CÁN BỘ Y TẾ.
- Vấn đề bạo hành phụ nữ là vấn đề lớn và phức tạp, không dễ có giải pháp, ngành y tế không thể đơn độc giải quyết nhưng với thái độ nhạy cảm và những nỗ lực thì có thể góp phần làm giảm bạo hành phụ nữ.
- Cán bộ y tế cần nhận thức rằng bạo hành phụ nữ do chồng/bạn tình có tác động xấu trực tiếp đến nhiều vấn đề sức khỏe quan trọng như làm mẹ an toàn, KHHGĐ và phòng tránh các bệnh LTQĐTD, HIV/AIDS.
- Cung cấp thông tin về bạo hành phụ nữ cần bắt đầu ngay từ phòng chờ của người bệnh.
Trưng bày những panô, áp phích với những thông điệp phòng chống bạo hành phụ nữ và giới thiệu các địa chỉ giúp đỡ phụ nữ bị bạo hành.
- Người cán bộ y tế cơ sở có vai trò rất lớn trong việc phát hiện dấu hiệu của bạo hành khi phụ nữ đến cơ sở y tế khám bệnh hoặc đến do những lý do khác. Cán bộ y tế có thể là những người đầu tiên tiếp xúc với phụ nữ bị tổn thương do bạo hành, cung cấp thông tin và hỗ trợ phụ nữ bị bạo hành. Do đó họ phải được đào tạo về kỹ năng tiếp xúc và ghi chép hồ sơ, bệnh án, sổ sách chuyên biệt cho những khách hàng này.
- Những nhà quản lý y tế cũng có thể giúp cộng đồng hiểu rõ hơn về bạo hành phụ nữ vì họ ý thức được đó là nguyên nhân quan trọng gây ra tình trạng suy yếu và huỷ hoại sức khỏe phụ nữ, cung cấp thông tin cho các cơ quan truyền thông đại chúng, đề ra những hướng dẫn để có thể nâng cao khả năng nhận biết và xử trí những trường hợp bạo hành hay lạm dụng phụ nữ.
B. SÀNG LỌC VÀ XỬ TRÍ CỦA NHÂN VIÊN Y TẾ ĐỐI VỚI PHỤ NỮ BỊ BẠO HÀNH
1. LÝ DO PHẢI SÀNG LỌC PHỤ NỮ BỊ BẠO HÀNH
1.1. Lợi ích cho nạn nhân khi được sàng lọc:
- Phá vỡ sự im lặng và tạo cơ hội để nói về bạo hành gia đình.
- Có được chẩn đoán chính xác từ nhân viên y tế.
- Giúp khách hàng cảm thấy dễ chịu hơn.
- Tăng cường mối liên hệ với nhân viên y tế.
- Đem lại sự hi vọng cho phụ nữ.
- Nhận được sự chăm sóc và chuyển tới những địa chỉ giúp đỡ phù hợp.
- Thể hiện được quyền của khách hàng
1. 2. Lợi ích đối với nhân viên các cơ sở y tế khi sàng lọc:
- Nếu phát hiện sớm bạo hành, việc điều trị sẽ hiệu quả hơn (giảm chi phí và thời gian điều trị).
- Có thêm kỹ năng mới để giúp khách hàng bị bạo hành.
- Hiểu khách hàng hơn.
- Tăng cường quan hệ với khách hàng.
- Tăng cường chất lượng chăm sóc y tế đối với phụ nữ bị bạo hành.
- Cảm thấy hữu ích vì đã giúp đỡ được nhiều cho phụ nữ bị bạo hành.
2. CẢN TRỞ TỪ PHÍA KHÁCH HÀNG VÀ NHÂN VIÊN Y TẾ KHI TIẾT LỘ VÀ HỎI VỀ BẠO HÀNH
2.1. Lý do khách hàng đến cơ sở y tế không tiết lộ bị bạo hành?
Gồm nhiều lý do, có thể đơn độc nhưng phần lớn là các lý do phối hợp, khiến phụ nữ không muốn tiết lộ:
- Lo sợ: cho sự an toàn của bản thân, con cái hoặc các thành viên khác trong gia đình.
- Rào cản về vai trò giới: phụ nữ được giáo dục là người nên nhẫn nhịn (chồng giận thì vợ làm lành) và cảm thấy rằng tiết lộ bạo hành là thừa nhận thất bại trong hôn nhân của họ.
- Các giá trị và văn hoá truyền thống: vẫn tồn tại những ý nghĩ về sự ràng buộc trong hôn nhân, chồng là chủ gia đình và vợ có nghĩa vụ phục tùng.
- Xấu hổ: cũng có nguồn gốc từ ý thức hệ về vai trò giới trong gia đình, người phụ nữ không muốn để người ngoài biết những chuyện không hay của vợ chồng.
- Vì con cái: không muốn phá vỡ hôn nhân vì lợi ích của con cái.
- Thiếu sự trợ giúp: sự cô lập có thể khiến phụ nữ phải phụ thuộc vào chồng/bạn tình. Hoàn cảnh kinh tế khó khăn và sự xa cách với gia đình, bạn bè có thể khiến phụ nữ bị cô lập.
- Thiếu nguồn lực: không có nguồn tài chính để tìm kiếm sự giúp đỡ (y tế, luật pháp...).
- Người chồng/bạn tình hứa sửa chữa, thay đổi: người phụ nữ tin vào điều đó và không vội tố cáo.
- Phản ứng của gia đình, bạn bè và đồng nghiệp: sợ mọi người không tin, thậm chí còn phê phán, lên án coi như người có lỗi hay khuyên phải chấp nhận bạo hành.
- Vẫn còn yêu chồng/bạn tình: rất nhiều phụ nữ kết hôn vì tình yêu; tình cảm đó không thể biến mất một cách đơn giản khi đối mặt với khó khăn, nhất là khi sau bạo hành, người phụ nữ lại được xoa dịu và lại nhen nhóm hi vọng rằng bạo hành sẽ không xảy ra nữa.
2.2. Những cản trở khiến nhân viên y tế không hỏi về bạo hành
- Do quá bận rộn
- Chưa được tập huấn, thiếu kỹ năng
- Nghĩ rằng có thể làm tổn thương người phụ nữ
- Cho rằng sự giúp đỡ của họ có thể không đầy đủ
- Không biết các dịch vụ giúp giải quyết bạo hành gia đình
- Coi là việc cá nhân của khách hàng.
3. CÁC NGUYÊN TẮC KHI SÀNG LỌC PHỤ NỮ BỊ BẠO HÀNH
- Thực hiện sàng lọc với tất cả khách hàng nữ đến nhận dịch vụ: bất kỳ một phụ nữ nào đến cơ sở y tế nhận dịch vụ sức khoẻ sinh sản (SKSS) cũng có thể là nạn nhân của bạo hành đối với phụ nữ, và trong rất nhiều trường hợp khó có thể biết được ai là nạn nhân. Vì thế, tất cả khách hàng đến nhận dịch vụ SKSS cần được sàng lọc, phát hiện bạo hành ngay từ phòng khám.
- Đảm bảo bí mật thông tin của khách hàng. Chỉ hỏi khi không có mặt người khác, ngoài khách hàng và nhân viên y tế.
- Sau khi khám nếu cần hỏi thêm những câu hỏi liên quan đến bạo hành, chờ khách hàng khi đã mặc đầy đủ quần áo để họ cảm thấy được tôn trọng.
- Hỏi khách hàng với một thái độ đồng cảm và không phán xét. Tuỳ từng khách hàng mà đặt câu hỏi trực tiếp hay gián tiếp. Cán bộ y tế cần thật kiên nhẫn, tế nhị vì giúp phụ nữ nói ra được những ấm ức là bước quan trọng để chống tệ nạn bạo hành.
4. QUY TRÌNH SÀNG LỌC:
4.1. Hỏi và quan sát khách hàng: xem họ có bị xâm phạm về mặt thể chất, tâm lý và tình dục không.
Để khách hàng không cảm thấy đột ngột, nên giải thích vì sao lại đặt ra những câu hỏi: “Bạo hành đối với phụ nữ là vấn đề liên quan đến sức khoẻ, vì thế chúng tôi hỏi tất cả khách hàng nữ về vấn đề này để có thể giúp đỡ họ”.
Hỏi và quan sát khách hàng xem họ có bị xâm phạm về mặt thể chất, tâm lý và tình dục không
Để sàng lọc bạo hành do chồng/bạn tình, có thể hỏi: “đã có rất nhiều phụ nữ đến cơ sở y tế của chúng tôi đã từng bị người thân trong gia đình như chồng/bạn tình đánh đập, chửi mắng hoặc bị cưỡng ép phải quan hệ tình dục? Điều đó có xảy ra với chị không?”
Để sàng lọc cưỡng ép tình dục, hiếp dâm, có thể hỏi: “Có bao giờ chị bị người thân hoặc thậm chí người lạ buộc phải quan hệ tình dục không?”
4.2. Khám thực thể: tôn trọng yêu cầu về nhân sự và cách tiếp cận. Một nhân viên y tế nữ nên có mặt trong suốt thời gian khám người phụ nữ bị bạo hành. Cách tiếp cận gồm 3 chữ T: tổng thể (không bỏ sót những tổn thương thể chất, tâm lý, những vấn đề đặc thù của mỗi cá nhân); tôn trọng; tế nhị.
Nạn nhân sau bạo hành thường nhạy cảm, dễ bị tổn thương nên không đồng ý khám ngay cả khi đã bước vào phòng. Cán bộ y tế cần giải thích rằng nạn nhân có quyền yêu cầu ngừng tiến trình khám bất cứ lúc nào khi cảm thấy không thoải mái.....
Khi nhận thấy một tổn thương, chỉ tỏ thái độ bình thường, không gây hoang mang hay xúc phạm, ví dụ “Có một vết rách ở đây, chị có đau không ?”; tránh những bình luận như “Khí hư giống như bệnh lậu” hoặc đặt những câu hỏi nhạy cảm “ngoài chồng, chị có bạn tình khác không”.
Lưu ý các dấu hiệu có thể liên quan đến bạo hành
(a) Các dấu hiệu thực thể:
- Đi lại hoặc ngồi khó khăn.
- Tổn thương ở mắt, vết bầm tím, chảy máu, bỏng hoặc rách da không có lý do.
- Quần áo hoặc quần áo lót rách nát, dính máu.
- Đau bụng.
- Suy dinh dưỡng
(b) Các dấu hiệu tổn thương liên quan đến SKSS:
- Rối loạn chức năng tình dục.
- Bị bệnh phụ khoa, sảy thai, đau vùng tiểu khung mãn tính.
- Tổn thương bộ phận sinh dục nữ.
- Không sử dụng biện pháp tránh thai nào mặc dù không muốn có thai
- Nạo thai nhiều lần
- Mắc các bệnh lây truyền qua đường tình dục, nhiễm HIV/AIDS
- Vết thương trong quá trình mang thai: vết thương ở bụng
- Đại, tiểu tiện không tự chủ.
- Nhiễm khuẩn tiết niệu tái phát.
(c) Các dấu hiệu tình cảm và hành vi
- Có biểu hiện rối loạn tinh thần sau bạo hành.
- Thiếu lòng tự tin, sợ hãi, bồn chồn, xấu hổ, trầm cảm, xa lánh mọi người.
- Mặc cảm phạm tội, không dám biểu lộ cả sự tức giận.
- Mất ngủ, ăn không ngon.
- Biện hộ hay nói nhẹ đi về hành vi của chồng.
- Có ý định tự tử hoặc rời bỏ gia đình.
5. XỬ TRÍ CỦA CÁN BỘ Y TẾ
5.1. Xử trí khi phát hiện khách hàng bị bạo hành
- Hỏi toàn bộ tiền sử về bạo hành và ghi chép vào hồ sơ (Tham khảo Phiếu ghi chép thông tin khách hàng nữ bị bạo hành dưới đây). Những thông tin này bao gồm: dạng bạo hành giới, xảy ra khi nào, đánh dấu vào sơ đồ cơ thể người về những vết thương thể chất như các vết bầm tím hoặc vết sẹo, tiền sử bị ngược đãi, đánh giá sự an toàn, các bước xử lý của nhân viên y tế và chuyển tới địa chỉ giúp đỡ. Việc ghi chép này rất quan trọng vì có thể giúp đỡ cho nhân viên y tế và có thể được sử dụng như chứng cứ để buộc tội. Vì thế, cần ghi chép khách quan, trung thực, tránh bình luận liên quan đến bạo hành. Lưu ý là phần ghi chép này chỉ lưu trong hồ sơ bệnh viện. Không ghi thông tin liên quan đến bạo hành trong phiếu khám của bệnh nhân.
- Điều trị y tế:
+ Đảm bảo những thương tổn thực thể của khách hàng đều được điều trị chu đáo hoặc chuyển khách hàng tới các bộ phận chuyên môn khác trong cùng cơ sở nếu cần, hoặc cơ sở y tế cấp cao hơn.
+ Trong trường hợp người bệnh bị hãm hiếp, cung cấp thuốc tránh thai khẩn cấp khi sự việc xảy ra càng sớm càng tốt (xem bài “Các biện pháp tránh thai khẩn cấp”; cung cấp xét nghiệm thai hoặc chuyển lên tuyến trên.
+ Nếu khách hàng có thai ngoài ý muốn: tư vấn và tạo điều kiện cho người bệnh đến cơ sở y tế cung cấp dịch vụ phá thai.
+ Tư vấn, cung cấp thông tin nâng cao nhận thức về bạo hành phụ nữ và quyền được chăm sóc bảo vệ.
+ Nhấn mạnh tới sự an toàn của khách hàng và con cái. Những câu hỏi có thể sử dụng khi nói về vấn đề này là: “Chị có cảm thấy an toàn khi về nhà bây giờ không?”; “Chúng ta có thể nói về những việc cần làm nếu sự an toàn của chị hoặc con chị bị đe doạ”; “Chị có thể liên lạc với ai trong trường hợp khẩn cấp?”; “Chị và con chị có thể ở nhà ai nếu cần thiết ?”; “Chị có số điện thoại khẩn cấp của công an không ?”.
+ Giới thiệu khách hàng bị bạo hành đến các cơ sở giúp đỡ khác ngoài y tế (tư vấn, chuyên gia tâm lý, công an, toà án, chính quyền, hội phụ nữ.v.v.). Những câu nói gợi ý hướng khách hàng tìm sự trợ giúp ngoài y tế; “Chị nghĩ thế nào nếu nói với ai đó về tình trạng bị bạo hành của mình?”; “Có khó khăn đối với chị khi làm việc đó không?”; “Chị có nghĩa rằng sẽ hữu ích nếu nói với ai đó về tình trạng bị bạo hành của mình?”.
+ Hẹn khám lại.
+ Trong trường hợp phát hiện nguy hiểm đến tính mạng người phụ nữ, cần thông báo chính quyền, công an, nhằm bảo vệ và ngăn chặn bằng pháp luật
5.2. Nếu khách hàng không tiết lộ về bạo hành nhưng nhân viên y tế nghi ngờ, hoặc khách hàng trả lời đã từng bị bạo hành nhưng hiện tại không bị
- Chia sẻ với khách hàng: bạo hành phụ nữ có thể sẽ xảy ra với họ.
- Cung cấp những thông tin về bạo hành phụ nữ.
- Giới thiệu với khách hàng cơ sở y tế sẵn sàng giúp đỡ nạn nhân bị bạo hành.
- Để ý thái độ và hành vi của người đàn ông đưa nạn nhân đến, phát hiện những biểu hiện đáng ngờ.
- Ghi chép nghi ngờ này vào hồ sơ bệnh viện để có thể theo dõi sau này
- Giới thiệu khách hàng về các cơ sở khác ngoài y tế có thể giúp đỡ phụ nữ bị bạo hành (Tư vấn, công an, văn phòng luật sư, chính quyền, hội phụ nữ.v.v.).
PHỤ LỤC: PHIẾU GHI CHÉP THÔNG TIN CỦA KHÁCH HÀNG BỊ BẠO HÀNH
Tên cơ sở y tế
....................................
....................................
PHIẾU GHI CHÉP THÔNG TIN KHÁCH HÀNG NỮ BỊ BẠO HÀNH
Ngày......tháng.....năm.....
I. Phần hành chính:
Họ và tên khách hàng.................................................................................... Tuổi....................
Địa chỉ.................................................................................................................................
Điện thoại (nếu có)..............................................................................................................
Khi cần báo tin cho ai (địa chỉ, điện thoại)..........................................................................
.............................................................................................................................................
Nghề nghiệp.........................................................................................................................
Trình độ học vấn..................................................................................................................
Tình trạng hôn nhân.............................................................................................................
Chưa có gia đình £ Ly hôn £ Goá £
Có gia đình £ Ly thân £
Có chồng bao nhiêu năm: ..........................................................................................................
Số con: ...............................................Trai..................... Gái..................................................
Tên người gây bạo hành:
Quan hệ với khách hàng:
Chồng ¨ Người trong gia đình ¨ Người ngoài ¨ Khác ¨
II. Loại hình bạo hành:
Bạo hành do chồng/bạn tình ¨ Hiếp dâm ¨
Lạm dụng tình dục ¨ Nghi ngờ ¨
III. Khám và điều trị:
1. Lời khai của khách hàng/người nhà khách hàng: (Tiền sử bệnh tật trước đây, tiền sử tình dục (lạm dụng, cưỡng ép, bệnh lây truyền qua đường tình dục...), tiền sử bị các biến chứng, tiền sử bị ngược đãi).
......................................................................................................................................................
......................................................................................................................................................
.............................................................................................................................................
.............................................................................................................................................
2. Khám thực thể: (Vết thương hiện tại: loại bạo hành, xảy ra khi nào, điền vào sơ đồ cơ thể những chứng cứ như các vết bầm, vết sẹo, .v.v. )
Sơ đồ cơ thể:
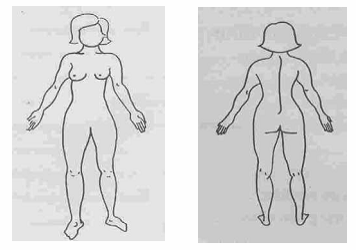
.............................................................................................................................................
.............................................................................................................................................
.............................................................................................................................................
3. Các biện pháp điều trị (điều trị/cho đơn):
......................................................................................................................................................
......................................................................................................................................................
......................................................................................................................................................
4. Đánh giá sự an toàn: (bệnh nhân hiện có bị đe doạ gì không)
......................................................................................................................................................
......................................................................................................................................................
......................................................................................................................................................
5. Có nhập viện không: Có ¨ Không ¨
6. Điều trị: Từ ngày................ đến..............................
7. Tình trạng sức khoẻ lúc ra viện (các tổn thương như thế nào? đã hồi phục chưa?)
......................................................................................................................................................
......................................................................................................................................................
......................................................................................................................................................
8. Chuyển đến các dịch vụ có liên quan:
1. Chuyển viện ..........................................................................................................................
-
-
-
2. Chuyển tới các nguồn hỗ trợ
|
|
Ngày tháng năm |
C. TƯ VẤN PHỤ NỮ BỊ BẠO HÀNH
1. MỤC ĐÍCH TƯ VẤN
- Xác định mức độ an toàn của khách hàng, con cái họ và thảo luận kế hoạch an toàn.
- Xác định các nguy cơ liên quan đến sức khoẻ sinh sản tình dục và giúp khách hàng phòng các nguy cơ này.
- Giúp khách hàng nhận biết được họ đang là nạn nhân của bạo hành và biết được bạo hành là hành vi không chấp nhận được.
- Giúp khách hàng chia sẻ, giải toả cảm xúc, động viên, an ủi khách hàng, giúp khách hàng tự tin và có thể tự ra quyết định.
- Cung cấp cho khách hàng các địa chỉ hỗ trợ trong và ngoài hệ thống y tế và giúp khách hàng liên hệ với các cơ quan hỗ trợ nếu cần.
2. CÁC BƯỚC TƯ VẤN
Tư vấn cho phụ nữ bị bạo hành cũng tuân thủ các nguyên tắc, kĩ năng, và các bước của tư vấn sức khoẻ sinh sản. Hai kỹ năng đặc biệt quan trọng trong tư vấn cho phụ nữ bị bạo hành là “tạo mối quan hệ” và kỹ năng “lắng nghe”. Kỹ năng “tạo mối quan hệ” đặc biệt quan trọng trong tư vấn bạo hành phụ nữ vì chỉ khi thực sự tin cậy, phụ nữ mới sẵn sàng chia sẻ các vấn đề nhạy cảm như bị bạo hành. Kỹ năng “lắng nghe” không chỉ giúp người tư vấn hiểu được tâm tư tình cảm, nguyện vọng của khách hàng mà còn giúp khách hàng thấy rằng vấn đề của họ thực sự được cán bộ tư vấn quan tâm. Việc lắng nghe tích cực của cán bộ tư vấn sẽ làm khách hàng tin tưởng và sẵn sàng thổ lộ hơn.
2.1. Gặp gỡ
- Trao đổi với khách hàng rằng cơ sở y tế là một trong những nơi có thể giúp đỡ khách hàng bị bạo hành, việc khách hàng cho cán bộ y tế biết mình đang bị bạo hành là một việc rất tốt vì điều đó sẽ giúp cán bộ y tế hỗ trợ khách hàng hiệu quả hơn. Ví dụ: “Tôi rất tiếc vì điều này đã xảy ra với chị, xin hỏi thêm một vài câu nữa về vấn đề bạo hành để có thể giúp chị tốt hơn”; “Chị có thể kể thêm với tôi về điều gì đã xảy ra với chị?”; “Chị chưa từng nói với ai về vấn đề này, đây hẳn là một bước ngoặt lớn khi kể với tôi về điều này.”
- Giải thích để khách hàng hiểu cuộc tư vấn có thể không làm giảm bạo hành ngay được nhưng sẽ giúp khách hàng giảm thiểu nguy cơ liên quan đến sức khoẻ sinh sản tình dục của khách hàng và đảm bảo an toàn cho khách hàng và con cái họ; Đặc biệt qua cuộc tư vấn này, nhân viên y tế có thể giúp khách hàng kết nối đến các hỗ trợ trong và ngoài y tế khác khi việc hỗ trợ nằm ngoài khả năng của cơ sở. Ví dụ: tư vấn viên có thể nói với khách hàng “Chị biết đấy, đây là một vấn đề phức tạp và diễn ra với chị trong thời gian dài, vì vậy chúng ta không thể giải quyết chỉ trong ngày một ngày hai. Trong buổi nói chuyện hôm nay, chúng ta có thể cùng nhau xác định được các nguy cơ liên quan đến sức khoẻ sinh sản tình dục và sự an toàn của chị để giúp giảm thiểu tối đa các nguy cơ này. Chúng tôi hy vọng sau buổi nói chuyện này chị sẽ hiểu rõ vấn đề của mình hơn và từ đó có các quyết định phù hợp hơn.”
- Khẳng định với khách hàng về tính bí mật thông tin của cuộc tư vấn cũng như quyền của khách hàng không phải trả lời tất cả các câu hỏi. Khách hàng có thể dừng cuộc tư vấn nếu muốn. Ví dụ: “Chúng tôi xin đảm bảo giữ bí mật thông tin về cuộc trao đổi ngày hôm nay giữa chị và tôi. Chị cũng có thể từ chối bất cứ câu hỏi nào nếu chị không muốn trả lời.”
2.2. Gợi hỏi
- Hỏi tiền sử của khách hàng (tên, tuổi, hoàn cảnh gia đình, mức độ bị bạo hành, hình thức bạo hành, thời gian bị bạo hành,...). Cần tìm hiểu hiện trạng bị bạo hành của khách hàng ở tất cả các khía cạnh như thể xác, tinh thần và tình dục.
- Ví dụ: “Chị hãy kể cho tôi nghe một chút về hoàn cảnh gia đình chị?”, “Chị bị hành hạ/ bị đánh/bị cưỡng ép quan hệ tình dục/bị dày vò về tinh thần/..../như thế này bao lâu rồi?”, “Mức độ thường xuyên?”, “Lần gần đây nhất là khi nào?”
- Đánh giá nguy cơ bị mang thai ngoài ý muốn và mắc bệnh lây truyền qua đường tình dục bao gồm cả HIV do bị bạo hành tình dục.
- Ví dụ: “Hiện tại chị có đang sử dụng biện pháp nào để phòng tránh khi quan hệ tình dục không?”, “Chị đã từng bị mang thai ngoài ý muốn lần nào chưa?”, “Chị có nghĩ là chị có thể bị mang thai ngoài ý muốn trong tương lai không? Điều gì khiến chị nghĩ như vậy?”, “Chị đã từng bị mắc các bệnh phụ khoa hay bệnh lây truyền qua đường tình dục lần nào chưa?”, “Chị có nghĩ là chị có thể bị mắc các bệnh này trong tương lai không? Điều gì khiến chị nghĩ như vậy?”
- Tìm hiểu nguy cơ về an toàn tính mạng của bản thân khách hàng và con cái họ sau cuộc thăm khám này.
- Những câu hỏi có thể sử dụng khi nói về vấn đề này là: “Chị có cảm thấy an toàn khi ở nhà bây giờ không?”; “Chúng ta có thể nói về những việc cần làm nếu sự an toàn của chị hoặc con chị bị đe doạ”; “Ai là người chị có thể liên lạc trong trường hợp khẩn cấp?”; “Chị và con chị có thể ở nhà người nào nếu cần thiết?”; “Chị có biết số điện thoại khẩn cấp của công an không?”
- Tìm hiểu nguy cơ khách hàng bị gây khó khăn trong việc thực hiện chăm sóc và điều trị trong lần thăm khám này.
- Ví dụ: “Chị đến đây có bị ai gây cản trở không?”; “Chồng/bạn tình chị có nghi ngờ gì khi chị đến đây không?”; “Chị đã bị gây cản trở như thế nào khi đến khám và điều trị tại đây?”, ”Chị có gặp khó khăn gì từ phía chồng/bạn tình trong quá trình điều trị ở đây?”.
2.3. Giới thiệu thông tin: Cung cấp thông tin tuỳ từng trường hợp cụ thể mà việc cung cấp thông tin có thể khác nhau. Các thông tin cơ bản cần cung cấp là:
- Khái niệm bạo hành, thái độ với bạo hành và quyền của phụ nữ. Các quyền này bao gồm: quyền được an toàn và không bị bạo hành; quyền được tin tưởng khi báo cáo về bạo hành; quyền không chịu trách nhiệm cho hành vi bạo hành; quyền được trao đổi bí mật; quyền được đưa ra các quyết định của bản thân; quyền được quan tâm khi bị đe doạ; quyền có thông tin chính xác về nguồn lực, những lựa chọn pháp luật và chuyển tới các địa chỉ hỗ trợ. Cần truyền tải những thông điệp như “Không ai sinh ra để bị bạo hành”; “Chị không có lỗi bởi hành vi bạo hành của chồng”; Bạo hành là vi phạm quyền con người”; ”Trường hợp của chị không phải là hãn hữu. Đã có rất nhiều phụ nữ ở hoàn cảnh tương tự như chị, ở cả Việt Nam cũng như các nước khác trên thế giới”.
- Nguy cơ về bệnh LTQĐTD và HIV/AIDS và nguy cơ mang thai ngoài ý muốn do bị cưỡng ép quan hệ tình dục, do chồng/bạn tình không sử dụng bao cao su hoặc không cho sử dụng biện pháp tránh thai. Trao đổi với khách hàng về cách thức lây truyền của bệnh LTQĐTD và HIV/AIDS và các điều kiện có thể xảy ra mang thai ngoài ý muốn. Cùng với khách hàng tìm hiểu xem những yếu tố này có tồn tại ở khách hàng không để từ đó giúp khách hàng nhận ra nguy cơ của mình.
- Các nguy cơ khác về sức khoẻ sinh sản và sức khoẻ tình dục do bạo hành gây ra. Tuỳ thuộc vào các thông tin trao đổi với khách hàng mà người tư vấn có thể xác định ra các ảnh hưởng về SKSS và SKTD khác nhau để trao đổi với khách hàng, ví dụ như các ảnh hưởng đến thai nhi khi bà mẹ mang thai bị đánh đập.
- Thông tin về các biện pháp tình dục an toàn. Hỏi xem khách hàng đã biết các thông tin về các biện pháp tình dục an toàn chưa và cung cấp cho khách hàng thông tin về các biện pháp tình dục an toàn.
- Cách thức giúp đảm bảo an toàn tính mạng cho khách hàng và con cái. Trường hợp xác định thấy sự an toàn của khách hàng hiện tại đang bị đe doạ, cần báo với lãnh đạo cơ sở y tế và trao đổi với khách hàng về các biện pháp giúp đảm bảo an toàn trong điều kiện của khách hàng.
- Có thể gợi ý với khách hàng các giải pháp sau:
+ Nhớ số điện thoại của công an (113), chính quyền và điện thoại người thân gần nhất khi bạn gọi họ có thể đến kịp thời.
+ Xác định một hoặc một số hàng xóm mà bạn có thể kể với họ về bạo hành, nhờ họ giúp đỡ nếu nghe thấy tiếng ầm ĩ bên nhà bạn.
+ Nếu cãi cọ là không tránh khỏi, cố gắng để nó xảy ra ở trong phòng hoặc nơi nào đó bạn có thể thoát ra một cách dễ dàng. Không nên ở trong phòng có vũ khí và hung khí.
+ Tập cách rời khỏi nhà một cách an toàn. Xác định được cách thức thoát ra một cách tốt nhất bằng cửa ra vào, cửa sổ, cầu thang máy, cầu thang.
+ Chuẩn bị sẵn túi có đựng khoá dự phòng, tiền bạc, tài liệu quan trọng và quần áo. Gửi túi này ở nhà người thân hoặc bạn bè, trong trường hợp bạn phải rời nhà trong tình trạng vội vã.
+ Nghĩ ra một mật mã sử dụng với con cái, gia đình và hàng xóm khi bạn cần giúp đỡ khẩn cấp hoặc muốn họ gọi cho cảnh sát.
+ Quyết định nơi bạn đến và lên kế hoạch đến đó (thậm chí ngay cả trong trường hợp bạn không nghĩ rằng cần phải rời nhà) nếu bạn phải rời khỏi nhà.
+ Dựa vào sự nhạy cảm và đánh giá của bản thân. Nếu cảm thấy tình trạng nguy hiểm, có thể nghĩ đến việc nghe theo những yêu cầu của kẻ bạo hành để anh ta nguôi nóng giận. Bạn có quyền bảo vệ bản thân và con cái bạn.
+ Nhớ rằng bạn không đáng bị đánh đập hay đe doạ.
- Thông tin về các địa chỉ hỗ trợ. Người tư vấn cần có sẵn danh sách các địa chỉ hỗ trợ trong và ngoài cộng đồng để có thể giới thiệu khách hàng đến trong trường hợp cần thiết. Việc có sẵn các địa chỉ hỗ trợ này là rất quan trọng vì cán bộ y tế không thể giải quyết mọi vấn đề và hơn nữa lại thường thiếu thời gian để trao đổi cụ thể với khách hàng. Các địa chỉ hỗ trợ bao gồm tư vấn tâm lí, tư vấn pháp lí, sức khoẻ tâm thần, nhà tạm lánh, cơ quan xã hội bảo vệ quyền lợi cho người phụ nữ, công an, toà án,...
2.4. Giúp đỡ: Thảo luận với khách hàng về các kế hoạch của họ, cụ thể cho từng vấn đề sau
- An toàn tình dục: trao đổi với khách hàng xem khách hàng quyết định lựa chọn biện pháp nào để thực hiện an toàn tình dục, xác định thời gian khách hàng sẽ thực hiện việc an toàn tình dục này. Ví dụ: nếu khách hàng chọn bao cao su. Trao đổi với khách hàng về các hoạt động liên quan đến việc thực hiện an toàn tình dục, ví dụ: đi mua bao cao su, học cách sử dụng bao cao su, thuyết phục chồng sử dụng bao cao su. Sau khi đã xác định được các hoạt động cụ thể của kế hoạch, cùng khách hàng xác định thời điểm và thời gian thực hiện từng hoạt động cụ thể này cũng như các phương tiện và người hỗ trợ cần thiết.
- An toàn của bản thân khách hàng và con cái trong trường hợp nguy cấp. Trao đổi với khách hàng về các hoạt động cụ thể mà khách hàng có thể làm để bảo đảm an toàn. Xác định thời điểm và thời gian mà khách hàng dự định thực hiện các hoạt động này, phương tiện và người hỗ trợ.
- Các vấn đề liên quan đến chăm sóc sức khoẻ nói chung và cụ thể là sức khoẻ sinh sản và tình dục do bạo hành gây ra. Thảo luận với khách hàng những việc cần làm để chăm sóc các vấn đề sức khoẻ nói chung và cụ thể là sức khoẻ sinh sản và tình dục nói riêng, thời gian thực hiện các hoạt động này, phương tiện và người hỗ trợ.
- Giảm nguy cơ bị bạo hành: mặc dù giảm nguy cơ bị bạo hành không phải là mục tiêu chính của tư vấn tại cơ sở y tế, người tư vấn vẫn có thể trao đổi với khách hàng về một kế hoạch để giảm nguy cơ bị bạo hành. Trao đổi với khách hàng về các tình huống thường xảy ra bạo hành, làm thế nào để tránh được các tình huống này, ai là người có thể can thiệp ngay để bạo hành không xảy ra,...Hướng dẫn khách hàng đến trung tâm tư vấn hỗ trợ xã hội và pháp luật nếu thấy cần. Khi thảo luận việc giảm nguy cơ bị bạo hành, người tư vấn cần đặc biệt lưu ý để tránh không khuyên khách hàng chịu nhịn đi hay chiều theo các yêu cầu của người gây bạo hành mà cần hỗ trợ khách hàng để giải quyết các mâu thuẫn một cách khéo léo.
2.5. Giải thích: Giúp khách hàng thực hiện kế hoạch:
- Tìm hiểu các khó khăn khách hàng có thể gặp phải khi thực hiện các kế hoạch ở trên và cùng thảo luận với khách hàng cách giải quyết những khó khăn đó. Ví dụ:
- Cung cấp các kĩ năng cần thiết như kĩ năng sử dụng bao cao su, kĩ năng thương thuyết, kĩ năng kiềm chế cảm xúc,...
+ Kĩ năng sử dụng bao cao su: nếu khách hàng chưa biết cách sử dụng bao cao su, hướng dẫn khách hàng sử dụng bao cao su và yêu cầu khách hàng thực hành sử dụng bao cao su trên mô hình. Nếu có thể, phát bao cao su cho khách hàng trước khi khách hàng rời cơ sở y tế.
+ Kĩ năng thuyết phục: nếu khách hàng nói gặp khó khăn trong việc thuyết phục chồng hay bạn tình, người tư vấn có thể sử dụng kĩ thuật “chiếc ghế trống” để cùng khách hàng thực hành kĩ năng thương thuyết. Trước khi bắt đầu, khách hàng cần xác định rõ mục đích của cuộc nói chuyện này và cách thức thực hiện (sẽ nói gì). Yêu cầu khách hàng nhìn vào một chiếc ghế trống và tưởng tượng đó là chồng hay bạn tình của khách hàng. Khách hàng tìm cách nói ra những câu thuyết phục chồng hay bạn tình của mình. Người tư vấn sẽ đưa ra những câu thách thức lại để khách hàng có thể lường trước các khó khăn có thể gặp phải khi trao đổi với chồng hoặc bạn tình. Nếu cuộc thảo luận thất bại. Người tư vấn và khách hàng sẽ cùng làm việc lại để đặt lại mục tiêu của cuộc nói chuyện, sau đó lại bắt đầu lại từ đầu.
+ Kĩ năng kiềm chế cảm xúc: nếu qua quá trình trao đổi thông tin, người tư vấn xác định một trong các khó khăn của khách hàng là kiềm chế cảm xúc, người tư vấn có thể giúp khách hàng thực hiện một số kĩ thuật để kiềm chế cảm xúc. Ví dụ: uống một cốc nước mát hay tắm nước lạnh có thể làm dịu cơn nóng giận, nhắm mắt lại hít sâu rồi thở ra từ từ, nhắm mắt lại thả lỏng toàn thân, nghĩ trong đầu những hậu quả của việc không kiềm chế được cảm xúc để từ đó kiềm chế cảm xúc tốt hơn.
- Giúp khách hàng liên hệ với các cá nhân và đơn vị hỗ trợ trong và ngoài cơ sở y tế: cung cấp cho khách hàng thông tin cụ thể để khách hàng có thể kết nối được. Trường hợp cần thiết có thể viết thư giới thiệu hoặc trực tiếp đưa khách hàng đến những cơ sở này.
2.6. Gặp lại: Hẹn khách hàng thời gian gặp lại. Nói khách hàng có thể liên hệ qua điện thoại hoặc quay trở lại bất cứ khi nào khách hàng cảm thấy cần. Cho khách hàng địa chỉ liên hệ trong trường hợp khẩn cấp.
3. CÁC ĐIỂM NÊN LÀM VÀ KHÔNG NÊN LÀM KHI TƯ VẤN CHO PHỤ NỮ BỊ BẠO HÀNH
3.1. Các điểm nên làm khi tư vấn cho phụ nữ bị bạo hành
- Đảm bảo tính riêng tư, kín đáo: chỉ tư vấn cho khách hàng khi trong phòng không có mặt người khác ngoài nhân viên y tế và khách hàng; tận dụng mọi thời điểm mà cán bộ tư vấn có thể tiếp xúc riêng với khách hàng (ví dụ: tại phòng khám, khi đưa khách hàng đi làm xét nghiệm,...).
- Lắng nghe tích cực, làm cho khách hàng cảm thấy tin tưởng hơn và sẵn sàng thổ lộ.
- Giúp khách hàng mạnh lên: luôn động viên và cho khách hàng biết có nhiều người cũng gặp hoàn cảnh như vậy. Tìm các điểm khách hàng đã làm tốt và khích lệ khách hàng. Ví dụ: “Điều gì khiến chị đã đứng vững trước ông chồng của mình trước đây?” “Trước đây chị đã làm gì để đảm bảo sự an toàn cho bản thân?”
- Cung cấp các tài liệu tuyên truyền để khách hàng tìm hiểu thêm sau buổi tư vấn.
- Để khách hàng tự quyết định, người tư vấn chỉ đưa ra các lựa chọn chứ không quyết định thay cho khách hàng.
- Cần chuẩn bị sẵn khăn giấy trong phòng tư vấn vì khách hàng có thể khóc.
3.2. Các điểm không nên làm khi tư vấn cho phụ nữ bị bạo hành
- Không nên tư vấn cho người bị bạo hành khi có mặt người khác (ví dụ như người nhà, bệnh nhân khác) trừ khi khách hàng yêu cầu vì có thể gây nguy hiểm cho họ.
- Không phán xét người phụ nữ, không để họ có cảm giác có lỗi và xấu hổ.
- Không nên quyết định thay khách hàng, nhưng cần giúp khách hàng nghĩ ra các giải pháp mới và để khách hàng tự quyết định.
PHÁ THAI
TƯ VẤN PHÁ THAI
|
TÓM TẮT Là một tư vấn đặc biệt cho một thủ thuật có nhiều nguy cơ, và có ảnh hưởng lớn đến sức khỏe và tâm lý khách hàng. Tư vấn phá thai phải tuyệt đối dựa trên sự lựa chọn của khách hàng và khả năng sẵn có tại trạm y tế. |
Tư vấn cho khách hàng phá thai là giúp khách hàng tự quyết định việc phá thai và cùng cán bộ y tế lựa chọn phương pháp phá thai phù hợp trên cơ sở nắm được các thông tin về các phương pháp phá thai, quy trình phá thai, các tai biến, nguy cơ có thể gặp, cách tự chăm sóc sau thủ thuật và các biện pháp tránh thai phù hợp áp dụng ngay sau thủ thuật phá thai, đồng thời khả năng cung cấp dịch vụ của trạm y tế.
- Phá thai phải là một quyết định tự nguyện, trên cơ sở đã được nhận thông tin đầy đủ.
- Khách hàng phải được biết về các phương pháp phá thai khác nhau để lựa chọn khi đã có thông tin. Khách hàng phải được biết về phương pháp và năng lực của dịch vụ phá thai được cung cấp tại trạm.
- Tư vấn hiệu quả là phải quan tâm tới mối quan hệ qua lại giữa cán bộ tư vấn - khách hàng, cán bộ tư vấn phải có kỹ năng tốt và kiến thức đầy đủ, giúp khách hàng tự giải quyết được vấn đề của mình.
- Tư vấn cần phải nhấn mạnh phá thai chỉ là một giải pháp thụ động để giải quyết thai ngoài ý muốn chứ không phải là một biện pháp kế hoạch hóa gia đình.
- Tư vấn về phá thai cần quan tâm tới biện pháp tránh thai đã sử dụng và giúp khách hàng quyết định áp dụng một biện pháp tránh thai phù hợp và có hiệu quả sau phá thai.
1. NHỮNG YÊU CẦU CẦN THIẾT ĐỐI VỚI CÁN BỘ VÀ Cơ SỞ Y TẾ
1.1. Những yêu cầu về kiến thức cho cán bộ tư vấn
- Hiểu nhu cầu, nhận thức được nhu cầu của khách hàng: tìm hiểu lý do phá thai, đánh giá và thảo luận với khách hàng về nhu cầu tìm dịch vụ để có quyết định phù hợp.
- Hiểu biết về các chính sách, pháp luật qui định của nhà nước về chăm sóc sức khỏe sinh sản để có thể cùng thảo luận, giúp đỡ khách hàng có các quyết định phù hợp.
- Nắm vững các kiến thức chung về các phương pháp phá thai hiện có để tư vấn cho khách hàng.
- Có các kiến thức chung về các biện pháp tránh thai.
- Thực hiện việc chuyển tuyến hợp lý và đúng quy định.
1.2. Các kỹ năng khi tư vấn cho các đối tượng phá thai.
- Kỹ năng tiếp đón.
- Kỹ năng lắng nghe.
- Kỹ năng giao tiếp.
- Kỹ năng giải quyết vấn đề.
1.3. Địa điểm tư vấn: nên có phòng tư vấn riêng để đảm bảo:
- Kín đáo.
- Thoải mái.
- Yên tĩnh, không bị gián đoạn hoặc bị ồn bởi các cuộc nói chuyện khác.
- Có đủ các phương tiện minh họa và truyền thông cần thiết (tờ rơi, tranh lật, các phương tiện tránh thai).
2. CÁC NỘI DUNG CẦN TƯ VẤN CHO NGƯỜI PHÁ THAI
- Thủ tục ban đầu:
+ Giải thích về quá trình và mục đích thăm khám.
+ Các xét nghiệm cần làm, các thủ tục hành chính.
Tư vấn về quyết định phá thai, hoặc giữ thai: Nếu khách hàng quyết định giữ thai, tư vấn về chăm sóc thai nghén. Nếu khách hàng quyết định phá thai, tư vấn về các phương pháp phá thai sẵn có tại cơ sở (tại y tế xã, duy nhất hút thai chân không dưới 7 tuần là được phép) và giúp khách hàng tự lựa chọn phương pháp thích hợp và thực hiện các thủ tục hành chính cần thiết. Nếu tuổi thai không cho phép, hoặc khách hàng lựa chọn phương pháp phá thai khác, chuyển tuyến.
- Giải thích về quá trình thủ thuật:
+ Thời gian cần thiết.
+ Phương pháp giảm đau.
+ Giới thiệu người thực hiện thủ thuật.
+ Các bước thủ thuật.
+ Thông tin về tác dụng phụ và tai biến, biến chứng có thể gặp khi làm thủ thuật.
- Tư vấn về các biện pháp tránh thai sau thủ thuật:
+ Khả năng có thai lại sớm, cho nên việc bắt đầu áp dụng một biện pháp tránh thai ngay sau thủ thuật là cần thiết nếu tiếp tục có sinh hoạt tình dục.
+ Giới thiệu các biện pháp tránh thai, hiệu quả của mỗi biện pháp tránh thai, giúp khách hàng lựa chọn biện pháp tránh thai phù hợp.
+ Giới thiệu các địa điểm có thể nhận các biện pháp tránh thai.
- Tư vấn về chăm sóc và theo dõi sau thủ thuật:
+ Dùng thuốc theo hướng dẫn của cán bộ y tế.
+ Kiêng giao hợp cho tới khi hết ra máu (thông thường sau 1 tuần).
+ Tư vấn cách tự chăm sóc sau thủ thuật về chế độ vệ sinh, dinh dưỡng.
+ Các dấu hiệu bất thường (chảy máu, ra dịch hôi, sốt, đau bụng kéo dài) phải khám lại ngay.
+ Tư vấn nhắc lại các biện pháp tránh thai.
+ Hẹn khám lại theo định kỳ và khi có vấn đề.
3. THỜI ĐIỂM TƯ VẤN:
Tư vấn có thể được tiến hành trong cả 3 giai đoạn trước, trong và sau thủ thuật, nhưng hiệu quả nhất nên tiến hành vào giai đoạn trước và sau thủ thuật.
- Trước thủ thuật: gồm cả 5 nội dung nêu trên.
- Trong thủ thuật:
+ Trao đổi, động viên để khách hàng yên tâm cùng hợp tác trong thủ thuật.
+ Thông báo với khách hàng về từng bước thủ thuật chuẩn bị tiến hành.
- Sau thủ thuật:
+ Nhấn mạnh lại quá trình tự theo dõi chăm sóc sau thủ thuật.
+ Cho địa chỉ (địa điểm, số điện thoại) để liên hệ khi cần thiết.
+ Nhắc lại các biện pháp tránh thai khách hàng đã chấp nhận hoặc thay đổi lại các biện pháp tránh thai không còn phù hợp.
+ Cung cấp một biện pháp tránh thai mà khách hàng lựa chọn hoặc giới thiệu địa điểm có thể đáp ứng nhu cầu của khách hàng.
+ Hẹn khám lại.
4. CÁC VẤN ĐỀ CẦN LƯU Ý KHI TƯ VẤN CHO CÁC NHÓM ĐỐI TƯỢNG ĐẶC BIỆT
4.1. Vị thành niên:
- Dành đủ thời gian cho vị thành niên hỏi và đưa ra quyết định, tránh gây mặc cảm cho vị thành niên.
- Đảm bảo tính bí mật, riêng tư.
- Tư vấn về bao cao su để vừa tránh thai vừa phòng các bệnh lây truyền qua đường tình dục.
- Tư vấn về các biện pháp tránh thai.
4.2. Những phụ nữ bị bạo hành:
- Quan tâm phát hiện và chăm sóc các tổn thương do bạo lực.
- Thể hiện sự đồng cảm trong tư vấn.
- Tạo mối quan hệ tốt và tin cậy với khách hàng.
- Giới thiệu khách hàng tới những dịch vụ xã hội có để giúp khách hàng vượt qua hoàn cảnh của mình.
- Cung cấp dịch vụ tránh thai sau phá thai mà chính bản thân khách hàng có thể chủ động được.
- Chú ý nguy cơ nhiễm bệnh lây truyền qua đường tình dục và nhiễm khuẩn đường sinh sản.
4.3. Những phụ nữ có HIV
Khi tư vấn phá thai cho phụ nữ bị HIV/AIDS cần đặc biệt chú ý:
- Đặc điểm:
+ Thường có sang chấn về tâm lý
+ Ngần ngại chưa quyết định phá thai vì hy vọng đứa con sinh ra sẽ có thể không bị lây nhiễm
+ Bị gia đình ruồng bỏ, xã hội kỳ thị
- Khi tư vấn cần chú ý:
+ Tỏ rõ thái độ quan tâm, chia sẻ với khách hàng
+ Không tỏ ra kỳ thị, sợ sệt
+ Tư vấn về khả năng lây truyền từ mẹ sang con
+ Đặc biệt giới thiệu sử dụng bao cao su để tránh thai và phòng lây truyền cho người khác
+ Động viên khác hàng
+ Tư vấn cho người nhà về chăm sóc thể chất, tinh thần và phòng bệnh
- Nhân viên y tế cần tuân thủ các bước phòng tránh nhiễm khuẩn để tránh lây nhiễm
Bảng kiểm: TƯ VẤN PHÁ THAI
|
TT |
Nội dung |
C |
K |
Ghi chú |
|
1 |
Tiếp đón, chào hỏi khách hàng niềm nở, gây thiện cảm để họ an tâm ngay từ khi tiếp xúc. Mời khách hàng ngồi ngang hàng với người tư vấn. |
|
|
|
|
2 |
Tự giới thiệu: tên, chức vụ, nhiệm vụ chính tại cơ sở y tế của người tư vấn. |
|
|
|
|
3 |
Hỏi tên tuổi, địa chỉ của khách hàng và lý do khách hàng đến khám. |
|
|
|
|
4 |
Hỏi khách hàng về hoàn cảnh sinh sống, về gia đình, những thuận lợi và khó khăn chính trong cuộc sống của khách hàng (nếu có). |
|
|
|
|
5 |
Gợi hỏi thêm các chi tiết cần thiết để hiểu rõ nhu cầu của khách hàng; biết được nhận thức, quan niệm kể cả nỗi lo lắng của khách hàng. |
|
|
|
|
6 |
Sử dụng hầu hết các câu hỏi mở với ngôn ngữ rõ ràng và dễ hiểu. |
|
|
|
|
7 |
Thái độ thân mật, gần gũi, lắng nghe, quan tâm, đồng cảm với khách hàng trong những vấn đề họ biểu lộ. |
|
|
|
|
8 |
Giới thiệu về quá trình và mục đích thăm khám, thủ thuật phá thai, các xét nghiệm cần làm. Dùng các phương tiện sẵn có để giới thiệu. |
|
|
|
|
9 |
Tư vấn và giúp đỡ về quyết định phá thai hay giữ thai, không áp đặt, không chọn hộ. |
|
|
|
|
10 |
Nếu khách hàng quyết định phá thai, giới thiệu về các phương pháp phá thai sẵn có tại cơ sở và giúp khách hàng tự lựa chọn phương pháp thích hợp. |
|
|
|
|
11 |
Giới thiệu và thực hiện các thủ tục hành chính cần thiết. |
|
|
|
|
12 |
Giới thiệu người thực hiện thủ thuật. |
|
|
|
|
13 |
Giải thích qui trình thủ thuật, thời gian thủ thuật, phương pháp giảm đau |
|
|
|
|
14 |
Giải thích về tác dụng không mong muốn, tai biến và biến chứng có thể gặp trong và sau thủ thuật. |
|
|
|
|
15 |
Giải thích và tư vấn về các biện pháp tránh thai sau thủ thuật. Đồng thời nhấn mạnh phá thai không phải là một biện pháp kế hoạch hóa gia đình. |
|
|
|
|
16 |
Giải thích và tư vấn về chăm sóc và theo dõi sau thủ thuật. |
|
|
|
|
17 |
Giải thích các dấu hiệu bất thường buộc khách hàng phải quay lại ngay cơ sở y tế. |
|
|
|
|
18 |
Cung cấp một biện pháp tránh thai mà khách hàng lựa chọn hoặc giới thiệu địa điểm có thể đáp ứng nhu cầu của khách hàng. |
|
|
|
|
19 |
Hẹn khám lại sau thủ thuật. |
|
|
|
Ghi chú: đối với nhóm đối tượng đặc biệt (vị thành niên hay phụ nữ bị bạo hành và HIV/ AIDS) cần có thêm tư vấn đặc thù.
PHÁ THAI BẰNG PHƯƠNG PHÁP HÚT CHÂN KHÔNG
(BƠM HÚT 1 VAN) VỚI THAI DƯỚI 7 TUẦN
|
TÓM TẮT Là một thủ thuật tương đối an toàn cho tuyến xã, tuy nhiên người thực hiện phải được đào tạo. Không thực hiện thủ thuật trên các sản phụ có nguy cơ. |
Có nhiều phương pháp phá thai trong ba tháng đầu như: hút chân không, nạo thai bằng thìa, phá thai bằng thuốc, trong đó, hút chân không bằng bơm hút 1 van là phương pháp được sử dụng rộng rãi và được xem là phương pháp an toàn, và là phương pháp phá thai duy nhất được áp dụng tại tuyến xã. Tuổi thai cho phép được phá tại xã là đến hết 7 tuần (chậm kinh đến hết 21 ngày).
Tuy nhiên, thủ thuật này cũng có những biến chứng nhất định. Tỉ lệ biến chứng tùy thuộc vào tình hình sức khỏe người mang thai, tuổi thai ở thời điểm chấm dứt thai kỳ, phá thai hợp pháp hay bất hợp pháp, phương pháp vô cảm, kinh nghiệm và kỹ năng của người làm thủ thuật.
Người được phép thực hiện: bác sỹ, y sỹ sản nhi, hộ sinh trung học và cao đẳng được đào tạo về hút thai chân không.
1. CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH
Chỉ định:
- Thai trong tử cung với tuổi thai đến hết 7 tuần so với ngày đầu của kinh cuối cùng (chậm kinh đến hết 21 ngày). Sản phụ khỏe mạnh.
Chống chỉ định làm tại tuyến xã trong các trường hợp:
- Rối loạn về chảy máu.
- Thiếu máu nặng.
- U xơ tử cung to.
- Vết mổ ở tử cung.
- Phụ nữ trong 6 tháng đầu sau đẻ.
- Thai phụ ở tuổi vị thành niên.
- Dị dạng đường sinh dục
- Các bệnh toàn thân.
- Đang viêm cấp đường sinh sản: viêm âm đạo, cổ tử cung hoặc viêm tiểu khung cấp, các bệnh lây truyền qua đường tình dục (Trong trường hợp này, tuyến xã chuyển lên tuyến trên và tuyến trên chỉ thực hiện phá thai khi đã điều trị ổn định. Trừ trường hợp viêm âm đạo do nấm thì có thể thực hiện phá thai ngay và điều trị ngay sau đó).
2. CHUẨN BỊ DỤNG CỤ VÀ THUỐC:
Dụng cụ cơ bản gồm 2 phần: ống hút và bơm hút thai chân không. Bơm hút thai chân không có tác dụng tạo áp lực âm để hút các mô trong buồng tử cung.
2.1. Bơm hút chân không bằng tay
- Bơm hút thai 1 van
- Bơm vừa có tác dụng tạo áp lực âm vừa có tác dụng chứa chất hút từ buồng tử cung. Do đó khi bơm đầy phải tháo bơm và tạo lại áp lực âm. Đây là dụng cụ đơn giản, nhẹ nhàng dễ vận chuyển, có thể áp dụng dễ dàng ở những nơi không có điện. Mô sau hút ít bị vụn nên dễ kiểm tra sau hút thai.
2.2. Ống hút
- Chọn lựa kích cỡ ống hút sao cho phù hợp với tuổi thai. Nếu ống hút quá lớn so với tuổi thai sẽ làm tăng nguy cơ tổn thương cổ tử cung và gây đau. Nếu chọn ống hút quá nhỏ so với tuổi thai sẽ kéo dài thời gian hút, tăng nguy cơ chảy máu và sót mô sau hút.
- Kích thước ống hút được chọn lựa sẽ tùy thuộc vào tuổi thai và tình trạng cổ tử cung. Nên chọn cỡ ống hút nhỏ hơn 1 hoặc 2 so với tuổi thai (ví dụ: thai 7 tuần thì chọn ống hút số 6 hoặc số 5).
2.3. Chuẩn bị dụng cụ và thuốc
Trang thiết bị:
- Bàn khám, bàn làm thủ thuật.
- Xô nhựa đựng dung dịch khử nhiễm (dung dịch clorin 0,5%) để khử nhiễm dụng cụ trước khi rửa dụng cụ.
- Bộ dụng cụ kiểm tra chất hút: đèn soi, rá lọc chất hút, bát thủy tinh.
Dụng cụ:
- Van hoặc mỏ vịt.
- 2 kẹp sát khuẩn: 1 để sát khuẩn âm hộ, 1 để sát khuẩn âm đạo và cổ tử cung.
- Kẹp Pozzi.
- Bộ nong cổ tử cung: có thể sử dụng ống hút nhựa để nong.
- Găng tay vô khuẩn.
- Bông gạc.
- Bơm tiêm 10 ml để gây tê quanh cổ tử cung.
Dụng cụ bơm hút chân không bằng tay:
- Bơm hút.
- Ống nối,
- Ống hút các cỡ, ống hút Ipas EasyGrip có ống nối gắn liền
- Dung dịch bôi trơn: silicon hay dầu y học.

Hình: Bơm hút thai 1 van và ống hút các cỡ
Thuốc:
- Thuốc giảm đau uống trước khi làm thủ thuật 30 phút: ibuprofen hay paracetamol.
- Thuốc tê: lidocain 1%.
- Thuốc sát khuẩn âm hộ, âm đạo và cổ tử cung: betadin.
3. THỰC HIỆN THỦ THUẬT:
3.1. Chuẩn bị khách hàng:
- Sau khi tư vấn, khám toàn thân,khám phụ khoa, làm xét nghiệm, thử thai hoặc siêu âm (nếu cần), ký cam kết tự nguyện phá thai sau khi đã được tư vấn đầy đủ.
- Yêu cầu khách hàng đi tiểu, cho uống thuốc giảm đau trước 30 phút sau đó giúp khách hàng lên bàn làm thủ thuật và nằm tư thế sản khoa.
- Khám tiểu khung để xác định vị trí và kích thước tử cung.
3.2. Các bước thủ thuật: luôn luôn tôn trọng nguyên tắc không chạm.
- Rửa tay bằng xà phòng dưới vòi nước chảy, mặc quần, áo choàng y tế, đội mũ, mang găng, khẩu trang, kính bảo hộ.
- Người làm thủ thuật khám lại để xác định lại kích thước và tư thế tử cung, thay găng vô khuẩn.
- Sát khuẩn âm hộ, trải khăn sạch dưới mông và trên bụng.
- Sát khuẩn âm đạo.
- Nhẹ nhàng đặt mỏ vịt hay van để bộc lộ cổ tử cung, sát khuẩn âm đạo và cổ tử cung.
- Kẹp cổ tử cung ở vị trí 6 hay 12 giờ tùy theo tư thế tử cung để thuận lợi khi kéo thẳng trục tử cung.
- Gây tê quanh cổ tử cung.
Vị trí gây tê quanh cổ tử
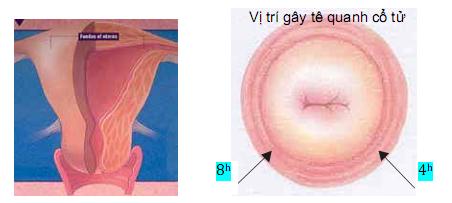
Hình: Gây tê quanh cổ tử cung
+ Dùng kim tiêm cỡ 21/22 và bơm tiêm 10ml.
+ Tiến hành gây tê quanh cổ tử cung bằng lidocain 1%. Tiêm lidocain vào hai vị trí 4 giờ và 8 giờ ngay chỗ tiếp giáp giữa niêm mạc âm đạo và cổ tử cung. Mỗi vị trí tiêm từ 3 ml đến 4 ml. Chọc kim sâu khoảng 0,5 cm (không được tiêm lidocain vào mạch máu vì vậy trước khi bơm thuốc bao giờ cũng rút thử pít tông để khẳng định đầu kim không chọc vào mạch máu). Chờ 2 đến 3 phút cho thuốc tê có tác dụng.
+ Khi sử dụng lidocain cần lưu ý: liều tối đa không dùng quá 3 mg/kg cân nặng.
- Đo buồng tử cung bằng ống hút, dựa vào các vạch trên ống hút. Từ từ đẩy ống hút vào sâu trong buồng tử cung cho đến khi chạm đáy tử cung.
- Nong cổ tử cung bằng ống hút (nếu cần): nong từ số nhỏ đến số lớn nhất tương ứng với tuần tuổi thai nhằm đảm bảo nong cổ tử cung đủ để làm thủ thuật dễ dàng.
- Nhẹ nhàng đưa ống hút vào buồng tử cung, không để ống hút chạm thành âm đạo. Trong khi đưa ống hút vào buồng tử cung nên kéo nhẹ cổ tử cung, xoay nhẹ ống hút và đẩy ống hút qua lỗ cổ tử cung.
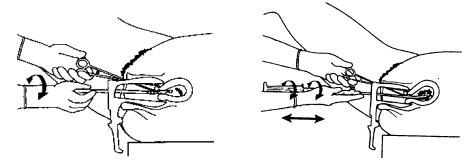
Hình: Thao tác hút
- Lắp ống hút vào bơm. Mở van bơm hút.
- Trong suốt giai đoạn hút, nên xoay và di chuyển nhẹ nhàng ống hút trong buồng tử cung.
Các dấu hiệu đã hút sạch:
+ Có cảm giác gợn khi ống hút di chuyển trong buồng tử cung.
+ Có bọt đỏ hay hồng nhưng không có mô trong ống hút.
+ Có cảm giác tử cung co bóp và ôm chặt vào ống hút.
Khóa van bơm hút trước khi rút ống hút ra khỏi buồng tử cung. Tháo ống hút khỏi bơm. Mở van bơm hút và bơm mô hút vào khay để kiểm tra. ở những thai lớn, mô thai có những mảng to có thể làm tắc đầu ống bơm, nên tháo cả đầu ống nối trước khi bơm đẩy mô thai ra ngoài.
Kiểm tra mô sau hút thai để xác định thai thật sự trong buồng tử cung và loại trừ thai ngoài tử cung trước khi khách hàng rời khỏi bàn làm thủ thuật. Rửa sạch chất hút dưới vòi nước chảy. Cho chất hút sau khi rửa nổi trong nước sạch, tiến hành quan sát tìm lông rau bằng ánh sáng của đèn soi mô. Kiểm tra chất hút nhằm đánh giá:
+ Gai rau
+ Mô thai có tương xứng với tuổi thai hay không.
Những trường hợp chất hút bất thường:
+ Không thấy gai rau và mô thai trong chất hút, chẩn đoán có thể là: thai ngoài tử cung, sảy thai tự nhiên trước thủ thuật, chưa hút được thai.
+ Nếu ghi ngờ là thai trứng: Khách hàng cần được đánh giá, theo dõi và xử trí như trường hợp sau hút thai trứng

Hình: Cách kiểm tra mô sau hút thai
Kiểm tra cổ tử cung để đảm bảo cổ tử cung không bị rách trước khi để khách hàng rời bàn thủ thuật.
4. TAI BIẾN VÀ BIẾN CHỨNG :
4.1. Tai biến: các tai biến xảy ra trong lúc làm thủ thuật, ngay sau thủ thuật hay trong ngày làm thủ thuật, bao gồm:
Choáng do đau, chảy máu; Băng huyết.
Thủng tử cung.
Rách cổ tử cung.
4.2. Biến chứng: xảy ra sau 24 giờ làm thủ thuật.
Sót thai, sót rau.
Nhiễm khuẩn.
Viêm dính buồng tử cung.
5. THEO DÕI DIỄN BIẾN VÀ CHĂM SÓC NGAY SAU THỦ THUẬT:
Theo dõi mạch, huyết áp, ra máu âm đạo ít nhất 30 phút sau thủ thuật.
Kê đơn kháng sinh.
Tư vấn.
Hẹn khám lại sau 2 tuần.
6. NỘI DUNG TƯ VẤN PHÁ THAI:
Tư vấn có thể là cả trước và sau thủ thuật
Thảo luận về quyết định chấm dứt thai nghén.
Tư vấn về biện pháp hút chân không bằng bơm hút 1 van.
Các bước tiến hành hút thai chân không.
Tai biến có thể xảy ra khi hút thai.
Tư vấn về tự theo dõi và cách tự chăm sóc sau khi hút thai.
Các dấu hiệu yêu cầu đến khám lại ngay không được trì hoãn.
Các dấu hiệu hồi phục sức khỏe và khả năng sinh sản sau hút thai.
Thông tin về các biện pháp tránh thai, giúp chọn lựa biện pháp thích hợp và sử dụng đúng để tránh có thai ngoài ý muốn.
Cung cấp một biện pháp tránh thai mà khách hàng lựa chọn hoặc giới thiệu địa điểm có thể đáp ứng nhu cầu của khách hàng.
Bảng kiểm: PHÁ THAI BẰNG PHƯƠNG PHÁP HÚT CHÂN KHÔNG
|
TT |
Nội dung |
Có |
Không |
Ghi chú |
|
1. |
Đón tiếp: chào hỏi, tạo cho khách hàng cảm giác thoải mái, tin tưởng |
|
|
|
|
2. |
Hỏi tiền sử: bệnh lý nội ngoại khoa và sản phụ khoa. |
|
|
|
|
3. |
Khám: toàn thân và phụ khoa. |
|
|
|
|
4. |
Dùng que thử thai nhanh để chẩn đoán thai hoặc siêu âm (nếu cần) |
|
|
|
|
5. |
Thảo luận với khách hàng về quyết định phá thai |
|
|
|
|
6. |
Tư vấn: cung cấp thông tin về thủ thuật, các tai biến có thể gặp, cách tự theo dõi sau thủ thuật, các dấu hiệu của tai biến để khách hàng cần đi khám lại và hướng dẫn về các biện pháp tránh thai. |
|
|
|
|
7. |
Khách hàng ký giấy tình nguyện phá thai. |
|
|
|
|
8 |
Cho khách hàng uống thuốc giảm đau và kháng sinh 30 phút trước làm thủ thuật. |
|
|
|
|
9. |
Cán bộ y tế mang trang phục bảo hộ, rửa tay và mang găng vô khuẩn. |
|
|
|
|
10. |
Chuẩn bị đầy đủ dụng cụ |
|
|
|
|
11. |
Khám lại để xác định tư thế và kích thước tử cung trước khi tiến hành hút thai. |
|
|
|
|
12. |
Sát khuẩn âm hộ, âm đạo và cổ tử cung bằng 2 kẹp vô khuẩn khác nhau. |
|
|
|
|
13. |
Gây tê quanh cổ tử cung bằng Lidocain 1% ở vị trí 4 và 8 giờ và đảm bảo không tiêm vào mạch máu. |
|
|
|
|
14. |
Chờ 2 đến 3 phút để thuốc tê tác dụng. |
|
|
|
|
15. |
Kiểm tra bơm hút đủ áp lực. |
|
|
|
|
16. |
Đo buồng tử cung bằng ống hút. |
|
|
|
|
17. |
Nong cổ tử cung bằng ống hút (nếu cần). |
|
|
|
|
18. |
Đưa ống hút thích hợp với tuổi thai vào buồng tử cung, không chạm vào âm đạo. |
|
|
|
|
19. |
Lắp ống hút vào bơm hút. Mở van và xoay ống hút |
|
|
|
|
20. |
Hút sạch buồng tử cung: xoay và di chuyển nhẹ nhàng ống hút trong buồng tử cung |
|
|
|
|
21. |
Kiểm tra mô sau hút thai khi khách hàng còn nằm trên bàn. |
|
|
|
|
22. |
Tháo dụng cụ, lau sạch cổ tử cung và âm đạo. |
|
|
|
|
23. |
Theo dõi khách hàng sau làm thủ thuật: mạch, huyết áp, máu âm đạo. |
|
|
|
|
24. |
Hướng dẫn khách hàng uống thuốc theo đơn và cung cấp biện pháp tránh thai khách hàng đã chọn sau thủ thuật. |
|
|
|
|
25. |
Hẹn khám lại sau 2 tuần. |
|
|
|
TÀI LIỆU CHO CUỐN SÁCH NÀY ĐƯỢC TRÍCH DẪN VÀ THAM KHẢO TỪ:
Bộ Y tế. 2009. Hướng dẫn Quốc gia về các dịch vụ chăm sóc sức khỏe sinh sản. Bộ Y tế. 2009. Hướng dẫn Quốc gia về các dịch vụ chăm sóc sức khỏe sinh sản. Tài liệu đào tạo
Hướng dẫn sử dụng các hóa chất khử trùng chứa clo trong công tác phòng chống dịch. Website Viện Vệ sinh dịch tễ trung ương.
Pathfinder. 2008. Tài liệu đào tạo dự án Sức khỏe sinh sản. 14 modules đào tạo
Bộ Y tế. 2008. Tài liệu huấn luyện kỹ năng xử trí lồng ghép trẻ bệnh cho cán bộ y tế phòng khám đa khoa khu vực và trạm y tế xã.
Bộ Y tế, WHO, UNICEF. 2010. Hướng dẫn xử trí lồng ghép các bệnh thường gặp ở trẻ em.
Nguyễn Công Nghĩa. Tài liệu đào tạo về phát hiện sớm, dự phòng và quản lý khuyết tật bẩm sinh. Dự án FELM. 2010.
Gordon JD, Rydfors J, Druzin M, et al. Obstetrics, Gynecology and Infertility: Handbook for Clinicians. 6th edition. Scrub Hill Press, Inc. 2007
World Health Organization. 2012. Safe abortion: technical and policy guidance for health system. 2th edition.
Cunningham F, Leveno K, Bloom S, Hauth J, Rouse D, and Spong C. Williams Obstetrics. 23th edition. Mc Graw Hill Medical. 2009.
Goer H, Creevy D. Obstetric myths versus research realities: A guide to the medical literature. Bergin & Harvey Press, Inc. 1995.
Marshall M, Buffington ST, Beck D, Clark A. Life-Saving Skills Manual for Midwives. 4th edition. Washington, DC: American College of Nurse-Midwives. 2007
Adele Pillitteri. Maternal & Child health nursing: Care of the childbearing and childrearing family. 5th edition. JB Lippincott. 2006.



